Содержание
- 2. Артериальная гипертония это синдром повышения САД > 140 мм рт. ст. и/или ДАД > 90 мм
- 3. Причины первичной АГ – в большинстве случаев неизвестны. Причины вторичной АГ: заболевания паренхимы почек (нефрит, гломерулонефрит,
- 4. Факторы риска: Семейный анамнез ранних ССЗ (до 55 л - муж; до 65 л - жен);
- 5. Критерии дислипидемии Общий холестерин (ОХС) > 4,9 ммоль/л; Холестерин липопротеинов низкой плотности (ХС ЛПНП) >3,0 ммоль/л;
- 6. Критерии нарушения углеводного обмена Глюкоза натощак в диапазоне 5,6-6,9 ммоль/л; Нарушение толерантности к глюкозе (7,8-11,0 ммоль/л);
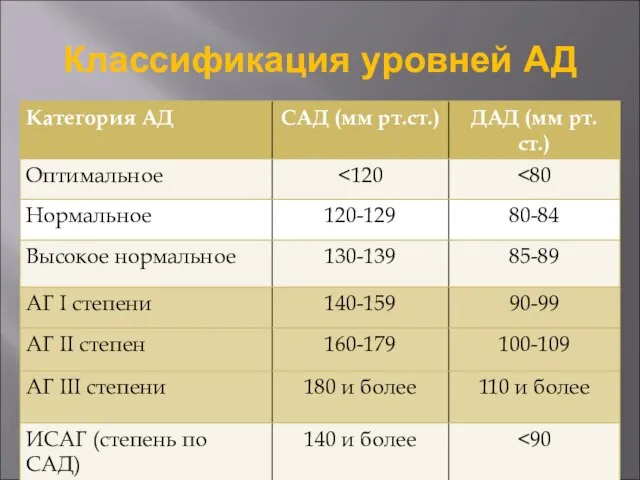
- 7. Классификация уровней АД
- 8. Стадии: I стадия – нет признаков поражения органов-мишеней. II стадия – поражение 1 или нескольких органов-мишеней.
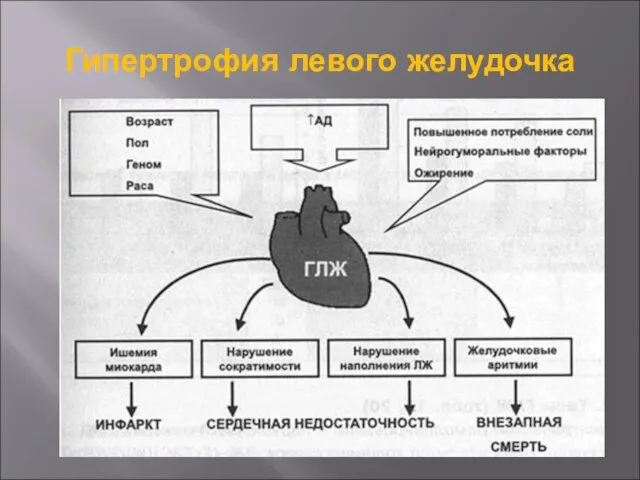
- 9. Признаки поражений органов-мишеней (ПОМ) АГ Сердце – гипертрофия левого желудочка; Почки – ХБП, микроальбуминурия; Сосуды –
- 10. Ассоциированные клинические состояния (осложнения АГ) Цереброваскулярные заболевания: ишемический инсульт, геморрагический инсульт, транзиторная ишемическая атака; ИБС: инфаркт
- 11. Гипертрофия левого желудочка
- 12. Определение риска развития осложнений в ближайшие 10 лет
- 13. Клиническая картина АГ В начальном периоде: нестойкое повышение артериального давления, периодические головные боли, приступы сердцебиения, иногда
- 14. Гипертония «белого халата» - повышение АД отмечается только при измерении медицинским работником; Резистентная (рефрактерная) АГ –
- 15. Формулировка диагноза Вид гипертонии: ГБ или симптоматическая гипертензия. Стадия заболевания. Степень повышения АД: у впервые выявленных
- 16. Формулировка диагноза Примеры: ГБ II стадии. Степень АГ 3. Дислипидемия. ГЛЖ. Риск 4 (очень высокий). ГБ
- 17. Диагностика АГ Задачи: определение степени и стабильности повышения уровня АД (диагноз АГ устанавливается на основании, по
- 18. Диагностика АГ Повторные измерения АД; Выяснение жалоб и сбор анамнеза; Физикальное обследование; Лабораторно-инструментальные методы исследования: обязательные
- 19. Обязательная диагностика АГ Измерение АД: не курить или не пить крепкий чай, кофе хотя бы на
- 20. Обязательная диагностика АГ Измерение АД – способы: Клиническое АД – повторные измерения в медицинской организации медицинским
- 21. Преимущества СМАД представляет информацию об уровне АД в реальной жизни пациента; дает информацию об уровне АД
- 22. Обязательная диагностика АГ Сбор анамнеза: а) Длительность и прежние значения АД; б) Диагностика вторичных форм АГ;
- 23. Обязательная диагностика АГ Сбор анамнеза: а) Длительность существования АГ, уровни АД, наличие кризов; б) Диагностика вторичных
- 24. Обязательная диагностика АГ Сбор анамнеза: в) Выявление факторов риска: семейный и личный анамнез АГ, ССЗ, дислипидемии;
- 25. Обязательная диагностика АГ Сбор анамнеза: г) Анамнез и симптомы поражения органов-мишеней и ССЗ: д) Анамнез лечения
- 26. Обязательная диагностика АГ Физикальный осмотр: Измерение АД на обеих руках; Выполнить аускультацию сонных артерий, сердца и
- 27. Обязательная диагностика АГ СМАД и СКАД. Осмотр глазного дна (офтальмоскопия). Рентгенография легких. Электрокардиография. Эхо КГ. Общий
- 28. Дополнительная диагностика АГ Кровь на мочевую кислоту, калий. УЗИ почек и надпочечников. Дуплексное сканирование брахиоцефальных и
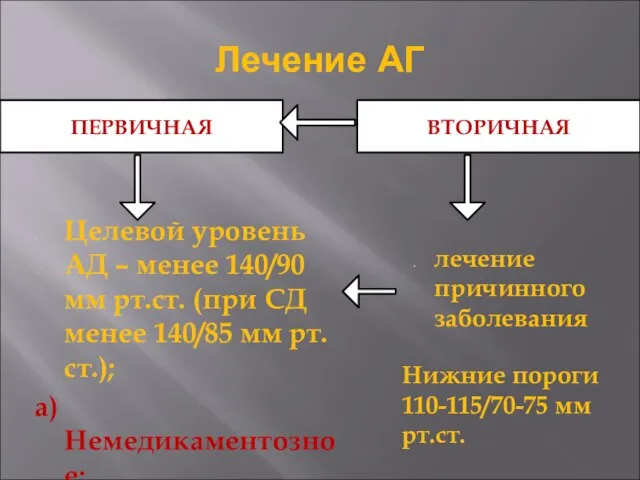
- 29. ПЕРВИЧНАЯ ВТОРИЧНАЯ лечение причинного заболевания Целевой уровень АД – менее 140/90 мм рт.ст. (при СД менее
- 30. Тактика лечения в зависимости от риска развития ССО и ВСС Низкий (1) – 10-15 % (изменение
- 31. Немедикаментозная терапия Отказ от курения. Нормализация массы тела (ИМТ Ограничение употребления алкоголя - 30 г/сут у
- 32. Немедикаментозная терапия Ограничение употребления соли (до 5 г/сут); Рационализация питания (увеличения в рационе растительной пищи, кисломолочных
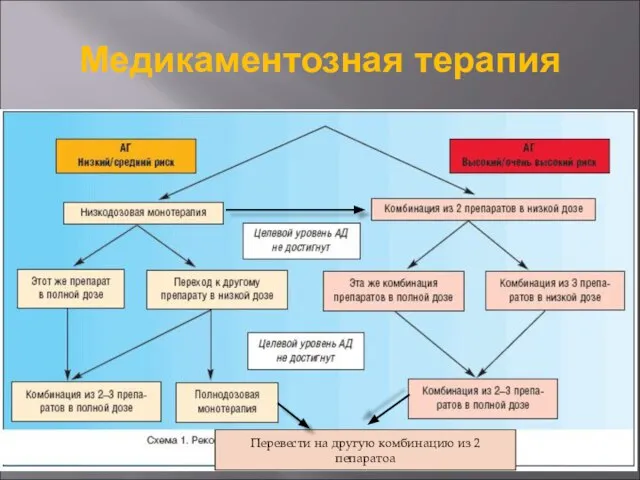
- 33. Медикаментозная терапия
- 34. Медикаментозная терапия Принципы: Регулярность и педантичность; Соблюдение кратности в зависимости от продолжительности действия препарата; Измерение АД
- 35. Медикаментозная терапия
- 36. Медикаментозная терапия
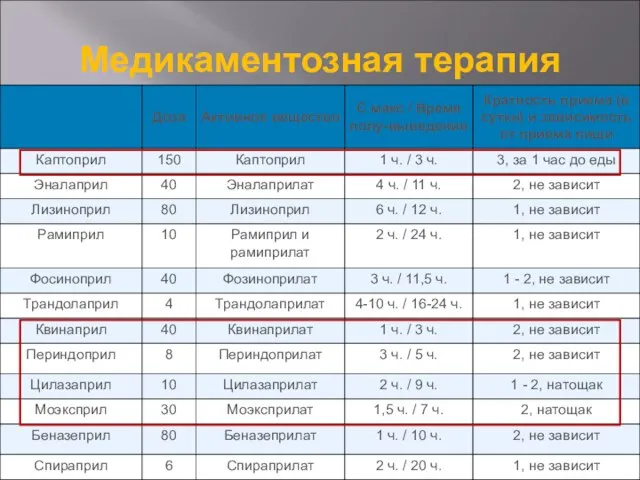
- 37. Ингибиторы АПФ: Каптоприл 25-50 мг в сутки; Периндоприл 5-10 мг в сутки; Лизиноприл 1-20 мг в
- 38. Блокаторы ангиотензиновых рецепторов: Лозартан 50-100 мг в сутки; Валсартан 80-160 мг в сутки; Кандесартан 8-16 мг
- 39. Антагонисты кальция: Первое поколение: Верапамил Нифедипин 5-10 мг в сутки. Второе поколение: Амлодипин 2,5-7,5 мг в
- 40. Бета-адреноблокаторы: Биспопролол 2,5-5 мг в сутки; Метопролол 25-50 мг в сутки; Небиволол 2,5-5 мг в сутки.
- 41. Диуретики тиазидные: Гидрохлортиаид 25-50 мг 1 раз в сутки; Индапамид 1,25-2,5 мг 1 раз в сутки.
- 42. Медикаментозная терапия Перевести на другую комбинацию из 2 пепаратоа
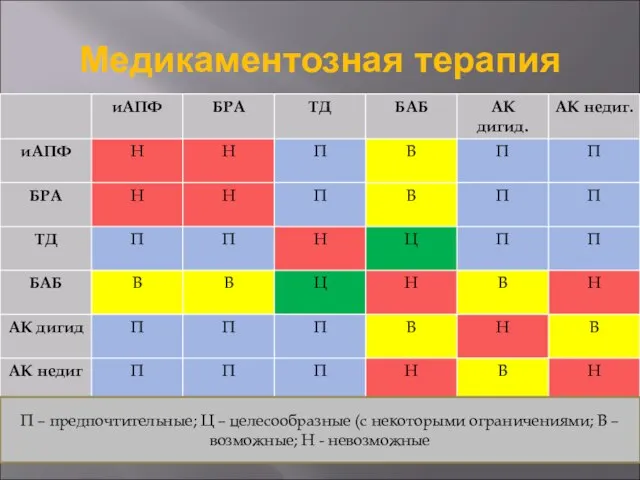
- 43. Медикаментозная терапия П – предпочтительные; Ц – целесообразные (с некоторыми ограничениями; В – возможные; Н -
- 44. Медикаментозная терапия
- 45. Медикаментозная терапия
- 46. Медикаментозная терапия
- 47. Медикаментозная терапия
- 49. Скачать презентацию








































 Лёгкие (pulmo)
Лёгкие (pulmo) Болезни пищеварительного тракта
Болезни пищеварительного тракта Гуморальная регуляция физиологических функций
Гуморальная регуляция физиологических функций Табан күмбездері. Жалпақтабандылықт
Табан күмбездері. Жалпақтабандылықт АФО почек и мочевыделительной системы у детей
АФО почек и мочевыделительной системы у детей Стратегия формирующего эксперимента
Стратегия формирующего эксперимента Диагностика и лечение цистиноза
Диагностика и лечение цистиноза Миома матки
Миома матки Презентация Лекция 1
Презентация Лекция 1 Мочевыделительная система человека
Мочевыделительная система человека Распределение нагрузки на мышцы коленного сустава человека при выполнении реабилитационных упражнений
Распределение нагрузки на мышцы коленного сустава человека при выполнении реабилитационных упражнений Методы регистрации электрической активности головного мозга человека
Методы регистрации электрической активности головного мозга человека ЖИТС. Жұқтырылған иммун тапшылығы синдромының профилактикасы және оған қарсы күрес жөніндегі орталықтардың қызметі
ЖИТС. Жұқтырылған иммун тапшылығы синдромының профилактикасы және оған қарсы күрес жөніндегі орталықтардың қызметі Всемирная неделя иммунизации, 2019 г
Всемирная неделя иммунизации, 2019 г Краснуха, корь. Острая вирусная инфекция
Краснуха, корь. Острая вирусная инфекция Нарушения речи центральные и периферические
Нарушения речи центральные и периферические Викторина Правильная еда
Викторина Правильная еда Акушериядағы іріңді –септикалық асқынудың өзекті мәселелері
Акушериядағы іріңді –септикалық асқынудың өзекті мәселелері Возбудители эшерихиозов и шигеллёзов
Возбудители эшерихиозов и шигеллёзов Контейнування як вид психологічної допомоги
Контейнування як вид психологічної допомоги Теоретические основы психологического консультирования
Теоретические основы психологического консультирования Острый аппендицит
Острый аппендицит Балалар стоматологиялық тәжірибесіндегі түбір өзектерін уақытша және тұрақты обтурациялауда, қолданылатын силлерлер
Балалар стоматологиялық тәжірибесіндегі түбір өзектерін уақытша және тұрақты обтурациялауда, қолданылатын силлерлер Какова роль воды в жизни человека
Какова роль воды в жизни человека Histologická technika 1
Histologická technika 1 Акмеология как условие повышения качества образования
Акмеология как условие повышения качества образования Типы высшей нервной деятельности
Типы высшей нервной деятельности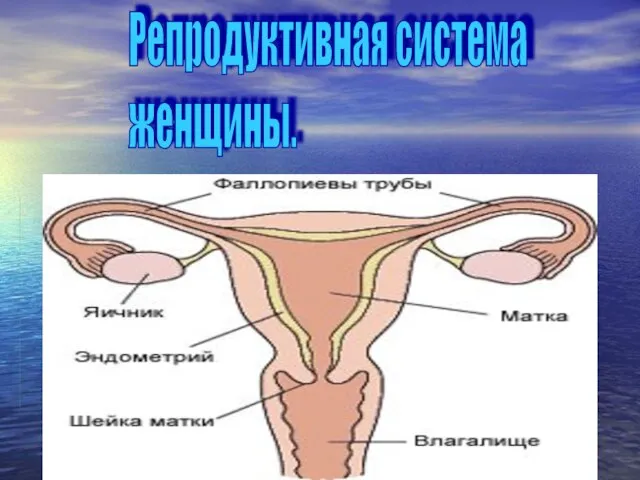 Репродуктивная система женщины
Репродуктивная система женщины