Содержание
- 2. Учебные вопросы: 1. Эпидемиология и профилактика ВИЧ-инфекции. 2. Эпидемиология и профилактика парентеральных вирусных гепатитов.
- 3. ЛИТЕРАТУРА Основная 1. Зуева, Л.П. Эпидемиология / Л.П. Зуева, Р.Х. Яфаев – СПб.: ООО «Издательство ФОЛИАНТ»,
- 4. ВИЧ-инфекция ВИЧ-инфекция - болезнь, вызванная вирусом иммунодефицита человека - антропонозное инфекционное хроническое заболевание, характеризующееся специфическим поражением
- 5. Возбудитель Семейство – ретровирусы, подсемейство – лентивирусы (медленные вирусы). Существует два типа вируса: ВИЧ-1 и ВИЧ-2.
- 6. Происхождение Полагают, что ВИЧ возник у обезьян в Африке южнее Сахары и был передан людям в
- 7. Строение ВИЧ Диаметр 60-120 нм. Наружная оболочка образуется из мембраны клетки хозяина и содержит гликопротеиды gp120
- 8. Искусственно расцвеченная фотография, сделанная растровым электронным микроскопом. Вирусы ВИЧ-1 (зелёные) отпочковываются от заражённого лимфоцита.
- 9. Эпидемиология Источник инфекции (люди, инфицированные ВИЧ на любой стадии заболевания, в том числе в инкубационном периоде)
- 10. Жидкости опасные при контакте: - кровь лимфа сперма вагинальный секрет - грудное молоко - экссудаты (асцитическая,
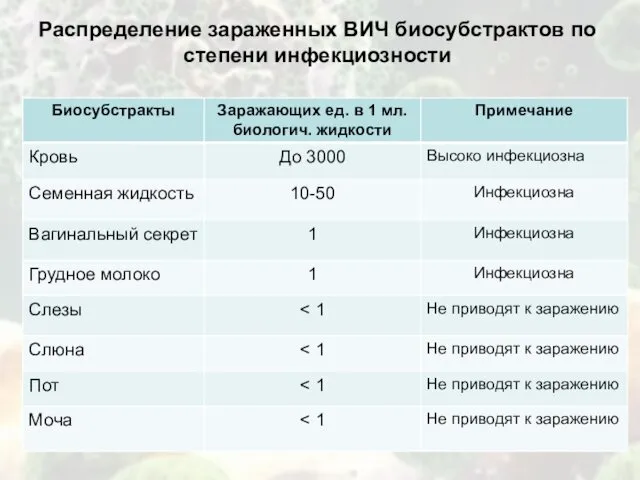
- 11. Распределение зараженных ВИЧ биосубстрактов по степени инфекциозности
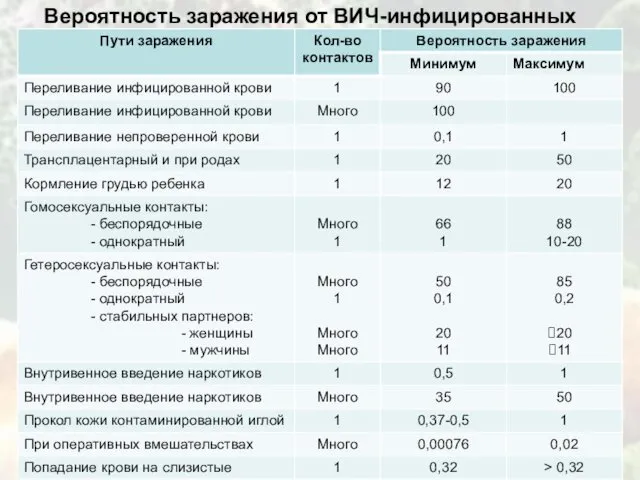
- 12. Вероятность заражения от ВИЧ-инфицированных
- 14. Эпидемиология В течение года в семейных парах вероятность передачи ВИЧ достигает 90%. Восприимчивость – высокая. Имеются
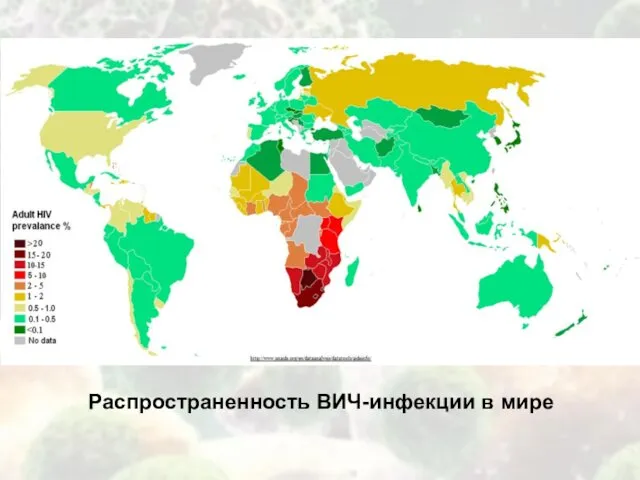
- 16. Распространенность ВИЧ-инфекции в мире
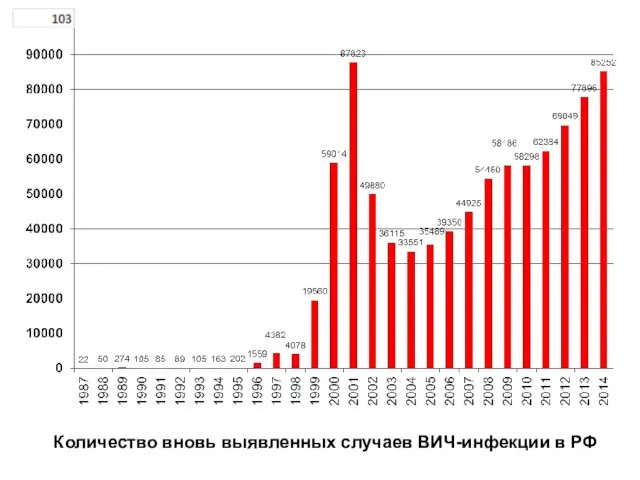
- 17. Количество вновь выявленных случаев ВИЧ-инфекции в РФ
- 18. Заболеваемость ВИЧ-инфекцией населения Калининградской области (на 100 тыс. населения)
- 19. Данные госдоклада 2014 года Показатель заболеваемости в 2014 г. составил 58,4 на 100 тыс. населения, превысив
- 20. Данные госдоклада 2014 года Увеличение доли новых выявленных случаев ВИЧ-инфекции наблюдалось в возрастной группе 30—40 лет
- 21. Данные госдоклада 2014 года Постоянно наблюдаемое за прошедшее десятилетие ухудшение обстановки по ВИЧ-инфекции указывает, что принимаемых
- 22. Основные уязвимые группы населения заражения ВИЧ потребители инъекционных наркотиков (ПИН); коммерческие секс-работники (КСР); мужчины, имеющие секс
- 23. Клиническое течение ВИЧ-инфекции 1. Инкубационный период. Составляет, как правило, 2 - 3 недели, но может затягиваться
- 24. Клиническое течение ВИЧ-инфекции (продолжение) 3. Субклиническая стадия. Продолжительность в среднем 5 - 7 лет (от 1
- 25. Лабораторная диагностика ВИЧ-инфекции Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ и вирусных антигенов, а
- 26. Снижается коэффициент Т4/Т8 (с 1,8-2,0 до 0,5-0,3)
- 27. Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции I. Мероприятия, в отношении источника инфекции Своевременное выявление и установление диагноза
- 28. Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции II. Мероприятия в отношении механизмов, путей и факторов передачи Проведение дезинфекции
- 29. Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции II. Мероприятия в отношении механизмов, путей и факторов передачи Консультирование/обучение населения
- 30. Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции III. Меры в отношении восприимчивого контингента Обучение безопасному поведению в плане
- 31. Вирусные гепатиты с контактным механизмом передачи Вирусные гепатиты с контактным механизмом передачи – группа полиэтиологичных антропонозных
- 32. История 1963-1964 гг. - американский гематолог Бламберг (B. Blumberg) впервые обнаружил в сыворотке крови австролийского аборигена
- 33. Характеристика вирусных гепатитов с контактным механизмом передачи
- 34. Характеристика вирусных гепатитов с контактным механизмом передачи
- 35. Строение вирусов, вызывающих гепатиты Spherical particle – сферическая частица; Filamentous particle – нитевидная частица.
- 36. Строение вируса гепатита В Вирус гепатита В ДНК содержащий вирус (размер 40-48 нм) . Семейство Hepadnaviridae,
- 37. Антигены вируса гепатита В HBsAg (поверхностный, австралийский) не однороден имеет несколько субтипов (adr, ayr, adw, ayw
- 38. Антитела вируса гепатита В (продолжение) Антитела к HBeAg – HBeAb появляются приблизительно через 2 недели от
- 39. Фазы жизненного цикла вируса (продолжение) Маркеры фазы репликации - Выявление в крови HBeAg , HBсAb IgM
- 40. Фазы жизненного цикла вируса (продолжение) Входе репликации вируса происходит изменение гепатоцитов, в ряде случаев появляются «мутантные
- 41. Фазы жизненного цикла вируса (продолжение) В настоящее время установлена способность вируса гепатита В к мутациям. Мутации
- 42. Инфицирование HBV может приводить к развитию острого ВГВ (ОВГВ), который протекает с развитием желтухи лишь в
- 43. ВГВ — наиболее часто встречающееся у медицинского персонала профессиональное заболевание. Согласно данным ВОЗ, в мире от
- 45. Строение вируса гепатита D Вирус гепатита D РНК содержащий вирус, относится к семейству Deltavirus. Является сателитом
- 46. Эпидемиология ВГВ Источник инфекции (больные хроническими формами, носители вируса и больные ОГВ. Наибольшую эпидемиологическую опасность представляют
- 47. Механизм передачи инфекции при ВГВ контактный (через зараженную кровь) Пути передачи: I. Искусственные (при повреждении целостности
- 48. Заболеваемость вирусным гепатитом В на 100 тыс. населения в РФ Состояние инфекционной заболеваемости в Российской Федерации
- 49. Распространение вируса гепатита В
- 50. Течение заболевания (гепатит В)
- 51. Заболеваемость острым и хроническим вирусным гепатитом В населения Калининградской области (на 100 тыс. населения)
- 52. В 2014 г. показатели заболеваемости ОГВ превышали среднероссийский в 1,5—4,3 раза в следующих субъектах: Томская (5,62),
- 53. СП 3.1.1.2341-08 «Профилактика вирусного гепатита В» Профилактические и противоэпидемические мероприятия I. Направленные на источник инфекции Обследование
- 54. Экстренная профилактика гепатита В Необходимость экстренной вакцинации возникает при аварийной ситуации – попадании на кожу или
- 55. Экстренная профилактика гепатита В
- 56. Экстренная профилактика гепатита В Примечание: • Мероприятия не проводятся лишь в случае, если имеется документальное подтверждение
- 57. Рекомендации по введению препаратов для экстренной профилактики 1. Иммуноглобулин и вакцина должны вводиться в разные места,
- 58. Моновакцины против гепатита В
- 59. Гепатит С – инфекционная болезнь человека вирусной этиологии с преимущественным поражением печени, характеризующуюся бессимптомным течением острой
- 60. РНК-содержащий вирус, относящийся к семейству флавивирусов. Выделен в 1989 г. Houghton с соавт. Вирус с высокой
- 61. Строение вируса гепатита С Вирус гепатита С РНК (+) содержащий вирус, относится к семейству Flaviviridae, роду
- 62. Генотип Ib (доминирует в России): в различных регионах Северной Евразии – 64,7%, на Дальнем Востоке –
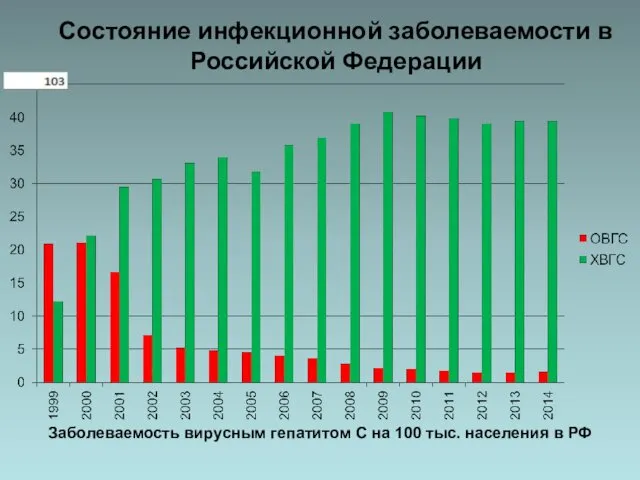
- 63. Заболеваемость вирусным гепатитом С на 100 тыс. населения в РФ Состояние инфекционной заболеваемости в Российской Федерации
- 64. Заболеваемость острым и хроническим вирусным гепатитом С населения Калининградской области (на 100 тыс. населения)
- 65. В 11 субъектах РФ заболеваемость ОГС превышала среднероссийский показатель в 1,5—2,0 раза: Тюменская (4,72), Сахалинская (3,86),
- 66. Подозрительным на ОГС, наличие следующих признаков: - наличие впервые выявленных anti-HCV IgG в сыворотке крови; -
- 67. Механизм передачи ВГС — контактный. Факторы передачи возбудителя кровь или ее компоненты (основной фактор передачи); в
- 68. Пути передачи: Искусственные При немедицинских манипуляциях (сопровождающихся повреждением кожи или слизистых оболочек): - при инъекционном введении
- 69. Инкубационный период (от момента заражения до выработки антител или появления клинической симптоматики) – от 14 до
- 70. Лица, у которых выявлены anti-HCV IgG, подлежат обследованию на наличие РНК вируса гепатита С. Диагноз ОГС
- 71. - обнаружение в крови анти-HCVcore IgM и IgG с показателями коэффициента анти-HCVcore IgG/IgM в пределах 3-4;
- 72. Экспресс-тесты, основанные на определении антител к ВГС в слюне (соскоб со слизистой десен), сыворотке, плазме или
- 73. Мероприятия проводятся комплексно в отношении: - источников вируса, - путей и факторов передачи инфекции, - восприимчивого
- 74. I. Меры в отношении источника инфекции Лица, у которых впервые выявлены anti-HCV IgG и (или) РНК
- 75. Меры в отношении источника инфекции (продолжение) Больному даются рекомендации, направленные на предупреждение активизации инфекционного процесса (исключение
- 76. II. Меры в отношении путей и факторов передачи возбудителя Дезинфекции в очаге гепатита С подвергаются: -
- 77. III. Меры в отношении контактных лиц Медицинские работники по месту жительства проводят следующие мероприятия в отношении
- 78. Диспансерное наблюдение за больными ОГС проводится с целью оценки эффективности противовирусной терапии и установления исхода заболевания
- 79. 7.6. Дети, рожденные от инфицированных вирусом гепатита С матерей, подлежат диспансерному наблюдению по месту жительства с
- 80. Ребенок, у которого не выявляется РНК вируса гепатита С в возрасте 2 месяцев, 6 месяцев и
- 81. Профилактика инфицирования ВГС при оказании медпомощи 8.1. Основой профилактики инфицирования ВГС является соблюдение требований санитарно-противоэпидемического режима
- 82. Профилактика инфицирования ВГС при оказании медпомощи 8.4. Случаи заражения ВГС могут быть признаны связанными с оказанием
- 83. 8.5. Выявление грубых нарушений санитарно-противоэпидемического режима, включая режим очистки, стерилизации медицинских инструментов, аппаратуры, обеспечение расходными материалами
- 84. Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке органов и тканей, искусственном оплодотворении
- 85. Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке органов и тканей, искусственном оплодотворении
- 86. Профилактика заражения новорожденных от инфицированных вирусным гепатитом С матерей 10.1. Обследование беременных на наличие anti-HCV IgG
- 87. Профилактика гепатита С в организациях коммунально-бытового назначения, оказывающих парикмахерские и косметические услуги 11.2. Устройство помещений, оборудование
- 89. Скачать презентацию
Учебные вопросы:
1. Эпидемиология и профилактика ВИЧ-инфекции.
2. Эпидемиология и профилактика парентеральных вирусных
Учебные вопросы:
1. Эпидемиология и профилактика ВИЧ-инфекции.
2. Эпидемиология и профилактика парентеральных вирусных
ЛИТЕРАТУРА
Основная
1. Зуева, Л.П. Эпидемиология / Л.П. Зуева, Р.Х. Яфаев
ЛИТЕРАТУРА
Основная
1. Зуева, Л.П. Эпидемиология / Л.П. Зуева, Р.Х. Яфаев
2. Покровский В.И. Инфекционные болезни и эпидемиология: Учебник / В.И. Покровский, С.Г. Пак, Н.И. Брико, Б.К. Данилкин. – 2-е изд. – М.: ГЭОТАР-Медиа, 2008. – 816 с.: ил.
3. Эпидемиология: Учебник: В 2 т. Т. 1 / Н.И. Брико, Л.П. Зуева, В.И. Покровский, В.П. Сергиев, В.В. Шкарин. – М.: ООО «Издательство «Медицинское информационное агентство», 2013. – 832 с.: ил.
Дополнительная
1. Беляков В.Д. Введение в эпидемиологию инфекционных и неинфекционных заболеваний человека / В.Д. Беляков, Т.А. Семененко, М.Х. Шрага. – М.: Медицина, 2001, – 264 с.
2. Ющук Н.Д. Краткий курс эпидемиологии (схемы, таблицы): учебное пособие / Н.Д. Ющук, Ю.В. Мартынов. – М.: ОАО «Издательство «Медицина», 2005. 200 с.
ВИЧ-инфекция
ВИЧ-инфекция - болезнь, вызванная вирусом иммунодефицита человека - антропонозное инфекционное
ВИЧ-инфекция
ВИЧ-инфекция - болезнь, вызванная вирусом иммунодефицита человека - антропонозное инфекционное
История
1981 г. – Центр по борьбе с болезнями (ЦББ) США сообщил о выявлении у молодых гомосексуалистов в Лос-Анджелесе и Нью-Йорке 5 случаев пневмоцистной пневмонии и 28 случаев саркомы Капоши. К концу 1981 г. – 111 случаев.
99% б-х были мужчины 20-45 лет, 95% из них гомо- и бисексуалы.
Ретроспективный анализ показал, что начало эпидемии приходится на 70-е гг. XX в.
1982 г. - M.S. Gottlib ввел понятие Aquired Immune Deficience Syndrom (AIDS) – синдром приобретенного иммунодефицита (СПИД)
1983 г. – ВИЧ независимо открыли в двух лабораториях:
- в Институте Пастера Институте Пастера во Франции Институте Пастера во Франции под руководством Люка Монтанье. Вирус назвали LAV (Lymphadenopaty-Associated Virus).
- в Национальном институте здоровья в США под руководством Роберта Галло. Вирус назвали HTLV-III (Human T-Lymphotropic Virus Type III).
1986 г. – Международный комитет по таксономии назвал возбудителя HIV (Human Immunodeficiency Virus) (ВИЧ), а вызываемое им заболевание ВИЧ-инфекция
Возбудитель
Семейство – ретровирусы, подсемейство – лентивирусы (медленные вирусы).
Существует два
Возбудитель
Семейство – ретровирусы, подсемейство – лентивирусы (медленные вирусы).
Существует два
ВИЧ отличается высокой генетической изменчивостью, частота генетических ошибок 104-105 ошибок/на ген/на цикл репликации.
При заражении ВИЧ-1 продолжительность жизни 10-12 лет, ВИЧ-2 – 20-25 лет и более.
Устойчивость – не стоек во внешней среде. В высушенном состоянии до 1 нед., во влажной среде 3-4 нед. Погибает при кипячение в течение 1-5 минут. 70% этанол уничтожает вирус. Обычные концентрации дезинфицирующих средств губительны.
Происхождение
Полагают, что ВИЧ возник у обезьян в Африке южнее Сахары и был
Происхождение
Полагают, что ВИЧ возник у обезьян в Африке южнее Сахары и был
ВИЧ-1 возник на юге Камеруна через эволюцию вируса иммунодефицита обезьян (ВИО(cpz)), который заражает диких шимпанзе.
Ближайший родственник ВИЧ-2 ВИО(smm), вирус тёмно-коричневых мангобеев, узконосых обезьян из Западной Африки.
ВИЧ-1, как полагают, перепрыгнул видовой барьер по крайней мере трижды и породил три группы вирусов: M, N и О.
Генетические исследования показывают, что последний общий предок ВИЧ-1 группы М датируется около 1910 года.
Распространение ВИЧ связано с ростом больших колониальных африканских городов, что привело к увеличению беспорядочных половых отношений, распространению проституцииРаспространение ВИЧ связано с ростом больших колониальных африканских городов, что привело к увеличению беспорядочных половых отношений, распространению проституции с высокой частотой язв половых органов (например при сифилисе).
Первый документальный случай ВИЧ-инфекции в организме человека относится к 1959 году.
В США, вирус, возможно, уже присутствовал в 1966 году.
Строение ВИЧ
Диаметр 60-120 нм.
Наружная оболочка образуется из мембраны клетки
Строение ВИЧ
Диаметр 60-120 нм.
Наружная оболочка образуется из мембраны клетки
Нуклеотид – матриксный каркас, образован белком р17.
Оболочка сердцевины выполнена «коровским» белком р24.
Геном представлен 2 нитями РНК, содержит 9 генов, 3 из которых структурные и 6 регуляторные. К структурным относятся : gag, env, pol. Ген gag кодирует образование внутренних белков ВИЧ1/ВИЧ2 (р17/16, 24/25, 55/56); env – белков оболочки (gp 160/140, 120/105, 41/36), ген pol кодирует синтез ферментов (p31, p51, p66/68). Внутри нуклеотида имеются ферменты: обратная транскриптаза (ревертаза) (строит из нитей РНК вирусную ДНК), интеграза (встраивает ДНК вируса в геном человека), протеаза (участвует в сборке вируса).
Полный жизненный цикл вируса происх. за 1-2 суток, форм-ся 1 млрд. вирионов.
ВИЧ-1 в зависимости от строения гена env имеет субтипы А-J и О. Субтипы А-Н составляют группу М (mayor). В настоящее время доминирует субтип С, с 1990 г. наблюдается рост субтипа Е.
Искусственно расцвеченная фотография, сделанная растровым электронным микроскопом. Вирусы ВИЧ-1 (зелёные) отпочковываются от
Искусственно расцвеченная фотография, сделанная растровым электронным микроскопом. Вирусы ВИЧ-1 (зелёные) отпочковываются от
Эпидемиология
Источник инфекции (люди, инфицированные ВИЧ на любой стадии заболевания, в
Эпидемиология
Источник инфекции (люди, инфицированные ВИЧ на любой стадии заболевания, в
Естественные механизмы передачи
Контактный (реализуется преимущественно при половых контактах (как при гомо-, так и гетеросексуальных) и при контакте слизистой или раневой поверхности с кровью).
Вертикальный (во время беременности, в родах и при грудном вскармлив.). Вероят-ть передачи без провед. проф. мер-ий 20 - 50%, можно сниз. до 1-2%.
Искусственный механизм передачи
Артифициальный при немедицинских инвазивных процедурах (внутривенное введении наркотиков, нанесение татуировок, при проведении косметических, маникюрных и педикюрных процедур нестерильным инструментарием).
Артифициальный при инвазивных вмешательствах в ЛПО (при переливании крови, ее компонентов, пересадке органов и тканей, использовании донорской спермы, донорского грудного молока, а также через медицинский инструментарий для парентеральных вмешательств, контаминированный ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
Жидкости опасные при контакте:
- кровь
лимфа
сперма
вагинальный секрет
- грудное молоко
-
Жидкости опасные при контакте:
- кровь
лимфа
сперма
вагинальный секрет
- грудное молоко
-
(асцитическая, церебро-спинальная, плевральная, синовиальная, перикардиальная, амниотическая жидкости)
Жидкости не опасные при контакте, если не содержат примеси крови
- пот
- слюна
- слезы
- рвотные массы
- моча
- кал
Распределение зараженных ВИЧ биосубстрактов по степени инфекциозности
Распределение зараженных ВИЧ биосубстрактов по степени инфекциозности
Вероятность заражения от ВИЧ-инфицированных
Вероятность заражения от ВИЧ-инфицированных
Эпидемиология
В течение года в семейных парах вероятность передачи ВИЧ достигает
Эпидемиология
В течение года в семейных парах вероятность передачи ВИЧ достигает
Восприимчивость – высокая. Имеются сведения о генетической невосприимчивости (люди с делецией (утерей участка гена) CCR5-дельта32 устойчивы к ВИЧ). Белок ССR5 служит поверхностным рецептором, посредством которого вирус проникает в иммунную клетку. Среди европейцев невосприимчивость составляет – 10%, скандинавов – 14-15%, русских – 16%, в Сардинии – 4%
Распространенность ВИЧ-инфекции в мире
Распространенность ВИЧ-инфекции в мире
Количество вновь выявленных случаев ВИЧ-инфекции в РФ
Количество вновь выявленных случаев ВИЧ-инфекции в РФ
Заболеваемость ВИЧ-инфекцией населения Калининградской области (на 100 тыс. населения)
Заболеваемость ВИЧ-инфекцией населения Калининградской области (на 100 тыс. населения)
Данные госдоклада 2014 года
Показатель заболеваемости в 2014 г. составил 58,4
Данные госдоклада 2014 года
Показатель заболеваемости в 2014 г. составил 58,4
В 2014 г. по показателю заболеваемости в РФ лидировали: Кемеровская (зарегистрированы 235,2 новых случаев ВИЧ-инфекции на 100 тыс. населения), Свердловская (165,4), Томская (151,0), Новосибирская (141,5), Иркутская (129,7), Омская (129,7), Челябинская (118,5), Самарская (112,7) области, Алтайский (111,7) Красноярский (110,0), Пермский (104,7) края, Ханты-Мансийский автономный округ (99,4), Тюменская область (93,4), Республика Крым (82,5), Ульяновская (81,4), Нижегородская (79,2), Оренбургская (78,6), Курганская (78,2) области, г. Севастополь (74,2), Ленинградская область (73,5), Республика Башкортостан (68,0).
К наиболее пораженным субъектам Российской Федерации относятся: Иркутская (зарегистрированы 1 438,6 живущих с ВИЧ на 100 тыс. населения), Свердловская (1391,1), Самарская (1 337,7), Кемеровская (1 295,1), Оренбургская (1 068,0), Ленинградская (1 057,0) области, Ханты-Мансийский автономный округ (1 033,7),
г. Санкт-Петербург (916,8), Тюменская (876,4), Челябинская (850,7), Ульяновская
(828,6), Новосибирская (783,0) области, Пермский (756,9), Алтайский (667,1) края,
Ивановская (633,8), Тверская (629,3) области, Красноярский край (628,2), Курганская
(571,2), Мурманская (559,3), Калининградская (554,1), Московская (541,6) области. В этих регионах ранее сформировался большой резервуар инфекции среди ПИН.
Данные госдоклада 2014 года
Увеличение доли новых выявленных случаев ВИЧ-инфекции наблюдалось
Данные госдоклада 2014 года
Увеличение доли новых выявленных случаев ВИЧ-инфекции наблюдалось
В 2014 г. среди ВИЧ-инфицированных по-прежнему преобладали мужчины (63,1 %). С 2002 г. отмечается увеличение доли женщин.
У 57,3 % ВИЧ-позитивных основным фактором риска было указано употребление наркотиков с использованием нестерильного инструментария (2013 г. – 54,9 %).
Гетеросексуальные контакты как основной фактор риска заражения были указаны у 40,3 % впервые выявленных ВИЧ-позитивных в 2014 г. (в 2013 г. – 43,1 %).
Доля ВИЧ-позитивных лиц, с половыми контактами между мужчинами, в 2014 г. составила 1,2 % (2013 г. – 1,0 %, 2009 г. – 1,3 %).
В 2014 г. впервые было выявлено 24 ребенка, зараженных ВИЧ от матерей при грудном вскармливании (0,1 % от числа новых случаев).
В 2014 г. продолжали регистрироваться случаи заражения ВИЧ, связанные с оказанием медицинской помощи. Зарегистрировано 5 случаев с подозрением на заражение во внутрибольничных очагах ЛПО РФ при использовании нестерильного медицинского инструментария и 5 случаев при переливании компонентов крови от доноров реципиентам.
Данные госдоклада 2014 года
Постоянно наблюдаемое за прошедшее десятилетие ухудшение обстановки
Данные госдоклада 2014 года
Постоянно наблюдаемое за прошедшее десятилетие ухудшение обстановки
Основные уязвимые группы населения заражения ВИЧ
потребители инъекционных наркотиков (ПИН);
коммерческие секс-работники (КСР);
мужчины,
Основные уязвимые группы населения заражения ВИЧ
потребители инъекционных наркотиков (ПИН);
коммерческие секс-работники (КСР);
мужчины,
Группы повышенного риска заражения ВИЧ
клиенты КСР;
половые партнеры ПИН;
заключенные;
беспризорные дети;
лица, имеющие большое число половых партнеров;
мигрирующие слои населения (водители-дальнобойщики, сезонные рабочие и другие);
люди, злоупотр. алкоголем и не инъекционными наркотиками, поскольку под воздействием психоактивных веществ они чаще практикуют более опасное сексуальное поведение.
Клиническое течение ВИЧ-инфекции
1. Инкубационный период. Составляет, как правило, 2 -
Клиническое течение ВИЧ-инфекции
1. Инкубационный период. Составляет, как правило, 2 -
2. Острая ВИЧ-инфекция. От нескольких дней до нескольких месяцев, чаще 2-3 недели. Клинические проявления у 30 - 50% больных. Риск передачи инфекции - высокий, в связи с большим количеством вируса в крови.
2А. Бессимптомная
2Б. Острая ВИЧ-инфекция без вторичных заболеваний. Симптоматика: лихорадка, лимфаденопатия, эритематозно-макулопапулезная сыпь, миалгии, артралгии, диарея, головная боль, тошнота и рвота, увеличение печени и селезенки, неврологические симптомы.
2В. Острая ВИЧ-инфекция с вторичными заболеваниями. В 10-15% случаев на фоне снижения уровня СD4-лимфоцитов появляются: ангина, бактериальная и пневмоцистная пневмония, кандидозы, герпетическая инфекция и др.
Клиническое течение ВИЧ-инфекции (продолжение)
3. Субклиническая стадия. Продолжительность в среднем 5 -
Клиническое течение ВИЧ-инфекции (продолжение)
3. Субклиническая стадия. Продолжительность в среднем 5 -
4. Стадия вторичных заболеваний. На фоне нарастающ. иммунодефицита появляются вторичные заболевания (инфекционные и онкологические).
4А. Потеря веса до 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых, опоясывающий лишай, повышенная утомляемость.
4Б. Потеря веса более 10%; необъяснимая диарея или лихорадка более 1 мес. Волосистая лейкоплакия, туберкулез легких, повторные или стойкие грибковые, вирусные, бактериальные, протозойные поражения органов, повторный или диссеминированный опоясывающий лишай, локализованная саркома Капоши, прогрессирующая общая слабость.
4В. Кахексия; генерализованные грибковые, вирусные, бактериальные и паразитарные заболевания, пневмоцистная пневмония, кандидоз пищевода, бронхов, легких, внелегочной туберкулез, атипичные микобактериозы, диссеминированная саркома Капоши, поражения ЦНС различной этиологии.
5. Терминальная стадия.
Лабораторная диагностика ВИЧ-инфекции
Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ
Лабораторная диагностика ВИЧ-инфекции
Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ
Стандартным методом лабораторной диагностики ВИЧ-инфекции служит определение антител/антигенов к ВИЧ с помощью ИФА. Для подтверждения результатов в отношении ВИЧ применяются подтверждающие тесты (иммунный, линейный блот).
При получении сомнительного результата в подтверждающем тесте (иммунный, линейный блот) выдается заключение о неопределенном результате исследования и рекомендуется повторить обследование пациента до определения статуса (через 3, 6, 12 месяцев).
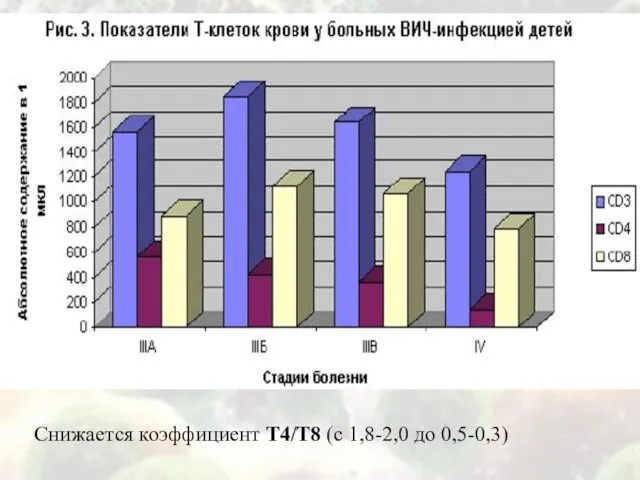
Снижается коэффициент Т4/Т8 (с 1,8-2,0 до 0,5-0,3)
Снижается коэффициент Т4/Т8 (с 1,8-2,0 до 0,5-0,3)
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
I. Мероприятия, в отношении источника инфекции
Своевременное выявление
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
I. Мероприятия, в отношении источника инфекции
Своевременное выявление
Специфическая терапия антиретровирусными препаратами снижает вирусную нагрузку и уменьшает риск передачи ВИЧ-инфекции.
Направление на обследование и лечение ИППП инфицирован-ного ВИЧ уменьшает риск передачи половым путем.
Направление ПИН на лечение наркотической зависимости снижает активность источника в передаче вируса при использовании наркотиков.
Запрет на въезд и депортация ВИЧ-инфицированных иностранных граждан, сокращает число источников инфекции на территории страны.
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
II. Мероприятия в отношении механизмов, путей и
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
II. Мероприятия в отношении механизмов, путей и
Проведение дезинфекции и стерилизация мединструментария и оборуд-ия в медицинских учреждениях, а также оборудования и инструментария в парикмахерских, косметологических салонах, салонах, осуществляющих пирсинг и татуаж, применение одноразового инструментария.
Обеспечение и контроль за безопасностью практик медицинских манипуляций и использованием барьерных методов защиты при половых контактах.
Обследование доноров крови и любых других донорских материалов на наличие антител к ВИЧ при каждой сдаче донорского материала, карантинизация препаратов крови и выбраковка инфицированного донорского материала. Пожизненное отстранение ВИЧ-инфицированных и позитивных в ИФА при референс-исследовании от сдачи крови, плазмы, органов и тканей.
Проведение эпидемиологического расследования при ВИЧ-инфекции.
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
II. Мероприятия в отношении механизмов, путей и
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
II. Мероприятия в отношении механизмов, путей и
Консультирование/обучение населения - как восприимчивого контингента, так и источников инфекции - безопасному или менее опасному поведению.
Профилактическая работа с уязвимыми группами населения (ПИН, КСР, МСМ и др.).
Предотвращение контакта ребенка с биологическими жидкостями матери должно сочетаться с назначением АРВ препаратов и достигается:
- во время родов при плановом проведении кесарева сечения у ВИЧ-инфицированных женщин;
- после родов путем замены грудного вскармливания ребенка ВИЧ-инфицированной матери на искусственное.
По желанию инфицированной ВИЧ женщины ей может быть оказана помощь по профилактике нежелательной беременности.
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
III. Меры в отношении восприимчивого контингента
Обучение безопасному
Санитарно-противоэпидемические (профилактические) мероприятия при ВИЧ-инфекции
III. Меры в отношении восприимчивого контингента
Обучение безопасному
Проведение превентивной химиопрофилактики. Для экстренной профилактики заболевания лицам, подвергшимся риску заражения ВИЧ-инфекцией, назначают антиретровирусные препараты, в том числе: новорожденным ВИЧ-инфицированных матерей, медработникам и другим лицам, пострадавшим при оказании помощи ВИЧ-инфицированным лицам, гражданам, в отношении которых имеются основания полагать наличие контакта, повлекшего риск инфицирования ВИЧ.
Вирусные гепатиты с контактным механизмом передачи
Вирусные гепатиты с контактным механизмом
Вирусные гепатиты с контактным механизмом передачи
Вирусные гепатиты с контактным механизмом
История
1963-1964 гг. - американский гематолог Бламберг (B. Blumberg) впервые обнаружил
История
1963-1964 гг. - американский гематолог Бламберг (B. Blumberg) впервые обнаружил
1970 г. – Дейн обнаружил под микроскопом частицу 42-45 нм, оказавшуюся вирусом гепатита В.
1977 г. – М. Риззетто открыл вирус гепатита D.
1989 г. – Houghton с соавт. выделили вирус гепатита С.
1997 г. – Т. Nishizawa, H. Okamoto и соавт. впервые описали 5 случаев посттрансфузионного гепатита ТТV.
1999 г. – Даниил Пери открыт SEN-вирус (название присвоено по инициалам первого больного).
2006 г. – открыт NF-вирус.
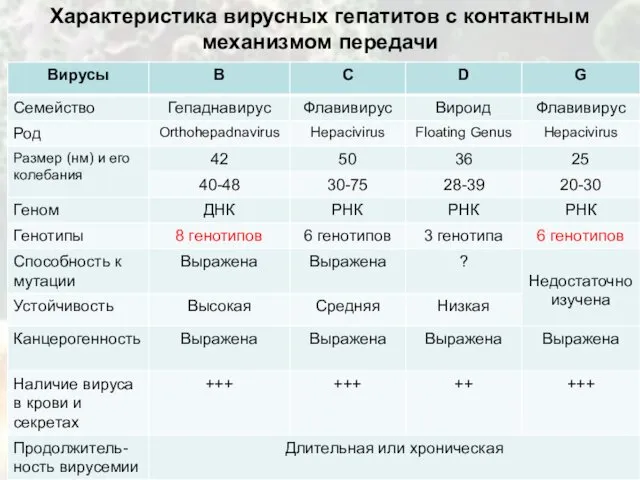
Характеристика вирусных гепатитов с контактным механизмом передачи
Характеристика вирусных гепатитов с контактным механизмом передачи
Характеристика вирусных гепатитов с контактным механизмом передачи
Характеристика вирусных гепатитов с контактным механизмом передачи
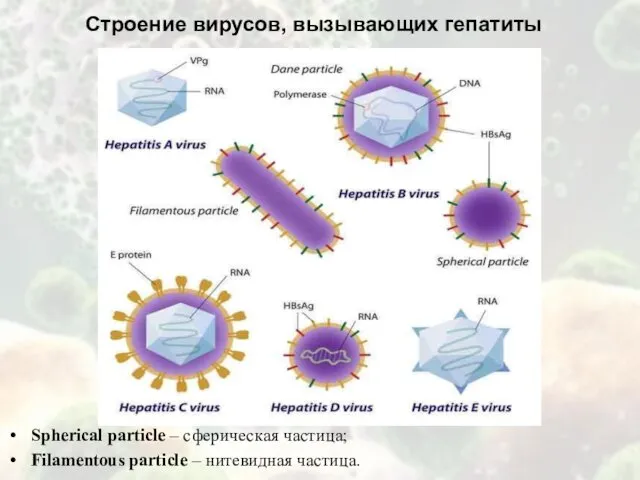
Строение вирусов, вызывающих гепатиты
Spherical particle – сферическая частица;
Filamentous particle
Строение вирусов, вызывающих гепатиты
Spherical particle – сферическая частица;
Filamentous particle
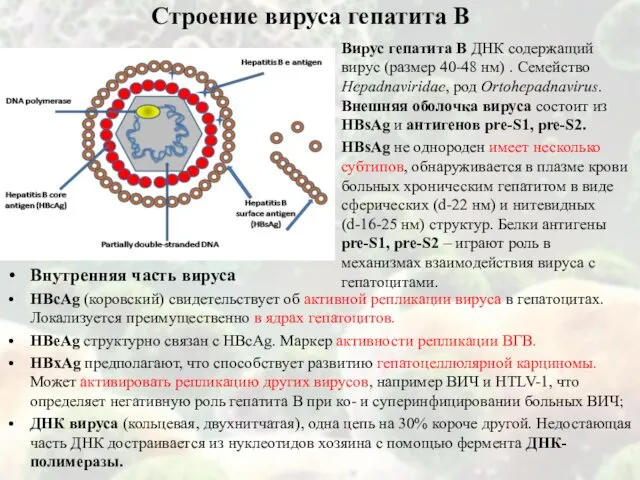
Строение вируса гепатита В
Вирус гепатита В ДНК содержащий вирус (размер
Строение вируса гепатита В
Вирус гепатита В ДНК содержащий вирус (размер
HBsAg не однороден имеет несколько субтипов, обнаруживается в плазме крови больных хроническим гепатитом в виде сферических (d-22 нм) и нитевидных (d-16-25 нм) структур. Белки антигены рre-S1, pre-S2 – играют роль в механизмах взаимодействия вируса с гепатоцитами.
Внутренняя часть вируса
HBсAg (коровский) свидетельствует об активной репликации вируса в гепатоцитах. Локализуется преимущественно в ядрах гепатоцитов.
HBeAg структурно связан с HBсAg. Маркер активности репликации ВГВ.
HBхAg предполагают, что способствует развитию гепатоцеллюлярной карциномы. Может активировать репликацию других вирусов, например ВИЧ и HTLV-1, что определяет негативную роль гепатита В при ко- и суперинфицировании больных ВИЧ;
ДНК вируса (кольцевая, двухнитчатая), одна цепь на 30% короче другой. Недостающая часть ДНК достраивается из нуклеотидов хозяина с помощью фермента ДНК-полимеразы.
Антигены вируса гепатита В
HBsAg (поверхностный, австралийский) не однороден имеет несколько
Антигены вируса гепатита В
HBsAg (поверхностный, австралийский) не однороден имеет несколько
HBeAg появляется в крови на ранних стадиях острого ВГВ сразу после HBsAg. Маркер активности репликации ВГВ. Длительная циркуляция HBeAg свидет. о хрониз. процесса. Подавляет гуморальный и клеточный иммунитет.
HBсAg (коровский) свидетельствует об активной репликации вируса в гепатоцитах. В крови не обнаруживается, локализуется преимущественно в ядрах гепатоцитов.
HBхAg предполагают, что способств. развит. гепатоцеллюлярной карциномы.
Антитела вируса гепатита В
Первыми появляются антитела к HBсAg - HBсAb (HBсAntibody), через 2-4 недели после HBsAg. Сначала появляются IgM (HBсAb IgM), которые сохраняются в сыворотке крови 6-9 месяцев. Наличие HBсAb IgM может свидетельствовать об остром или хроническом гепатите с продолжающейся репликацией вируса. Несколько позже в крови появляются HBсAb IgG, которые могут сохранятся в течение многих лет. Наличие HBсAb IgG может указывать на перенесенный в прошлом ВГВ, так и на персистенцию ВГВ.
Антитела вируса гепатита В (продолжение)
Антитела к HBeAg – HBeAb появляются
Антитела вируса гепатита В (продолжение)
Антитела к HBeAg – HBeAb появляются
Антитела к HBsAg появляется через 2-5 мес от начала заболевания. Могут определятся в крови в течение 5-10 и более лет. Обнаружение после вакцинации свидетельствует о наличии иммунитета.
Фазы жизненного цикла вируса
1. Фаза репликации – размножение вируса. Внутренние белки вируса HBсAg, HBeAg, HBxAg синтезируются в ядре гепатоцита, поверхностные HBsAg – в цитоплазме гепатоцита. Избыток HBsAg, не использованный для сборки попадает в кровь в виде сферических и нитевидных частиц (см. выше). Полная сборка вируса заканчивается презентацией его HBeAg на поверхности гепатоцита, где происходит его узнавание иммуноцитами. В свою защиту от иммунной системы организма вирус секретирует HBeAg в кровь, который подавляете оба звена иммунитета (клеточный и гуморальный).
Фазы жизненного цикла вируса (продолжение)
Маркеры фазы репликации
- Выявление в крови
Фазы жизненного цикла вируса (продолжение)
Маркеры фазы репликации
- Выявление в крови
- Выявление в гепатоцитах HBсAg и НBV-ДНК.
Именно фаза репликации обуславливает тяжесть поражения печени и контагиозность больного.
2. Фаза интеграции – встраивание фрагмента вируса гепатита В, несущего ген HBsAg, в геном ДНК гепатоцита с последующим образованием преимущественно HBsAg. При этом репликация вируса прекращается, что привод. к купированию активн. процесса, однако генетич. аппарат гепатоцита продолжает синтезированть HBsAg, что сопровожд. носительством HBsAg.
Вирусная ДНК может быть интегрирована не только в гепатоциты, но и в клетки поджелудочной железы, слюнных желез, лейкоциты, сперматозоиды, клетки почек.
Маркеры фазы интеграции
- наличие в крови только HBsAg или в сочетании с HBсAb IgG;
- отсутствие в крови ДНК вируса и ДНК-полимеразы;
- исчезновение из крови HBeAg и появление HBeAb.
Фазы жизненного цикла вируса (продолжение)
Входе репликации вируса происходит изменение гепатоцитов, в
Фазы жизненного цикла вируса (продолжение)
Входе репликации вируса происходит изменение гепатоцитов, в
Наличие HLA B8 предрасполагает к более выраженному иммунному ответу.
Формы хронического гепатита В
Хронический персистирующий гепатит В (ХПГ), характеризуется слабым иммунным ответом. При ХПГ имеется снижении функции Т-хелперов, сохранность функции Т-супрессоров, Т-килеров. Нет выраженного синдрома цитолиза. Создаются условия для персистирования вируса.
Хронический активный гепатит В (ХАГ) характеризуется снижении функции Т-супрессоров, активацией Т-килеров и NK, высокой сенсибилиза-цией Т-лимфоцитов к вирусным антигенам и печеночному специфическому липопротеину. При ХАГ иммунный ответ обусловливает повреждение гепатоцитов (выраженный синдром цитолиза). При ХАГ с высокой активностью развиваются васкулиты различных органов и тканей (артриты, полимиозиты, синдром Шегрена, микардит, фиброзирующий альвеолит).
Фазы жизненного цикла вируса (продолжение)
В настоящее время установлена способность вируса гепатита
Фазы жизненного цикла вируса (продолжение)
В настоящее время установлена способность вируса гепатита
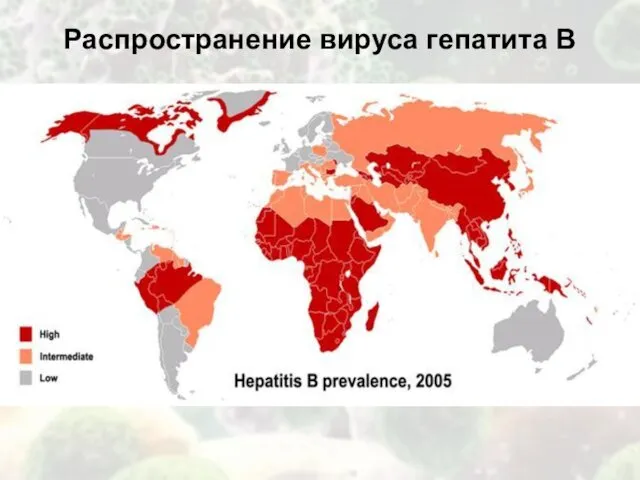
Острый вирусный гепатит В в 5-10% случаев переходит в хронический.
Критерии угрозы трансформации острого гепатит В в хронический ВГВ
- наличие сопутствующей дельта-инфекции;
- алкогольное поражение печени;
- угнетение иммунного ответа при сопутствующих заболеваниях;
- тяжелое и затяжное течение ВГВ (более 3 месяцев);
- сохранение в крови HBsAg и HBeAg более 2 месяцев, антител к HBсAg IgM более 45 дней, монотонно низкие концентрации анти-Hbe;
- высокое содержание в крови HBV-ДНК;
- наличие HLA B18, B35, B7 предрасполагают к ХПГ, HLA B8 к ХАГ;
- увеличение содержания в крови pre-S1 и повышение (pre-S1Ag/HBsAg), этот критерий особенно важен у больных с HBVe(-) гепатитом.
Инфицирование HBV может приводить к развитию острого ВГВ (ОВГВ), который протекает
Инфицирование HBV может приводить к развитию острого ВГВ (ОВГВ), который протекает
Риск хронизации HBV-инфекции определяется во многом возрастом в момент инфицирования: у новорожденных он достигает более 90%, у детей и подростков — 20–30% и у взрослых — 5–10% .
Через 10–20 лет у 10–40% пациентов с ХВГВ формируется цирроз печени (ЦП). Гепатоцеллюлярная карцинома (ГЦК) формируется у 9% пациентов в течение 5 лет после установления ЦП, в среднем — у 15%. В 30–50% случаев ГЦК развивается на фоне хронической HBV-инфекции при отсутствии ЦП.
Риск заражения в зависимости от «вирусной нагрузки»
ВГВ — наиболее часто встречающееся у медицинского персонала профессиональное заболевание. Согласно
ВГВ — наиболее часто встречающееся у медицинского персонала профессиональное заболевание. Согласно
Особенно высокие показатели заболеваемости ВГВ наблюдаются в профессиональных группах, имеющих дело с кровью пациентов. Например, у хирургов показатели заболеваемости ВГВ составляют 455 на 100 000 врачей, у персонала реанимационных отделений — 294, лабораторий — 161, в целом, по лечебно-профилактическим учреждениям — 28–35 на 100 000 медицинских работников, соответственно.
Персонал отделений с высоким риском заражения HBV подлежит обязательному обследованию на HBsAg в крови (методом ИФА) при приеме на работу и далее 1 раз в год, а дополнительно – по клиническим и эпидемиологическим показаниям.
Строение вируса гепатита D
Вирус гепатита D РНК содержащий вирус, относится
Строение вируса гепатита D
Вирус гепатита D РНК содержащий вирус, относится
Является сателитом вируса гепатита В и представляет дефектный вирус, не имеющий собственной оболочки. В качестве внешней оболочки ВГD использует HBsAg вируса геп. В.
Вирион имеет сферическую форму 28-39 нм. Содержит сердцевинный HDAg (дельта-антиген).
Различают 3 генотипа вируса, в России и Европе преобладает 1-й генотип, в Японии и на Тайване – 2-ой, в Южной Америке, Африке, тропической Азии – 3-й.
ВГD в отличие от вируса гепатита В обладает непосредственным цитопатическим действием на гепатоцит.
Заражение ВГD может произойти либо совместно с ВГВ (ко-инфекция), либо после заражения ВГВ (суперинфекция).
В случае присоединения ВГD к хроническому ВГВ отмечается его утяжеление, чаще наблюдается переход ХАГ в цирроз печени. При присоединении к острому ВГВ наблюдается его фульминантное течение и быстрый переход в цирроз печени.
Эпидемиология ВГВ
Источник инфекции (больные хроническими формами, носители вируса и больные
Эпидемиология ВГВ
Источник инфекции (больные хроническими формами, носители вируса и больные
Инкубационный период: от 45 до 180 дней.
Период заразительности: в инкубационный период до возникновения клинических симптомов и биохимических сдвигов в крови и во всех стадиях заболевания.
Хронические формы и носительство формируются в 5-10% случаев после перенесенного заболевания.
Инфицирующая доза составляет 0,0000001 мл сыворотки, содержащей ВГВ (невидимое количество крови). Инфекциозность ВГВ в 500-1000 раз выше, чем ВИЧ-инфекции.
Основные факторы передачи: кровь, биологические секреты, сперма, вагинальное отделяемое, слюна, желчь и др.
Механизм передачи инфекции при ВГВ контактный (через зараженную кровь)
Пути передачи:
I. Искусственные
Механизм передачи инфекции при ВГВ контактный (через зараженную кровь)
Пути передачи:
I. Искусственные
- переливание инфицированной крови или препаратов
крови,
- введение наркотиков (25-50% от всех заражений),
- применение недостаточно обработанных и
стерилизованных медицинских инструментов в ЛПУ,
- заражение при посещении маникюрных кабинетов,
проведении иглотерапии, нанесении на тело
татуировок, прокалывании ушей и т.д.
- использование предметов личной гигиены (бритвы, мочалки, зубные щетки и т.д.).
II. Естественные:
- контактный, половой, вертикальный 5-30% (от матери к плоду, в т.ч. через половые клетки).
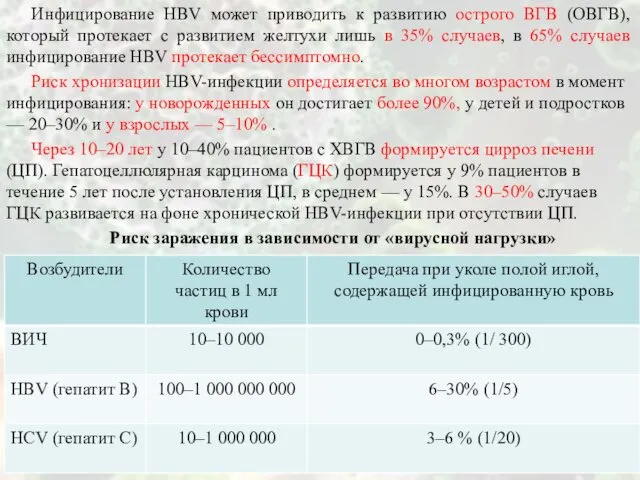
Заболеваемость вирусным гепатитом В на 100 тыс. населения в РФ
Состояние инфекционной
Заболеваемость вирусным гепатитом В на 100 тыс. населения в РФ
Состояние инфекционной
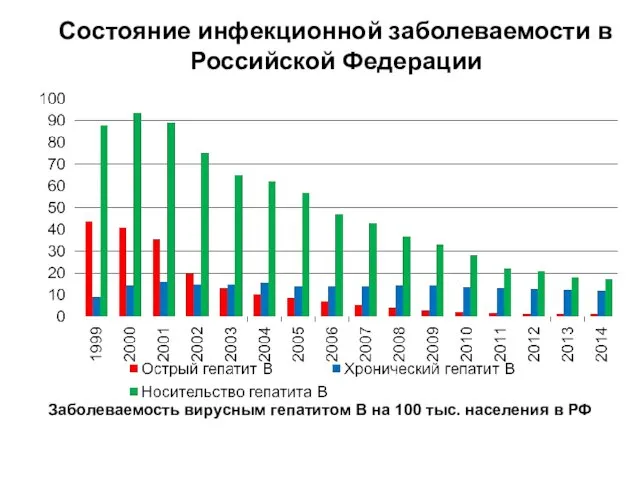
Распространение вируса гепатита В
Распространение вируса гепатита В
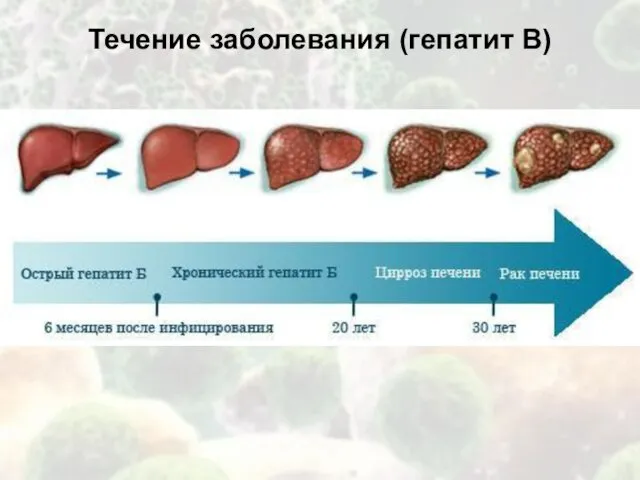
Течение заболевания (гепатит В)
Течение заболевания (гепатит В)
Заболеваемость острым и хроническим вирусным гепатитом В населения Калининградской области (на
Заболеваемость острым и хроническим вирусным гепатитом В населения Калининградской области (на
В 2014 г. показатели заболеваемости ОГВ превышали среднероссийский в 1,5—4,3 раза
В 2014 г. показатели заболеваемости ОГВ превышали среднероссийский в 1,5—4,3 раза
На взрослое население приходилось 98,6 % от общего числа заболевших ОГВ. В 2014 г. зарегистрированы 27 случаев ОГВ среди детей (0,10 на 100 тыс. детей) против 22 случаев в 2013 г. и 34 случаев в 2012 г.
Снижение заболеваемости ОГВ стало возможным благодаря проведению ежегодной плановой иммунизации населения и дополнительной иммунизации в рамках Национального приоритетного проекта в сфере здравоохранения. Охват вакцинацией против ВГВ детей в возрасте, 12 месяцев в 2014 г. составил 97,0 %, лиц в возрасте 18—35 лет увеличился до 92,0%, 36—59 лет – до 71,2 %.
В целях дальнейшего предупреждения распространения гепатита В на территории РФ и снижения заболеваемости острыми формами заболевания до спорадического уровня необходимо продолжить вакцинацию детей и взрослых в рамках национального календаря профилактических прививок. Для обеспечения максимальной эффективности иммунизации населения против гепатита В выбор вакцинных препаратов должен осуществляться с учетом данных о циркулирующих серотипах вируса. Согласно результатам научных исследований, проведенных на территории РФ, во всех регионах страны доминирует серотип ay (от 75 до 99 %).
Данные госдоклада 2014 года
СП 3.1.1.2341-08 «Профилактика вирусного гепатита В»
Профилактические и противоэпидемические мероприятия
I. Направленные
СП 3.1.1.2341-08 «Профилактика вирусного гепатита В»
Профилактические и противоэпидемические мероприятия
I. Направленные
Обследование доноров, медицинских работников работающих с кровью и биологическими жидкостями, пациентов поступающих на плановые операции, КВД, ПНД. Обследование беременных, контактных в очагах и др.
II. Направленные на механизм передачи
Соблюдение требований противоэпидемического режима в ЛПО: при обращении, обработке изделий медицинского назначения, возникновении аварийных ситуаций и др.
III. Направленные на восприимчивый организм
Вакцинация по схеме 0-1-6. Детей подвергшихся риску заражения по схеме 0-1-2-12, взрослых – 0-1-2-6.
Использование специфического иммуноглобулина при возникновении аварийных ситуаций не позднее 48 часов.
Экстренная профилактика гепатита В
Необходимость экстренной вакцинации возникает при аварийной ситуации –
Экстренная профилактика гепатита В
Необходимость экстренной вакцинации возникает при аварийной ситуации –
Чаще всего аварийные ситуации возникают у хирургов, акушеров-гинекологов, стоматологов, медицинских сестер.
Речь об экстренной профилактике ВГВ идет в случае, когда контакт с вирусом уже состоялся и требуется немедленная профилактика инфекции – это так называемая постэкспозиционная профилактика.
В качестве средств экстренной профилактики используются специфический иммуноглобулин, содержащий высокие титры анти-HBs, и вакцина против ВГВ. Для постэкспозиционной профилактики применяют специфические иммуноглобулины Антигеп в дозе 0,1 мл/кг или Неогепатект – 8-10 МЕ/кг (0,16-0,2 мл/кг).
Экстренная профилактика гепатита В
Экстренная профилактика гепатита В
Экстренная профилактика гепатита В
Примечание:
• Мероприятия не проводятся лишь в случае, если
Экстренная профилактика гепатита В
Примечание:
• Мероприятия не проводятся лишь в случае, если
• Если нет уверенности в том, что человек ранее был привит и был привит правильно, следует исходить из того, что у него нет иммунитета.
• Если пострадавший не был привит (не получил полный курс плановых прививок) ранее, если концентрация анти-HBs меньше защитной или определить ее нет возможности, однако известно, что источник вероятного заражения является носителем HBsAg – обязательно используется иммуноглобулин и вводится как минимум одна доза вакцины до выяснения всех необходимых показателей.
Рекомендации по введению препаратов для экстренной профилактики
1. Иммуноглобулин и вакцина должны
Рекомендации по введению препаратов для экстренной профилактики
1. Иммуноглобулин и вакцина должны
2. Вакцину необходимо вводить исключительно внутримышечно, поскольку при подкожном введении иммуногенность вакцины падает.
3. Иммуноглобулин вводится внутримышечно или внутривенно (в зависимости от фирмы производителя).
4. При необходимом объеме вводимого внутримышечно иммуноглобулина, превышающем 5 мл, его следует вводить в несколько разных мест.
5. Все иммунизированные иммуноглобулином и/или привитые
вакциной лица должны наблюдаться в течение 30 мин. после введения препаратов.
Моновакцины против гепатита В
Моновакцины против гепатита В
Гепатит С – инфекционная болезнь человека вирусной этиологии с преимущественным поражением
Гепатит С – инфекционная болезнь человека вирусной этиологии с преимущественным поражением
Элиминация вируса из организма наблюдается у 20-40% инфицированных, у которых могут пожизненно выявляться иммуноглобулины класса G к вирусу гепатита С (anti-HCV IgG).
В настоящее время выделяют две клинические формы заболевания: острый гепатит С (ОГС) и хронический гепатит С (ХГС).
ОГС в клинически выраженных случаях (10 - 30% случаев) может проявляться общим недомоганием, повышенной утомляемостью, отсутствием аппетита, реже тошнотой, рвотой, желтухой (темная моча, обесцвеченный стул, пожелтение склер и кожных покровов) и сопровождается повышением активности аминотрансфераз сыворотки крови.
ХГС клинически может проявляться слабостью, общим недомоганием, снижением аппетита, чувством тяжести в правом подреберье, увеличением размеров печени, желтухой, повышением активности аминотрансфераз, однако в большинстве случаев симптомы заболевания слабо выражены, а активность аминотрансфераз может быть в пределах нормальных показателей.
Вирус гепатита С
РНК-содержащий вирус, относящийся к семейству флавивирусов.
Выделен в 1989 г. Houghton
РНК-содержащий вирус, относящийся к семейству флавивирусов.
Выделен в 1989 г. Houghton
Вирус с высокой изменчивостью.
Вирус малоустойчив во внешней среде, но может сохранять свою активность при нагревании до +50°С. Инактивируется при температуре +60°С – в течение 30 минут, а при 100°С – за 2 минуты.
Течение заболевания – латентное, малосимптомное в месте с тем постепенно прогрессирующее, приводящее к развитию цирроза печени – «ласковый убийца».
Характеристика возбудителя ВГС
Строение вируса гепатита С
Вирус гепатита С РНК (+) содержащий вирус,
Строение вируса гепатита С
Вирус гепатита С РНК (+) содержащий вирус,
Оболочка содержит гликопротеины Е1 и Е2, NS1.
Внутренняя часть содержит РНК вируса и белок НСс-антиген (core-protein).
Геном вируса кодирует структурные (гликопротеины Е1 и Е2, НСс-антиген) и неструктурные белки (NS2, NS3, NS4, NS5) – ферменты, играющие роль в репликации вируса.
К каждому из структурных и неструктурных белков вырабатываются антитела, циркулирующие в крови. Эти антитела не обладают вируснейтрализующими свойствами.
Выделяют 6 генотипов HCV (генотипы 1а, 1b, 1с, 2а, 2b, 2с, 3а, 3b, 4, 5, 6), более 90 субтипов. 1, 2, 3 генотипы поражают людей по всему миру. В северной Африке распространен 4 генотип, в Северной и Юго-восточной Азии и на Дальнем Востоке – 1, 2, 6, в США – 1 генотип. Генотип 1b ассоциируется с более тяжелым течением заболевания, более высоким содержанием РНК HCV в крови, худшим ответом на лечение антивирусными препаратами.
Хронический ВГС развивается в 60-80% случаев. Это связано с «ускользанием» вируса из под иммунологического надзора, в связи с постоянной изменчивостью вируса (1010-11 антигенных вариантов течение 1 суток). Мах изменчивость отмечается в АГ оболочки.
Генотип Ib (доминирует в России): в различных регионах Северной Евразии –
Генотип Ib (доминирует в России): в различных регионах Северной Евразии –
Генотип Ia наиболее часто типирован в Центральном, Северо-Западном, Волго-Вятском регионах – 11,2-21,9%, а на территории Восточной Сибири, Центрально-Черноземном районе и Урале его удается выявить крайне редко (до 5%).
Генотипы За, 2а и 2b среди лиц с наличием ВГС в России также относят к редко выявляемым (За – 5,6-18,9%, 2а и 2b – 4,7-0,5%).
Сведения о циркуляции доминирующего генотипа на территории определяет выбор иммунобиологических препаратов, а также определяет стратегию интерферонотерапии хронического гепатита С. Считается, что больные, инфицированные ВГС генотипа 1b, имеют более тяжелое течение инфекции и хуже отвечают на лечение препаратами интерферона.
Распространение вируса ВГС различных генотипов на территории России
Заболеваемость вирусным гепатитом С на 100 тыс. населения в РФ
Состояние инфекционной
Заболеваемость вирусным гепатитом С на 100 тыс. населения в РФ
Состояние инфекционной
Заболеваемость острым и хроническим вирусным гепатитом С населения Калининградской области (на
Заболеваемость острым и хроническим вирусным гепатитом С населения Калининградской области (на
В 11 субъектах РФ заболеваемость ОГС превышала среднероссийский показатель в 1,5—2,0
В 11 субъектах РФ заболеваемость ОГС превышала среднероссийский показатель в 1,5—2,0
В структуре заболевших ОГС значительно преобладали взрослые (96,5 %), на долю детей до 17 лет приходилось 3,5 % (79 случаев).
Наряду со снижением заболеваемости острыми формами гепатитов В и С продолжают регистрироваться стабильно высокие уровни заболеваемости впервые выявленными хроническими формами вирусных гепатитов (ХВГ). Показатели заболеваемости ХВГ резко отличаются по субъектам РФ (от 2,77 до 173,31 на 100 тыс. населения), что в значительной степени зависит от качества диагностики и полноты регистрации данной группы заболеваний.
В 2014 г. показатель заболеваемости ХГС (39,38 на 100 тыс. населения) в 3,5 раза превысил показатель заболеваемости ХГВ.
В структуре ХВГ на долю хронического гепатита С приходится 77,3 % случаев (в 2013 г. – 76,3 %, в 2012 г. – 75,8 %).
Данные госдоклада 2014 года
Подозрительным на ОГС, наличие следующих признаков:
- наличие впервые выявленных anti-HCV IgG
Подозрительным на ОГС, наличие следующих признаков:
- наличие впервые выявленных anti-HCV IgG
- наличие в эпиданамнезе данных о возможном инфицировании ВГС в течение 6 мес до выявления anti-HCV IgG;
- повышение активности аминотрансфераз сыворотки крови.
Подозрительным на ХГС, наличие следующих признаков:
- выявление anti-HCV IgG в сыворотке крови;
- отсутствие в эпиданамнезе данных о возможном инфицировании ВГС в течение 6 месяцев до выявления anti-HCV IgG;
Подтвержденным случаем гепатита С является случай, соответствующий критериям подозрительного случая, при наличии рибонуклеиновой кислоты (далее - РНК) вируса гепатита С в сыворотке (плазме) крови.
Классификация случаев заболеваний гепатитом С
Механизм передачи ВГС — контактный.
Факторы передачи возбудителя
кровь или ее
Механизм передачи ВГС — контактный.
Факторы передачи возбудителя
кровь или ее
в меньшей степени - другие биологические жидкости человека (сперма, вагинальный секрет, слезная жидкость, слюна и другие).
Пути передачи:
Естественные
- половой реализуется при гетеро- и гомосексуальных половых контактах. Риск заражения гепатитом С среди постоянных гетеросексуальных партнеров, один из которых болен ХГС, составляет 1,5% (при отсутствии других факторов риска).
- вертикальная передача (от инфицированной матери ребенку). Во время беременности и родов (риск 1-5%). Вероятность инфицирования возрастает при высоких концентрациях вируса гепатита С в сыворотке крови матери, а также при наличии у нее ВИЧ-инфекции. Случаев передачи вируса гепатита С от матери ребенку при грудном вскармливании не выявлено.
- при попадании крови и других биологических жидкостей, содержащих ВГС, на слизистые оболочки или раневую поверхность кожи.
Пути передачи:
Искусственные
При немедицинских манипуляциях (сопровождающихся повреждением кожи или слизистых оболочек):
-
Пути передачи:
Искусственные
При немедицинских манипуляциях (сопровождающихся повреждением кожи или слизистых оболочек):
-
- нанесении татуировок;
- пирсинге;
- ритуальных обрядах;
- проведении косметических, маникюрных, педикюрных и других процедур с использованием контаминированных вирусом гепатита С инструментов.
При медицинских манипуляциях:
- переливании крови или ее компонентов;
- пересадке органов или тканей ;
- процедуре гемодиализа (высокий риск);
- через медицинский инструментарий для парентеральных вмешательств, лабораторный инструментарий и другие изделия медицинского назначения;
- при эндоскопических исследованиях и других диагностических и лечебных процедурах, в ходе проведения которых существует риск нарушения целостности кожных покровов или слизистых оболочек.
Инкубационный период (от момента заражения до выработки антител или появления клинической
Инкубационный период (от момента заражения до выработки антител или появления клинической
Методы диагностики:
1. Серологический (определяют наличие anti-HCV IgG).
Для подтверждения положительного результата определяют антитела к индивидуальным белкам вируса гепатита С (core, NS3, NS4, NS5).
Выявление anti-HCV IgМ к ВГС в качестве маркера острой инфекции неинформативно, поскольку антитела данного класса могут отсутствовать при острой форме заболевания и обнаруживаться при ХГС.
У лиц с иммунодефицитом (больные онкологическими заболеваниями, пациенты на гемодиализе, пациенты, находящиеся на лечении иммунодепрессантами и другие), а также в раннем периоде ОГС (до 12 недель после заражения) anti-HCV IgG могут отсутствовать. В данных группах пациентов диагностика гепатита С проводится с помощью одновременного выявления anti-HCV IgG и РНК вируса гепатита С.
2. Молекулярно-биологический (определяют РНК ВГС).
Лабораторная диагностика гепатита С
Лица, у которых выявлены anti-HCV IgG, подлежат обследованию на наличие РНК
Лица, у которых выявлены anti-HCV IgG, подлежат обследованию на наличие РНК
Диагноз ОГС или ХГС подтверждается только при выявлении в сыворотке (плазме) крови РНК вируса гепатита С с учетом данных эпиданамнеза и результатов клинико-лабораторных исследований (активность АсАТ, АлАТ, концентрация билирубина, определение размеров печени и др.).
Подтверждение диагноза должно проводиться в течение 14 суток, для обеспечения своевременного проведения профилактических, противоэпидемических и лечебных мероприятий.
Лица с anti-HCV IgG в сыворотке (плазме) крови при отсутствии у них РНК ВГС подлежат динамическому наблюдению в течение 2 лет и обследованию на наличие anti-HCV IgG и РНК вируса гепатита С не реже 1 раза в 6 мес.
В документе, выдаваемом лабораторией по результатам исследования на anti-HCV IgG и РНК вируса гепатита С, в обязательном порядке указывается наименование тест-системы, с помощью которой проводилось данное исследование.
Лабораторная диагностика гепатита С
- обнаружение в крови анти-HCVcore IgM и IgG с показателями коэффициента
- обнаружение в крови анти-HCVcore IgM и IgG с показателями коэффициента
- отсутствие в крови анти-НСV NS4;
- обнаружение в крови РНК-НСV.
Маркеры фазы репликации ВГС
Экспресс-тесты, основанные на определении антител к ВГС в слюне (соскоб со
Экспресс-тесты, основанные на определении антител к ВГС в слюне (соскоб со
Экспресс-тесты должны подтверждаться классическими серологическими и молекулярно-биологическими методами. Выдача заключения о наличии или отсутствии антител к вирусу гепатита С только по результатам экспресс-теста не допускается.
Области применения экспресс-тестов:
- трансплантология - перед забором донорского материала;
- донорство - обследование крови в случае экстренного переливания препаратов крови и отсутствия обследованной на антитела к вирусу гепатита С донорской крови;
- приемное отделение медицинской организации - при поступлении пациента для экстренных медицинских вмешательств;
Лабораторная диагностика гепатита С
Мероприятия проводятся комплексно в отношении:
- источников вируса,
- путей и факторов
Мероприятия проводятся комплексно в отношении:
- источников вируса,
- путей и факторов
- восприимчивого населения, включая лиц из групп риска
При выявлении случая гепатита С специалистами Роспотребнадзора в течение 24 часов организуется проведение эпидемиологического расследования в детских, медицинских, оздоровительных организациях, учреждениях с круглосуточным пребыванием детей или взрослых, организациях коммунально-бытового назначения, оказывающих парикмахерские и косметические услуги и др.
Необходимость проведения эпидемиологического обследования очага по месту жительства больного определяется специалистами территориального органа, уполномоченного осуществлять федеральный госсанэпиднадзор.
По результатам эпидемиологического обследования заполняется карта обследования или составляется акт, где дается заключение о причинах заболевания, возможных источниках инфекции, путях и факторах передачи. Разрабатывается и реализуется комплекс профилактических и противоэпидемических мероприятий.
Профилактические и противоэпидемические мероприятия при гепатите С
I. Меры в отношении источника инфекции
Лица, у которых впервые выявлены anti-HCV
I. Меры в отношении источника инфекции
Лица, у которых впервые выявлены anti-HCV
Во время стационарного лечения больные ГС размещаются отдельно от больных гепатитами А и Е, а также больных с неуточненной формой гепатита.
Больного информируют о:
- путях и факторах передачи инфекции;
- мерах безопасного поведения с целью предотвращения распространения ВГС (выделение индивидуальных предметов личной гигиены (бритвенные приборы, маникюрные и педикюрные принадлежности, зубные щетки, полотенца и другие) и ухода за ними, а также использования презервативов;
- доступных видах помощи;
- дальнейшей тактики диспансерного наблюдения и лечения.
Консультирование проводит врач медицинской организации по месту выявления, а в дальнейшем - по месту наблюдения больного. Отметка о проведении консультирования ставится в медицинской карте амбулаторного больного или медицинской карте стационарного больного.
Мероприятия в эпидемических очагах гепатита С
Меры в отношении источника инфекции (продолжение)
Больному даются рекомендации, направленные на предупреждение
Меры в отношении источника инфекции (продолжение)
Больному даются рекомендации, направленные на предупреждение
Медицинская документация больных гепатитом С, в том числе направления на различные виды исследований и госпитализацию, подлежит маркировке в соответствии с нормативными и методическими документами.
Срок возвращения к работе (учебе) после выписки из стационара определяется лечащим врачом с учетом характера работы (учебы) и результатов клинико-лабораторного обследования. При этом сроки освобождения от тяжелой физической работы и спортивных занятий должны составлять 6-12 месяцев.
II. Меры в отношении путей и факторов передачи возбудителя
Дезинфекции в очаге
II. Меры в отношении путей и факторов передачи возбудителя
Дезинфекции в очаге
- индивидуальные предметы личной гигиены больного (лица с подозрением на гепатит С);
- поверхности и вещи в случае их контаминации кровью или другими биологическими жидкостями.
Дезинфекция проводится самим больным, или другим лицом, осуществляющим за ним уход. Консультирование по вопросам дезинфекции проводит медицинский работник медицинской организации по месту жительства больного.
Для проведения дезинфекции используются средства, эффективные в отношении возбудителей парентеральных гепатитов, зарегистрированные в установленном порядке и разрешенные к применению на территории РФ.
Мероприятия в эпидемических очагах гепатита С
III. Меры в отношении контактных лиц
Медицинские работники по месту жительства проводят
III. Меры в отношении контактных лиц
Медицинские работники по месту жительства проводят
- выявление и учет (в листе наблюдения за контактными);
- медицинский осмотр;
- лабораторное обследование установленным порядком.
- беседу о клинических признаках гепатита С, способах инфицирования, факторах передачи инфекции и мерах профилактики.
Контактные лица должны соблюдать правила личной профилактики ГС (пользоваться только индивидуальными предметами личной гигиены, с целью предотвращения полового пути передачи - использовать презервативы).
Наблюдение за контактными лицами в очагах ОГС и ХГС завершается через 6 месяцев после разобщения или выздоровления либо смерти больного ГС.
Мероприятия в эпидемических очагах гепатита С
Диспансерное наблюдение за больными ОГС проводится с целью оценки эффективности противовирусной
Диспансерное наблюдение за больными ОГС проводится с целью оценки эффективности противовирусной
Больные ОГС, больные ХГС, а также лица у которых при скрининге выявлены антитела к вирусу гепатита С (при отсутствии у них РНК ВГС), подлежат обязательному диспансерному наблюдению у врача-инфекциониста в медицинской организации по месту жительства или в территориальном гепатологическом центре.
В случае, если у больных ОГС через 6 месяцев выявляется РНК ВГС данные лица считаются больными ХГС и подлежат диспансерному наблюдению, если РНК ВГС не выявляется, данные лица считаются реконвалесцентами ОГС и подлежат динамическому наблюдению в течение 2 лет и обследованию на наличие РНК вируса гепатита С не реже одного раза в 6 месяцев.
Диспансерное наблюдение за больными ХГС осуществляется не реже раза в 6 месяцев с проведением комплексного клинико-лабораторного обследования с обязательным исследованием сыворотки крови на наличие РНК ВГС.
Лица с наличием anti-HCV IgG, у которых отсутствует РНК ВГС при динамическом лабораторном обследовании в течение 2 лет с периодичностью не реже одного раза в 6 месяцев, считаются реконвалесцентами и подлежат снятию с диспансерного наблюдения.
Диспансерное наблюдение за больными гепатитом С
7.6. Дети, рожденные от инфицированных вирусом гепатита С матерей, подлежат диспансерному
7.6. Дети, рожденные от инфицированных вирусом гепатита С матерей, подлежат диспансерному
Первое обследование ребенка проводится в возрасте 2 месяцев. При отсутствии в этом возрасте РНК вируса гепатита С проводится повторное обследование ребенка на наличие в сыворотке крови anti-HCV IgG и РНК ВГС в возрасте 6 месяцев. Выявление у ребенка РНК ВГС в возрасте 2 месяцев или 6 месяцев свидетельствует о наличии ОГС.
Дальнейшее обследование ребенка проводится в возрасте 12 месяцев. Повторное выявление РНК вируса гепатита С в данном возрасте свидетельствует о ХГС в результате перинатального инфицирования.
При первичном выявлении РНК ВГС в возрасте 12 месяцев необходимо исключить инфицирование ребенка в более поздние сроки при реализации других путей передачи вируса гепатита С. При отсутствии РНК ВГС в возрасте 12 месяцев (если РНК ВГС выявлялась ранее в 2 или 6 месяцев) ребенок считается реконвалесцентом ОГС и подлежит обследованию на наличие anti-HCV IgG и РНК вируса гепатита С в возрасте 18 и 24 месяцев.
Диспансерное наблюдение за больными гепатитом С
Ребенок, у которого не выявляется РНК вируса гепатита С в возрасте
Ребенок, у которого не выявляется РНК вируса гепатита С в возрасте
Ребенок, у которого не выявляется РНК ВГС в возрасте 2 месяцев, 6 месяцев и 12 месяцев, но выявляются anti-HCV IgG в возрасте 12 месяцев, подлежит дополнительному обследованию на наличие в сыворотке крови anti-HCV IgG и РНК вируса гепатита С в 18 месяцев жизни. При отсутствии в возрасте 18 месяцев anti-HCV IgG и РНК ВГС ребенок подлежит снятию с диспансерного наблюдения. Выявление anti-HCV IgG в возрасте 18 месяцев и старше (при отсутствии РНК ВГС) может быть признаком перенесенного ОГС в первые месяцы жизни.
7.7. Организации родовспоможения должны осуществлять передачу сведений о детях, рожденных от инфицированных ВГС матерей, в детскую поликлинику по месту регистрации (или проживания) для дальнейшего наблюдения.
Диспансерное наблюдение за больными гепатитом С
Профилактика инфицирования ВГС при оказании медпомощи
8.1. Основой профилактики инфицирования ВГС является
Профилактика инфицирования ВГС при оказании медпомощи
8.1. Основой профилактики инфицирования ВГС является
Меры, направленные на предотвращение инфицирования вирусом гепатита С при оказании медицинской помощи, включают:
- соблюдение установленных требований к дезинфекции, предстерилизаци-онной обработке и стерилизации изделий медицинского назначения (ИМН), а также требований к сбору, обеззараживанию, временному хранению и транспортированию медицинских отходов;
- обеспечение ЛПО в достаточном объеме ИМН разового пользования, медицинским и санитарно-техническим оборудованием, медицинским инструментарием, средствами дезинфекции, стерилизации и СИЗ;
- обязательное обследование медперсонала и поступающих в стационар пациентов на наличие маркеров ВГС, установленным порядком;
- сбор эпиданамнеза при поступлении больных, особенно в отделения риска (трансплантации, гемодиализа, гематологии, хирургии и другие);
- ежемесячное обследование на наличие в крови anti-HCV IgG и РНК ВГС пациентов отделений гемодиализа, гематологии и трансплантации, пребывающих в ЛПО более 1 месяца.
Профилактика инфицирования ВГС при оказании медпомощи
8.4. Случаи заражения ВГС могут быть
Профилактика инфицирования ВГС при оказании медпомощи
8.4. Случаи заражения ВГС могут быть
- установление эпидемиологической связи между источником инфекции (пациентом или персоналом) и заразившимся от него, при условии одновременного пребывания в ЛПО, получения одноименных медицинских манипуляций, обслуживании одним медицинским персоналом в отделении, операционной, процедурной, перевязочной, диагностическим кабинетом и другие;
- выявление у пациента anti-HCV IgG не ранее чем через 14 дней, но не позднее 180 дней с момента обращения в медицинскую организацию, или выявление у пациента РНК ВГС не ранее чем через 4 дня с момента обращения в ЛПО, если данные маркеры отсутствовал при обращении;
- возникновение групповых (2 и более случаев) заболеваний ГС или случаев массового выявления anti-HCV IgG и (или) РНК ВГС у пациентов, ранее одновременно находившихся в одной медорганизации и получавших одинаковые мед. манипуляции и имевшие предшествующий отрицательный результат при обследовании на маркеры инфицирования вирусом гепатита С, даже при отсутствии установленного источника инфекции;
- установление эпидемиологической связи между случаями заболевания гепатитом С с помощью молекулярно-биологических методов исследования (генотипирование, секвенирование вариабельных областей генома вируса гепатита С) образцов сыворотки (плазмы) крови заболевшего и лиц, подозреваемых в качестве источника инфекции при обязательном наличии группы сравнения.
8.5. Выявление грубых нарушений санитарно-противоэпидемического режима, включая режим очистки, стерилизации медицинских
8.5. Выявление грубых нарушений санитарно-противоэпидемического режима, включая режим очистки, стерилизации медицинских
Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке органов и тканей, искусственном оплодотворении
9.1. Профилактика инфицирования вирусом гепатита С при переливании крови (ее компонентов), пересадке органов (тканей) или искусственном оплодотворении включает мероприятия по обеспечению безопасности при заборе, заготовке, хранении донорской крови (ее компонентов), органов (тканей), а также при использовании донорских материалов.
9.4. Для предупреждения посттрансфузионной передачи вируса гепатита С в организациях по заготовке, переработке, хранению и обеспечению безопасности донорской крови и ее компонентов осуществляется регистрация данных о донорах, процедурах и операциях, выполняемых на этапах заготовки, переработки, хранения донорской крови и ее компонентов, а также о результатах исследований донорской крови и ее компонентов на бумажном и (или) электронном носителях. Регистрационные данные хранятся не менее 30 лет и должны быть доступны для контроля со стороны уполномоченных органов.
Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке
Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке
9.5. При получении организацией донорства крови и ее компонентов информации о возможном заражении гепатитом С реципиента устанавливается донор (доноры), от которого могло произойти заражение, и принимаются меры для предотвращения использования донорской крови или ее компонентов, полученных от этого донора (доноров).
9.6. О каждом случае подозрения на инфицирование ВГС при переливании крови (ее компонентов), пересадке органов (тканей) или искусственном оплодотворении информация немедленно передается в органы, уполномоч. осуществлять федеральный госсанэпиднадзор, для проведения расследования.
9.7. Безопасность донорской крови (ее компонентов), донорских органов (тканей) подтверждается отрицательными результатами лабораторного исследования образцов крови доноров, взятых во время каждого забора донорского материала, на наличие возбудителей гемотрансмиссивных инфекций, в том числе ВГС.
9.8. Компоненты крови с малым сроком годности (до 1 месяца) забираются от кадровых (активных) доноров и используются в период срока годности. Их безопасность дополнительно подтверждается отсутствием РНК вируса гепатита С в сыворотке (плазме) крови.
Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке
Профилактика гепатита С при переливании донорской крови и ее компонентов, пересадке
9.9. Все манипуляции по введению гемотрансфузионных сред и препаратов крови, пересадки органов и тканей и искусственного оплодотворения должны проводиться в соответствии с инструкциями по применению и другими нормативными документами.
9.10. Врач, назначающий переливание крови (ее компонентов), должен разъяснить реципиенту или его родственникам существование потенциального риска передачи вирусных инфекций при гемотрансфузии.
9.11. Запрещается введение гемотрансфузионных сред и препаратов крови человека из одной упаковки более чем одному пациенту.
9.12. Учреждения здравоохранения, заготавливающие донорскую кровь и ее компоненты, должны развивать систему надлежащей производственной практики, гарантирующей качество, эффективность и безопасность компонентов крови, включая применение современных методов выявления маркеров вирусных гепатитов и участие в системе внешнего контроля качества.
9.13. Персонал организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов, органов и тканей подлежит обследованию на наличие anti-HCV IgG в соответствии с приложением 1 СП 3.1.3112-13.
Профилактика заражения новорожденных от инфицированных вирусным гепатитом С матерей
10.1. Обследование беременных
Профилактика заражения новорожденных от инфицированных вирусным гепатитом С матерей
10.1. Обследование беременных
10.2. Беременные женщины с подтвержденным диагнозом ОГС или ХГС подлежат госпитализации по клиническим показаниям в специализированные отделения (палаты) акушерских стационаров или перинатальные центры. Прием родов производят в специально выделенной палате, предпочтительно в боксе, где родильница с ребенком находится до выписки. При необходимости оперативного вмешательства используют операционную обсервационного отделения.
10.3. Наличие гепатита С у беременной не является противопоказанием для естественных родов.
10.4. Новорожденным, родившимся от инфицированных вирусом гепатита С матерей, проводится вакцинация, в том числе против туберкулеза и гепатита В, в соответствии с национальным календарем профилактических прививок.
10.5. Наличие гепатита С у матери не является противопоказанием для грудного вскармливания.
Профилактика гепатита С в организациях коммунально-бытового назначения, оказывающих парикмахерские и косметические
Профилактика гепатита С в организациях коммунально-бытового назначения, оказывающих парикмахерские и косметические
11.2. Устройство помещений, оборудование и санитарно-противоэпидемический режим в кабинетах для маникюра, педикюра, пирсинга, татуажа, косметических услуг и других, где осуществляются процедуры с риском повреждения кожных покровов и слизистых оболочек, должны соответствовать действующим нормативным документам, устанавливающим требования к размещению, устройству, оборудованию, содержанию и режиму работы данных кабинетов (организаций).
Все манипуляции, которые могут привести к повреждению кожных покровов и слизистых оболочек, осуществляются с применением стерильных инструментов и материалов. Изделия многократного применения перед стерилизацией подлежат предстерилизационной очистке.
11.3. Ответственность за обеспечение мероприятий по профилактике гепатита С, в том числе проведение производственного контроля, принятие мер по предупреждению профессионального инфицирования персонала, его обучение, обеспечение в необходимом объеме дезинфекционных, стерилизационных и других санитарно-противоэпидемических мероприятий возлагается на руководителя организации коммунально-бытового назначения.









































































 Гнойная инфекция брюшной полости. Перитонит
Гнойная инфекция брюшной полости. Перитонит Дифференциальная диагностика и лечение болезней миокарда
Дифференциальная диагностика и лечение болезней миокарда Учение о мышцах (миология)
Учение о мышцах (миология) Физиологические механизмы изменения проницаемости эндотелия кровеносных сосудов
Физиологические механизмы изменения проницаемости эндотелия кровеносных сосудов Детская анестезиология
Детская анестезиология Этиология и патогенез нарушений выработки гормонов клубочкой зоны коры надпочечников
Этиология и патогенез нарушений выработки гормонов клубочкой зоны коры надпочечников Лучевая диагностика заболеваний и повреждений черепа и головного мозга
Лучевая диагностика заболеваний и повреждений черепа и головного мозга Автомобильная травма: травма от столкновения движущегося автомобиля с человеком
Автомобильная травма: травма от столкновения движущегося автомобиля с человеком Влияние компьютерных игр
Влияние компьютерных игр Сестринская помощь детям при заболеваниях органов пищеварения
Сестринская помощь детям при заболеваниях органов пищеварения L2 - Дозиметрические принципы, величины и единицы
L2 - Дозиметрические принципы, величины и единицы Топография артериальной системы
Топография артериальной системы Шизофрения. Первый психотический эпизод. Биполярное аффективное расстройство
Шизофрения. Первый психотический эпизод. Биполярное аффективное расстройство Медицина в Западной Европе (У-ХУ вв.). Лекция 6
Медицина в Западной Европе (У-ХУ вв.). Лекция 6 Клинический случай. Токсикодермия. Синдром Стивенса Джонсона
Клинический случай. Токсикодермия. Синдром Стивенса Джонсона Nikolay Vasilievich Sklifosovsky
Nikolay Vasilievich Sklifosovsky Синдром дефицита внимания у детей с гиперактивностью
Синдром дефицита внимания у детей с гиперактивностью Флюоресцентная ангиография (ФАГ) глазного дна
Флюоресцентная ангиография (ФАГ) глазного дна Development of the modern otorhinolaryngology, achievements of modern otorhinolaryngology
Development of the modern otorhinolaryngology, achievements of modern otorhinolaryngology Способы переноски пострадавших
Способы переноски пострадавших Свойства личности и структура личности, интегральные характеристики
Свойства личности и структура личности, интегральные характеристики Анемії. Принципи лікування анемії
Анемії. Принципи лікування анемії Понятие о базовой реанимации
Понятие о базовой реанимации Расходы на питание. Составление меню
Расходы на питание. Составление меню Профилактика ОРВИ и гриппа
Профилактика ОРВИ и гриппа Блокады сердца
Блокады сердца Правильное питание для здорового образа жизни
Правильное питание для здорового образа жизни Преаналитический этап лабораторных исследований
Преаналитический этап лабораторных исследований