Содержание
- 2. ФОРМЫ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ Исходя из преобладания в патогенезе того или иного из перечисленных факторов, выделяют
- 3. НЕЙРОПАТИЧЕСКАЯ ФОРМА
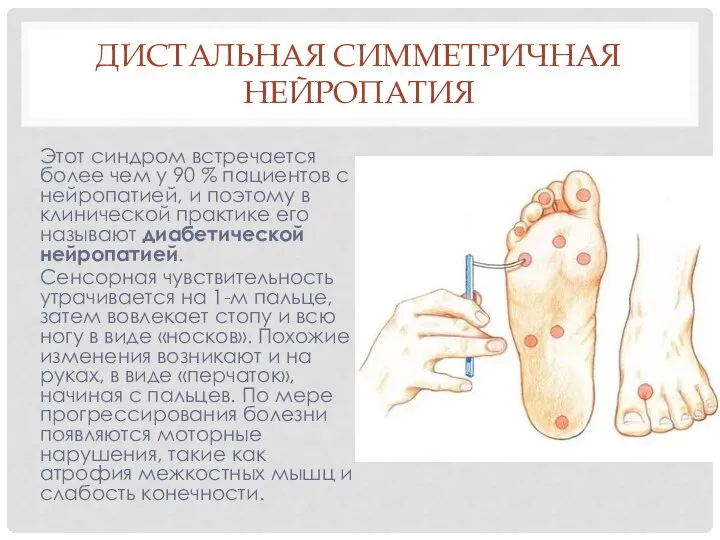
- 4. ДИСТАЛЬНАЯ СИММЕТРИЧНАЯ НЕЙРОПАТИЯ Этот синдром встречается более чем у 90 % пациентов с нейропатией, и поэтому
- 5. СИНДРОМ НЕЙРОПАТИЧЕСКОЙ БОЛИ Пациенты жалуются на боль в дистальных отделах обеих стоп, усиливающуюся ночью и ослабевающую
- 6. Кажется парадоксом, но многие пациенты с большими язвами стоп и выраженной анестезией ног, полным отсутствием чувствительности
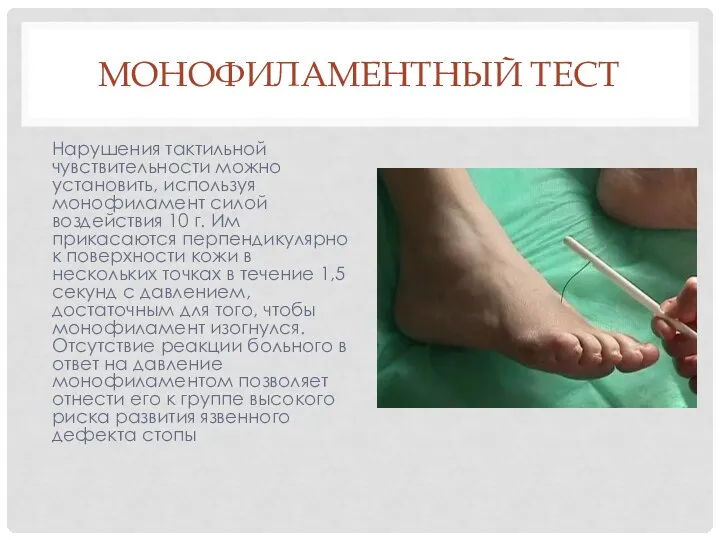
- 7. МОНОФИЛАМЕНТНЫЙ ТЕСТ Нарушения тактильной чувствительности можно установить, используя монофиламент силой воздействия 10 г. Им прикасаются перпендикулярно
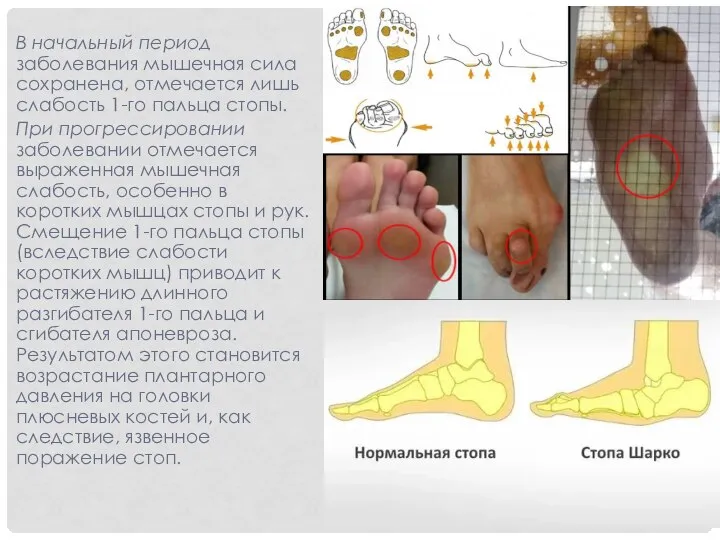
- 8. В начальный период заболевания мышечная сила сохранена, отмечается лишь слабость 1-го пальца стопы. При прогрессировании заболевании
- 10. Автономная нейропатия ведет к нарушению увлажнения кожи стопы. Из-за подверженной трещинам сухой кожи возрастает риск инфекции.
- 13. КРАТКО На клинической стадии развития ДП для нейропатической формы СДС характерны ноющие жгучие симметричные боли дистальной
- 14. ИШЕМИЧЕСКАЯ ФОРМА
- 15. СИНДРОМ ИШЕМИЧЕСКОЙ БОЛИ Пациенты жалуются на боль в мышцах голеней или (реже) бедер, возникающая после прохождения
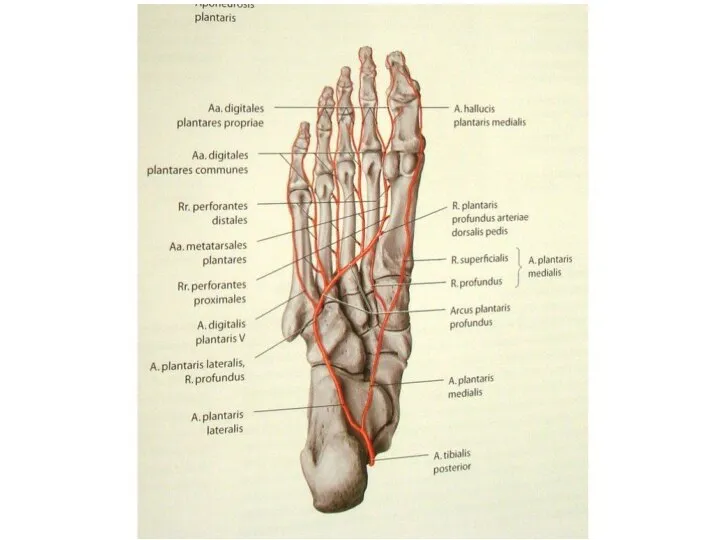
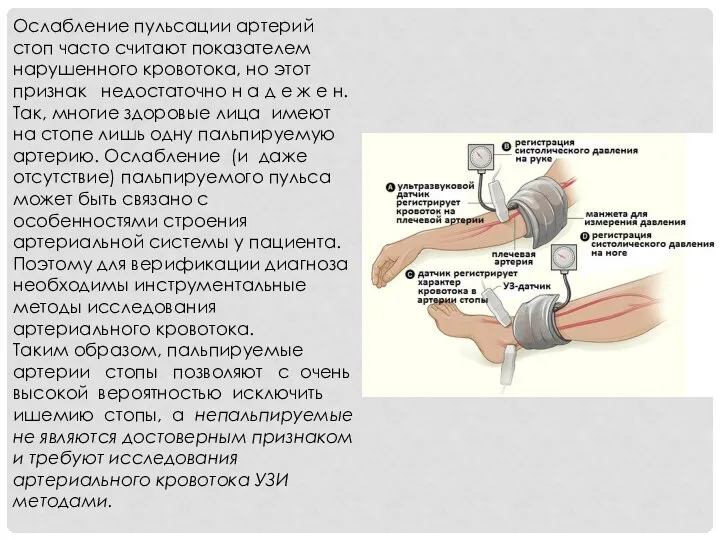
- 18. Ослабление пульсации артерий стоп часто считают показателем нарушенного кровотока, но этот признак недостаточно н а д
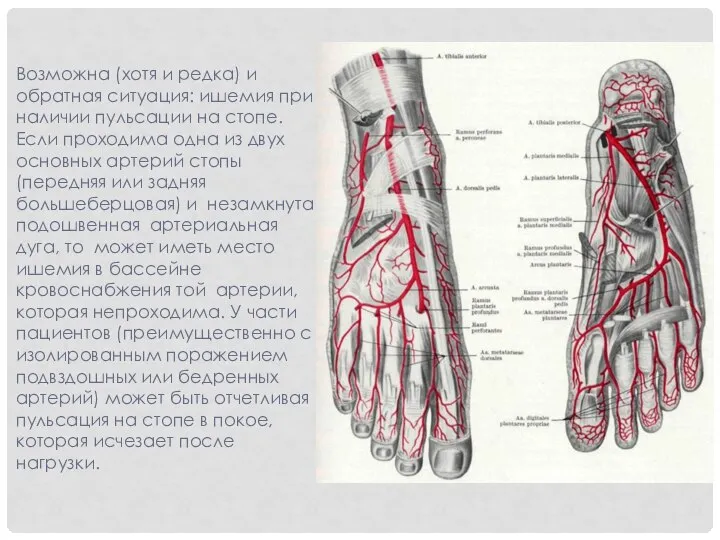
- 19. Возможна (хотя и редка) и обратная ситуация: ишемия при наличии пульсации на стопе. Если проходима одна
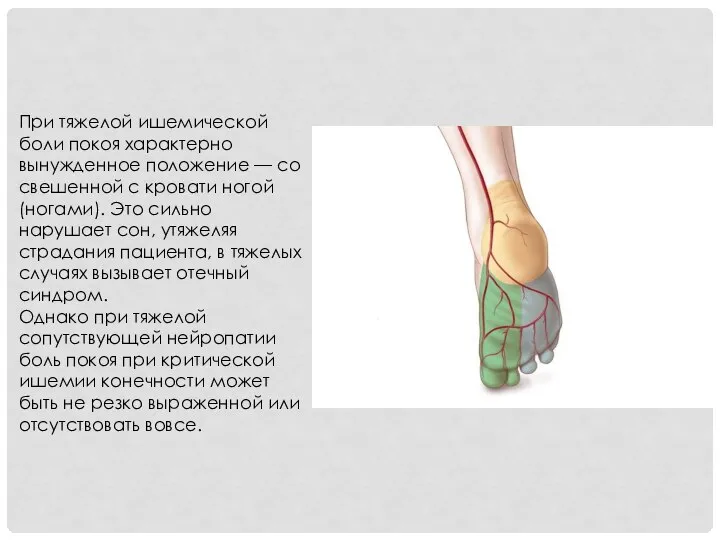
- 20. При тяжелой ишемической боли покоя характерно вынужденное положение — со свешенной с кровати ногой (ногами). Это
- 21. КРИТИЧЕСКАЯ ИШЕМИЯ Европейский консенсус 2011 г. определил это понятие как боль в покое, язвенные или гангренозные
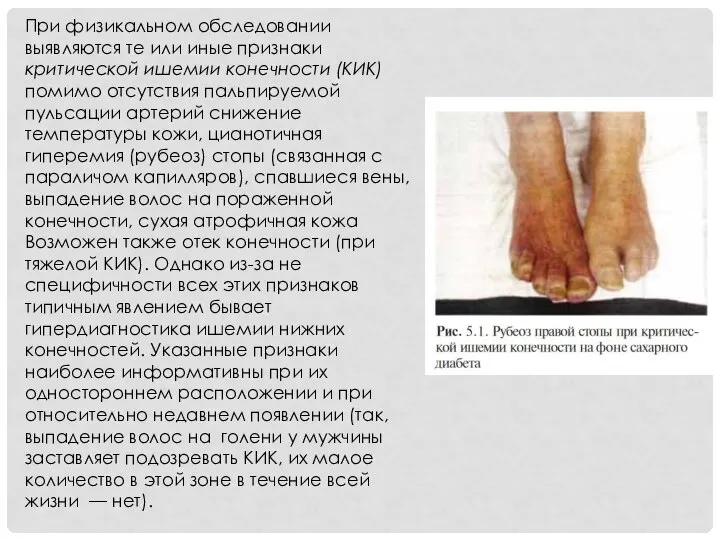
- 22. При физикальном обследовании выявляются те или иные признаки критической ишемии конечности (КИК) помимо отсутствия пальпируемой пульсации
- 23. НЕЙРОИШЕМИЯ Больные с патологией магистральных сосудов и нейроишемическим поражением стоп, как правило, пожилые люди с ограниченным
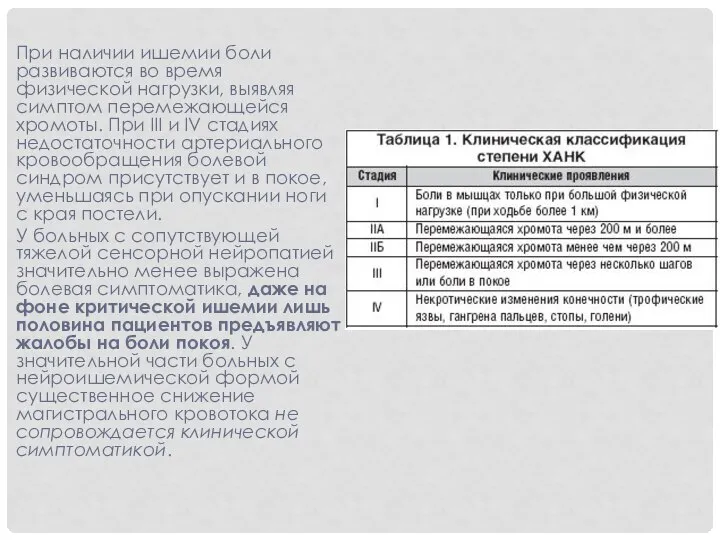
- 24. При наличии ишемии боли развиваются во время физической нагрузки, выявляя симптом перемежающейся хромоты. При III и
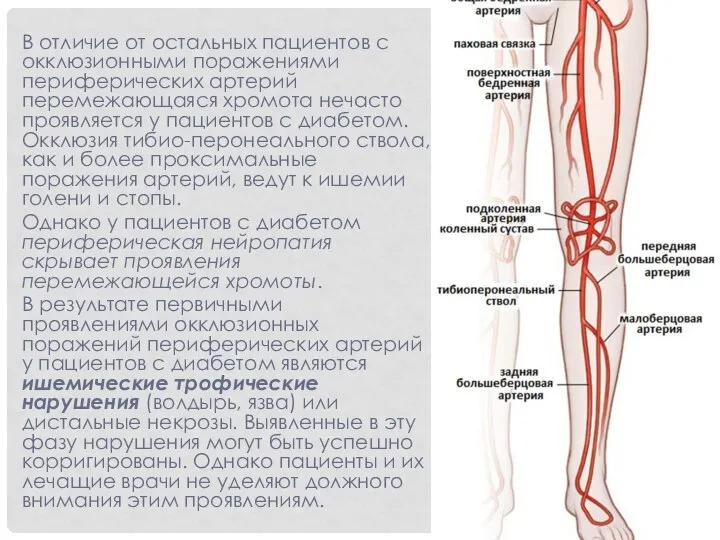
- 25. В отличие от остальных пациентов с окклюзионными поражениями периферических артерий перемежающаяся хромота нечасто проявляется у пациентов
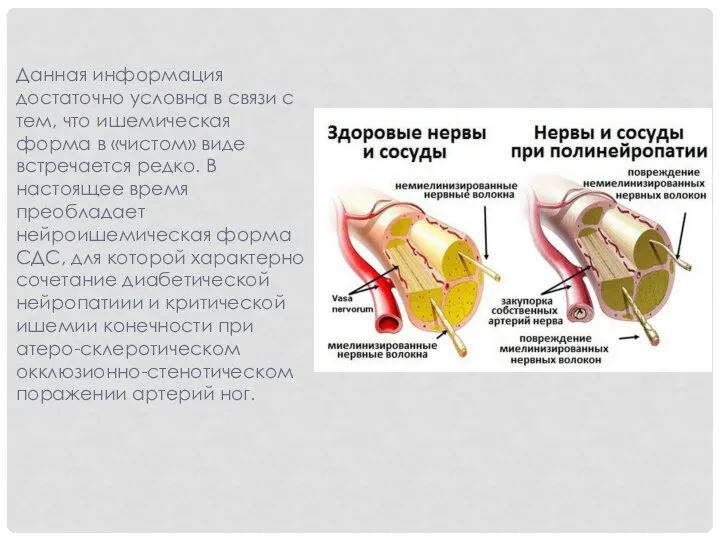
- 29. Данная информация достаточно условна в связи с тем, что ишемическая форма в «чистом» виде встречается редко.
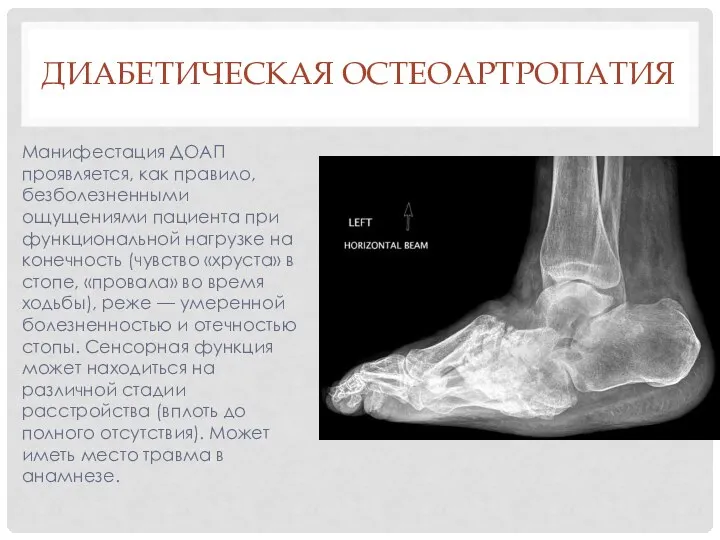
- 30. ДИАБЕТИЧЕСКАЯ ОСТЕОАРТРОПАТИЯ Манифестация ДОАП проявляется, как правило, безболезненными ощущениями пациента при функциональной нагрузке на конечность (чувство
- 31. ЯЗВЕННОЕ ПОРАЖЕНИЕ, ИНФЕКЦИЯ Нарушение клеточного и гуморального звеньев иммунитета в условиях гипергликемии приводит к быстрому распространению
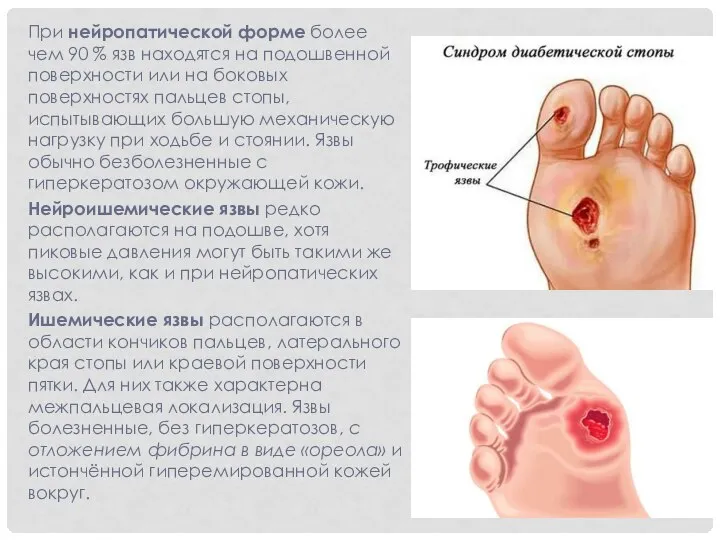
- 32. При нейропатической форме более чем 90 % язв находятся на подошвенной поверхности или на боковых поверхностях
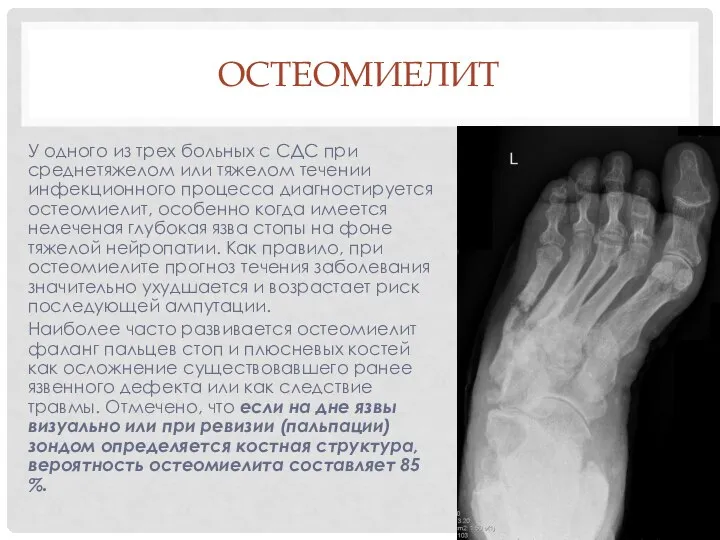
- 33. ОСТЕОМИЕЛИТ У одного из трех больных с СДС при среднетяжелом или тяжелом течении инфекционного процесса диагностируется
- 35. Скачать презентацию

















 Hirn 14-2 (9-10) 5µ
Hirn 14-2 (9-10) 5µ Память
Память Психологический портрет преступника
Психологический портрет преступника Этапы подготовки к выступлению
Этапы подготовки к выступлению Влияние алкоголя на организм
Влияние алкоголя на организм Арт-терапия в работе с психосоматическими расстройствами
Арт-терапия в работе с психосоматическими расстройствами Паразитические простейшие (протозоология)
Паразитические простейшие (протозоология) Сестринский уход при анемиях
Сестринский уход при анемиях Основные аспекты психолого-педагогического взаимодействия при работе с семьей
Основные аспекты психолого-педагогического взаимодействия при работе с семьей KhlynovaA_zadacha
KhlynovaA_zadacha Чума - природно-очаговая инфекционная болезнь
Чума - природно-очаговая инфекционная болезнь Аллергические реакции I типа
Аллергические реакции I типа Acute and Chronic pyelonephritis
Acute and Chronic pyelonephritis Инсектті аллергия
Инсектті аллергия Ситуациялық есеп
Ситуациялық есеп Непараметрические критерии Фридмана
Непараметрические критерии Фридмана Инсомния как фактор риска ишемического инсульта
Инсомния как фактор риска ишемического инсульта Моё призвание-медицина
Моё призвание-медицина Заболевания почек
Заболевания почек Организация стационарной помощи
Организация стационарной помощи Вскармливание детей раннего возраста
Вскармливание детей раннего возраста Онкологические заболевания женских половых органов
Онкологические заболевания женских половых органов Воля и свобода выбора в теориях Дж. Локка, У. Джемса, Л.С. Выготского, В. Франкла
Воля и свобода выбора в теориях Дж. Локка, У. Джемса, Л.С. Выготского, В. Франкла Средства, влияющие на функцию органов дыхания
Средства, влияющие на функцию органов дыхания Захворювання органів сечовидільної системи та їх профілактика
Захворювання органів сечовидільної системи та їх профілактика Участие медицинской сестры в профилактике рахита
Участие медицинской сестры в профилактике рахита Транспортировка больных и пострадавших в машине скорой помощи
Транспортировка больных и пострадавших в машине скорой помощи Кожа и подкожно-жировая клетчатка
Кожа и подкожно-жировая клетчатка