Содержание
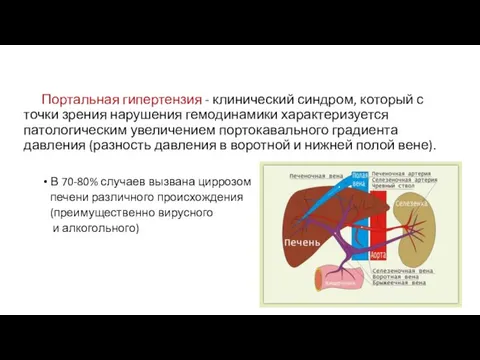
- 2. Портальная гипертензия - клинический синдром, который с точки зрения нарушения гемодинамики характеризуется патологическим увеличением портокавального градиента
- 3. Этиология и классификация Портальная гипертензия подпеченочная внутрипеченочная надпеченочная
- 4. Клинически значимая ПГ: увеличение диаметра воротной (более 14 мм) и селезеночной (более 7-8 мм) вен асцит
- 5. Определение давления в воротной вене Измерение по давлению заклинивания Чреспечёночное измерение давления Интраоперационное измерение давления Измерение
- 6. Прогностическая шкала Child-Pugh (печеночно-клеточной функции при ЦП)
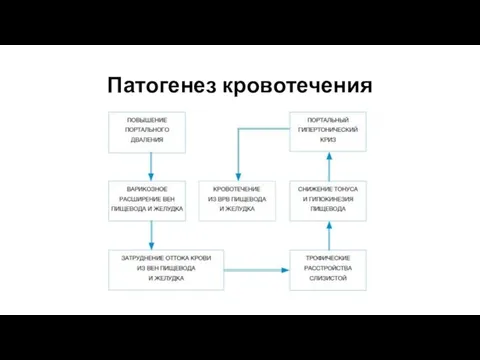
- 7. Патогенез кровотечения
- 8. Диагностический алгоритм Установление факта кровотечения в ЖКТ; Верификация источника кровотечения и прогнозирование его рецидива; Оценка степени
- 10. Критерии отнесения к группе «тяжёлое кровотечение»: возраст старше 60 лет; неоднократная рвота малоизменённой кровью коллапс, потеря
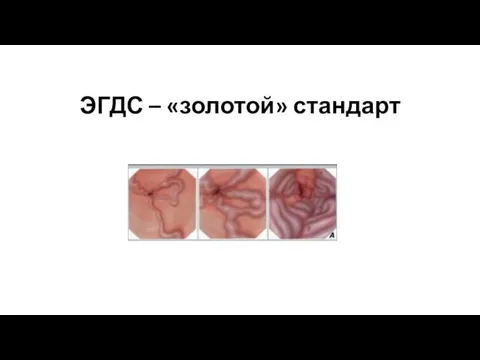
- 11. ЭГДС – «золотой» стандарт
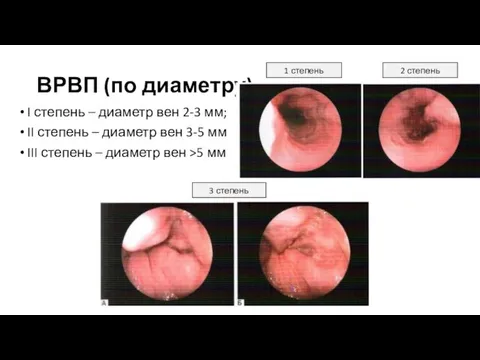
- 12. ВРВП (по диаметру) I степень – диаметр вен 2-3 мм; II степень – диаметр вен 3-5
- 13. ВРВ (по локализации)
- 14. Васкуло- и гастропатии Легкая - небольшие участки розового цвета, окруженные белым контуром. Средняя - плоские красные
- 15. ВРВП (по напряженности) Вены при инсуфляции воздуха спадаются (не напряжены) – давление в портальной системе невысокое
- 16. Прогностические критерии возникновения кровотечения из ВРВ пищевода и желудка: III степень ВРВ; Локализация ВРВ; Степень дилатации;
- 17. Основные задачи лечения: Остановка кровотечения Возмещение кровопотери Лечение коагулопатии Предотвращение рецидивов кровотечения Предотвращение ухудшения функции печени
- 18. Медикаментозное лечение Нитроглицерин Нитропруссид натрия (нанипрусс) ЛС (По механизму снижения портального давления) Венозный вазодилятаторы Вазопрессоры Соматостатин
- 19. Эндоскопический гемостаз Лигирование; Склеротерапия; Клеевые композиции; Стентирование пищевода;
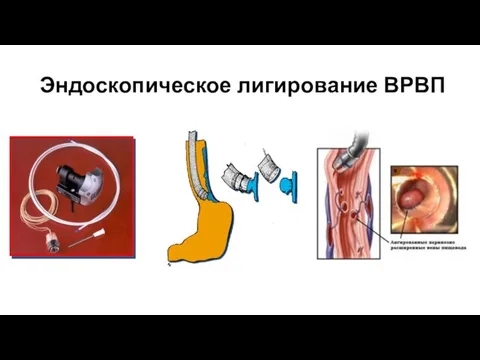
- 20. Эндоскопическое лигирование ВРВП
- 21. Показания и особенности эндоскопического лигирования: профилактика первого эпизода кровотечения (первичная профилактика) профилактика рецидива кровотечения (вторичная профилактика)
- 22. Показания и особенности эндоскопического лигирования: опасность эндоскопического лигирования при профузном кровотечении; трудности выполнения эндоскопического лигирования после
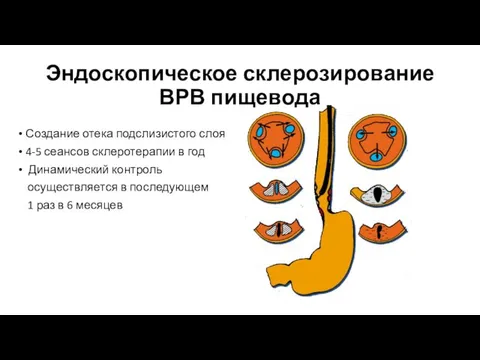
- 23. Эндоскопическое склерозирование ВРВ пищевода Создание отека подслизистого слоя 4-5 сеансов склеротерапии в год Динамический контроль осуществляется
- 24. Использование стента Даниша
- 25. Применение клеевых композиций Время проведения инъекции ограничено 20 секундами из-за полимеризации гистоакрила. Несоблюдение данного условия приводит
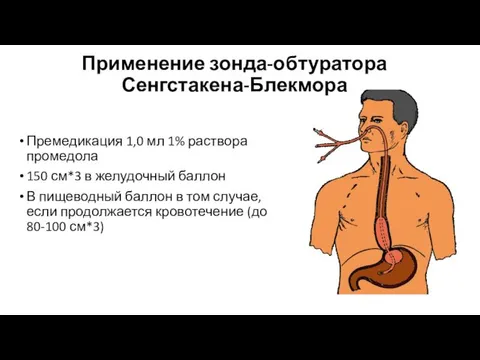
- 26. Применение зонда-обтуратора Сенгстакена-Блекмора Премедикация 1,0 мл 1% раствора промедола 150 см*3 в желудочный баллон В пищеводный
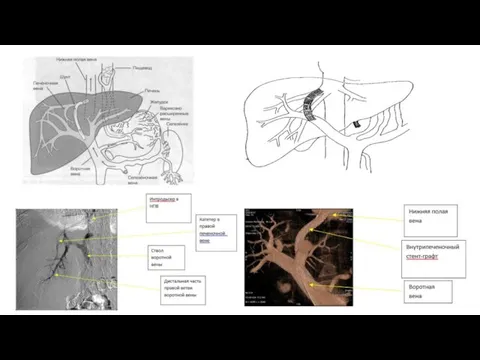
- 27. Эндоваскулярные методы лечения кровотечений из ВРВ чреспеченочная чрескожная облитерация внеорганных вен желудка трансъюгулярное внутрипеченочное портосистемное шунтированеие
- 28. Эмболизация левой желудочной и коротких вен желудка
- 29. Трансъюгулярное внутрипеченоченое портосистемное шунтирование (TIPS) Показания к TIPS: Продолжающееся кровотечение из варикозно-расширенных вен пищевода и желудка,
- 31. кейсы
- 32. Операция Таннера
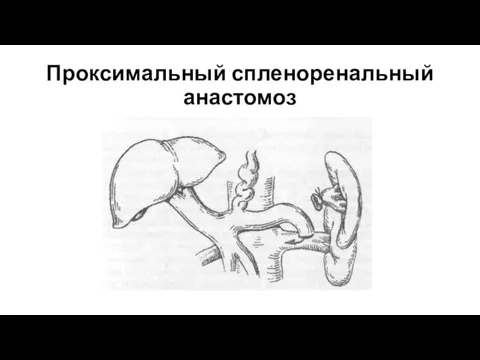
- 33. Спленоренальный анастомоз а — центральный (проксимальный) спленоренальный анастомоз (селезеночная вена пересечена, наложен анастомоз между ее проксимальным
- 34. Проксимальный спленоренальный анастомоз
- 35. Дистальный спленоренальный анастомоз
- 36. Мезентерико-кавальный анастомоз
- 38. Скачать презентацию


























 Особливості патоморфологічних змін та деякі аспекти патогенезу за міксоматозу кролів
Особливості патоморфологічних змін та деякі аспекти патогенезу за міксоматозу кролів Гистология,цитология және эмбриология пәндерінің даму тарихы. Қазақстан Республикасындағы гистологияның дамуы
Гистология,цитология және эмбриология пәндерінің даму тарихы. Қазақстан Республикасындағы гистологияның дамуы Лечебное и лечебно-профилактическое питание
Лечебное и лечебно-профилактическое питание Гарднеллалар. Gardnerella vaginalis
Гарднеллалар. Gardnerella vaginalis Науқас пен оның туыстарымен денсаулық сақтау саласында жұмыс істейтін қызметкерлер мен тиімді қарым-қатынасқа түсудің
Науқас пен оның туыстарымен денсаулық сақтау саласында жұмыс істейтін қызметкерлер мен тиімді қарым-қатынасқа түсудің Методы диагностики инфекционных болезней. Основные принципы лечения больных. Уход за больными
Методы диагностики инфекционных болезней. Основные принципы лечения больных. Уход за больными Оперативная хирургия шеи
Оперативная хирургия шеи Витаминные препараты
Витаминные препараты Переломы костей лицевого черепа
Переломы костей лицевого черепа Биомеханика тела. Придание пациенту удобного положения тела и «лечение положением» в комплексе мер по уходу за пациентами
Биомеханика тела. Придание пациенту удобного положения тела и «лечение положением» в комплексе мер по уходу за пациентами Экстрамедуллярные поражения при множественной миеломе
Экстрамедуллярные поражения при множественной миеломе Поговорим о добродетели
Поговорим о добродетели Трихомониаз
Трихомониаз Специфика профессиональной психологической консультации. Особенности содержания групповой и индивидуальной профконсультации
Специфика профессиональной психологической консультации. Особенности содержания групповой и индивидуальной профконсультации РКИ с участием отдельно взятого больного
РКИ с участием отдельно взятого больного Транзиторные состояния новорожденных (пограничные, переходные)
Транзиторные состояния новорожденных (пограничные, переходные) О необходимости вакцинации против COVID-19
О необходимости вакцинации против COVID-19 Что такое гепатит В?
Что такое гепатит В? 7 воров твоего времени и сил
7 воров твоего времени и сил Эпидемиология и этиология внебольничных респираторных инфекций. Ключевые проблемы антибиотикорезистентности в РФ
Эпидемиология и этиология внебольничных респираторных инфекций. Ключевые проблемы антибиотикорезистентности в РФ Некоронарогенные заболевания. Миокардиты. Перикардиты
Некоронарогенные заболевания. Миокардиты. Перикардиты Перитонит. Лекция для студентов IV курса лечебного факультета
Перитонит. Лекция для студентов IV курса лечебного факультета Острый аппендицит или воспаление червеобразного отростка
Острый аппендицит или воспаление червеобразного отростка Ревматоидный артрит (РА)
Ревматоидный артрит (РА) Законы, регулирующие лечение психически больных в государстве израиль
Законы, регулирующие лечение психически больных в государстве израиль Нарушения гемостаза
Нарушения гемостаза Гигиена детей дошкольного возраста
Гигиена детей дошкольного возраста Стандарты помощи при заболеваниях суставов. Препарат Нолтрексин
Стандарты помощи при заболеваниях суставов. Препарат Нолтрексин