Содержание
- 2. Лейкопения – снижение содержания лейкоцитов в периферической крови ниже 6 (4)*10/л. Классификация лейкопений: физиологическая лейкопения (конституциональная
- 3. Классификация лейкопений Перераспределительная лейкопения — следствие перераспределения лейкоцитов циркулирующего и пристеночного пулов (усиленная экстренная маргинация лейкоцитов
- 4. Классификация лейкопений Нейтропения Лимфопения Моноцитопения Эозинопения Наследственные Приобретенные
- 5. Механизмы развития лейкопений: угнетение лейкопоэза в костном мозге – нарушается размножение и дифференцировка клеток миелоидного ростка
- 6. Наследственные нейтропении Синдром Костманна - связан с аутосомно-рецессивной мутацией, обусловливающей нечувствительность промиелоцитов к дальнейшему действию КСФ.
- 7. Наследственные нейтропении Врожденная циклическая нейтропения наследуется аутосомно-доминантно. Проявления нейтропении наступают периодически, раз в 3-5 недель. Имеется
- 8. Наследственные нейтропении Доброкачественная этническая семейная нейтропения. Встречается у выходцев с Ближнего и Среднего Востока (семейная нейтропения
- 9. Приобретенные нейтропении Инфекционные агенты: - вирусные (инфекционный мононуклеоз, вирусный гепатит, ВИЧ-инфекция, краснуха, ветряная оспа, грипп, ОРВИ).
- 10. Приобретенные нейтропении Аутоаллергия к нейтрофильпым антигенам - при системной красной волчанке, ревматоидном артрите, болезни Шенляйн-Геноха и
- 11. Приобретенные нейтропении Токсическое поражение нейтрофилов Лекарственная нейтропения часто поражает пациентов среднего и пожилого возраста, постоянно принимающих
- 12. Агранулоцитоз Агранулоцитозом называют глубокую селективную или неселективную нейтропению, чаще всего — при отсутствии эозинофилов и базофилов.
- 13. Механизмы агранулоцитоза Иммунный – лекарственная аллергическая реакция 2 типа (цитолиза): сульфаниламиды, антибиотики, анальгин, препараты золота, висмута;
- 14. Другие виды лейкопений Эозинопения – при стрессе, повышении ГК (б.Иценко-Кушинга) Лимфопения – снижение синтеза лимфоцитов при
- 15. Лейкоцитоз увеличение общего количества лейкоцитов в периферической крови выше 9*10 клеток/литр
- 16. Физиологический лейкоцитоз Миогенный (после физической нагрузки) Психогенный, эмоциональный Акклиматизационный Пищеварительный (через 2-3 часа после еды) Имеют
- 17. Патологический лейкоцитоз Реактивный – под действием цитокинов, стимулирующих лейкопоэз или перераспределения лейкоцитов: - инфекционно-воспалительный (особенно при
- 18. Механизмы развития лейкоцитоза Усиление нормального лейкопоэза (воспаление) Перераспределение лейкоцитов в сосудистом русле (прием пищи, физическая нагрузка,
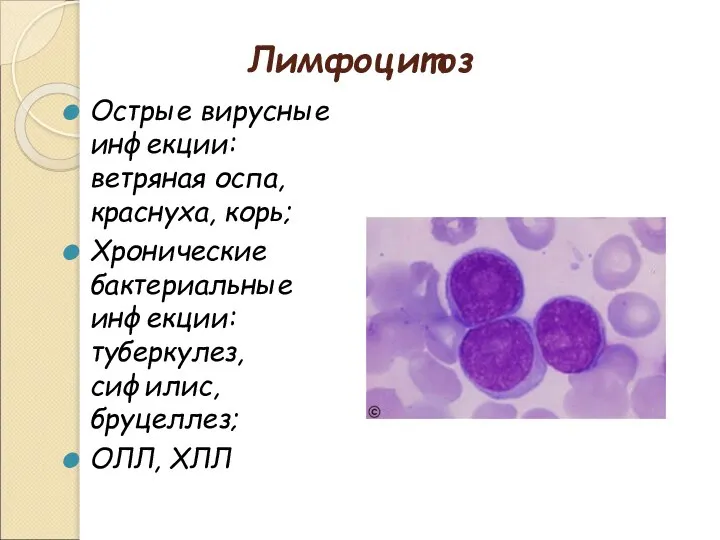
- 19. Лимфоцитоз Острые вирусные инфекции: ветряная оспа, краснуха, корь; Хронические бактериальные инфекции: туберкулез, сифилис, бруцеллез; ОЛЛ, ХЛЛ
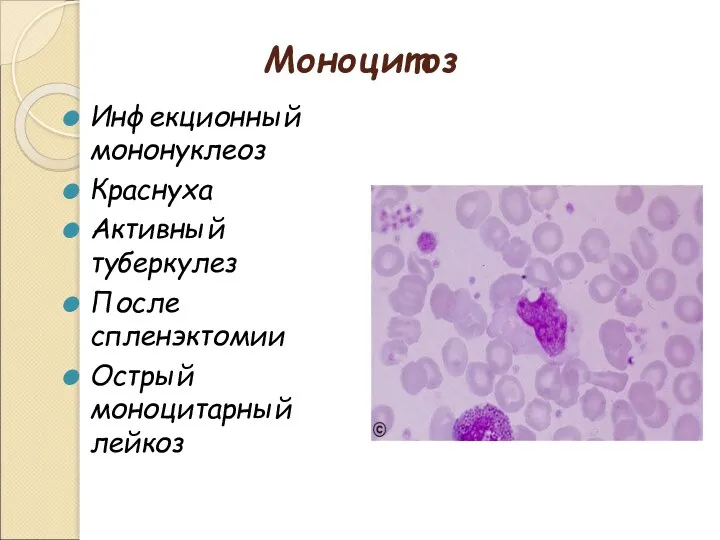
- 20. Моноцитоз Инфекционный мононуклеоз Краснуха Активный туберкулез После спленэктомии Острый моноцитарный лейкоз
- 21. Эозинофилия Аллергические реакции Глистные инвазии Прием лекарств (аспирин, сульфаниламиды) ХМЛ
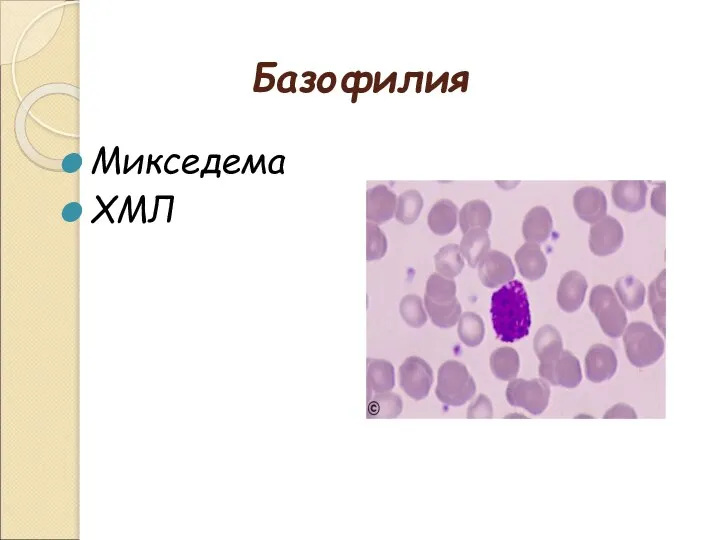
- 22. Базофилия Микседема ХМЛ
- 23. Нейтрофильный лейкоцитоз Острые инфекционные заболевания (гнойно-воспалительные) При ИМ После острой кровопотери Интоксикации
- 24. Сдвиги нейтрофильной формулы К/М метамиелоциты Кровь палочко-ядерные сегментоядерные Миелобласты Промиелоциты Миелоциты
- 25. СДВИГ ВЛЕВО Увеличение в периферической крови незрелых форм нейтрофильного ряда (омоложение клеток) СДВИГ ВПРАВО Увеличение в
- 26. Сдвиги влево Гипорегенеративный (простой): увеличение палочкоядерных форм – начальные стадии гнойной инфекции, нетяжелые формы; Регенеративный: увеличение
- 27. Сдвиги влево Регенеративно-дегенеративный: увеличены палочкоядерные, метамиелоциты, миелоциты, снижены сегментоядерные, дегенеративные изменения в нейтрофилах – избыточная стимуляция
- 28. Сдвиг вправо Увеличение в крови сегментоядерных нейтрофилов, дегенеративные изменения в нейтрофилах - при угнетении миелопоэза, апластические
- 29. Виды лейкоцитозов (Фролов, 1999) Нейтрофильно-эозинопенический —увеличение числа нейтрофилов, при снижении содержания эозинофилов. Характерен для гнойных инфекций.
- 30. Лейкемоидные реакции реактивный гиперлейкоцитоз, патологическая реакция крови, схожая с лейкозом. Термин впервые предложил в 1926 году
- 31. Лейкоз Заболевание крови, характеризующееся безудержной пролиферацией и омоложением кроветворных элементов без их созревания и метаплазией кроветворной
- 32. Этиология лейкозов Ионизирующее излучение - после Хиросимы – заболеваемость лейкозами увеличилась в 7,5 раз Химические канцерогены
- 33. Классификация лейкозов Острые и хронические (критерий – морфо-функциональные особенности лейкозных клеток) Острые – основной субстрат опухоли
- 34. Классификация лейкозов По типу лейкозных клеток Миелобластный Лимфобластный Монобластный Эритромиелобластный Промиелоцитарный Недифференцированный
- 35. Классификация лейкозов По количеству клеток в периферической крови: Лейкемический вариант – количество лейкоцитов в периферической крови
- 36. Патогенез лейкозов Канцерогенный фактор вызывает мутацию одной из клеток-предшественниц гемопоэза нарушается информация деления и дифференцировки, регуляция
- 37. Клинические проявления лейкозов Лейкозная гиперплазия и инфильтрация костного мозга приводят к замещению нормальных очагов кроветворения лейкозными
- 38. Клинические проявления лейкозов Гиперпластический синдром: умеренное и безболезненное увеличение лимфоузлов, печени и селезенки, гиперплазия миндалин, что
- 39. Клинические проявления лейкозов Инфекционный синдром – основное осложнение лейкоза, частая непосредственная причина гибели больных. Язвенно-некротические ангины,
- 40. Острый лимфобластный лейкоз тип лейкоза, чаще всего встречающийся у детей. Он исходит из недифференцирующегося пролиферирующего клона
- 41. Хронический лимфолейкоз неизлечимое, медленно-прогрессирующее неопластическое заболевание,исходящее из клона В-клеток. Мужчины болеют ХЛЛ втрое чаще женщин. Специфика
- 43. Скачать презентацию





































 Источники питания недоношенных детей. Режимы кормления
Источники питания недоношенных детей. Режимы кормления Болеутоляющие (анальгезирующие) средства
Болеутоляющие (анальгезирующие) средства Всемирный день памяти людей, умерших от СПИДа
Всемирный день памяти людей, умерших от СПИДа Арт-терапия в работе с психосоматическими расстройствами
Арт-терапия в работе с психосоматическими расстройствами Сумен емдеу
Сумен емдеу Я, мы, они
Я, мы, они Кесарево сечение в современном акушерстве и родовой травматизм
Кесарево сечение в современном акушерстве и родовой травматизм Паразитарные хирургические заболевания
Паразитарные хирургические заболевания Стратегия и приоритеты развития здравоохранения
Стратегия и приоритеты развития здравоохранения Плазменное омоложение лица
Плазменное омоложение лица Артропластика плечевого, локтевого, тазобедренного, коленного суставов, артродез, эндопротезирование суставов
Артропластика плечевого, локтевого, тазобедренного, коленного суставов, артродез, эндопротезирование суставов Интоксикации пестицидами
Интоксикации пестицидами Психология ранней юности
Психология ранней юности Возбудители атипичных пневмоний
Возбудители атипичных пневмоний Угрозы сексуального поведения
Угрозы сексуального поведения Резекция желудка по Бильрот
Резекция желудка по Бильрот Сальмонеллёзы. Клиническая картина
Сальмонеллёзы. Клиническая картина Личность. Структура личности
Личность. Структура личности Хирургическая анатомия лицевого отдела головы, операции на лицевом отделе головы
Хирургическая анатомия лицевого отдела головы, операции на лицевом отделе головы Системная склеродермия
Системная склеродермия Лечение больных немелкоклеточным раком легкого
Лечение больных немелкоклеточным раком легкого Лечение хронической обструктивной болезни легких (ХОБЛ)
Лечение хронической обструктивной болезни легких (ХОБЛ) Головная боль
Головная боль Острый и хронический гломерулонефрит
Острый и хронический гломерулонефрит Снотворные средства
Снотворные средства Патология женских и мужских половых желез: основные виды, характеристика, проявления, принципы терапии
Патология женских и мужских половых желез: основные виды, характеристика, проявления, принципы терапии Введение в спланхнологию. Закономерности развития и строения пищеварительной системы. Особенности у детей
Введение в спланхнологию. Закономерности развития и строения пищеварительной системы. Особенности у детей Психология развития
Психология развития