Содержание
- 2. Ежегодно в Российской Федерации возникает инсульт более чем у 500 тыс. человек. Инвалидизация после инсульта в
- 3. Формы инсульта: ишемический инсульт (инфаркт мозга) обусловленный острой церебральной ишемией, приводящей к инфаркту головного мозга
- 4. Формы инсульта: геморрагический инсульт (нетравматическое внутримозговое кровоизлияние), обусловленное разрывом интрацеребрального сосуда и проникновением крови в паренхиму
- 5. Симптомы инсульта
- 6. Существует довольно простой, но надежный тест для диагностирования инсульта в домашних условиях – УЗП Просят пациента
- 8. Массовая (популяционная) стратегия Заключается в достижении положительных изменений у каждого человека в общей популяции посредством воздействия
- 10. Стратегия высокого риска Предусматривает раннее выявление лиц с факторами риска по развитию инсульта для последующей коррекции
- 11. факторы риска Курение Гипертония Сахарный диабет Гиперлипидемия (дислипидемия) Фибрилляция предсердий и другие пороки сердца Бессимптомный стеноз
- 12. факторы риска Мигрень Метаболический синдром Злоупотребление алкоголем Наркомания Апноэ во время сна Гипергомоцистеинемия Гиперкоагуляция Воспаления и
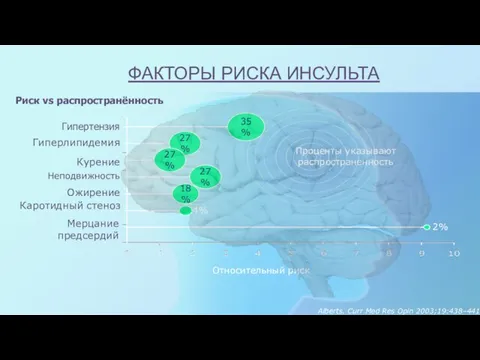
- 13. Гиперлипидемия 27% Курение 27% Ожирение 18% Неподвижность 27% Каротидный стеноз 4% Гипертензия 35% Относительный риск Проценты
- 14. Артериальная гипертензия Уровень систолического АД должен быть ниже 140 мм рт.ст., а диастолического – не выше
- 15. Артериальная гипертензия Регулярно контролировать показатели АД; Суточное мониторировать АД (не реже чем один раз в 4–6
- 16. Сахарный диабет Строгий контроль уровня глюкозы в крови Контроль АД пациентов с обоими типами СД в
- 17. Холестерин 1 из 4 случаев инсульта связан с высоким уровнем «плохого» холестерина (ЛПНП) Употребление малонасыщенных, негидрогенизированных
- 18. Ожирение Для лиц, страдающих избыточным весом и ожирением, снижение веса рекомендуется как средство снижения АД. Для
- 19. Неправильное питание Основные направления диеты: снижение уровня ХС и других атерогенных липидов в крови при сохранении
- 21. Алкоголь Не следует прием умеренных доз алкоголя пациенту, по-скольку нельзя быть уверенным, что пациент не превысит
- 22. Физическая ативность Увеличение физической нагрузки. Лицам без клинических проявлений ИБС следует выполнять доступные для них виды
- 23. Курение Курение сигарет повышает заболеваемость инсультом и инфарктом мозга примерно на 50%, ведет к развитию рака
- 24. Курение Воздержатся от курения для некурящих и отказ от курения для курильщиков. Как часть общей стратегии
- 25. Фибрилляция предсердий ФП является значимым независимым ФР развития инсульта. 9 % случаев инсультов связаны с нарушением
- 26. Вторичная профилактика Начата через 48 ч после ОНМК при установлении патогенетического варианта инсульта
- 27. Вторичная профилактика базируется на стратегии высокого риска. Цели вторичной профилактики инсульта: 1.Уменьшить риск возникновения повторного церебрального
- 28. Вторичная профилактика включает: 1.Антигипертензивную терапию 2.Антитромботическую терапию 3.Гиполипидемическую терапию 4.Хирургическое лечение Критерии, определяющие выбор стратегии: 1.Факторы
- 29. Антигипертезивная терапия Цели: 1.Снижение АД до целевого уровня у пациентов с АГ 2.Препятствие дальнейшему ремоделированию и
- 30. Антигипертезивная терапия Периндоприл 4 мг/сут Достоверно снижает риск повторного ОНМК на 28%; А так же любого
- 31. Антитромбоцитарная терапия Ацетилсалициловая кислота 75-100 мг/сут.(1 мк/кг) со специальной кишечнорастворимой оболочкой или в комбинации с антацидом.
- 32. Антикоагулянтная терапия Варфарин 1 раз в сутки (под контролем МНО) Ривароксабан 20 мг 1 раз в
- 33. Гиполипидемическая терапия Пациентам после перенесенного инсульта или ТИА при наличии ишемической болезни сердца, атеросклеротического поражения периферических
- 35. Скачать презентацию































 Соблюдение правил техники безопасности и охрана труда в бактериологической лаборатории
Соблюдение правил техники безопасности и охрана труда в бактериологической лаборатории Гормональная контрацепция
Гормональная контрацепция Хроническая сердечная недостаточность
Хроническая сердечная недостаточность Инструментальные методы исследования в процессе клинического обследования больного
Инструментальные методы исследования в процессе клинического обследования больного Корь. Краснуха. Ветряная оспа. Скарлатина
Корь. Краснуха. Ветряная оспа. Скарлатина Асфиксия, родовые травмы, гемолитическая болезнь новорожденных. Лекция 4
Асфиксия, родовые травмы, гемолитическая болезнь новорожденных. Лекция 4 Атопиялық аллергияның патогенезі, зертханалық диагностикасы және клиникасы. Анафилактикалық шоктың патогенезі
Атопиялық аллергияның патогенезі, зертханалық диагностикасы және клиникасы. Анафилактикалық шоктың патогенезі История развития психопатологии в России
История развития психопатологии в России Порядок проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по ОМС
Порядок проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по ОМС Сокращения в медицине
Сокращения в медицине Өлім және оның белгілері. Танатогенез. Өлімнен кейінгі өзгерістер
Өлім және оның белгілері. Танатогенез. Өлімнен кейінгі өзгерістер Дәлелді медицина және маркетинг
Дәлелді медицина және маркетинг Интеллект и интеллектуальная недостаточность
Интеллект и интеллектуальная недостаточность Drugs affecting blood
Drugs affecting blood Түбір өзектерді термопластикалық иньекциялық техника көмегімен обтурациялау
Түбір өзектерді термопластикалық иньекциялық техника көмегімен обтурациялау Ихтиоз
Ихтиоз Анализ качества оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями
Анализ качества оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями Общая характеристика лекарственных растений
Общая характеристика лекарственных растений Физиология сердечно-сосудистой системы
Физиология сердечно-сосудистой системы Современные дезинфицирующие средства
Современные дезинфицирующие средства Алкоголизм. Профилактика алкоголизма
Алкоголизм. Профилактика алкоголизма История применения тысячелистника
История применения тысячелистника Тамақтан улану кезіндегі алғашқы жәрдем
Тамақтан улану кезіндегі алғашқы жәрдем Обезболивание в травматологии и ортопедии
Обезболивание в травматологии и ортопедии Дәрілік ресурстану
Дәрілік ресурстану Риккетсии
Риккетсии Товароведческий анализ резиновых и полимерных изделий санитарии и гигиены
Товароведческий анализ резиновых и полимерных изделий санитарии и гигиены Современные подходы и методы лечения ревматических болезней
Современные подходы и методы лечения ревматических болезней