Содержание
- 2. VACCINO Prodotto farmacologico contenente microrganismi viventi e attenuati oppure uccisi oppure componenti o prodotti modificati del
- 3. VACCINO La caratteristica di un vaccino è contenere antigeni (da antibody generators o generatori di anticorpi),
- 4. La scoperta dei vaccini è una delle più importanti in campo medico. Tra le misure di
- 5. VACCINAZIONI OBBLIGATORIE e/o RACCOMANDATE nella popolazione generale: antitetanica (o antidiftotetanica o antidiftotetanopertussica) antipoliomielitica antiepatite B VACCINAZIONI
- 6. VACCINAZIONI OBBLIGATORIE e/o RACCOMANDATE nei viaggiatori internazionali (e non solo…): antifebbre gialla antimeningococcica con vaccino tetravalente
- 7. PROFILASSI IMMUNITARIA Misura preventiva avente lo scopo di produrre e/o aumentare le difese anticorpali dell’organismo nei
- 8. DIFFERENTI TIPI di VACCINI vaccini VIVI ATTENUATI, costituiti dal microrganismo patogeno vivente, ma a patogenicità molto
- 9. VACCINI VIVI ATTENUATI Sono prodotti attraverso modifiche di laboratorio dell’agente patogeno (batteri, virus). L’attenuazione della virulenza
- 10. VACCINI VIVI ATTENUATI La risposta immunitaria indotta è simile a quella prodotta dall’infezione naturale. Generalmente non
- 11. VACCINI VIVI ATTENUATI Solitamente sono già efficaci con una singola dose. Possono causare reazioni collaterali severe
- 12. VACCINI UCCISI o INATTIVATI Sono prodotti attraverso la coltivazione in laboratorio dei microrganismi (batteri, virus) e
- 13. VACCINI UCCISI o INATTIVATI In genere sono necessarie più dosi: la prima dose attiva il sistema
- 14. VACCINI UCCISI o INATTIVATI Nei vaccini frazionati il microrganismo è ulteriormente trattato mediante frammentazione (split) o
- 15. VACCINI POLISACCARIDICI Sono costituiti da lunghe catene polisaccaridiche della capsula di alcuni batteri. La risposta immunitaria
- 16. VACCINI ottenuti con tecniche di INGEGNERIA GENETICA La tecnica del DNA ricombinante è stata utilizzata per
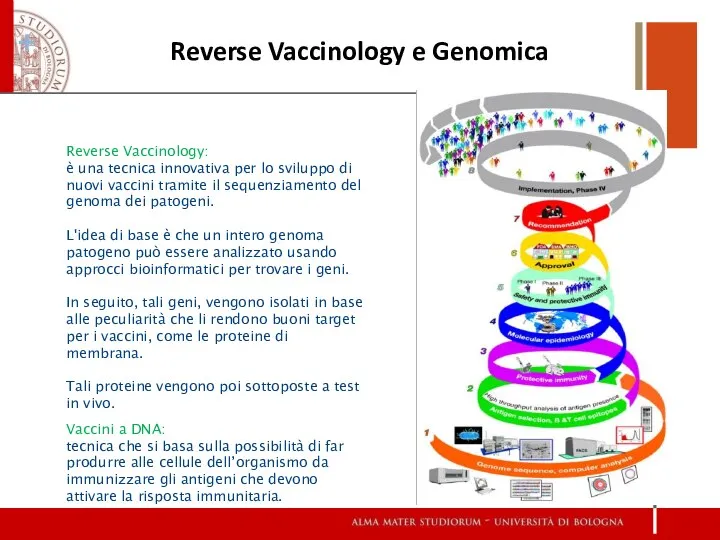
- 17. Reverse Vaccinology: è una tecnica innovativa per lo sviluppo di nuovi vaccini tramite il sequenziamento del
- 18. VACCINI costituiti da ANATOSSINE La detossificazione delle tossine batteriche viene effettuata mediante l’utilizzo della formaldeide impiegata
- 19. VACCINI POTENZIATI Vaccini a immunogenicità potenziata, al fine di compensare l’immaturità del sistema immunitario (come nei
- 20. Obbligo di notifica di sospetta reazione avversa a vaccinazione (ADR) ( Decreto Ministero della salute del
- 21. Immunità di gregge (HERD IMMUNITY) 1 resistenza di un gruppo all’attacco di un’infezione verso la quale
- 22. Immunità di gregge (HERD IMMUNITY) 2 L’immunizzazione di un soggetto, oltre ai benefici personali, torna utile
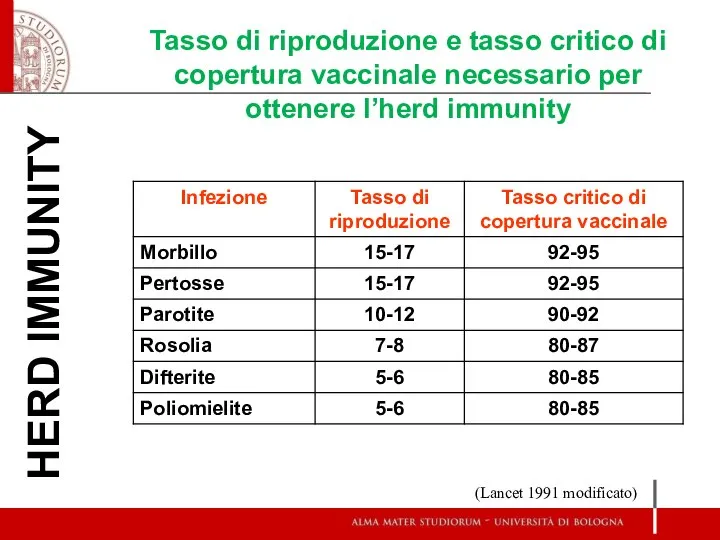
- 23. HERD IMMUNITY (Lancet 1991 modificato)
- 24. Obiettivi di un intervento di vaccinazione Eradicazione: Malattia ed agente patogeno sono stati permanentemente eliminati Eliminazione:
- 25. Malattie eradicabili POLIOMIELITE unico serbatoio l’uomo assenza di portatori cronici esistenza di un vaccino efficace MORBILLO
- 26. Strategie di eliminazione Vaccinare i suscettibili i nuovi nati di massa varie coorti
- 27. Il nuovo calendario vaccinale Piano Nazionale Prevenzione Vaccinale 2016-2018
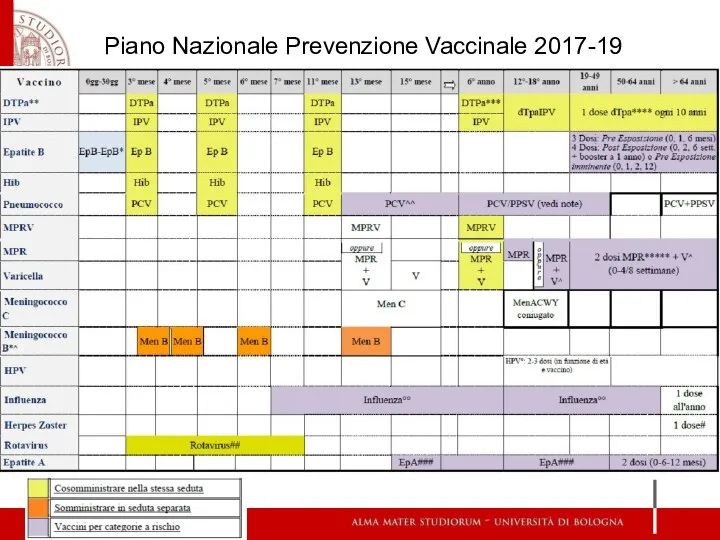
- 30. Piano Nazionale Prevenzione Vaccinale 2017-19
- 31. Il 7 settembre la Conferenza Stato-Regioni approva i nuovi LEA
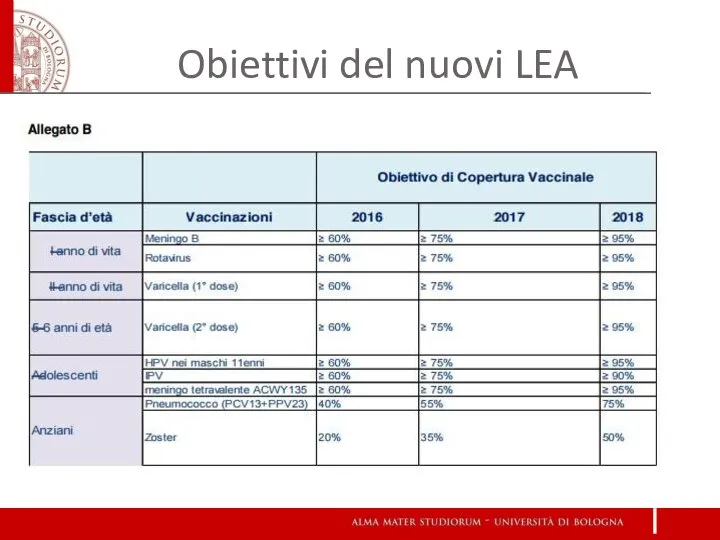
- 32. Obiettivi del nuovi LEA
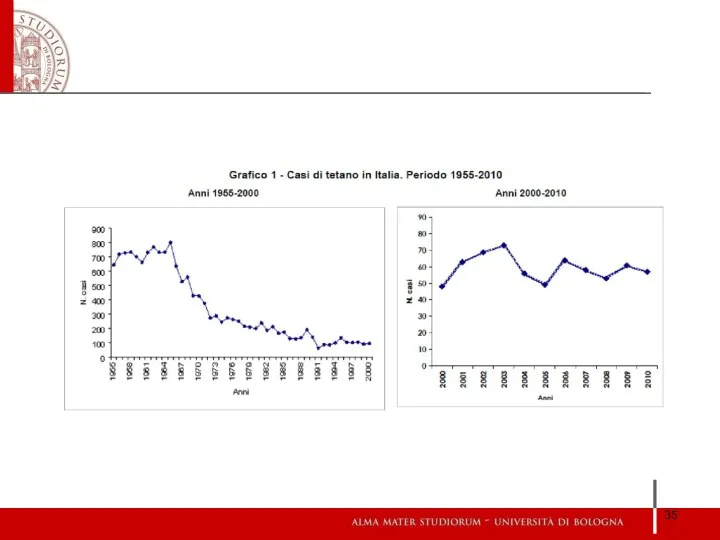
- 33. Vaccinazione antitetanica/antidiftotetanica
- 34. OBBLIGATORIETA’ della vaccinazione in Italia antidifterica obbligatoria dal 1939 (L.891 del 6/6/1939) antitetanica obbligatoria dal 1963
- 37. Caratteristiche del vaccino e ciclo vaccinale Vaccino ottenuto dall’associazione di anatossina difterica e anatossina tetanica, adsorbite
- 38. DURATA dell’IMMUNITA’ L’immunità ottenuta dopo il completamento del ciclo vaccinale di base dura almeno 10 anni;
- 39. Da qualche anno sono disponibili cinque tipi di vaccino contenenti la componente antitetanica: monovalente antitetanico (T)
- 40. Vaccinazione antipoliomielitica
- 41. In Italia è obbligatoria per tutti i nuovi nati dal 1966 (L. n. 51 del 4/2/66)
- 42. Nel giugno del 2002 la Regione europea dell’OMS viene dichiarata polio-free (la certificazione per le Americhe
- 43. Nel maggio del 2014 l’OMS ha dichiarato l’allerta di Sanità Pubblica Internazionale e ha emesso raccomandazioni
- 44. Settembre 2015: l’OMS ha segnalato due casi di paralisi da poliovirus in Ucraina in due bambini,
- 45. Il controllo della poliomielite si basa su due azioni: la vaccinazione sistematica di tutti i nuovi
- 46. Caratteristiche: vaccino potenziato, miscela di virus inattivati di tipo 1, 2, 3 iniettabile per via sottocutanea
- 47. Ciclo vaccinale: 1a dose: tempo 0 2a dose: a 6-8 settimane dalla 1a dose; 3 a
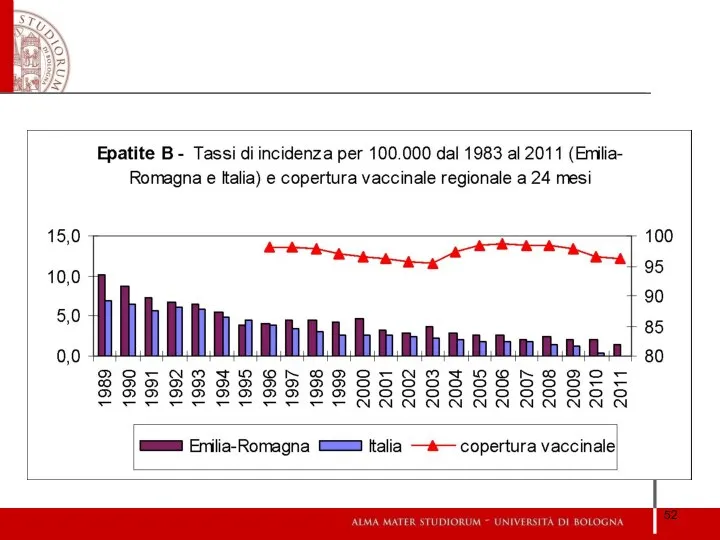
- 48. Vaccinazione antiepatite B
- 49. Obbligatorietà della vaccinazione antiepatite B in Italia: obbligatoria nei nuovi nati e nei dodicenni (fino al
- 50. 2. Persone caratterizzate da condizioni o stili di vita che aumentano il rischio di epatite B:
- 51. 3. Categorie di lavoratori a rischio: personale degli Istituti per handicappati mentali; Polizia di Stato, Carabinieri,
- 53. Caratteristiche del vaccino e ciclo vaccinale Vaccino polipeptidico ottenuto con la tecnica della ricombinazione genetica, cioè
- 54. CICLO VACCINALE a 4 dosi nati da madre HBs Ag positiva pazienti in predialisi o in
- 55. CICLO VACCINALE a 4 dosi Pazienti in predialisi o in dialisi: 1a dose: al tempo zero
- 56. CICLO VACCINALE a 4 dosi Vittime di punture accidentali e infortuni con rischio biologico 1a dose:
- 57. Opportunità (non obbligo) della ricerca prevaccinale dei markers conviventi di persone HBsAg positive operatori sanitari prima
- 58. Entità e tempo di comparsa della risposta anticorpale Dopo completamento del ciclo vaccinale: 90-98% di siero
- 59. Durata dell’immunità La protezione ottenuta dopo completamento del ciclo vaccinale persiste per molti anni, anche in
- 60. Vaccinazione antimorbillo- parotite-rosolia
- 61. Il Piano Nazionale per l’Eliminazione del Morbillo e della Rosolia congenita (PNEMoRc - approvato come Accordo
- 62. Si raccomanda che la vaccinazione antiMPR sia attiva e gratuita per tutti gli adulti suscettibili, cioè
- 63. Al fine di ridurre il rischio di casi di rosolia in gravidanza e di rosolia congenita,
- 64. E’ preferibile verificare l’eventuale suscettibilità al morbillo e/o alla rosolia mediante il dosaggio degli anticorpi (IgG)
- 65. Caratteristiche: vaccino contenente virus vivi e attenuati del morbillo, della parotite e della rosolia (vaccino combinato
- 66. Ciclo vaccinale: due dosi di vaccino, per via sottocutanea nella regione deltoidea, con il seguente calendario:
- 67. Effetti collaterali: le possibili reazioni indesiderate alla vaccinazione sono: comuni: rossore, gonfiore e dolore nella sede
- 68. La donna deve prevenire la gravidanza nel mese successivo alla vaccinazione. La scheda tecnica del vaccino
- 69. L’allattamento non costituisce una controindicazione alla vaccinazione. Il virus attenuato della rosolia presente nel vaccino è
- 70. COMPLICANZE del MORBILLO Otite media (7-9%) Diarrea (6-8%) Polmonite (1-6%). Responsabile del 60% delle morti. Polmonite
- 71. Manifestazioni cliniche della sindrome da rosolia congenita (SRC) Sordità Cataratta Malformazioni cardiache Microcefalia Ritardo mentale Alterazioni
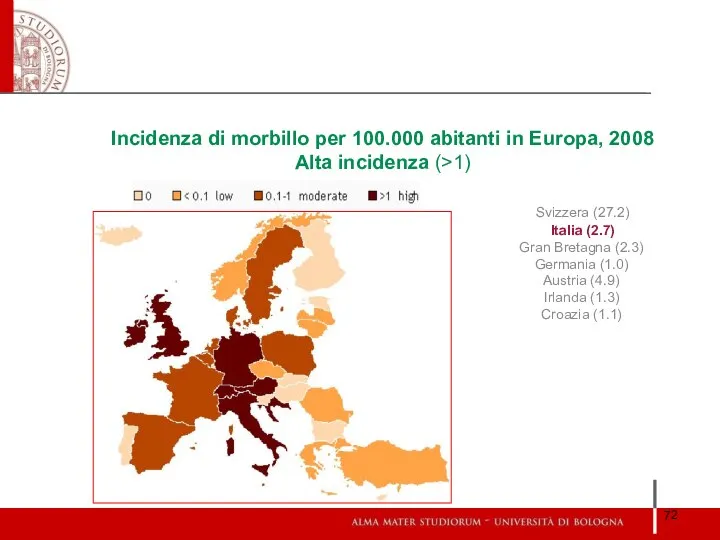
- 72. Incidenza di morbillo per 100.000 abitanti in Europa, 2008 Alta incidenza (>1) Svizzera (27.2) Italia (2.7)
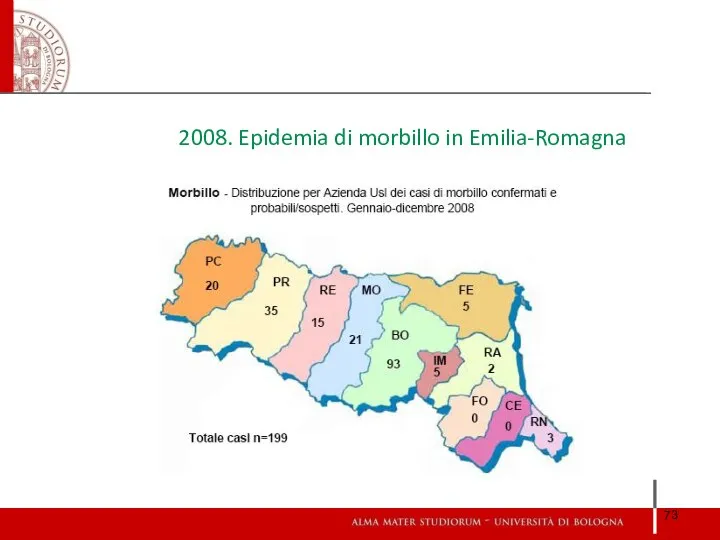
- 73. 2008. Epidemia di morbillo in Emilia-Romagna
- 74. 2008. Epidemia di rosolia in Emilia-Romagna
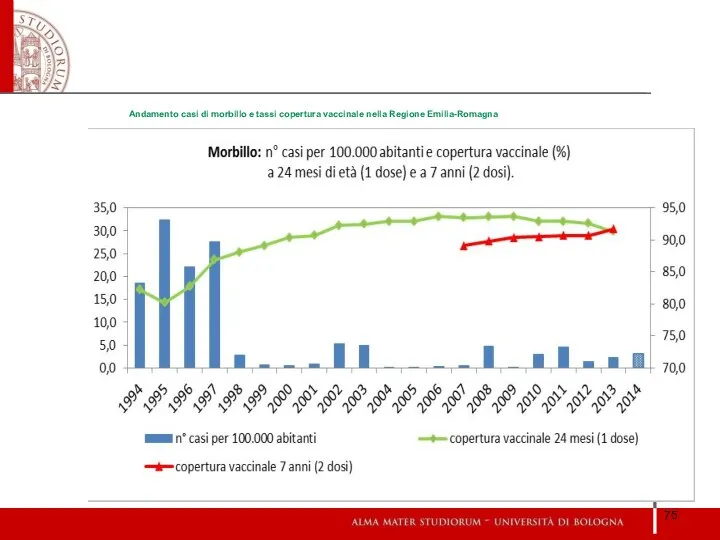
- 75. Andamento casi di morbillo e tassi copertura vaccinale nella Regione Emilia-Romagna
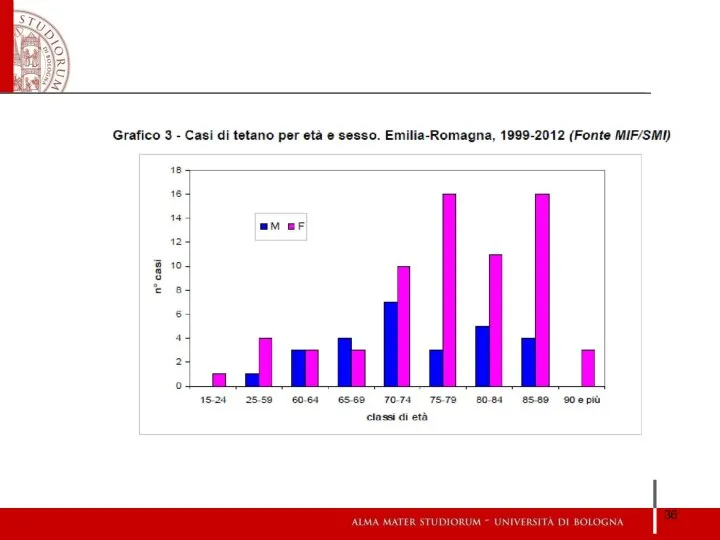
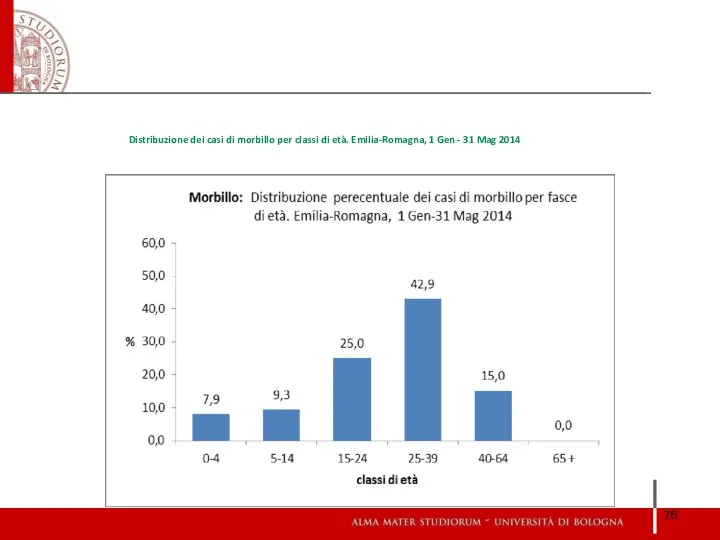
- 76. Distribuzione dei casi di morbillo per classi di età. Emilia-Romagna, 1 Gen - 31 Mag 2014
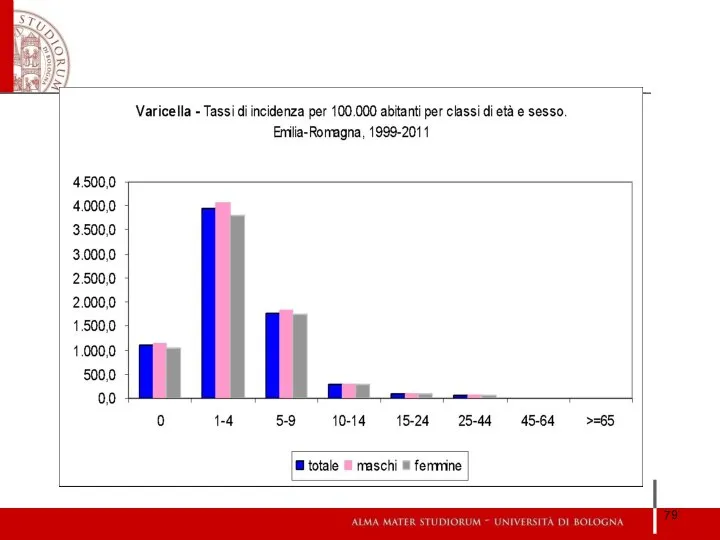
- 77. Vaccinazione antivaricella
- 78. Ogni anno nell’AUSL di Bologna sono segnalati circa 4000 casi di malattie infettive, di cui quasi
- 80. Indicazioni alla vaccinazione : persone affette da patologie che, in caso di varicella, predispongono ad un
- 81. 2) persone suscettibili alla varicella, che convivono con una persona immunodepressa; 3) donne suscettibili in età
- 82. Obiettivi PNPV sulla varicella Offerta attiva della vaccinazione antivaricella agli adolescenti suscettibili (11 – 18 anni)
- 83. Effetti collaterali: Le possibili reazioni indesiderate alla vaccinazione sono: molto comuni: rossore, gonfiore e dolore nella
- 84. Concomitanza con altre vaccinazioni: può essere somministrato, in sede diversa, contemporaneamente ad altri vaccini; in caso
- 85. Vaccinazione antiherpes zoster
- 86. È una vaccinazione efficace nella prevenzione dell’herpes zoster e della nevralgia post-erpetica (PHN) associata allo zoster,
- 87. La vaccinazione consiste in un’unica dose, somministrata per via sottocutanea, preferibilmente nella regione deltoidea. Le possibili
- 88. Le controindicazioni alla vaccinazione sono: allergia ad uno dei componenti del vaccino, inclusa la neomicina, grave
- 89. Vaccinazione antipapillomavirus (HPV)
- 90. INFEZIONE da HPV E’ la più comune delle infezioni a trasmissione sessuale. Il 50-80% dei soggetti
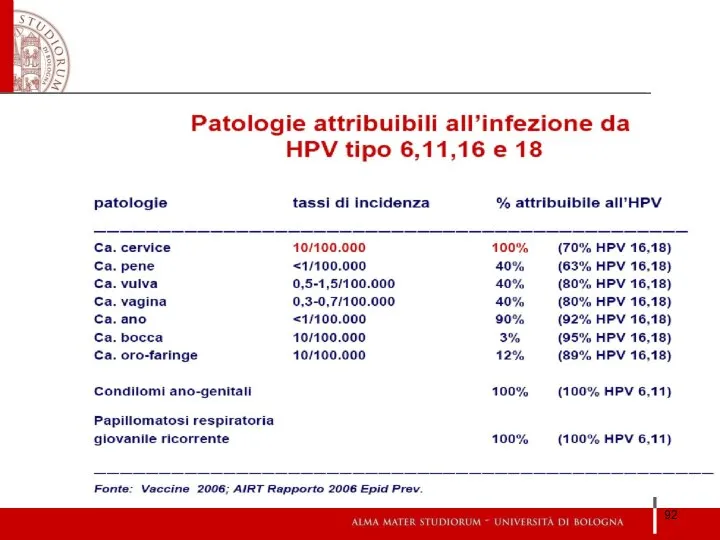
- 91. Infezione da HPV e carcinoma della cervice uterina Si tratta del primo tumore riconosciuto dall’Organizzazione Mondiale
- 93. Nel 2008 la Regione Emilia-Romagna ha dato avvio al Programma regionale di vaccinazione contro il Papilloma
- 94. La vaccinazione HPV è fortemente raccomandata nei bambini HIV positivi in età prepubere (9-12 anni). È
- 95. VACCINI antiHPV I vaccini sono costituiti dalle proteine virali capsidiche ottenute mediante tecniche di ingegneria genetica
- 96. Vaccinazione antipneumococcica Vaccinazione antimeningococcica Vaccinazione antiemofilo
- 97. Pneumococco, Meningococco ed Emofilo sono causa di polmoniti, meningiti e sepsi; colpiscono soprattutto i bambini sotto
- 98. Le tre vaccinazioni specifiche hanno alcune caratteristiche in comune: prevengono le più frequenti malattie invasive batteriche
- 99. Vaccinazione antipneumococcica
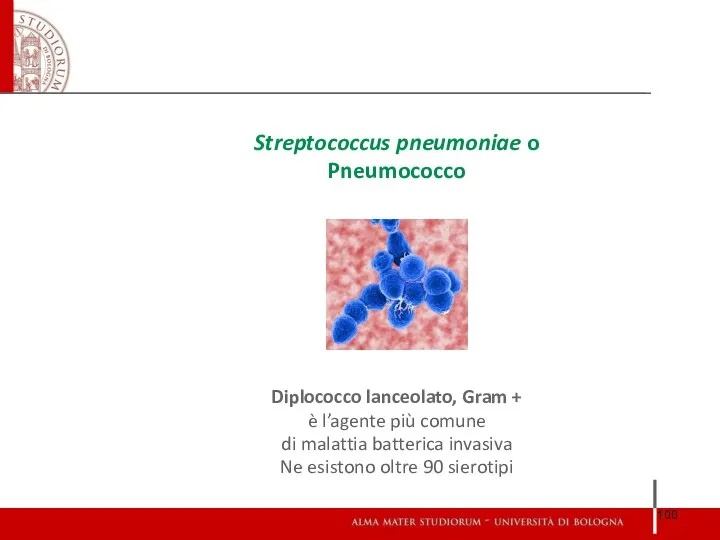
- 100. Streptococcus pneumoniae o Pneumococco Diplococco lanceolato, Gram + è l’agente più comune di malattia batterica invasiva
- 101. I portatori asintomatici (2-30% per Meningococco; fino a 40-50% per Pneumococco fra i bambini, % più
- 102. Quadri clinici: Meningite Sepsi Polmonite Infezioni delle prime vie respiratorie, come l’otite. Le meningiti e le
- 103. VACCINI ANTIPNEUMOCOCCICI Vaccino polisaccaridico non coniugato 23valente (PPS23 - Pneumovax ) :contiene gli antigeni capsulari purificati
- 104. VACCINI ANTIPNEUMOCOCCICI 7 valente: 4 6B 9V 14 18C 19F 23F (dal 2001 a luglio 2010):
- 105. VACCINAZIONE ANTIPNEUMOCOCCICA REGIONE EMILIA-ROMAGNA Offerta attiva e gratuita nei minori: 2001: bambini a rischio aumentato per
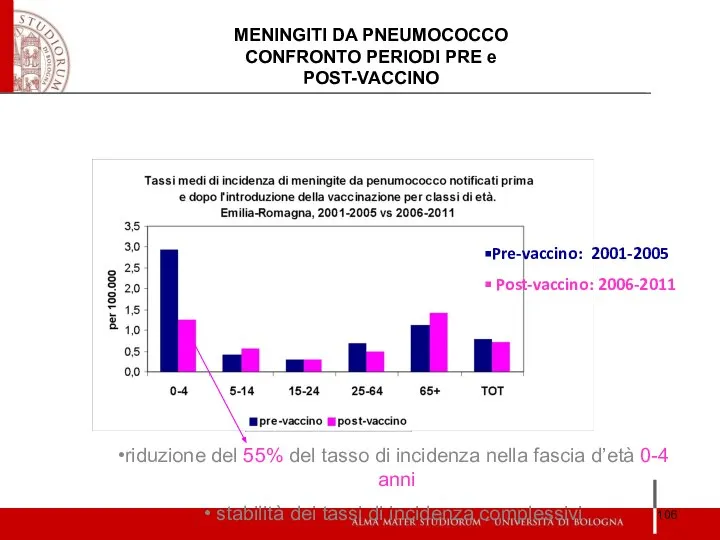
- 106. riduzione del 55% del tasso di incidenza nella fascia d’età 0-4 anni stabilità dei tassi di
- 107. Già dal 1998 alcune AUSL della RER, tra cui quella di Bologna, hanno offerto attivamente la
- 108. Circolare Regionale n.15 del 9/8/2004: offerta attiva e gratuita della vaccinazione antipneumococcica a persone affette da
- 109. La Circolare Regionale del 26/03/2012 “Aggiornamento delle indicazioni sulle vaccinazioni per la prevenzione delle Malattie Invasive
- 110. Nelle categorie a rischio si raccomanda una schedula sequenziale che preveda sia l’uso del PCV13 sia
- 111. Paziente con asplenia chirurgica o funzionale (compresa l’anemia a cellule falciformi), infezione da HIV, nefropatia cronica
- 112. La rivaccinazione è consigliata solo per le seguenti categorie: - asplenia chirurgica o funzionale (compresa l’anemia
- 113. La nota della RER del 19/06/2014 «Aggiornamento delle indicazioni sulle vaccinazioni per la prevenzione delle Malattie
- 114. Neisseria meningitidis o Meningococco Diplococco capsulato, Gram neg 13 sierogruppi identificati sulla base del polisaccaride capsulare
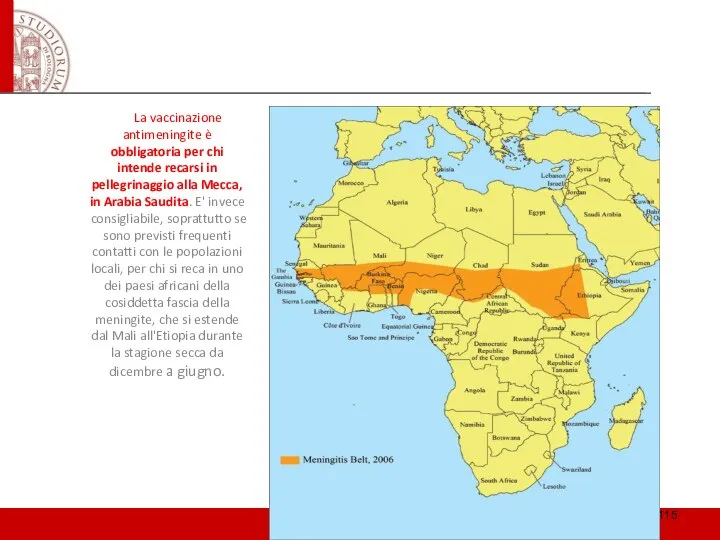
- 115. La vaccinazione antimeningite è obbligatoria per chi intende recarsi in pellegrinaggio alla Mecca, in Arabia Saudita.
- 116. VACCINI ANTIMENINGOCOCCICI Vaccino meningococcico polisaccaridico gruppi A, C, W135, Y (MENCEVAX), somministrabile all’età minima di 2
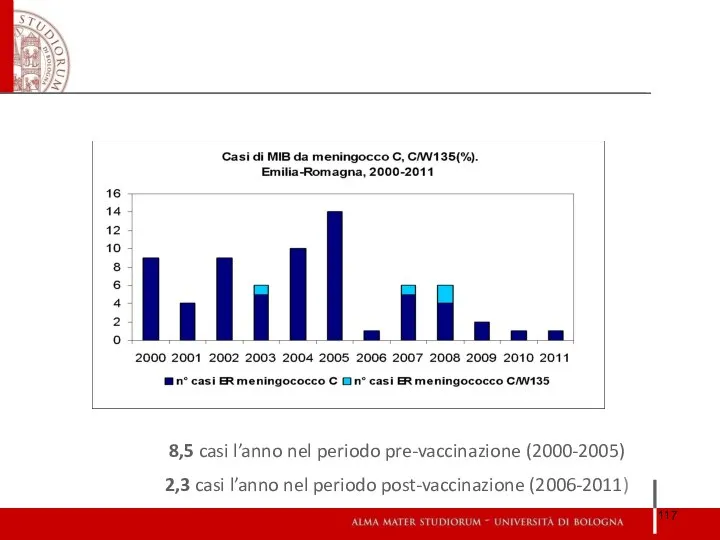
- 117. 8,5 casi l’anno nel periodo pre-vaccinazione (2000-2005) 2,3 casi l’anno nel periodo post-vaccinazione (2006-2011)
- 118. Assenza di casi nella fascia d’età 0-4 anni di MIB da meningococco C dopo l’introduzione della
- 119. La nota della RER del 19/06/2014 “Aggiornamento delle indicazioni sulle vaccinazioni per la prevenzione delle Malattie
- 120. Vaccinazione antiemofilo
- 121. Dal 1996 in Emilia-Romagna il vaccino antiemofilo è stato introdotto nel calendario vaccinale pediatrico come vaccino
- 122. La nota della RER del 19/06/2014 «Aggiornamento delle indicazioni sulle vaccinazioni per la prevenzione delle Malattie
- 123. Il vaccino contiene i polisaccaridi capsulari di Haemophilus influenzae di tipo b, coniugati al tossoide tetanico,
- 124. MIB da emofilo Dal 1996: calo incidenza delle MIB da emofilo a causa della introduzione della
- 125. Vaccinazione antimeningococco B
- 126. Nei confronti della Neisseria Meningitidis - sierogruppo B dall’anno 2014 è disponibile in commercio un vaccino
- 127. La nota RER del 19/06/2014 «Aggiornamento delle indicazioni sulle vaccinazioni per la prevenzione delle Malattie Invasive
- 129. Скачать презентацию













































































































 Выделительная система. Строение и функции почек. Образование мочи
Выделительная система. Строение и функции почек. Образование мочи Туберкулез и его профилактика
Туберкулез и его профилактика Дифференциальная диагностика острого аппендицита с гинекологической и урологической патологией
Дифференциальная диагностика острого аппендицита с гинекологической и урологической патологией Аллергодерматозы у детей
Аллергодерматозы у детей Буллезный дерматоз. Пузырчатка
Буллезный дерматоз. Пузырчатка Анатомия грудной клетки
Анатомия грудной клетки Фитотерапия кожных заболеваний
Фитотерапия кожных заболеваний Тыныс жетіспеушілігі туралы жалпы түсінік
Тыныс жетіспеушілігі туралы жалпы түсінік Особенности психотерапевтической реабилитации пациентов с различными видами нехимических зависимостей
Особенности психотерапевтической реабилитации пациентов с различными видами нехимических зависимостей Психология личности
Психология личности Общий (гематологический) анализ крови
Общий (гематологический) анализ крови Гематология: лейкозы, геморрагические диатезы
Гематология: лейкозы, геморрагические диатезы Воля и волевые качества человека
Воля и волевые качества человека Емдік профилактикалық мекемелерде емдік дене шынықтыруды ұйымдастыру
Емдік профилактикалық мекемелерде емдік дене шынықтыруды ұйымдастыру Потребность пациента в нормальном дыхании
Потребность пациента в нормальном дыхании Сестринский персонал в программах профилактики ВИЧ. Лекция 1
Сестринский персонал в программах профилактики ВИЧ. Лекция 1 Вирусный гепатит D
Вирусный гепатит D Опухолевый рост
Опухолевый рост Systematization of grammar: "direct" and "indirect" speech. theme: Pathology of the form and structure of the teeth
Systematization of grammar: "direct" and "indirect" speech. theme: Pathology of the form and structure of the teeth Сучасний стан онкологічної служби в Україні. Організація онкологічної допомоги. Диспансеризація та облік онкологічних хворих
Сучасний стан онкологічної служби в Україні. Організація онкологічної допомоги. Диспансеризація та облік онкологічних хворих HIPEC при раке яичников
HIPEC при раке яичников Миокардит. Клинические признаки
Миокардит. Клинические признаки Исследование ликвора
Исследование ликвора Компенсаторно – приспособительные реакции
Компенсаторно – приспособительные реакции Поддерживающая терапия в период химиотерапии
Поддерживающая терапия в период химиотерапии Мариинская городская больница
Мариинская городская больница Возрастная анатомия, физиология и школьная гигиена
Возрастная анатомия, физиология и школьная гигиена Профилактическая медицина. Лекция № 1. История развития профилактики
Профилактическая медицина. Лекция № 1. История развития профилактики