Содержание
- 2. Бесплодный брак Отсутствие беременности у супругов детородного возраста в течение одного года регулярной половой жизни без
- 3. Бесплодие как наиболее насущная проблема в области охраны репродуктивного здоровья России низкий уровень рождаемости, широкое применение
- 4. Бесплодие в РФ частота бесплодного брака среди супружеских пар репродуктивного возраста составляет 10-15% (в отдельных регионах
- 5. ВРТ При отсутствии положительного эффекта от проводимого традиционными способами лечения не более чем в течение двух
- 6. Виды ВРТ
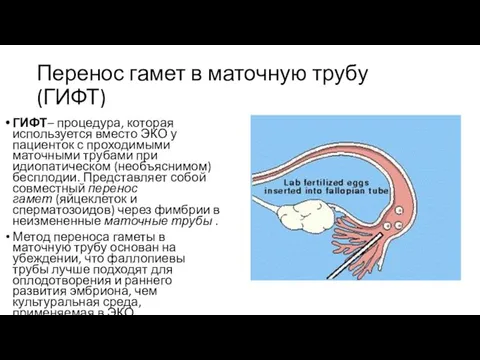
- 7. Перенос гамет в маточную трубу (ГИФТ) ГИФТ– процедура, которая используется вместо ЭКО у пациенток с проходимыми
- 8. Перенос гамет в маточную трубу (ГИФТ) На сегодняшний день усовершенствование культуральной среды и лабораторных технологий сравняло
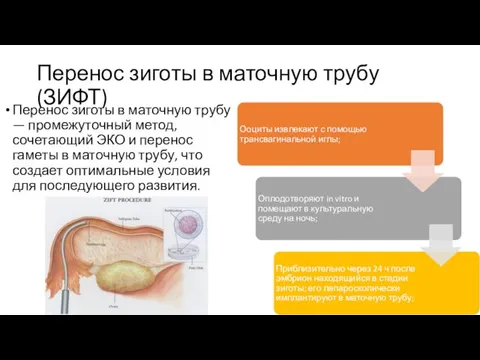
- 9. Перенос зиготы в маточную трубу (ЗИФТ) Перенос зиготы в маточную трубу — промежуточный метод, сочетающий ЭКО
- 10. Перенос зиготы в маточную трубу (ЗИФТ) Применение: При лечении бесплодия у женщин с врожденной или приобретенной
- 11. ЭКО Синонимы: «оплодотворение в пробирке», «оплодотворение in vitro», «искусственное оплодотворение» Во время ЭКО яйцеклетку извлекают из
- 12. ЭКО Британский ученый Роберт Эдвардс получил Нобелевскую премию 2010 года
- 13. ЭКО В мире проживает около 5 млн людей, зачатых «в пробирке»
- 14. Показания к ЭКО
- 15. Противопоказания к ЭКО соматические и психические заболевания, при которых существуют противопоказания для вынашивания беременности врожденные пороки
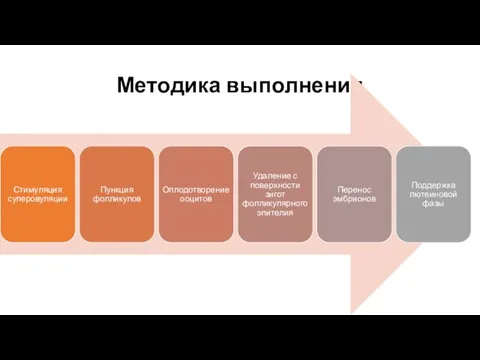
- 16. Методика выполнения
- 17. ЭКО
- 18. Преимплантационная генетическая диагностика в программах ЭКО Преимплантационная генетическая диагностика позволяет своевременно выявлять изолированные генные и хромосомные
- 19. Преимплантационная генетическая диагностика в программах ЭКО Показания: в случаях рождения детей с наследственными заболеваниями и пороками
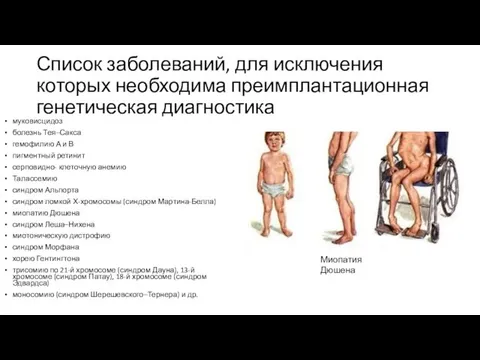
- 20. Список заболеваний, для исключения которых необходима преимплантационная генетическая диагностика муковисцидоз болезнь Тея–Сакса гемофилию А и В
- 21. Методика выполнения Материал для исследования: Полярные тельца ооцитов Биоптат бластомера Трофэктодерма Забор осуществляется на 3-4 сутки,
- 22. Методы ПГД FISH (флюоресцентной гибридизации in situ ): Актуальна, если нужно исключить наличие структурных либо числовых
- 23. Методы ПГД Стандартный протокол PGS/FISH: • Биопсия одной клетки на 3 сутки • Скрининг по 3-7
- 24. Методы ПГД NGS (высокопроизводительное секвенирование) : можно исследовать сразу 23 хромосомные пары. Точность данных 99,9 %
- 25. Методы ПГД ПЦР: Методика, направленная на выявление специфических копий ДНК. Методика: ДНКсначала денатурируют, чтобы раскрутить двойную
- 26. Искусственная инсеминация (ИИ) введение спермы после ее предварительной подготовки в полость матки пациентки с целью наступления
- 27. Показания к ИИ спермой мужа
- 28. Показания к ИИ спермой донора ♂ ♂ ♀
- 29. Условия для ИИ репродуктивный возраст (желательнонестарше36лет) сохраненный овариальный резерв при обязательном сохранении проходимости хотя бы единственной
- 30. Методика выполнения ИИ
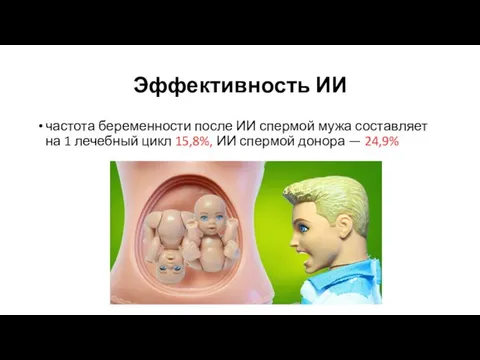
- 31. Эффективность ИИ частота беременности после ИИ спермой мужа составляет на 1 лечебный цикл 15,8%, ИИ спермой
- 32. Инъекция сперматозоида в цитоплазму яйцеклетки (ИКСИ) ЭКО + ИКСИ отличается от стандартного ЭКО только технологией оплодотворения
- 33. Показания к ИКСИ ✧бесплодие,обусловленное мужским фактором, при критических нарушениях сперматогенеза; ✧отсутствие оплодотворения (при использовании обычной инсеминации)
- 35. Дополнительное получение мужских гамет (МЕЗА, ПЕЗА, ТЕЗА) При отсутствии сперматозоидов в эякуляте, но их наличии в
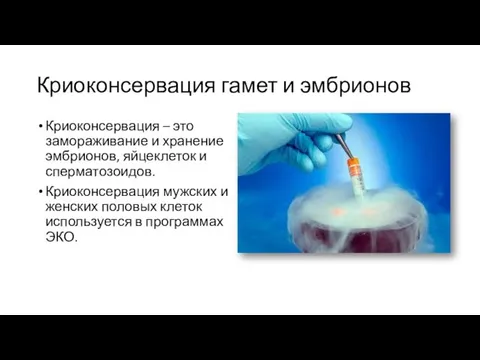
- 37. Криоконсервация гамет и эмбрионов Криоконсервация – это замораживание и хранение эмбрионов, яйцеклеток и сперматозоидов. Криоконсервация мужских
- 38. Криоконсервации подвергают оставшиеся эмбрионы хорошего качества, не используемые в текущем цикле стандартного ЭКО или ЭКО с
- 39. Криоконсервация ооцитов Криоконсервации при выполнении стандартного ЭКО могут быть подвергнуты не только эмбрионы, но и ооциты.
- 40. Криоконсервация сперматозоидов Показания: Для ЭКО: Если в день пункции фолликулов в рамках программы ЭКО муж будет
- 41. Методика криоконсервации
- 42. Законодательство приказ №43н "О внесении изменения в порядок использования вспомогательных репродуктивных технологий, противопоказания и ограничения к
- 43. Оводонация Оводонация, или донорство яйцеклеток, это один из методов ВРТ, при котором для оплодотворения используются яйцеклетки
- 44. Показания к использованию донорской яйцеклетки: 1. Отсутствие ооцитов у женщины, что связано с: естественной менопаузой; сниженным
- 45. Донор яйцеклеток Как правило, донорами яйцеклеток являются либо: 1. родственники пациентки, желающей иметь беременность; 2. специальные
- 49. Суррогатное материнство ЭКО суррогатной матери предполагает вынашивание и рождение ребенка женщиной, которой имплантировали в полость матки
- 50. Показания Врожденное или приобретенное отсутствие матки. Невосстановимое повреждение матки и/или репродуктивного тракта, делающее невозможным имплантацию эмбриона
- 51. Условия
- 53. Поиск суррогатной матери в Перми
- 54. Требования к суррогатной матери Возраст не старше 35лет. Наличие собственных детей. Отсутствие соматических, психических и гинекологических
- 56. Скачать презентацию












































 Внутричерепная родовая травма
Внутричерепная родовая травма Пища, как фактор здоровья. Гигиена питания, трофогигиена
Пища, как фактор здоровья. Гигиена питания, трофогигиена Беременность и пневмония
Беременность и пневмония Экспертиза временной нетрудоспособности
Экспертиза временной нетрудоспособности О профилактике инфекций, передаваемых половым путем
О профилактике инфекций, передаваемых половым путем Фармакогенетика және экогенетика
Фармакогенетика және экогенетика Дошкольная тифлопедагогика
Дошкольная тифлопедагогика Организация и содержание психологической коррекционно-развивающей работы с детьми с нарушениями опорно-двигательного аппарата
Организация и содержание психологической коррекционно-развивающей работы с детьми с нарушениями опорно-двигательного аппарата Изменения опорно-двигательного аппарата у танцоров
Изменения опорно-двигательного аппарата у танцоров Особенности работы с семьей, воспитывающей ребенка с ОВЗ
Особенности работы с семьей, воспитывающей ребенка с ОВЗ Наследственные заболевания человека
Наследственные заболевания человека Clinica stomatologică srl „omni dent” teza de licență aspecte ale tratamentului chirurgical în afecțiunile parodonțiului marginal
Clinica stomatologică srl „omni dent” teza de licență aspecte ale tratamentului chirurgical în afecțiunile parodonțiului marginal Законодательные аспекты освидетельствования и переосвидетельствования ребенка-инвалида в МСЭ
Законодательные аспекты освидетельствования и переосвидетельствования ребенка-инвалида в МСЭ Грыжи белой линии живота
Грыжи белой линии живота Риногенные орбитальные и внутричерепные осложнения
Риногенные орбитальные и внутричерепные осложнения Строение зубных дуг, рядов
Строение зубных дуг, рядов Білім-ғылым үйренбекке талап қылушыларға әуелі білмек керек
Білім-ғылым үйренбекке талап қылушыларға әуелі білмек керек Комплекс лечебных мероприятий - реанимация
Комплекс лечебных мероприятий - реанимация Кабинет функциональной диагностики в хирургическом стационаре
Кабинет функциональной диагностики в хирургическом стационаре Применение капиллярного электрофореза для контроля качества радиофармацевтических лекарственных препаратов для ПЭТ
Применение капиллярного электрофореза для контроля качества радиофармацевтических лекарственных препаратов для ПЭТ Учение об инфекции
Учение об инфекции О работе районного кардиологического центра Заводского района г. Минска
О работе районного кардиологического центра Заводского района г. Минска Антиатеросклеротические средства. Роль ингибиторов ПОЛ (антиоксидантов) в профилактике ишемии
Антиатеросклеротические средства. Роль ингибиторов ПОЛ (антиоксидантов) в профилактике ишемии Физическое развитие детей и подростков
Физическое развитие детей и подростков Ветеринариялық хирургияда кездесетін терминдердің
Ветеринариялық хирургияда кездесетін терминдердің Формирование культуры правильного питания
Формирование культуры правильного питания Артериальная гипертензия в общей врачебной практике
Артериальная гипертензия в общей врачебной практике ағамдық уәждеме. Ашығу мен тойынудың физиологиялық негіздері. Балалардағы жас ерекшеліктері
ағамдық уәждеме. Ашығу мен тойынудың физиологиялық негіздері. Балалардағы жас ерекшеліктері