Содержание
- 2. План лекції: Основні методи обстеження грудної клітки та її органів. Закриті ушкодження органів грудної клітини. Проникні
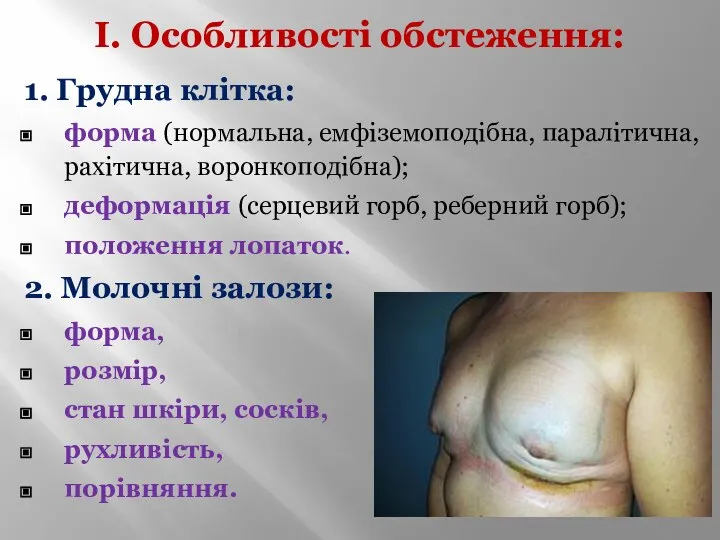
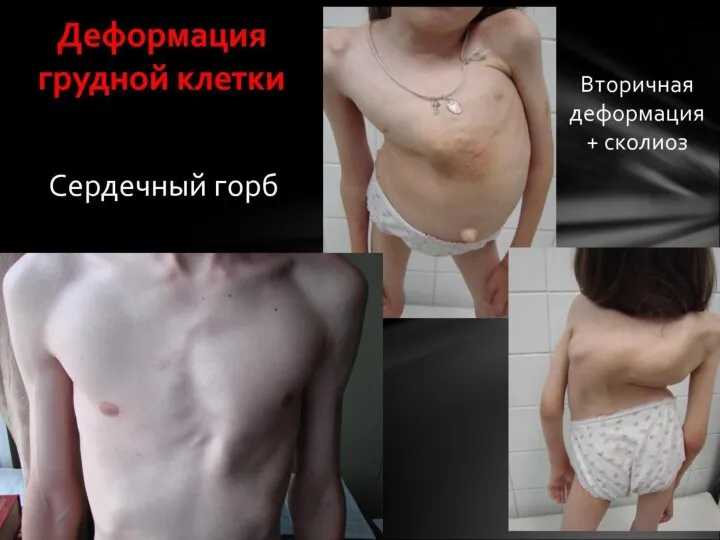
- 3. І. Особливості обстеження: 1. Грудна клітка: форма (нормальна, емфіземоподібна, паралітична, рахітична, воронкоподібна); деформація (серцевий горб, реберний
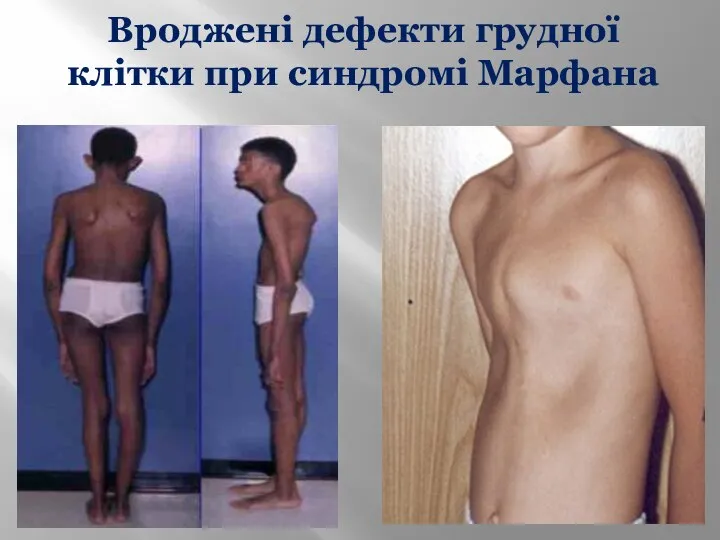
- 4. Вроджені дефекти грудної клітки при синдромі Марфана
- 6. II. Закриті ушкодження органів грудної клітини. А.Травматична асфіксія. Чинники: тривале стиснення грудної клітки (обвали, зсув ґрунту
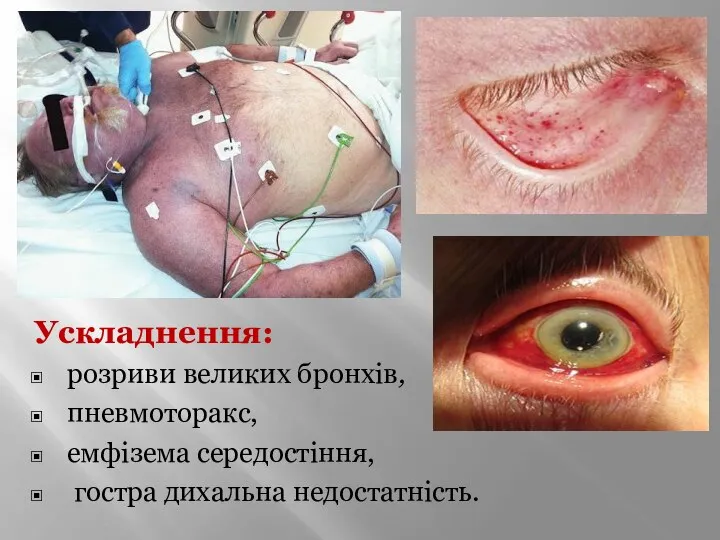
- 7. Ускладнення: розриви великих бронхів, пневмоторакс, емфізема середостіння, гостра дихальна недостатність.
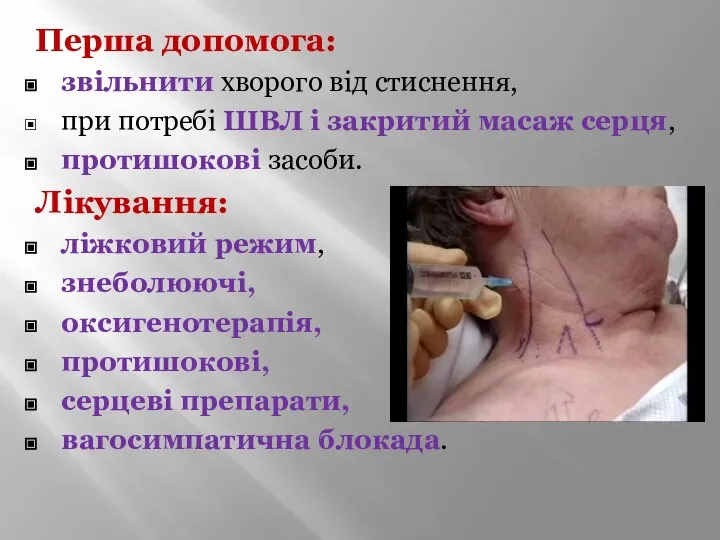
- 8. Перша допомога: звільнити хворого від стиснення, при потребі ШВЛ і закритий масаж серця, протишокові засоби. Лікування:
- 9. В. Легенева кровотеча. Ступені: кровохаркання: прожилки крові в мокротинні; незначна: відкашлювання крові до 100мл; середньої тяжкості:
- 10. III. Проникні й непроникні поранення грудної клітки. А. Перелом ребер. Виникає при прямій травмі або стисненні
- 11. Клініка: гострий локальний біль, що підсилюється при вдиху (обірваний вдих), кашлі, рухах тулуба; хворий щадить відповідну
- 13. Перша медична допомога. Знеболювання загальне або місцеве. Транспортна іммобілізація - накладання простирадла або лейкопластирної пов’язки. Транспортування
- 14. В. Перелом ключиці Виникає в наслідок прямого удару або падінні на витягнуту руку, лікоть, бокову поверхню
- 15. Перша медична допомога: знеболювання; накласти пов'язку Дезо, косинкову або 8- подібну пов’язку на плечові суглоби; госпіталізація.
- 16. Іммобілізація при переломі ключиці
- 17. 1). Пневмоторакс. Це потрапляння повітря в плевральну порожнину. Буває: травматичний, спонтанний, ятрогенний: випадковий (катетеризація підключичної вени,…),
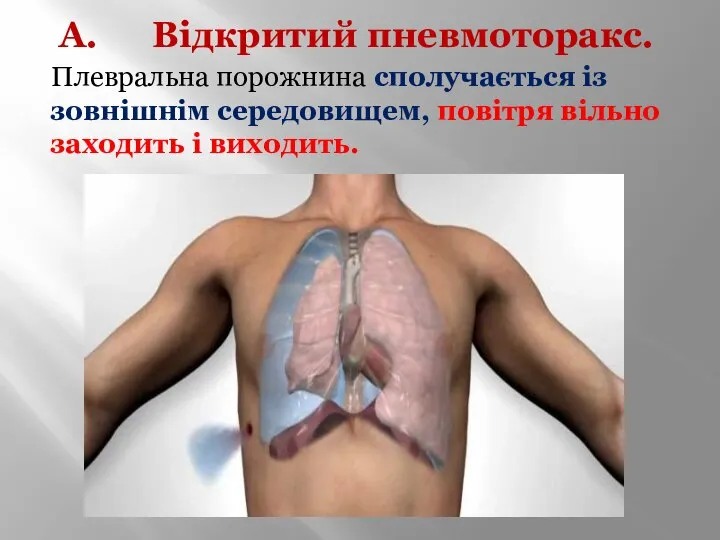
- 18. Відкритий пневмоторакс. Плевральна порожнина сполучається із зовнішнім середовищем, повітря вільно заходить і виходить.
- 19. . Тиск в плевральній порожнині =Т атмосферному. Легеня спадається більше на вдиху – парадоксальне дихання. «Флотування
- 20. В. Закритий пневмоторакс. Рановий канал на грудної стінці або легені швидко закривається. Тиск в плевральній порожнині
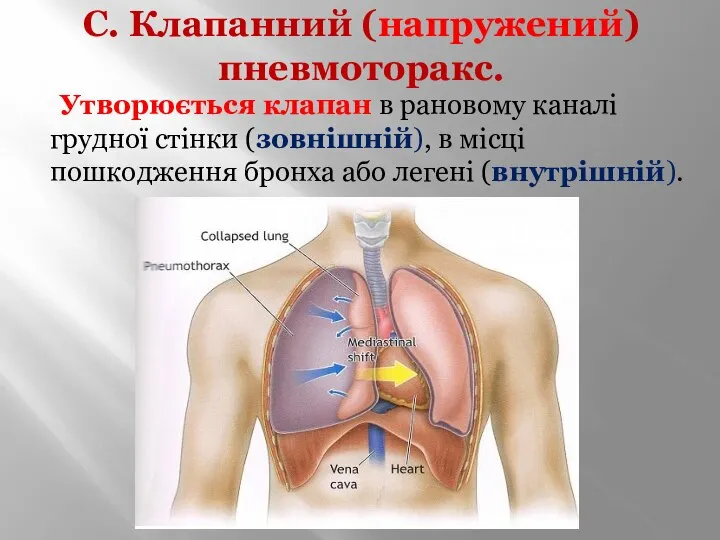
- 21. С. Клапанний (напружений) пневмоторакс. Утворюється клапан в рановому каналі грудної стінки (зовнішній), в місці пошкодження бронха
- 22. Тиск в плевральній порожнині>Т атмосферного. Повітря при кожному вдиху входить в плевральну порожнину, а при видиху,
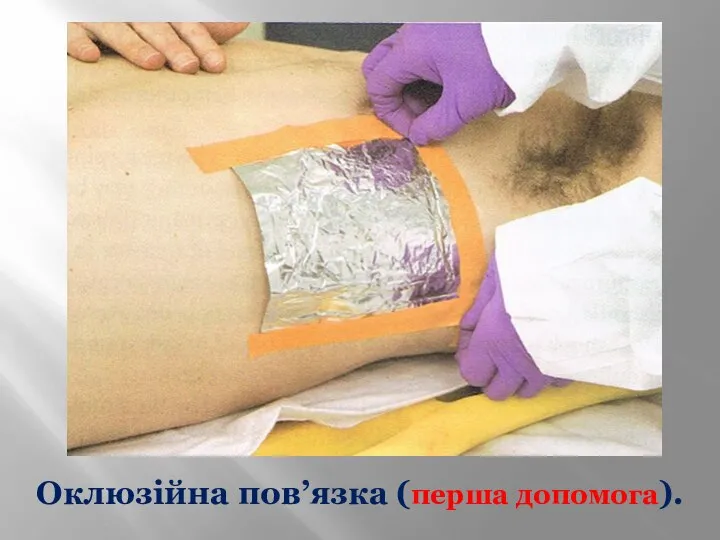
- 24. Оклюзійна пов’язка (перша допомога).
- 25. 2)Гемоторакс. Скупчення крові в плевральній порожнині внаслідок пошкодження міжреберних артерій.
- 26. Розрізняють: малий гемоторакс - скупчення крові в межах реберно-діафрагмальних синусів, крововтрата - 500мл; середній - кров
- 28. Клінічні ознаки залежать від: темпу кровотечі і кількості накопиченої крові. При невеликої кількість крові: біль у
- 29. Діагностика. Вирішальне значення має діагностична пункція плевральної порожнини. Проба на продовження кровотечі (Рувілуа-Грегуара). Перша допомога :
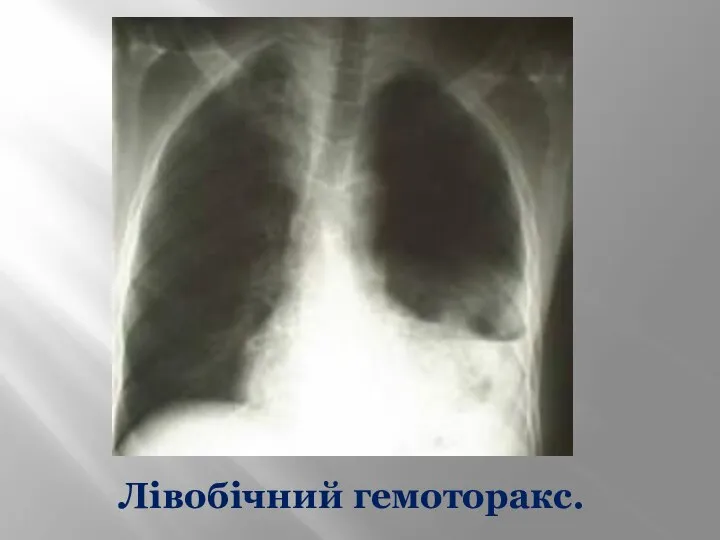
- 30. Лівобічний гемоторакс.
- 31. 3) Пошкодження серця. вогнепальні, різані, колоті. Найчастіше пошкоджується передня поверхня серця і лівий шлуночок. Результатом третини
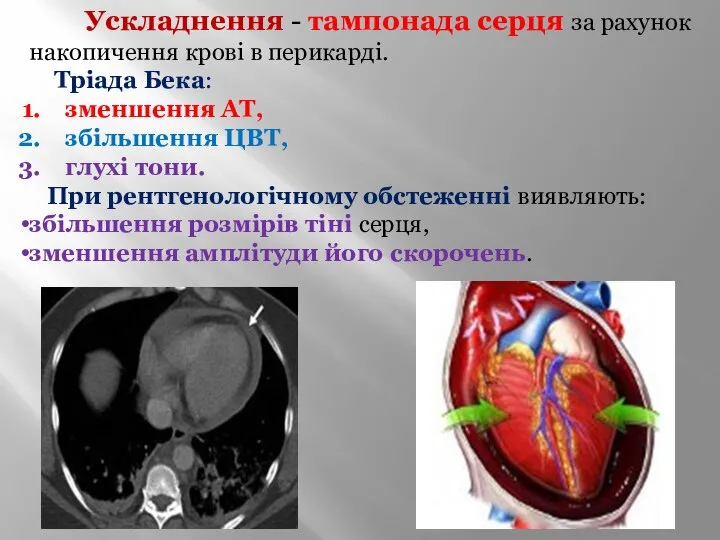
- 32. Ускладнення - тампонада серця за рахунок накопичення крові в перикарді. Тріада Бека: зменшення АТ, збільшення ЦВТ,
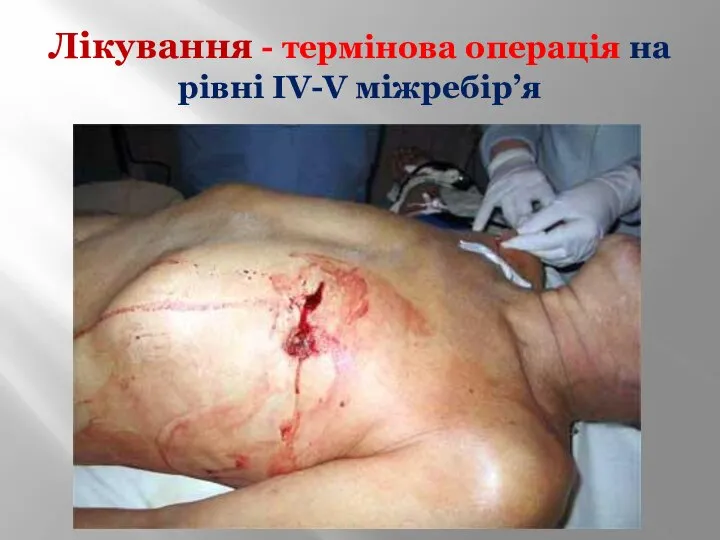
- 33. Лікування - термінова операція на рівні ІV-V міжребір’я
- 34. IV. Рак легені. Форми раку легень: плоскоклітинний рак, аденокарцинома, базальноклітинний; центральний, периферичний рак, атипові форми. Клініка:
- 35. Рак легень розвивається частіше з епітелію бронхів або альвеол. Периферичний рак правої легені.
- 36. Стадії раку: I стадія – невелика пухлина яка не проростає в плевру, ознак метастазування немає (T1N0M0).
- 37. Діагностика: рентгенографія органів грудної клітки, комп’ютерна томографія, МРТ, бронхоскопія, торакоскопія, біопсія лімфатичних вузлів, гістологія. Лікування –
- 38. V. Нагнійні захворювання легень і плеври: А) Абсцес легені. Гнійна порожнина в легені обмежена капсулою. Причини:
- 39. Клініка: 1. формування гнійника: інтоксикація, Т 39-40оС, біль, кашель з помірним виділенням кров’янистої мокроти; 2. прорив
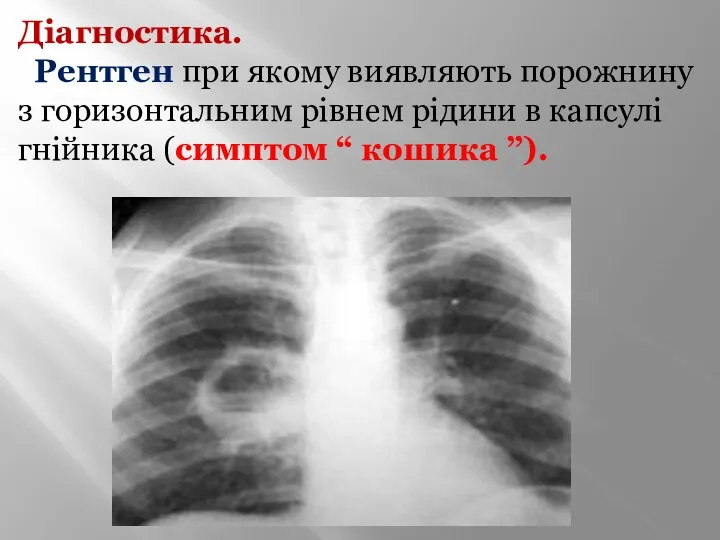
- 41. Діагностика. Рентген при якому виявляють порожнину з горизонтальним рівнем рідини в капсулі гнійника (симптом “ кошика
- 42. Абсцес легенів (аутопсія).
- 43. В). Гангрена легені. Гостре гнійне ураження легені без чітких меж в нижніх відділах. Причини такі ж,
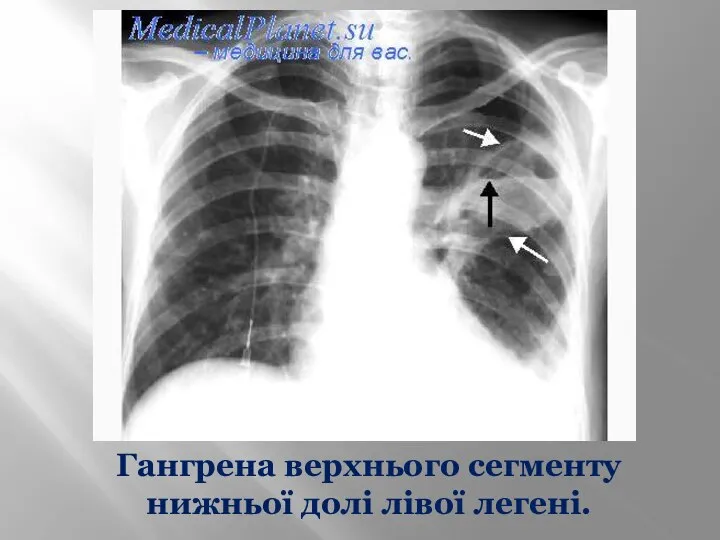
- 44. Гангрена верхнього сегменту нижньої долі лівої легені.
- 45. Праворуч гострий абсцес легені, ліворуч гангрена легені
- 46. Лікування абсцесу та гангрени легень: 1. антибіотикотерапія (у тому числі ендотрахіальна), 2. дезінтоксикаційна, 3. імунні препарати.
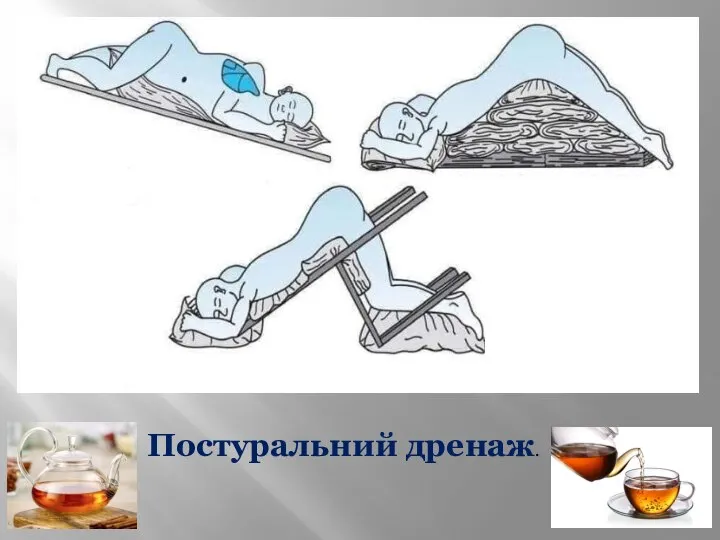
- 47. Постуральний дренаж.
- 48. С) Емпієма плеври. Гнійне запалення листків плеври із скупченням гною в плевральній порожнині (тотальна і осумкована).
- 50. Діагностика: 1. Rg - зникає легеневий малюнок, визначається рівень рідини, плевральні синуси не візуалізуються. 2. Плевральна
- 51. Лікування: Пункція плевральної порожнини. Пасивний дренаж по Бюлау в 7-9 міжребер'ї. Антибіотикотерапія загальна і місцева. Дезінтоксикація
- 52. VI. Захворювання молочної залози: 1. Запальні специфічні та неспецифічні: мастити, абсцеси, флегмони. 2. Незапальні: доброякісні та
- 54. 1). Гострий гнійний мастит. Запалення молочної залози. Частіше всього це лактаційний мастит, який виникає у матерів,
- 55. Класифікація: 1. Залежно від поширення і локалізації запального процесу: Дифузний – уражається вся грудна залоза (панмастит).
- 56. Клініка: Серозна (початкова) форма: Раптове підвищення Т до 38,5 – 39,0оС, біль у залозі, вона збільшена,
- 57. Інфільтративна форма. Гангренозна форма
- 59. Лікування: На початковій стадії проводять консервативне лікування: на уражену залозу накладають підтримувальну пов’язку; сосок залишають відкритим
- 60. При появі ознак нагноєння - хірургічне лікування: розкриття і дренування гнійної порожнини і далі лікують, як
- 61. Профілактика повинна проводитись задовго до пологів: повітряні ванни, загартовування молочних залоз (обмивання прохолодною водою, обтирання жорстким
- 62. 2). Мастопатія. Незапальне дисгормональне захворювання молочної залози. Призводить до формування кістозних і фіброзних утворень. Поширена серед
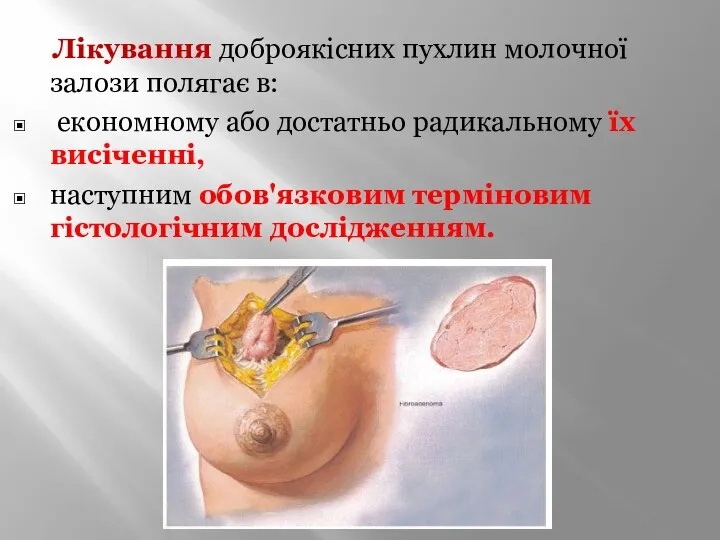
- 63. 3).Доброякісні пухлини молочної залози: Фіброаденома складається із залозистої тканини і сполучнотканинної строми. Переважно виникає у жінок
- 64. Лікування доброякісних пухлин молочної залози полягає в: економному або достатньо радикальному їх висіченні, наступним обов'язковим терміновим
- 65. 4). Рак молочної залози. Фактори ризику: передракові захворювання молочної залози: хронічні мастити, доброякісні захворювання залози; штучні
- 66. Клініка: Пухлина відзначається швидким інфільтративним ростом. При поширенні процесу на молочні протоки сосок втягується. Кров’янисті виділення
- 68. Стадії: стадія - невелика пухлина в товщі залози без проростання в шкіру і метастазів. стадія -
- 69. Діагностика: мамографія, УЗД, біопсія, цитологічне дослідження. Мамографія
- 70. Лікування. 1. Основний метод лікування хірургічний: Секторальна резекція молочної залози з наступною променевою та хіміотерапією. У
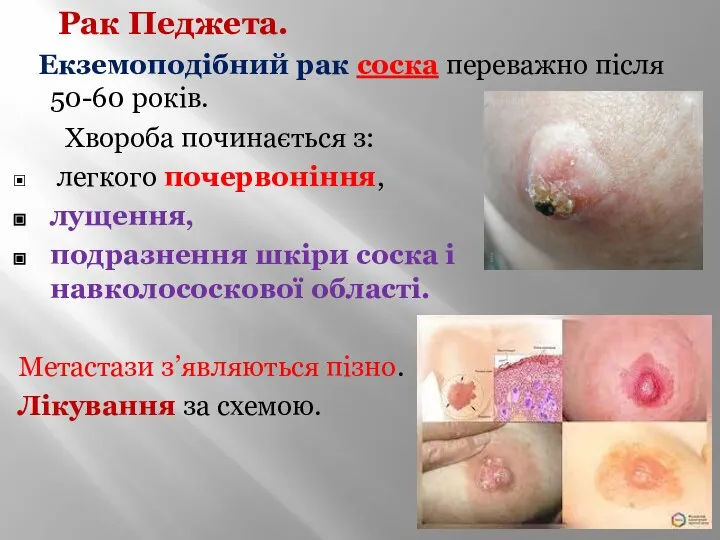
- 71. Рак Педжета. Екземоподібний рак соска переважно після 50-60 років. Хвороба починається з: легкого почервоніння, лущення, подразнення
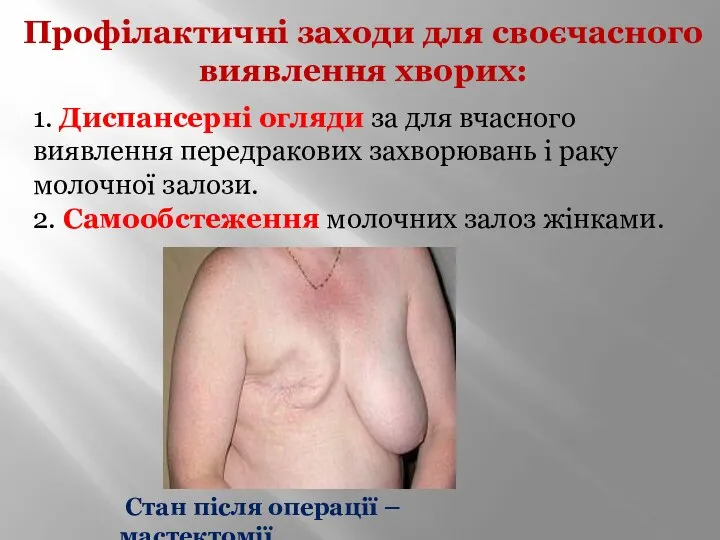
- 72. Профілактичні заходи для своєчасного виявлення хворих: Стан після операції – мастектомії. 1. Диспансерні огляди за для
- 73. Контрольні питання: В якому положенні транспортують постраждалих с переломом ребер? Стан якого хворого тяжчий з відкритим
- 74. Самостійна робота. Тема №1 Пневмоторакс. види пневмотораксів; перша допомога при різних видах пневмотораксів. Тема №2 Нагнійні
- 75. Література: О.М. Кіт,О.Л.Ковальчук, Г.Т. Пустовойт « Медсестринство в хірургії» стор.406-435. О.Л.Ковальчук, Р.О. Сабадишин, О.В.Маркович «Медсестринство в
- 77. Скачать презентацию
























































 Кишечник
Кишечник Основы анестезиологии. Местная и общая анестезия
Основы анестезиологии. Местная и общая анестезия Bi-RADS for Mammography and Ultrasound-ky thuat y sinh
Bi-RADS for Mammography and Ultrasound-ky thuat y sinh Туа және жүре пайда болған жүрек ақаулары
Туа және жүре пайда болған жүрек ақаулары Программа Доктор Элекс
Программа Доктор Элекс Let yourself a moment o oblivion
Let yourself a moment o oblivion Исследование суицидальных наклонностей у подростков
Исследование суицидальных наклонностей у подростков Интерпретация Гравидограммы
Интерпретация Гравидограммы Renal cell carcinoma
Renal cell carcinoma Питание больных детей грудного возраста
Питание больных детей грудного возраста Сифилис. Этиология
Сифилис. Этиология Гингивит, породонтит, ісік тәрізді және идиопатиялық породонт ауруларының клиникасы, диагностикасы және потологиялық анатомиясы
Гингивит, породонтит, ісік тәрізді және идиопатиялық породонт ауруларының клиникасы, диагностикасы және потологиялық анатомиясы СРС: организация работы специализированных и линейных бригад скорой помощи
СРС: организация работы специализированных и линейных бригад скорой помощи Муколитические и отхаркивающие средства
Муколитические и отхаркивающие средства Болезни сосудов. Атеросклероз и артериосклероз
Болезни сосудов. Атеросклероз и артериосклероз Основные инфекционные болезни, их классификация и профилактика
Основные инфекционные болезни, их классификация и профилактика Методы психолого-педагогической диагностики семьи
Методы психолого-педагогической диагностики семьи Биологиялық табиғатты өндірістік факторлар. (Тақырып 9)
Биологиялық табиғатты өндірістік факторлар. (Тақырып 9) Компьютерные полиграфные системы. Психологические и психофизиологические основы применения полиграфных устройств
Компьютерные полиграфные системы. Психологические и психофизиологические основы применения полиграфных устройств Здоровье
Здоровье Жабысқақтық ішек өтімсіздігі
Жабысқақтық ішек өтімсіздігі Бас ми ісінуі
Бас ми ісінуі Эпидермальный стафилококк
Эпидермальный стафилококк Препараты, спасающие жизнь после инфаркта миокарда
Препараты, спасающие жизнь после инфаркта миокарда Chronic Pyelonephritis
Chronic Pyelonephritis Structura morfo-funcțională a aparatului respirator
Structura morfo-funcțională a aparatului respirator Анатомия, кровоснабжение, иннервация, физиология поджелудочной железы
Анатомия, кровоснабжение, иннервация, физиология поджелудочной железы Понятие электростимуляции
Понятие электростимуляции