Содержание
- 2. Определение Рак гортани — злокачественное новообразование гортани, происходящее из эпителиальной ткани преимущественно плоскоклеточного характера
- 3. Эпидемиология Рак гортани занимает первое место среди злокачественных опухолей головы и шеи, составляет 2,6% в общей
- 4. Факторы риска Наиболее значимый фактор – курение !!! По данным ВОЗ, употребление табака было причиной рака
- 5. Предраковые заболевания Раку гортани зачастую предшествует хронический многолетний ларингит Особое значение в возникновении рака имеют: длительно
- 6. Международная классификация рака гортани по системе ТNM (6-е издание, 2002) Гортань делят на 3 отдела: надсвязочный
- 7. Группировка по стадиям Стадия 0 – TisN0М0 Стадия I – T1N0М0 Стадия II – Т2N0М0 Стадия
- 8. Диагностика По характеру первых симптомов заболевания можно судить об исходной локализации опухоли, что важно для прогнозирования
- 9. Осмотр и пальпация При осмотре – изучение состояния кожи, формы и контуров шеи, степени активных движений
- 10. Ларингоскопия Непрямая ларингоскопия: Определение локализации и границ опухоли, формы роста, окраски слизистой оболочки, её целостности, величины
- 11. Рентгенологические методы исследования Рентгенография в боковой проекции → сведения о поражении опухолью преднадгортанникового пространства, фиксированного отдела
- 12. Гистологическое исследование Заключительный этап диагностики (обязателен!!!) В тех случаях, когда повторная биопсия не выявляет опухоль, а
- 13. Исследование регионарных метастазов Пальпация регионарных зон метастазирования на шее (верхних, средних и нижних узлов глубокой яремной
- 14. Лечение Особенность лечения рака гортани – стремление не только излечить больного, но и восстановить голосовую, дыхательную
- 15. Лечение Рак среднего отдела гортани стадии Т1–Т2 Высокая радиочувствительность → лечение начинают с лучевой терапии В
- 16. Лечение Рак среднего отдела гортани стадии Т3–Т4 Первый этап – химиолучевое или лучевое лечение Заключительный этап
- 17. Лечение Рак надскладочного отдела гортани стадии При раке стадии Т1 и Т2 лечение следует начинать с
- 18. Лечение Рак подскладочного отдела гортани стадии При раке подскладочного отдела гортани в стадии Т1 и Т2
- 19. Лечение Лечение регионарных метастазов Зоны регионарного метастазирования включают в поле облучения Превентивные операции выполняют при глубоком
- 20. Прогноз После проведённого консервативного и хирургического лечения больные нуждаются в тщательном регулярном и длительном наблюдении Сроки
- 22. Скачать презентацию



















 Регистр травм в Шенкурске, результаты анализа данных за период с июля 2015 года по июнь 2018 года
Регистр травм в Шенкурске, результаты анализа данных за период с июля 2015 года по июнь 2018 года Тіс имплантологиясының тарихы
Тіс имплантологиясының тарихы Роль медицинской сестры в соблюдении санитарно-противоэпидемического режима в условиях стационара
Роль медицинской сестры в соблюдении санитарно-противоэпидемического режима в условиях стационара Гештальт-психология
Гештальт-психология СПИД - смертельная угроза человечества
СПИД - смертельная угроза человечества Компания ООО Кальдин Консалтинг. Развитие медицинского бизнеса клиентов
Компания ООО Кальдин Консалтинг. Развитие медицинского бизнеса клиентов Вакцинация
Вакцинация Морфологическая характеристика основных форм туберкулёза
Морфологическая характеристика основных форм туберкулёза Обидчивые дети
Обидчивые дети Гестозы беременных
Гестозы беременных Вазоренальная и другие виды симптоматических артериальных гипертензий
Вазоренальная и другие виды симптоматических артериальных гипертензий Сүйектердін сынүы
Сүйектердін сынүы Переломы костей таза и лабораторные сопровождения
Переломы костей таза и лабораторные сопровождения Массаж предстательной железы
Массаж предстательной железы Экспресс отбеливание зубов Brilliant Smile™
Экспресс отбеливание зубов Brilliant Smile™ Презентация Степень и ее свойства
Презентация Степень и ее свойства ҚР иммунопрофилактиканы жүргізудің ерекшеліктері
ҚР иммунопрофилактиканы жүргізудің ерекшеліктері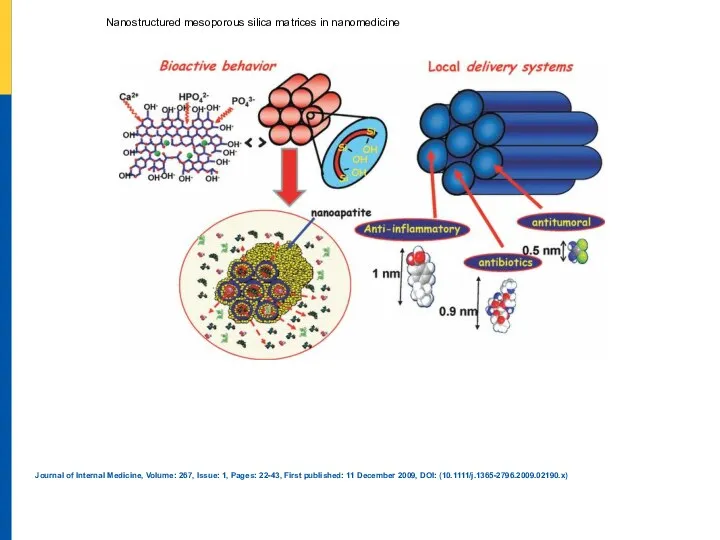 Nanostructured mesoporous silica matrices in nanomedicine
Nanostructured mesoporous silica matrices in nanomedicine Сердце человека
Сердце человека Чрезвычайные ситуации биолого - социального характера
Чрезвычайные ситуации биолого - социального характера Реабилитация хирургических больных. Врачебно-трудовая экспертиза. Функции ВКК, МСЭК
Реабилитация хирургических больных. Врачебно-трудовая экспертиза. Функции ВКК, МСЭК Универсальные потребности пациента (физиологические)
Универсальные потребности пациента (физиологические) Расстройство кровообращения и лимфообращения
Расстройство кровообращения и лимфообращения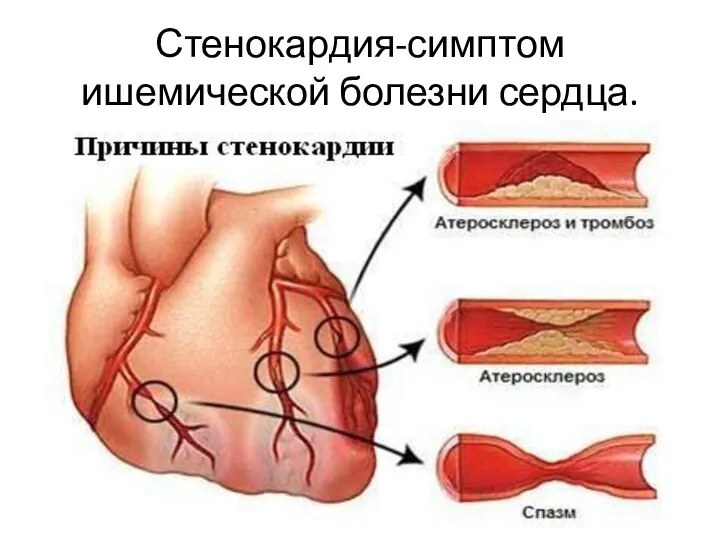 Стенокардия - симптом ишемической болезни сердца
Стенокардия - симптом ишемической болезни сердца Теория механизма передачи возбудителей инфекционных болезней
Теория механизма передачи возбудителей инфекционных болезней Гигиенические требования к детской одежде и обуви
Гигиенические требования к детской одежде и обуви Внутривенная инъекция. Взятие крови на исследования. Аутогемотерапия
Внутривенная инъекция. Взятие крови на исследования. Аутогемотерапия Паркинсон ауруы
Паркинсон ауруы