Содержание
- 2. ТЕРМИНОЛОГИЯ И НОМЕНКЛАТУРА Опухоль (blastoma, neoplasma, tumor, onkos) - патологическое новообразование ткани, характеризующееся безудержным, бесконтрольным ростом.
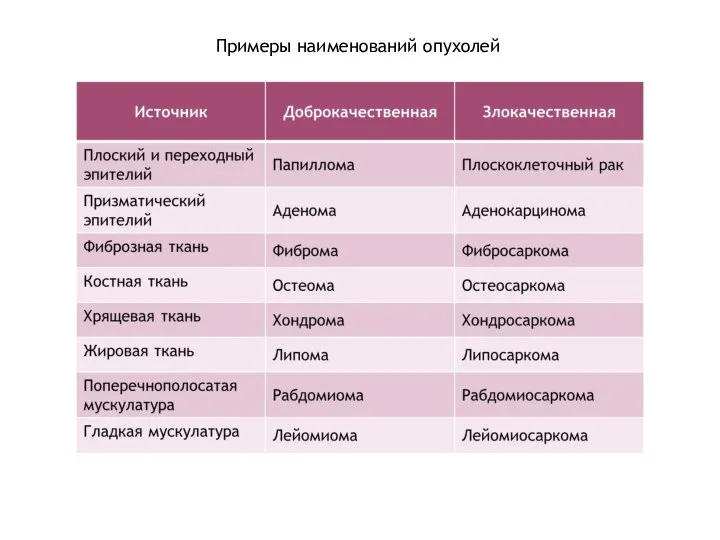
- 3. Примеры наименований опухолей
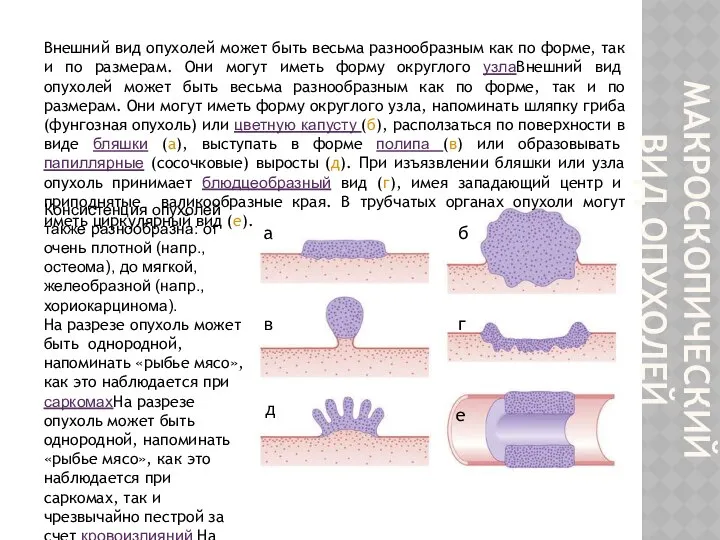
- 4. МАКРОСКОПИЧЕСКИЙ ВИД ОПУХОЛЕЙ Внешний вид опухолей может быть весьма разнообразным как по форме, так и по
- 5. МИКРОСКОПИЧЕСКОЕ СТРОЕНИЕ ОПУХОЛЕЙ Как указывалось выше, опухоль может исходить из любой ткани. При этом ее гистологическое
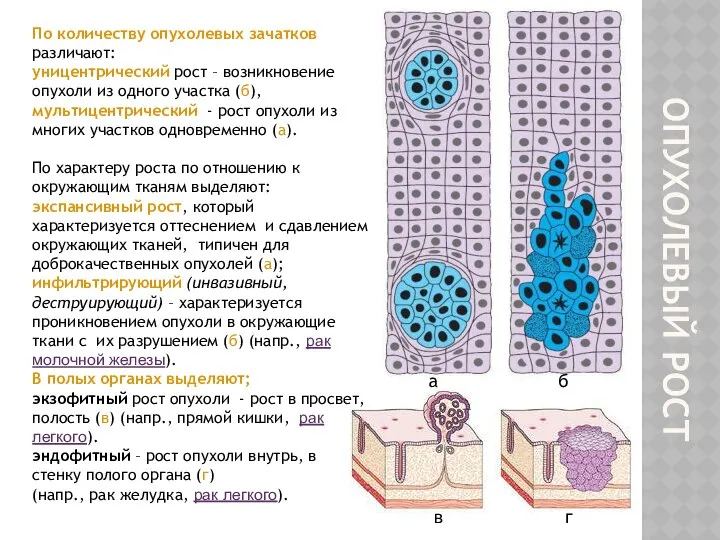
- 6. ОПУХОЛЕВЫЙ РОСТ По количеству опухолевых зачатков различают: уницентрический рост – возникновение опухоли из одного участка (б),
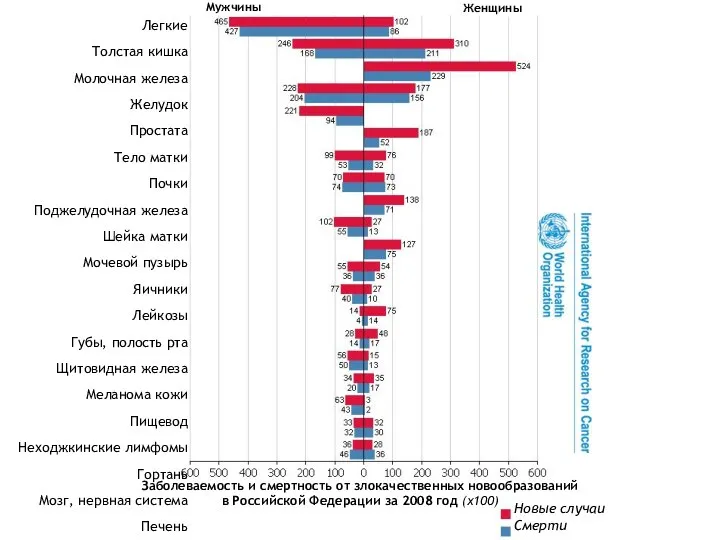
- 7. ЭПИДЕМИОЛОГИЯ Эпидемиология злокачественных новообразований изучает распределение этих заболеваний в человеческой популяции. Изучая заболеваемость злокачественными опухолями, их
- 8. Мужчины Женщины Легкие Толстая кишка Молочная железа Желудок Простата Тело матки Почки Поджелудочная железа Шейка матки
- 9. ЭТИОЛОГИЯ ОПУХОЛЕЙ Возникновение опухолей может быть связано с различными эндогенными и экзогенными, физическими и химическими факторами
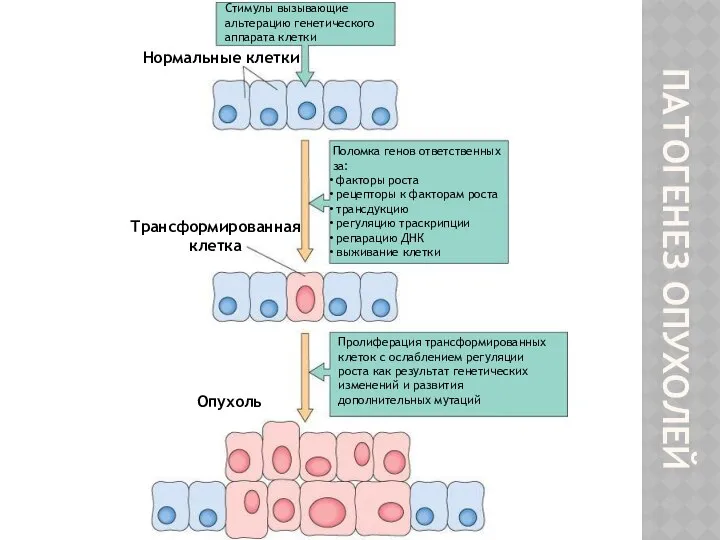
- 10. ПАТОГЕНЕЗ ОПУХОЛЕЙ Стимулы вызывающие альтерацию генетического аппарата клетки Поломка генов ответственных за: факторы роста рецепторы к
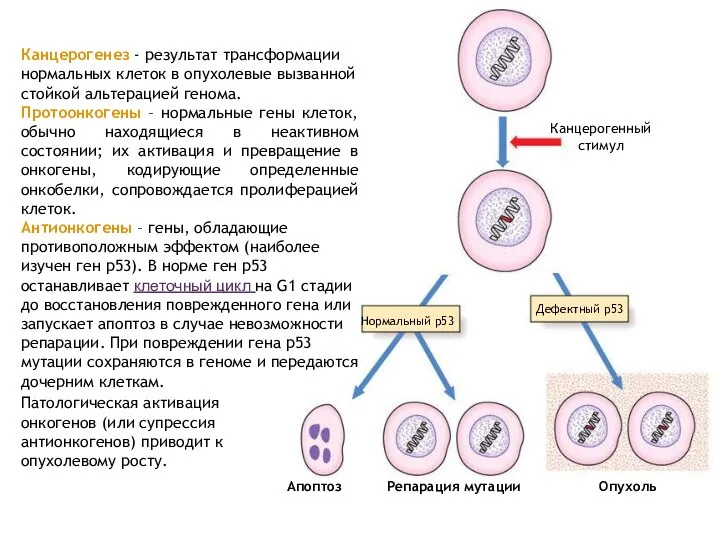
- 11. Канцерогенез - результат трансформации нормальных клеток в опухолевые вызванной стойкой альтерацией генома. Протоонкогены – нормальные гены
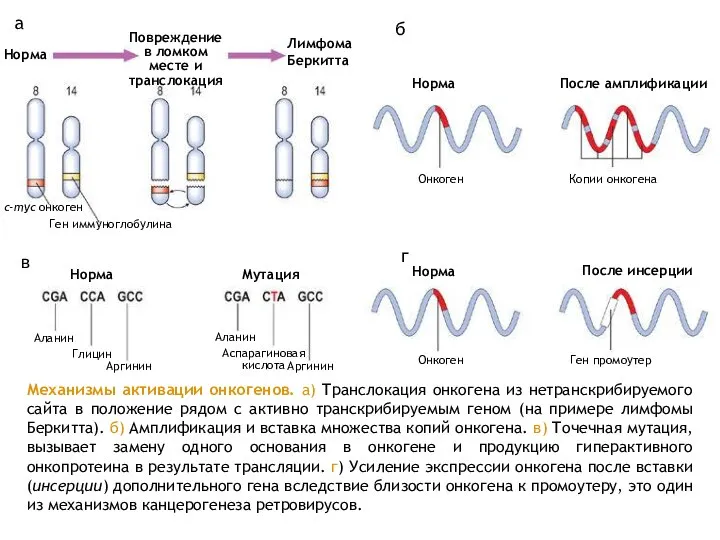
- 12. Норма Повреждение в ломком месте и транслокация Лимфома Беркитта c-myc онкоген Ген иммуноглобулина Норма Мутация Аланин
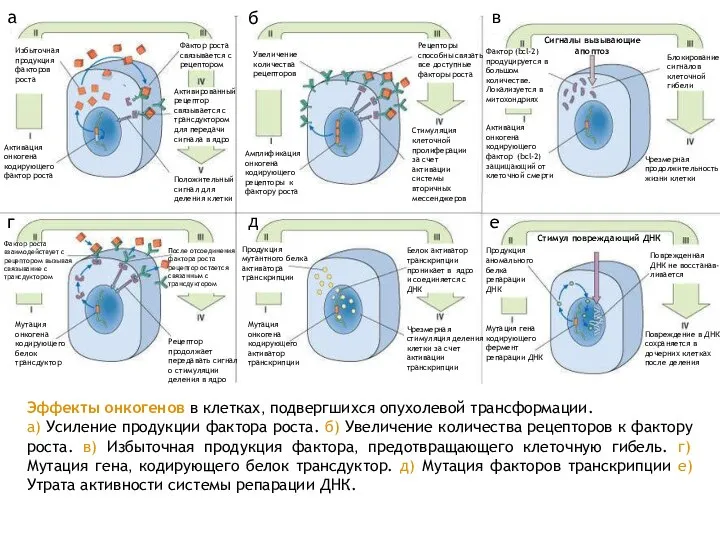
- 13. Активация онкогена кодирующего фактор роста Избыточная продукция факторов роста Фактор роста связывается с рецептором Активированный рецептор
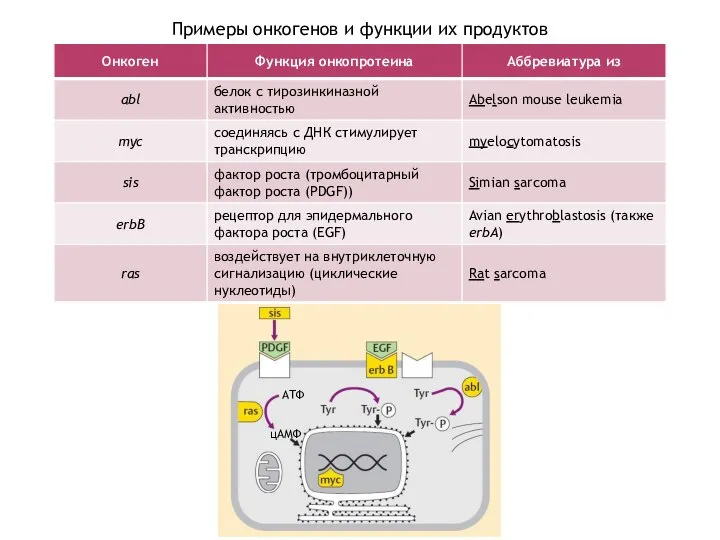
- 14. Примеры онкогенов и функции их продуктов АТФ цАМФ
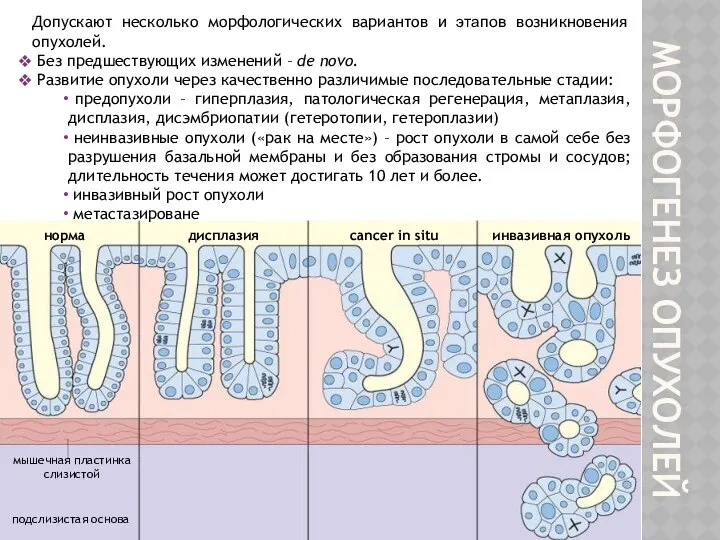
- 15. МОРФОГЕНЕЗ ОПУХОЛЕЙ Допускают несколько морфологических вариантов и этапов возникновения опухолей. Без предшествующих изменений – de novo.
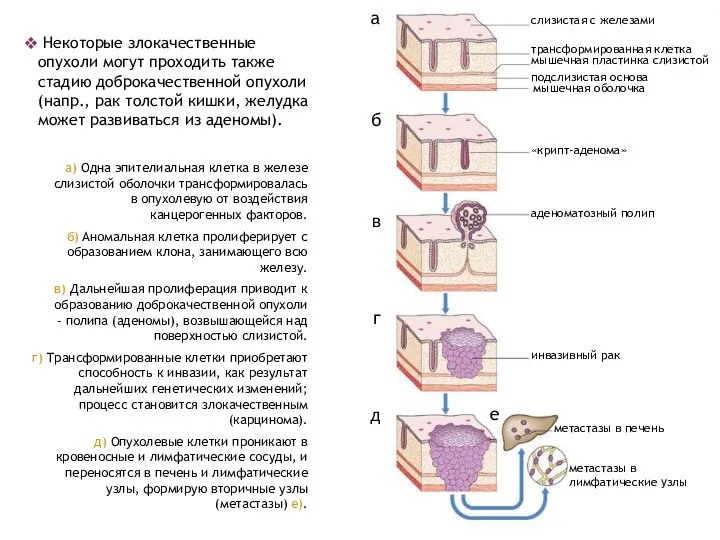
- 16. слизистая с железами трансформированная клетка мышечная пластинка слизистой подслизистая основа мышечная оболочка «крипт-аденома» аденоматозный полип инвазивный
- 17. Основные свойства опухолей — автономный рост, нарушение митоза и апоптоза, наличие атипизма, способность к прогрессии и
- 18. Особые свойства опухолевой ткани, отличающие её от материнской, называется атипизмом. Атипизм является следствием дедифференцировки клетки, в
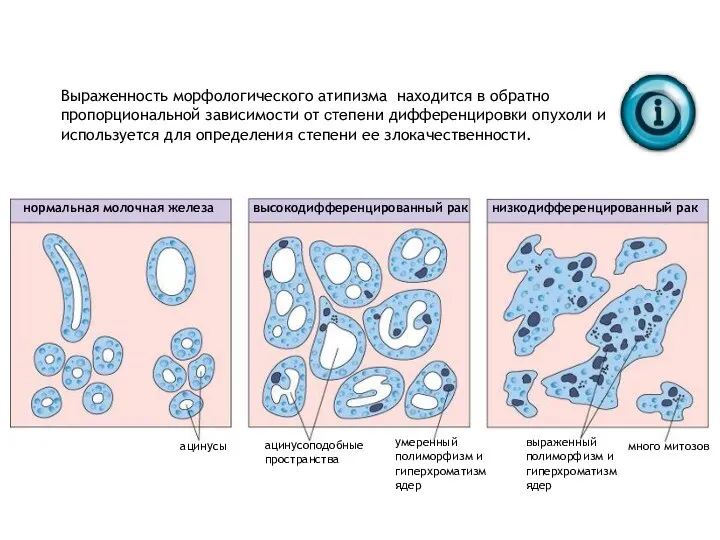
- 19. Выраженность морфологического атипизма находится в обратно пропорциональной зависимости от степени дифференцировки опухоли и используется для определения
- 20. Биохимический атипизм отражает ряд особенностей обменных процессов в опухолевых клетках, отличающих их от нормальных. Все перестройки
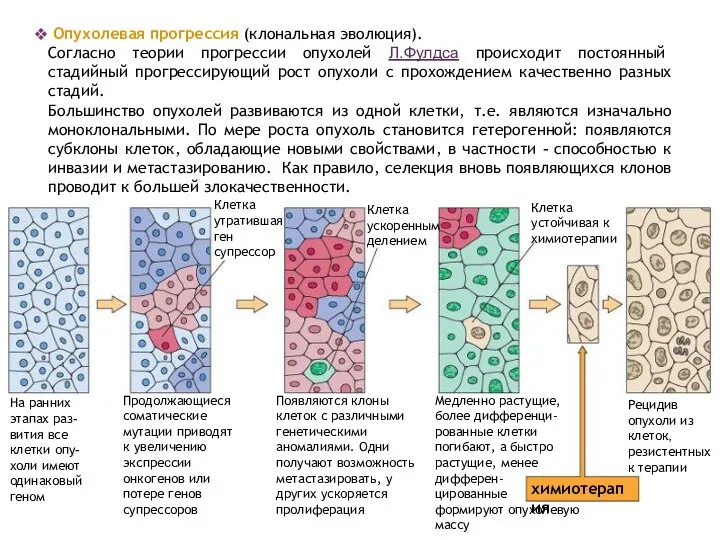
- 21. На ранних этапах раз-вития все клетки опу-холи имеют одинаковый геном Продолжающиеся соматические мутации приводят к увеличению
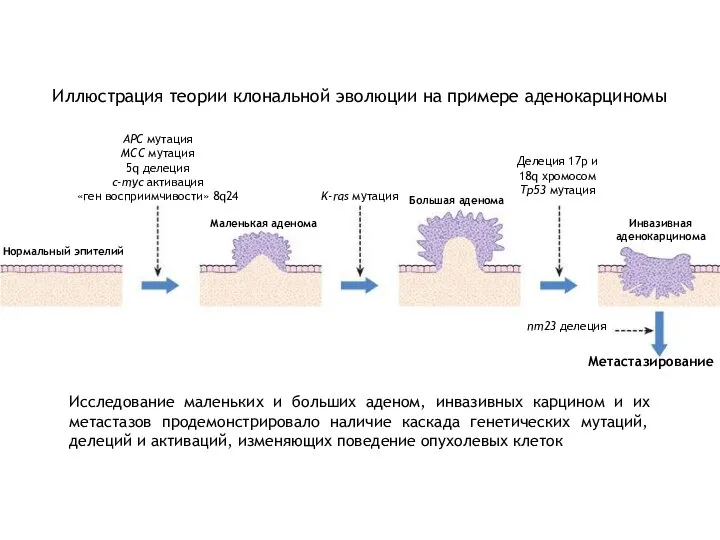
- 22. Иллюстрация теории клональной эволюции на примере аденокарциномы Нормальный эпителий Маленькая аденома Большая аденома Инвазивная аденокарцинома APC
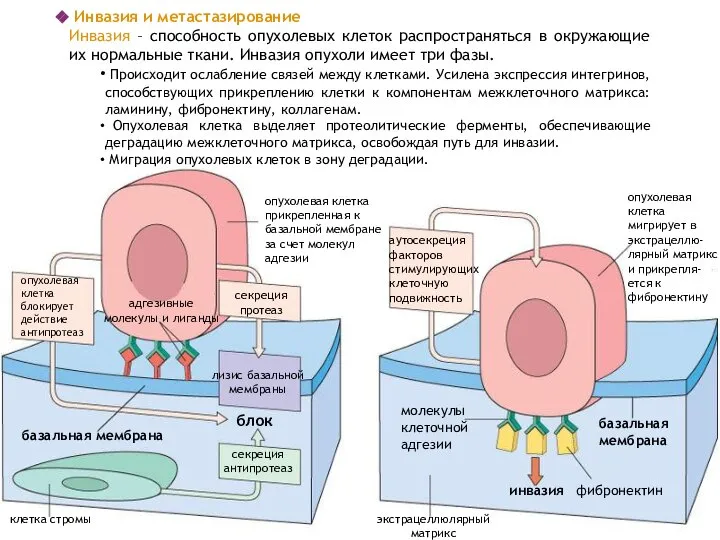
- 23. опухолевая клетка блокирует действие антипротеаз адгезивные молекулы и лиганды секреция протеаз лизис базальной мембраны секреция антипротеаз
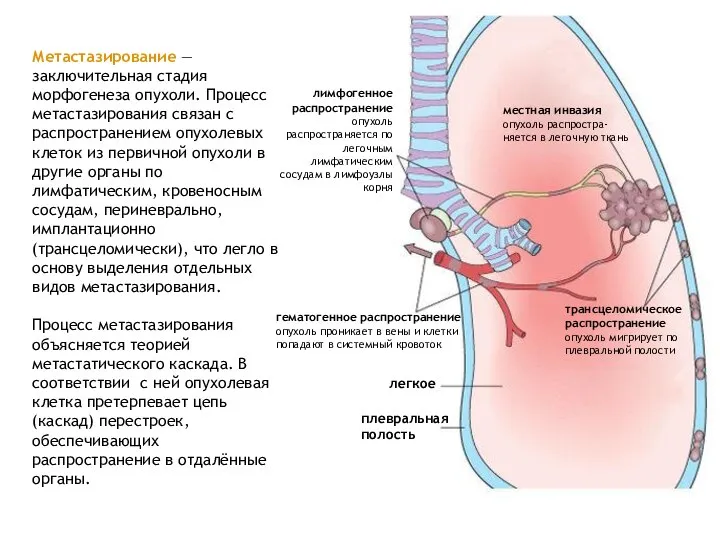
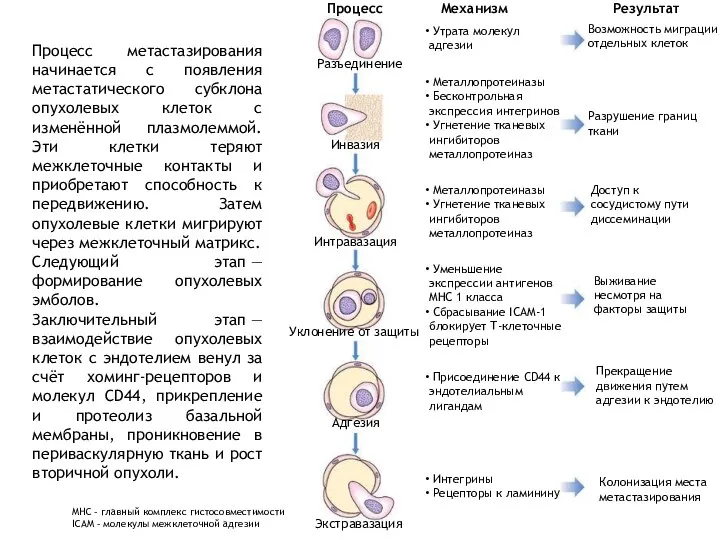
- 24. Метастазирование — заключительная стадия морфогенеза опухоли. Процесс метастазирования связан с распространением опухолевых клеток из первичной опухоли
- 25. Процесс Экстравазация Адгезия Уклонение от защиты Интравазация Инвазия Разъединение Механизм Утрата молекул адгезии Металлопротеиназы Бесконтрольная экспрессия
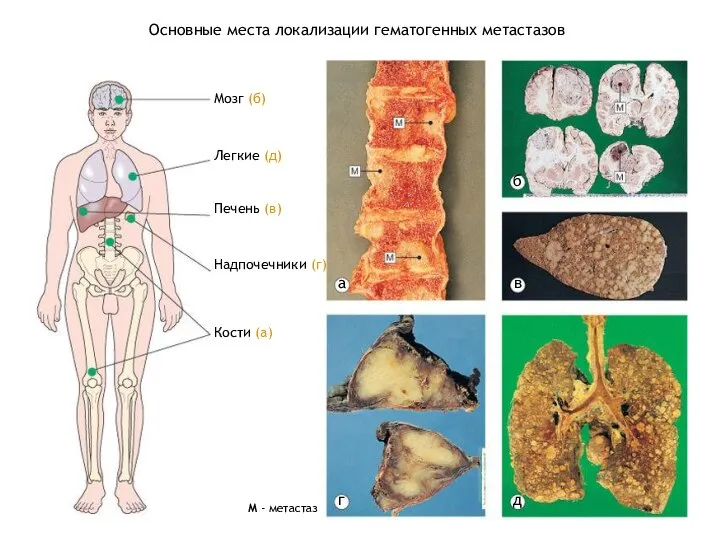
- 26. Основные места локализации гематогенных метастазов Мозг (б) Легкие (д) Печень (в) Надпочечники (г) Кости (а) а
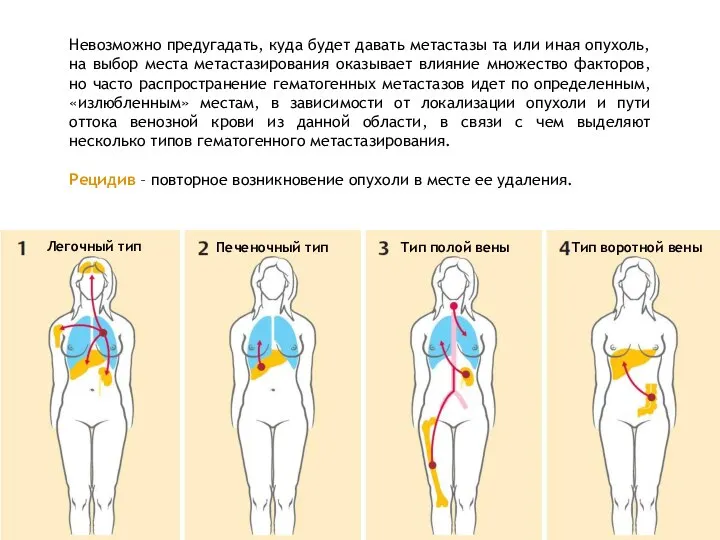
- 27. Невозможно предугадать, куда будет давать метастазы та или иная опухоль, на выбор места метастазирования оказывает влияние
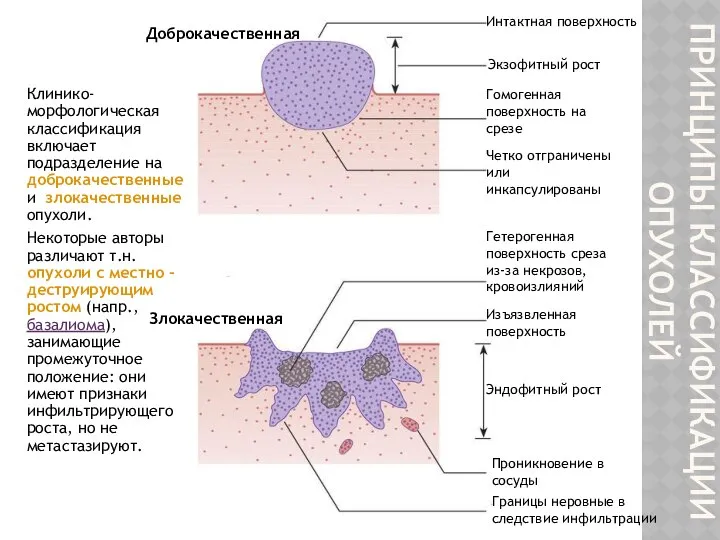
- 28. ПРИНЦИПЫ КЛАССИФИКАЦИИ ОПУХОЛЕЙ Клинико-морфологическая классификация включает подразделение на доброкачественные и злокачественные опухоли. Некоторые авторы различают т.н.
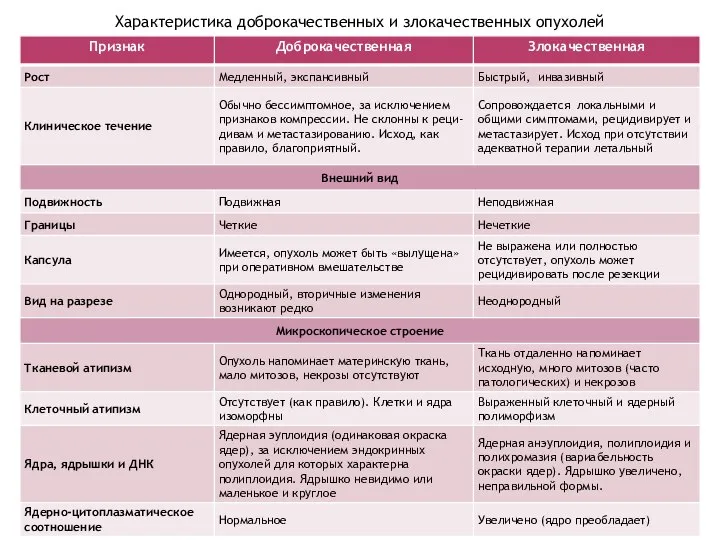
- 29. Характеристика доброкачественных и злокачественных опухолей
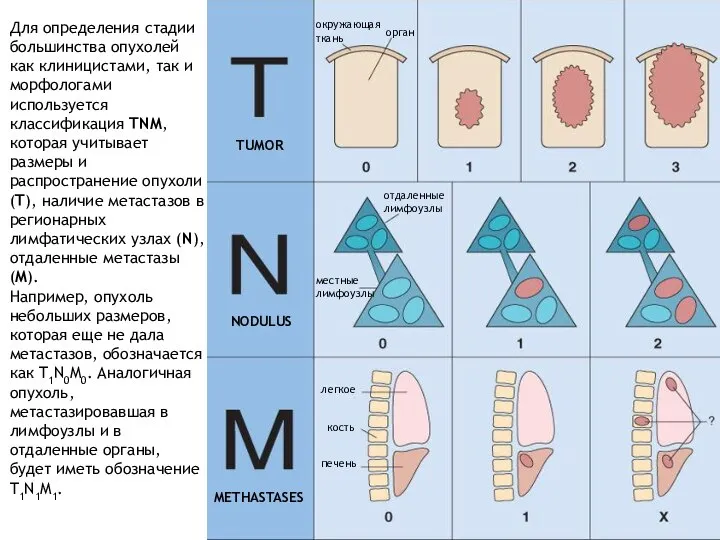
- 30. TUMOR NODULUS METHASTASES окружающая ткань орган отдаленные лимфоузлы местные лимфоузлы легкое кость печень Для определения стадии
- 31. ВЛИЯНИЕ ОПУХОЛИ НА ОРГАНИЗМ Воздействие опухоли на организм зависит от ее клинико-морфологического варианта. Так, доброкачественные неоплазии
- 32. ВТОРИЧНЫЕ ИЗМЕНЕНИЯ В ОПУХОЛЯХ Вторничные изменения чаще всего развиваются в злокачественных опухолях, они могут появляться спонтанно,
- 33. ОСОБЕННОСТИ ОПУХОЛЕЙ У ДЕТЕЙ Значительная часть опухолей у детей является эмбрионального происхождения (49-50%) при преобладании опухолей
- 35. 1867-1918 Немецкий хирург в 1899 г. в своей монографии «Die Mischgescwülste» («Смешанные опухоли») впервые описал и
- 36. 1798-1866 Английский врач. С 1825-1837 г. -хранитель музея Королевского колледжа в Лондоне. В 1832 году, основываясь
- 37. 1837-1902 Австрийский и венгерский дермато-венеролог. Впервые описал ангиосаркому кожи, названную его именем. МОРИЦ КÁПОШИ MORITZ KÁPOSI
- 38. 1911-1993 Британский хирург, работавший в эквато-риальной Африке. В 1961 представил научный доклад, который свидетельствовал о том,
- 39. 1921 Английский вирусолог. Доклад Дэниса Беркитта о новом виде опухоли у афри-канских детей заинтересовал профессора Эпштейна,
- 40. 1828-1896 Английский врач, описавший в 1862 году врожденный синдром, названный им «монголизмом», включавший характерные морфологические черты
- 41. ПОЛИПОЗ ТОЛСТОЙ КИШКИ
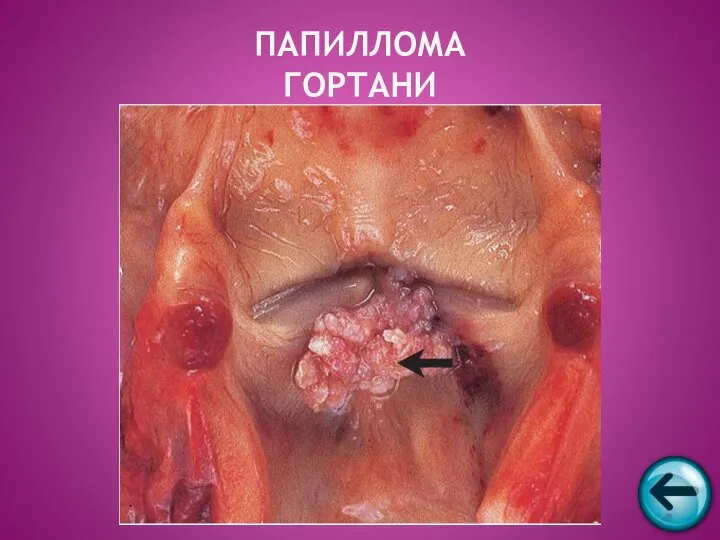
- 42. ПАПИЛЛОМА ГОРТАНИ
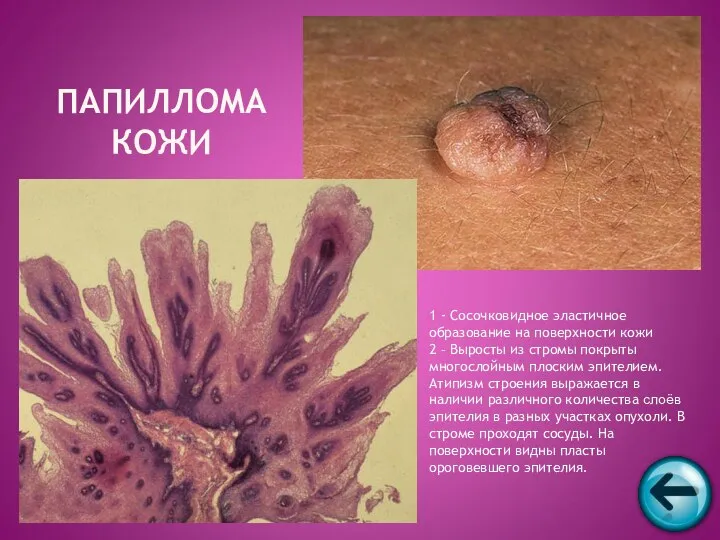
- 43. ПАПИЛЛОМА КОЖИ 1 - Сосочковидное эластичное образование на поверхности кожи 2 – Выросты из стромы покрыты
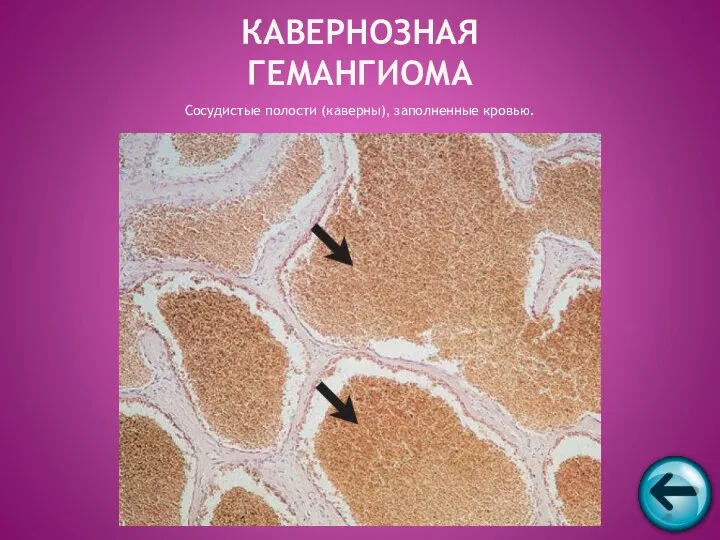
- 44. КАВЕРНОЗНАЯ ГЕМАНГИОМА Сосудистые полости (каверны), заполненные кровью.
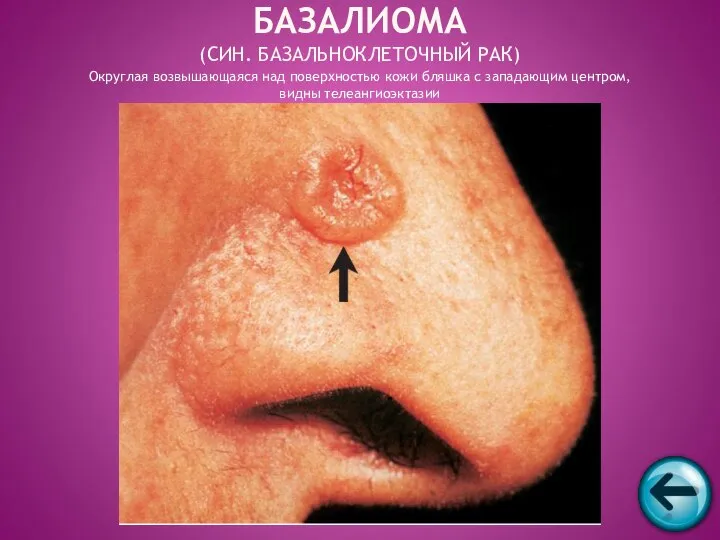
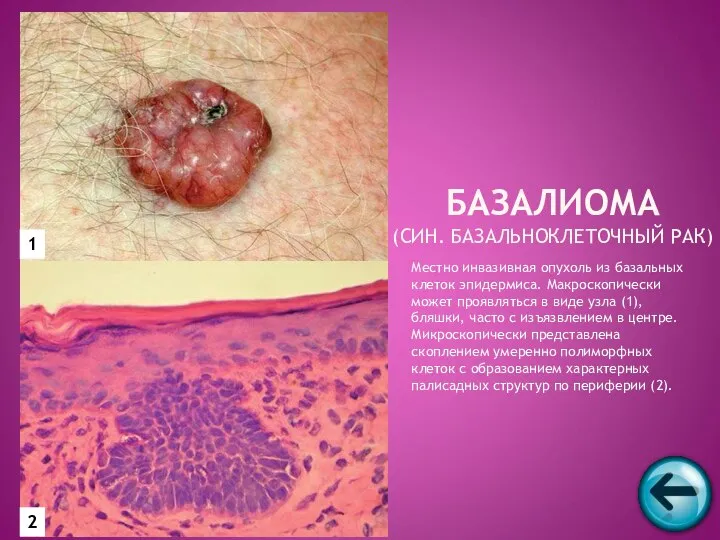
- 45. БАЗАЛИОМА (СИН. БАЗАЛЬНОКЛЕТОЧНЫЙ РАК) Округлая возвышающаяся над поверхностью кожи бляшка с западающим центром, видны телеангиоэктазии
- 46. АДЕНОКАРЦИНОМА ПРЯМОЙ КИШКИ В нижней трети прямой кишки -экзофитное дольчатое образование с бугристой поверхностью, напоминающее «цветную
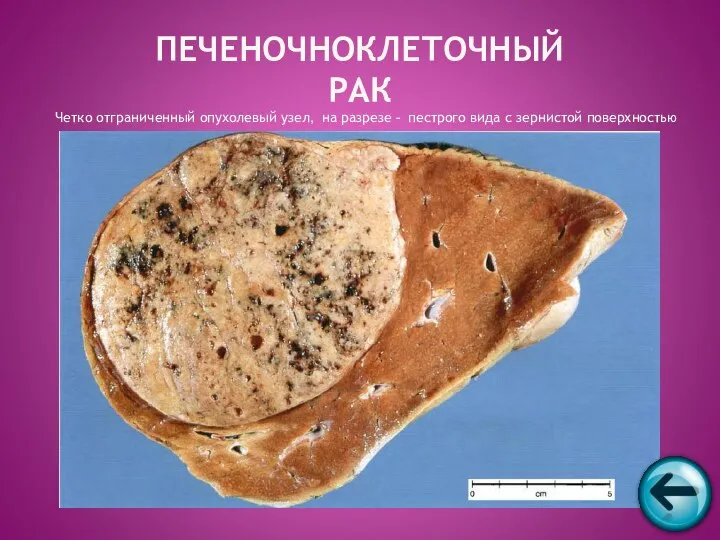
- 47. ПЕЧЕНОЧНОКЛЕТОЧНЫЙ РАК Четко отграниченный опухолевый узел, на разрезе - пестрого вида с зернистой поверхностью
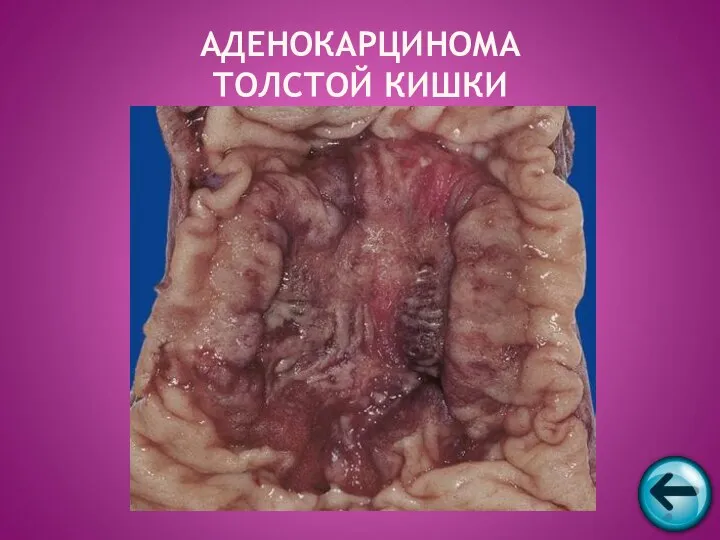
- 48. АДЕНОКАРЦИНОМА ТОЛСТОЙ КИШКИ
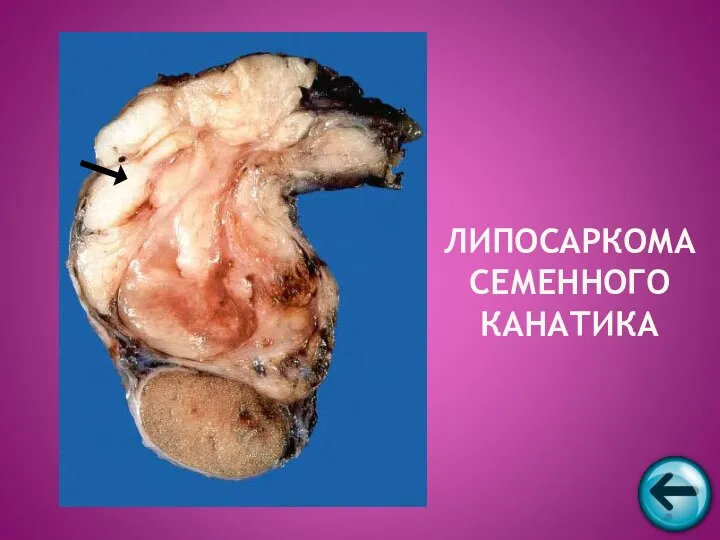
- 49. ЛИПОСАРКОМА СЕМЕННОГО КАНАТИКА
- 50. Стрелками указаны кровоизлияния в опухолевую ткань РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
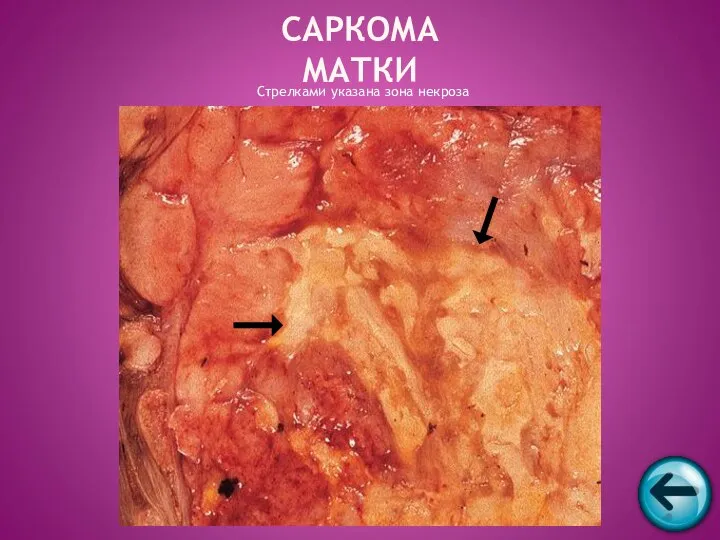
- 51. Стрелками указана зона некроза САРКОМА МАТКИ
- 52. ЦЕНТРАЛЬНЫЙ РАК ЛЕГКОГО Опухоль стенки бронха с эндофитным ростом в легочную ткань
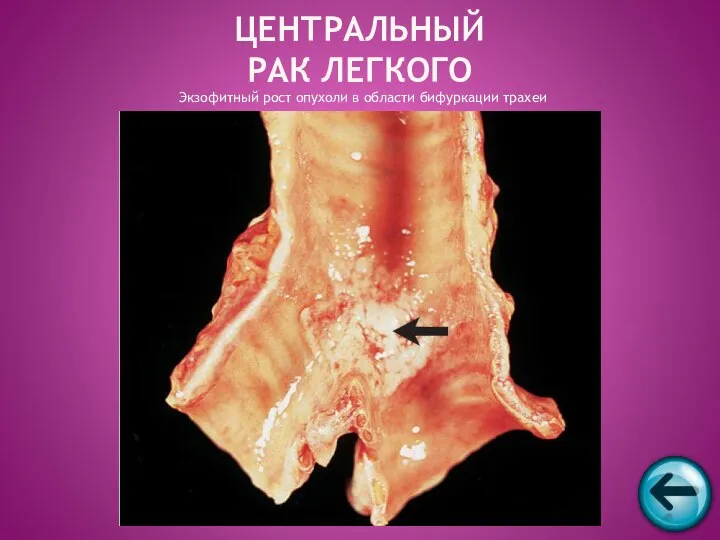
- 53. Экзофитный рост опухоли в области бифуркации трахеи ЦЕНТРАЛЬНЫЙ РАК ЛЕГКОГО
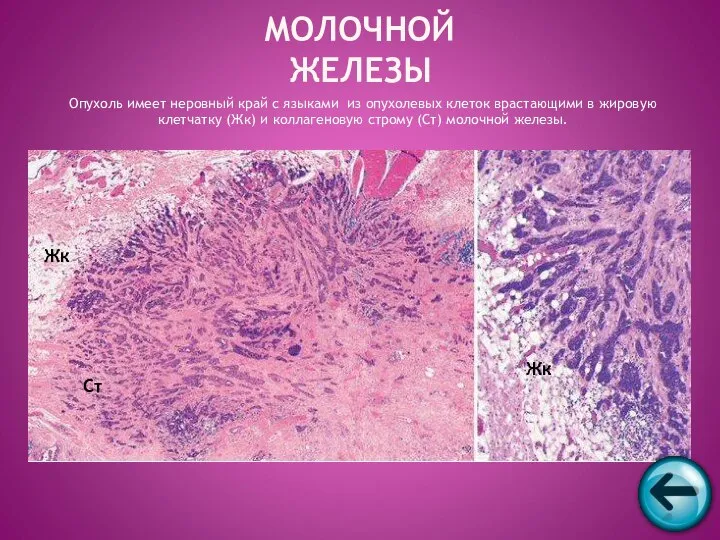
- 54. Опухоль имеет неровный край с языками из опухолевых клеток врастающими в жировую клетчатку (Жк) и коллагеновую
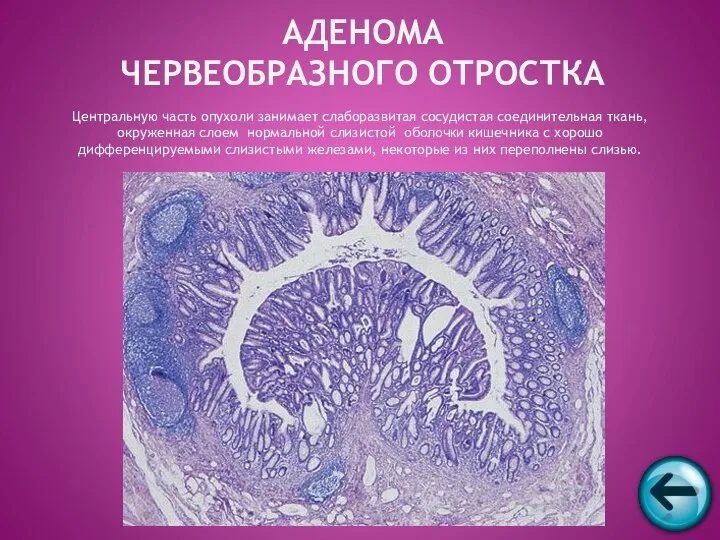
- 55. АДЕНОМА ЧЕРВЕОБРАЗНОГО ОТРОСТКА Центральную часть опухоли занимает слаборазвитая сосудистая соединительная ткань, окруженная слоем нормальной слизистой оболочки
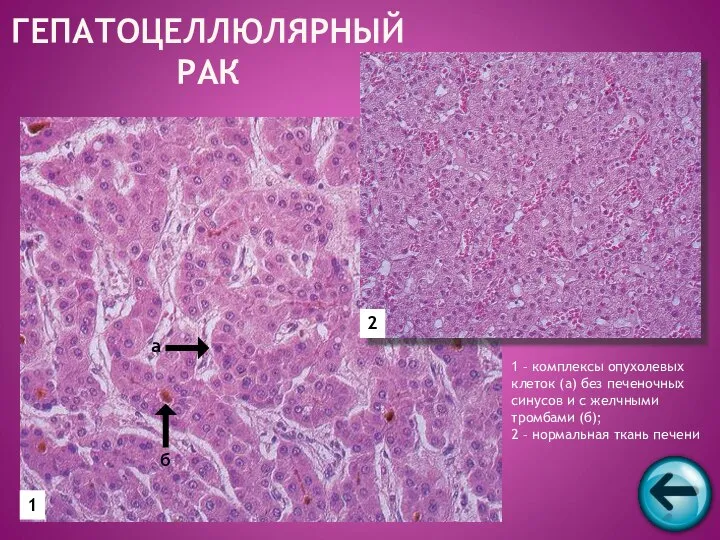
- 56. ГЕПАТОЦЕЛЛЮЛЯРНЫЙ РАК 1 2 а б 1 – комплексы опухолевых клеток (а) без печеночных синусов и
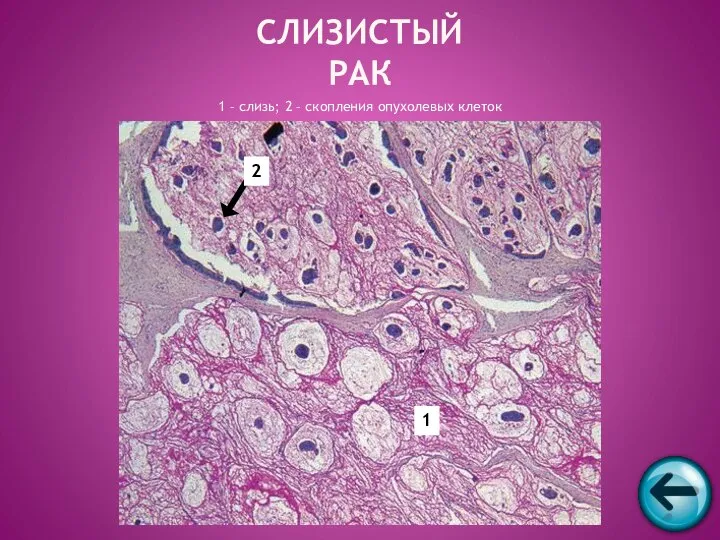
- 57. СЛИЗИСТЫЙ РАК 1 – слизь; 2 – скопления опухолевых клеток 1 2
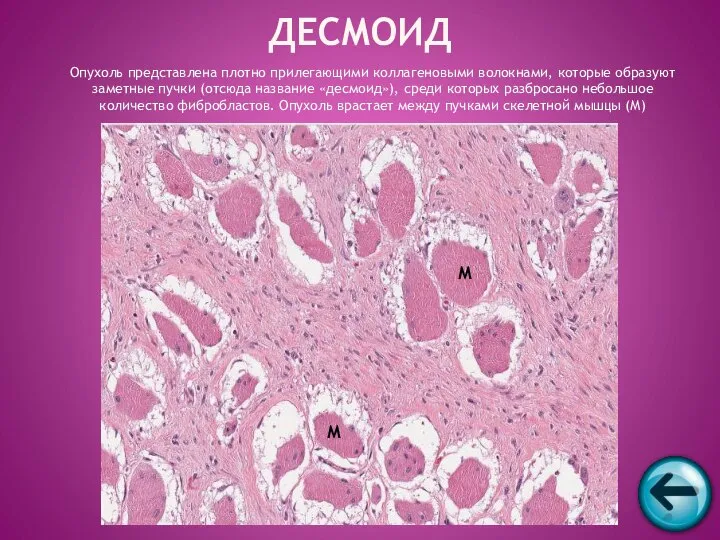
- 58. ДЕСМОИД Опухоль представлена плотно прилегающими коллагеновыми волокнами, которые образуют заметные пучки (отсюда название «десмоид»), среди которых
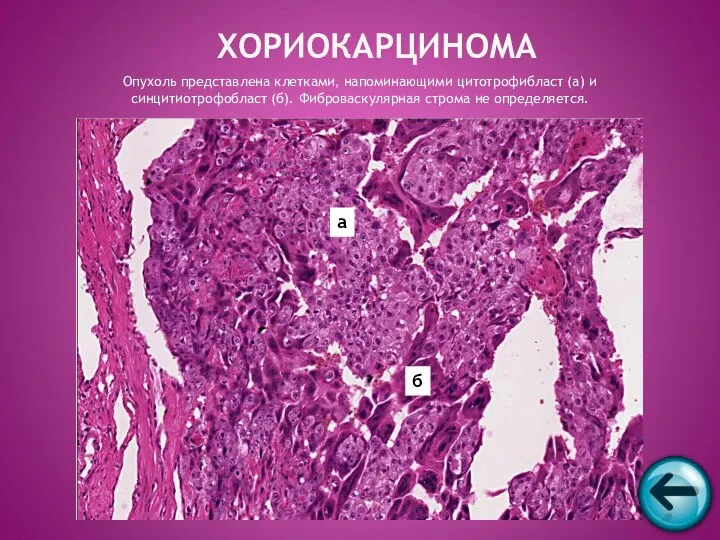
- 59. ХОРИОКАРЦИНОМА Опухоль представлена клетками, напоминающими цитотрофибласт (а) и синцитиотрофобласт (б). Фиброваскулярная строма не определяется. а б
- 60. Развитие гриба на пищевых субстратах часто ведет к их загрязнению афлатоксином – опасным, канцерогенным веществом, повреждающим
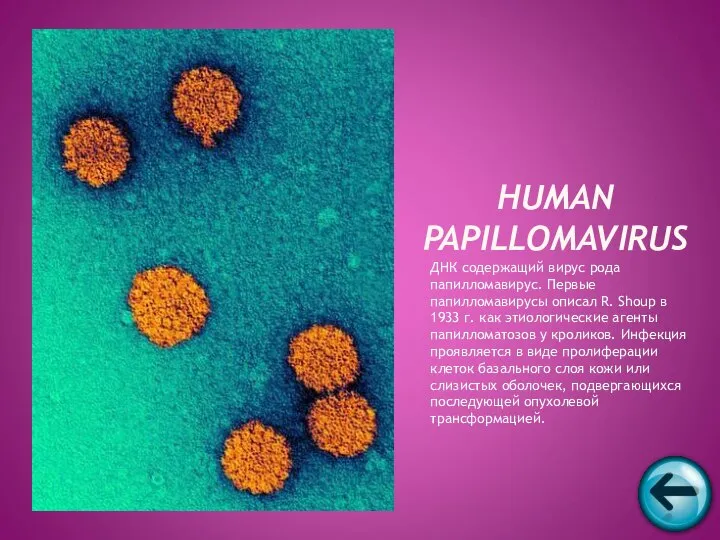
- 61. ДНК содержащий вирус рода папилломавирус. Первые папилломавирусы описал R. Shoup в 1933 г. как этиологические агенты
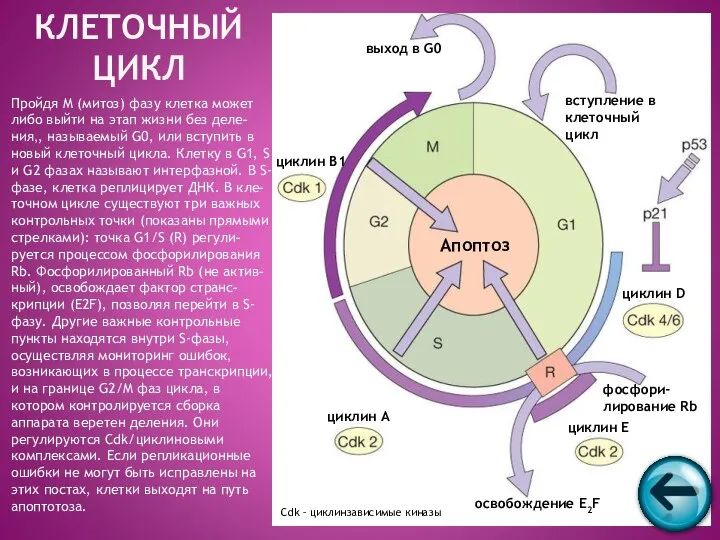
- 62. Пройдя M (митоз) фазу клетка может либо выйти на этап жизни без деле-ния,, называемый G0, или
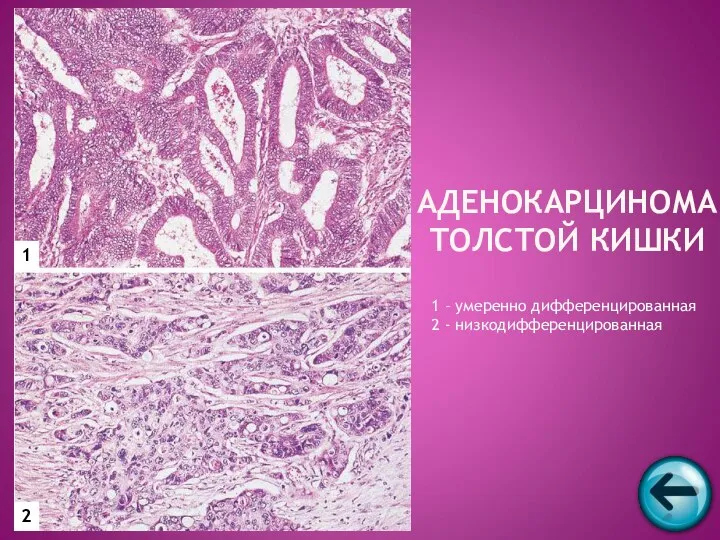
- 63. АДЕНОКАРЦИНОМА ТОЛСТОЙ КИШКИ 1 2 1 – умеренно дифференцированная 2 - низкодифференцированная
- 64. 1902-1974 Профессор Института исследований рака (Лондон, UK), создатель теории опухолевой прогрессии. ЛЕСЛИ ФУЛДС LESLIE FOULDS
- 65. Местно инвазивная опухоль из базальных клеток эпидермиса. Макроскопически может проявляться в виде узла (1), бляшки, часто
- 66. 1889-1954 Известный советский невролог. В 1925 году в «Юго-Восточном вестнике здравоохранения» опубликовал работу «Опухоль гипофиза с
- 67. 1869-1939 Известный американский нейрохирург и пионер хирургии мозга. В 1912 году он описал эндокринологический синдром, вызываемый
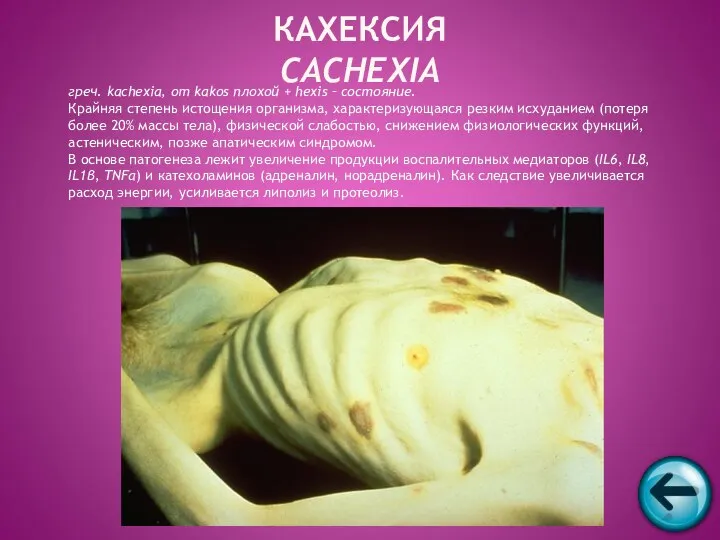
- 68. греч. kachexia, от kakos плохой + hexis – состояние. Крайняя степень истощения организма, характеризующаяся резким исхуданием
- 70. Скачать презентацию

























 Знание и интеллектуальная собственность
Знание и интеллектуальная собственность Інженерія якості. Ядро професійних знань
Інженерія якості. Ядро професійних знань Обзор языка SQL.ppt
Обзор языка SQL.ppt Аттестация рабочих мест. Измерение радиационных параметров
Аттестация рабочих мест. Измерение радиационных параметров Не демократические республики
Не демократические республики Локальные, сетевые и распределенные базы данных. Архитектура «файл-сервер». Двух и трехуровневая архитектура «клиент-сервер». Мод
Локальные, сетевые и распределенные базы данных. Архитектура «файл-сервер». Двух и трехуровневая архитектура «клиент-сервер». Мод Вера в бога
Вера в бога Политические отношения и политический процесс
Политические отношения и политический процесс Координационный совет по развитию предпринимательской деятельности
Координационный совет по развитию предпринимательской деятельности  Линейный алгоритм, записанный на алгоритмическом языке. Конкурс
Линейный алгоритм, записанный на алгоритмическом языке. Конкурс Отчет по практике по предмету ПМ 03.01 Техническое обслуживание и ремонт компьютерных систем и комплексов
Отчет по практике по предмету ПМ 03.01 Техническое обслуживание и ремонт компьютерных систем и комплексов Аттестацианная работа. Образовательная программа внеурочной деятельности «Мой край – Сибирская земля»
Аттестацианная работа. Образовательная программа внеурочной деятельности «Мой край – Сибирская земля» Государственный экспериментальный центр культуры и искусства «Авангард»
Государственный экспериментальный центр культуры и искусства «Авангард» Москва – столица нашей Родины.
Москва – столица нашей Родины. Сегментирование промышленных рынков
Сегментирование промышленных рынков  История развития телевидения как средства массовой информации
История развития телевидения как средства массовой информации Проект на тему: «Животный мир Австралии» Выполнили: Филипенко Екатерина.
Проект на тему: «Животный мир Австралии» Выполнили: Филипенко Екатерина. Лекция по кабелям (2)
Лекция по кабелям (2) Droga krzyżowa
Droga krzyżowa Единство детей божьих
Единство детей божьих The Power of G-Flux Build Muscle, Lose Fat, and Boost Athletic Performance
The Power of G-Flux Build Muscle, Lose Fat, and Boost Athletic Performance Командная работа
Командная работа Циклический алгоритм обработки массива чисел
Циклический алгоритм обработки массива чисел о размерностях величин Динамическая метеорология
о размерностях величин Динамическая метеорология Одномерные массивы в Паскале. 9 класс
Одномерные массивы в Паскале. 9 класс Порядок применения электронной компонентной базы иностранного производства в радиоэлектронной аппаратуре для ВВСТ
Порядок применения электронной компонентной базы иностранного производства в радиоэлектронной аппаратуре для ВВСТ Безработица: причины, виды, последствия Понятие безработицы. Виды безработицы. Последствия безработицы. Меры по сокращению безр
Безработица: причины, виды, последствия Понятие безработицы. Виды безработицы. Последствия безработицы. Меры по сокращению безр Движение в защиту прав избирателей «Голос». Деньги на выборах. Теневое финансирование
Движение в защиту прав избирателей «Голос». Деньги на выборах. Теневое финансирование