Содержание
- 2. ГЕМОПОЭЗ Кроветворение – многостадийный процесс дифференцировки клеточных элементов, в результате которого образуются эритроциты, лейкоциты, тромбоциты, составляющие
- 3. Эмбриональное кроветворение В результате дробления оплодотворенной яйцеклетки образуется бластоцита, затем бластула и гаструла. Внутренняя клеточная масса
- 4. Эмбриональное кроветворение На стадии гаструлы, в результате сложных перемещений клеток, образуется 3 зародышевых листка – экто-,
- 5. Эмбриональное кроветворение Закладка кроветворной системы осуществляется при взаимодействии трех клеточных пулов - производных мезодермы – гемопоэтического,
- 6. 4 критических периода становления гемопоэза I период - возникновение первых кроветворных клеток-предшественников в желточном мешке эмбриона
- 7. 1 период становления гемопоэза зарождение кроветворных клеток во внеэмбриональной мезенхиме становление начального гемопоэза в желточном мешке,
- 8. 1 период становления гемопоэза в желточном мешке (4-5 нед. развития эмбриона) образуются бласты, примитивные эритробласты-мегалобласты, синтезирующие
- 9. 1 период становления гемопоэза в желточном мешке (4-5-я неделя развития эмбриона) появляются бипотентные грануломоноцитарные клетки-предшественники -
- 10. II критический период эмбрионального гемопоэза формирование печеночного кроветворения. Печень - центральный орган гемопоэза с 5-й по
- 11. II критический период эмбрионального гемопоэза С 7-й недели до конца 3-го месяца эритробласты печени синтезируют фетальный
- 12. III критический период гемопоэза Формирование Т-клеточной иммунной системы Тимус, селезенка и кости с костномозговыми полостями начинают
- 13. Селезенка формируется с 5-6-й недели. На 12-й неделе в строме селезенки появляются первые островки эритробластов, гранулоцитов.
- 14. IV период эмбрионального кроветворения происходит в костном мозге и его становление идет параллельно с формированием костей
- 15. IV период эмбрионального кроветворения С 15-16-й недели костный мозг становится центральным органом гемопоэза, функционирующим весь период
- 16. Роль лимфатических узлов в гемопоэзе Первые лимфатические узлы появляются примерно на 13-14-й неделе развития эмбриона, они
- 17. Итак, эмбриональное кроветворение характеризуется последовательной сменой кроветворных органов. вначале гемопоэз проходит в желточном мешке, затем в
- 18. Эмбриональное кроветворение До 7-го месяца эмбриональное кроветворение носит универсальный характер. Период изменения территории и типа кроветворения
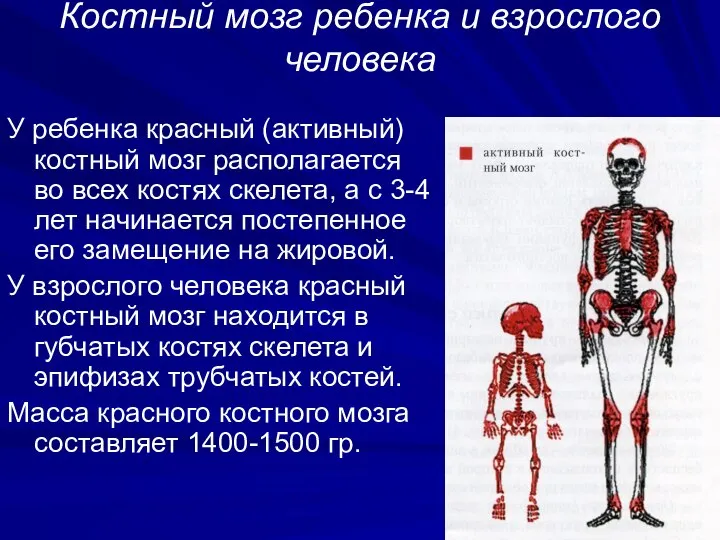
- 19. Костный мозг ребенка и взрослого человека У ребенка красный (активный) костный мозг располагается во всех костях
- 20. Структурная организация костного мозга Костный мозг - главный орган гемопоэза. Кроветворная ткань заключена в костный чехол,
- 21. Структурная организация костного мозга Костный мозг - высоко васкуляризированный орган, сообщается с кровотоком посредством капиллярной сети.
- 22. Структурная организация костного мозга Стенка синусоидов состоит из трех слоев: базальная мембрана, клетки эндотелия и адвентиции.
- 23. Структурная организация костного мозга Клетки адвентиции - фибробласты - непрерывным слоем покрывают эндотелий и вместе с
- 24. Островки кроветворения Кроветворение в костном мозге происходит островками, в которых группируются клетки по росткам гемопоэза. Расположение
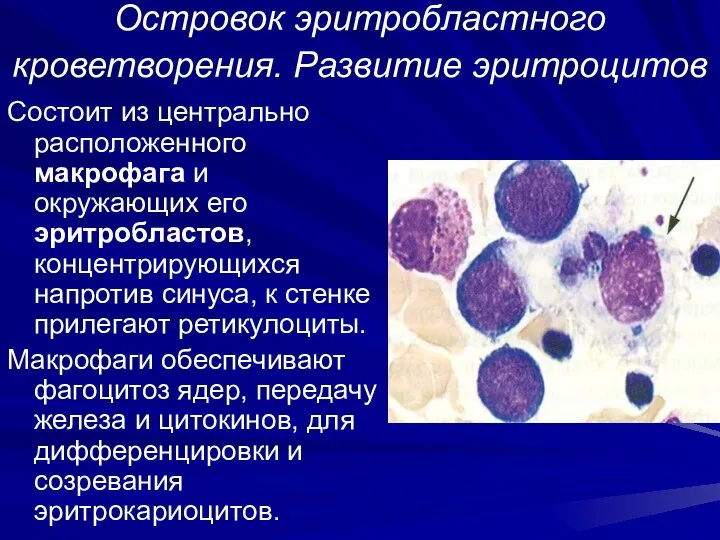
- 25. Островок эритробластного кроветворения. Развитие эритроцитов Состоит из центрально расположенного макрофага и окружающих его эритробластов, концентрирующихся напротив
- 26. Островок эритробластного кроветворения Мегакариоциты плотно располагаются у стенки синусоидов. Тромбоциты образуются в просвете синусоидов при проникновении
- 27. Островок эритробластного кроветворения. Лимфоциты и моноциты располагаются вокруг ветвей артериальных сосудов. Гранулоциты локализуются преимущественно в отдалении
- 28. Созревание клеток Созревая, клетки продвигаются ближе к стенке венозного синуса и проникают между слоями стенки. Для
- 29. Строение костного мозга Жировые клетки заполняют у взрослых пространство костномозговой полости, не занятое миелоидной тканью. Они
- 30. Стромальное микроокружение Строма - производное мезенхимы. Состоит из высокоспециализированных клеток - фибробластов, жировых клеток (адипоцитов), макрофагов,
- 31. Стромальное микроокружение Гемопоэтические клетки находятся в тесном контакте с клетками стромы. В регуляции процессов пролиферации и
- 32. Стромальное микроокружение В результате этого начинают реализовываться генетические программы, ответственные за формирование тканеспецифических и стадиеспецифических клеточных
- 33. Клетки стромы костного мозга Фuбробласmы - крупные веретенообразные или вытянутые клетки с ядром овальной формы, несколькими
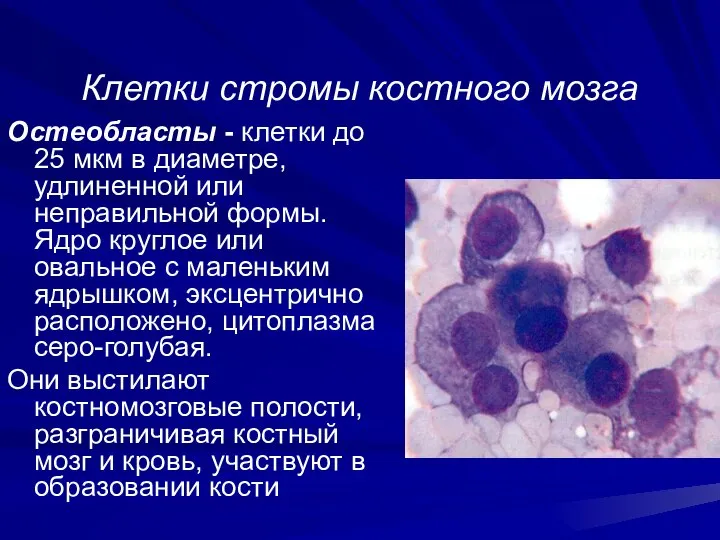
- 34. Клетки стромы костного мозга Осmеобласmы - клетки до 25 мкм в диаметре, удлиненной или неправильной формы.
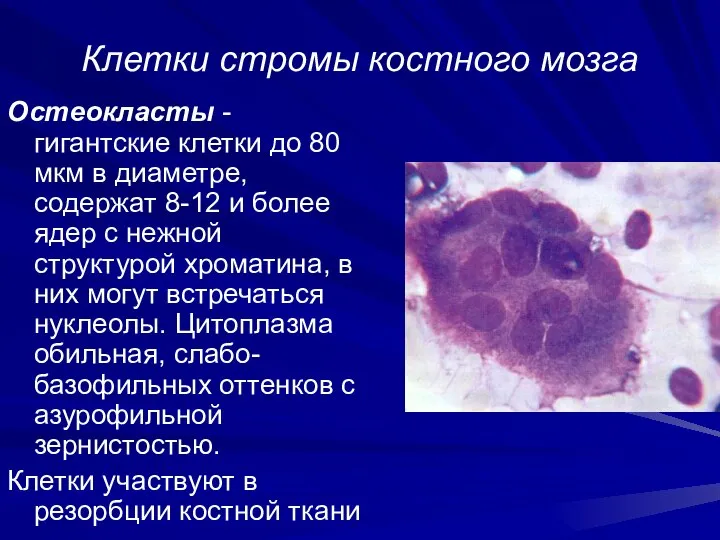
- 35. Клетки стромы костного мозга Остеокласты - гигантские клетки до 80 мкм в диаметре, содержат 8-12 и
- 37. Скачать презентацию






























 Кардиология и роль компьютерных технологий в ней
Кардиология и роль компьютерных технологий в ней Насильственная смерть при механической асфиксии - утопление
Насильственная смерть при механической асфиксии - утопление Единая трактовка правил игры в футбол. Нарушения Правил и недисциплинированное поведение
Единая трактовка правил игры в футбол. Нарушения Правил и недисциплинированное поведение ЧИСТАЯ МОНОПОЛИЯ Главная прелесть монополии в том, что она дарует безмятежную жизнь. Дж. Р. Хикс, английский экономист
ЧИСТАЯ МОНОПОЛИЯ Главная прелесть монополии в том, что она дарует безмятежную жизнь. Дж. Р. Хикс, английский экономист  Отделка кухни в двухквартирном доме
Отделка кухни в двухквартирном доме Киберспорт. Преимущества. Зрелищность
Киберспорт. Преимущества. Зрелищность Подсудность и подготовка судебного заседания
Подсудность и подготовка судебного заседания Презентацию подготовила ученица 4 «Б» Букаева Екатерина ГОУ СОШ № 2031
Презентацию подготовила ученица 4 «Б» Букаева Екатерина ГОУ СОШ № 2031 Электронная медицинская аппаратура
Электронная медицинская аппаратура  Курация больного с ХОБЛ с оформлением амбулаторной карты
Курация больного с ХОБЛ с оформлением амбулаторной карты Делитель напряжения
Делитель напряжения Смех - презентация для начальной школы_
Смех - презентация для начальной школы_ Организация работ по товароведению в подразделении организации АО «ТК» Мегаполис»
Организация работ по товароведению в подразделении организации АО «ТК» Мегаполис» АЛГОРИТМЫ И МОДЕЛИ ТРАССИРОВКИ ПЕЧАТНЫХ СОЕДИНЕНИЙ В ЭА
АЛГОРИТМЫ И МОДЕЛИ ТРАССИРОВКИ ПЕЧАТНЫХ СОЕДИНЕНИЙ В ЭА Isover multi-comfort house student competition 2016. Community development in Brest, Belarus
Isover multi-comfort house student competition 2016. Community development in Brest, Belarus Импрессионизм в искусстве
Импрессионизм в искусстве Профилактика травматизма на уроке физической культуры
Профилактика травматизма на уроке физической культуры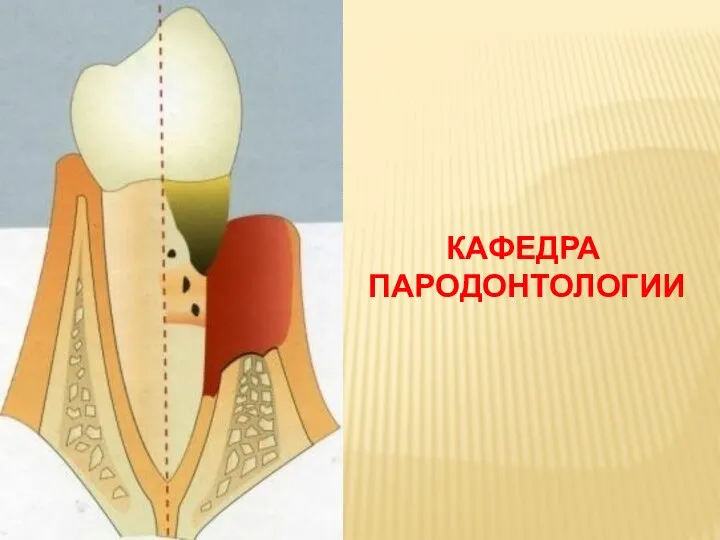 5. Фазы лечения.pptx
5. Фазы лечения.pptx Хронический периодонтит. Подготовила: ХХХХХХ ОС 408
Хронический периодонтит. Подготовила: ХХХХХХ ОС 408 Интерактивная выставка "Очарование Театра"
Интерактивная выставка "Очарование Театра" Разветвляющиеся алгоритмы
Разветвляющиеся алгоритмы Национальная программа « Образование» Подготовил студент группы Т093 Котов Павел
Национальная программа « Образование» Подготовил студент группы Т093 Котов Павел Инструментальная база информационных технологий
Инструментальная база информационных технологий Українська культура поч. XIV – І пол. XVII ст
Українська культура поч. XIV – І пол. XVII ст Функциональная анатомия мозжечка
Функциональная анатомия мозжечка  Птицы, обитающие вблизи жилья человека
Птицы, обитающие вблизи жилья человека Мировой рынок акций
Мировой рынок акций  Система права
Система права