Содержание
- 2. To doświadczenie czuciowe i emocjonalne, subiektywnie odbierane jako nieprzyjemne, związane z rzeczywistym lub potencjalnym uszkodzeniem tkanek
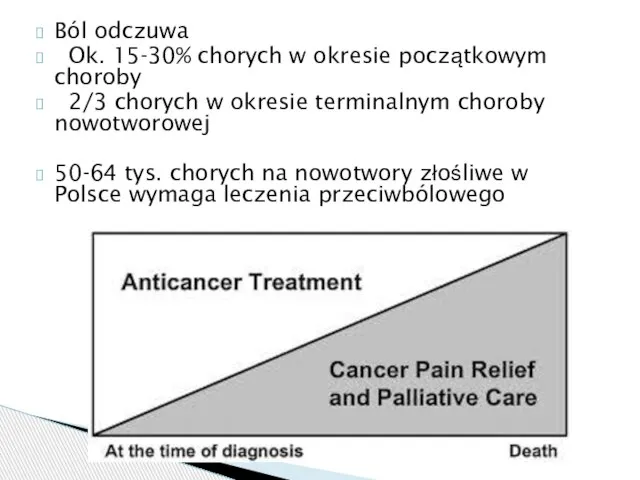
- 6. Ból odczuwa Ok. 15-30% chorych w okresie początkowym choroby 2/3 chorych w okresie terminalnym choroby nowotworowej
- 8. Potrzeba lepszej kontroli bólu nowotworowego Według statystyk: około 30% pacjentów nie otrzymuje prawidłowego leczenia przeciwbólowego, szczególnie
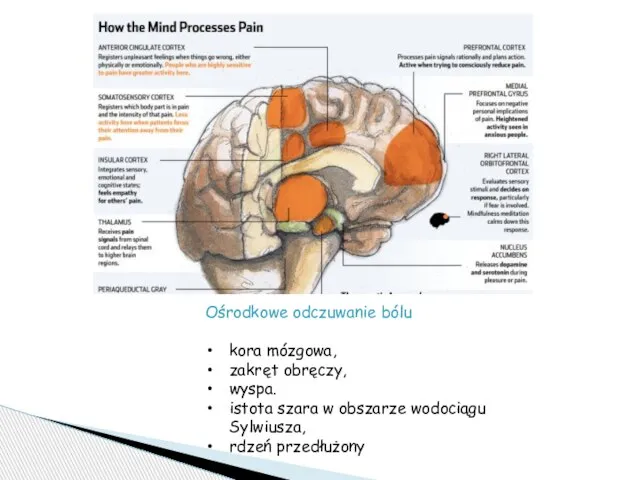
- 10. Ośrodkowe odczuwanie bólu kora mózgowa, zakręt obręczy, wyspa. istota szara w obszarze wodociągu Sylwiusza, rdzeń przedłużony
- 11. bezpośrednia inwazja nowotworu na tkanki otaczające ból przerzutowy w kościach bóle osteoporotyczne i degeneracyjne u ludzi
- 12. Typy bólu: Niereceptorowe Receptorowe
- 13. Bóle niereceptorowe BÓL NEUROPATYCZNY Typ powstający w wyniku zniszczenia neuronów (obwodowych bądź centralnych) Akumulacja podwyższonych poziomów
- 14. uszkodzone neurony ulegają spontanicznemu rozładowaniu potencjału- następuje zjawisko "cross- talk" i pobudzanie zdrowych włókien nerwowych. wzrasta
- 15. Ból neuropatyczny Jest fundamentalnie różny od bólu somatycznego Rozlany, niezlokalizowany, tępy ból, zdecydowanie wielorako opisywany (
- 16. Charakterystyczną cechą jest allodynia- ból wywoływany jest dotykiem, dmuchnięciem. W przypadku bólów pochodzących z uszkodzenia układu
- 17. Kluczowymi transmiterami są: serotonina caltitonin-gen-related peptide VIP Kininy GABA Ból neuropatyczny- mediatory
- 18. mediatory: bradykininy, czynniki wzrostu, cytokiny, ATP, protony ( powstające z obumarłych komórek ) Ból receptorowy= ból
- 19. akumulacja powoduje mechanizm tzw. feed- forward loop. Ciągłe wytwarzanie mediatorów: uwrażliwia pierwotnie nieme włókna aferentne, pobudza
- 20. Najczęstszy typ bólów receptorowych ( > 70 % wszystkich dolegliwości receptorowych ) Bardzo problematyczne dla pacjenta
- 21. Neuropatie nowotworowe po cytostatykach mają dwutorowy mechanizm: zmieniają włókna aferentne oraz upośledzają funkcje motoryczne. Dochodzi do
- 22. Szczególnie „bólogennymi” cytostatykami są: Taksany (rak piersi, rak płuca, rak prostaty) Analogi platyny (rak płuca, rak
- 24. Bolesne parestezje i dyzestezje, rzadziej hiporefleksja, ponadto zaburzenia ruchowe i czuciowe oraz autonomiczne Neuropatia po chemioterapii
- 25. Ból trzewny Cechy bólu trzewnego Ból niezlokalizowany, rozlany Niestały w nasileniu Powstaje w wyniku podrażnienia zakończeń
- 26. Ból wszechogarniający
- 27. Ostry ból szyi promieniuje do tylnej części czaszki oraz szczytu, nasila się podczas ruchów, zwłaszcza zginania
- 28. Charakterystyczne bóle nocne, gorączka, często wyczuwalny guz. Bóle nocne są znaczne, często zmuszają chorego do wstania
- 29. Ściskający, opasujący, palący w tylnej części ramienia, dołu pachowego, przedniej ściany klatki piersiowej. Jest nasilany przez
- 30. Ból przebijający Ból końca dawki Ból incydentalny Szczególne typy bólu
- 31. Napad szybko narastającego bólu, który trwa zazwyczaj od kilku do 30 min Nakłada się on zwykle
- 32. Cechy kliniczne Napadowy charakter (kilka do kilkunastu epizodów dziennie) Szybko narasta (w ciągu kilku min) Krótki
- 33. Zlokalizowany zazwyczaj w tym samym miejscu, co ból podstawowy U 1/3 chorych występują krótko przed przyjęciem
- 34. Pojawia się wraz z ustępowaniem działania leków Powtarza się regularnie przed porą podania kolejnej porcji analgetyku
- 35. Pojawia się przy wykonywaniu określonych czynności (zabiegów pielęgnacyjnych, kaszlu, ruchu, wypróżnienia, itp.) Zaleca się podania „ratujących
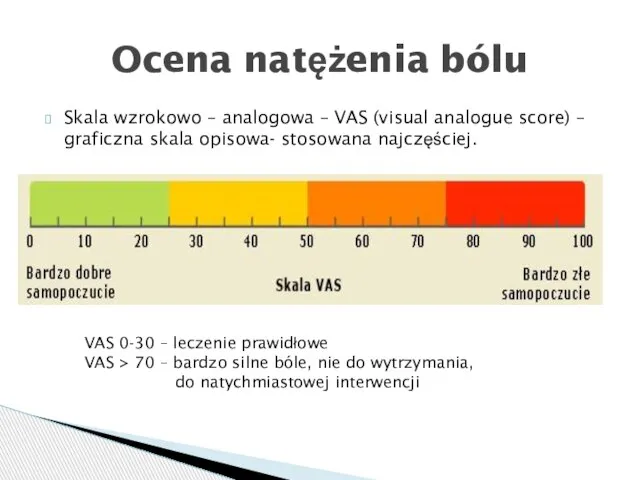
- 36. Skala wzrokowo – analogowa – VAS (visual analogue score) – graficzna skala opisowa- stosowana najczęściej. Ocena
- 37. Skala słowna (VRS – verbal rating scale) –opisowa: Brak bólu Ból słaby Ból umiarkowany Ból silny
- 39. Leczenie bólu nowotworowego Leki przeciwbólowe Chemioterapia Radioterapia Hormonoterapia Bisfosoniany Leczenie zabiegowe
- 41. neuroliza splotu trzewnego Intratekalne (dokanałowe) podawanie leków Kordotomia Implantacja stymulatora rdzeniowego (bramkowanie) Pulsacyjna radiofrekfencja (nerwy obwodowe,
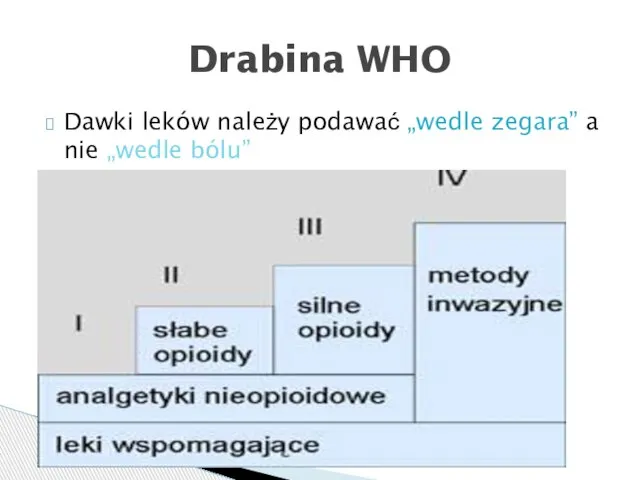
- 42. Klasyczna drabina analgetyczna WHO – podstawa działania, ma jednak ograniczenia Obecnie dopuszcza się każdą drogę podania
- 43. Dawki leków należy podawać „wedle zegara” a nie „wedle bólu” Drabina WHO
- 44. Skuteczne w bólach receptorowych Podobny mechanizm działania nie równa się identycznemu efektowi klinicznemu Brak efektu analgetycznego
- 45. IBUPROFEN 400-600 mg (co 4 h) P./bólowo, p./zapalnie, spazmolitycznie Nieznaczne objawy niepożądane DICLOFENAC 100-200mg/dobę (co 12
- 46. PARACETAMOL 500mg co 4h, do 3-4g/dobę Działanie ośrodkowe – hamuje COX3 Słabo drażni błonę śluzową żołądka
- 47. KODEINA CODEINI PHOSPHORICI 30-60 mg co 4 h DIHYDROKODEINA (DHC Continus) – 60, 90, 120 mg
- 48. Czysty agonista receptora opioidowego mi Ze względu na siłę działania przeciwbólowego (1/10 siły morfiny) i efekt
- 49. Jest formą leku o przedłużonym uwalnianiu - stężenie terapeutyczne utrzymuje się przez 12h ( do następnej
- 50. TRAMADOL 50mg co 4 h lub 100-200 mg co 12 h maks.400 mg/d Wiele dróg podania
- 51. Działania niepożądane: nudności, wymioty, lekkie splątanie, zaparcia mniejsze niż przy stosowaniu kodeiny, ortostatyczne spadki ciśnienia interakcje
- 52. Morfina Fentanyl Buprenorfina Oksykodon Silne opioidy
- 53. Używane są trzy nazwy: Opiaty – naturalne leki p.bólowe otrzymywane z opium Opioidy – naturalne i
- 54. Przy stopniowym zwiększaniu dawki leku nie powoduje depresji ośrodka oddechowego Rzadko wywołuje zamroczenie lub sedację o
- 55. Po nagłym odstawieniu leku mogą wystąpić objawy zespołu abstynencyjnego (trwają 24-72h): Niepokój Wypieki na twarzy Bóle
- 56. Nie należy mylić z zależnością fizyczną Uzależnienie psychiczne to przyjmowanie opioidów celem osiągnięcia stanu euforycznego Mylenie
- 57. 1) Opioidowa hyperapgezja Zespół objawów podczas podnoszenia dawki Objawia się przeczulicą skórną Konieczna jest redukcja dawki
- 58. Hyperalgezja ≠tolerancja
- 62. Zmniejsz dawkę w przypadku eliminacji źródła bólu Opioidy można odstawić przechodząc na niższy szczebel drabiny analgetycznej
- 63. Preparaty krótkodziałające doustne: mieszanka morfinowa, Sevredol s.c. lub i.v. Preparaty o przedłużonym działaniu - Doltard Morfina-
- 64. P.O. Czas działania 4 h 1ml roztworu = 1 mg morfiny 10 mg (ml) co 4
- 65. Preparat Rp. Sevredol Jedyna krókodziałająca morfina na rynku 10 lub 20 mg co 4 godziny W
- 66. Siarczan morfiny MST Continus (10, 30, 60, 100, 200 mg) Doltard (10, 30, 60, 100) Chlorowodorek
- 67. Co 12 h Dawka wyjściowa 2 x 30 mg, u osób wyniszczonych 2 x 10 mg
- 68. Częściowy agonista receptorów Nie powinna być kojarzona z morfiną (może dochodzić do antagonistycznego działania tych
- 69. Bunondol - tabletki podjęzykowe 0,2 mg; 0,4 mg (co 5-8h) W dawkach 3-5 mg/dobę efekt pułapowy
- 70. Analgetyk opioidowy wybiórczy działający na receptory (morfina na i к) 70-100 razy silniejszy od
- 71. Preparaty Fentanyl Actavis, Matrifen, Durogesic 1 plaster co 72 h, 2 op. (10 szt.) 25 μ/h
- 72. Stężenie terapeutyczne po 12-24h – odstawić wcześniejsze leki przeciwbólowe dopiero po tym okresie U chorych, którzy
- 73. Niewskazany: U chorych gorączkujących – zwiększenie wchłaniania U chorych nadmiernie pocących się – ryzyko odklejenia plastra
- 74. Fentanyl donosowy: Pegylowana forma, zapobiega nadmiernemu wchłanianiu Podanie donosowe- szybszy efekt działania Systemy blokujące nadmierną ilość
- 75. Fentanyl podpoliczkowy, podjęzykowy Preparat: Effentora Szybki efekt działania Dla pacjentów już przyjmujących opioidy Efekt działania po
- 76. Syntetyczna pochodna kodeiny o silnym działaniu przeciwbólowym (silny opioid !) W formie o przedłużonym uwalnianiu (
- 78. Silnie działający lek przeciwbólowy o charakterze agonisty opioidowego Po podaniu p.o. działa 2-krotnie słabiej niż po
- 79. Leczenie zespołu abstynencji od alkaloidów opium. Leczenie substytucyjne uzależnień od heroiny i morfiny (wyłącznie w ramach
- 80. Łączenie opioidów? Petydyna – czemu nie? -Kumulowanie się metabolitu – norpetydyny -Upośledzającego funkcję nerek i OUN
- 81. Zawsze włączając do terapii silne opioidy należy rozpocząć profilaktykę przeciwwymiotną i przeciwzaparciową!
- 82. Oporność na opioidy? „Oporność” na opioidy wynika głównie z komponenty neuropatycznej bólów nowotworowych (odczuwane jako piekący,
- 83. Brak, lub bardzo niewielki efekt przeciwbólowy, mimo stopniowego zwiększania dawek Objawy uboczne, których chory nie może
- 84. Prawdziwa Rzekoma Częściowa Oporność na opioidy
- 85. Objawy: Skurcze „brzuszne” Kurcze mięśni Ból duchowy Ból neuropatyczny? Oporność prawdziwa
- 86. Zbyt małe dawki Złe absorpcja z przewodu pokarmowego Wymioty Aspekty psychosocjalne i duchowe, a właściwie ich
- 87. Ból neuropatyczny, ucisk na nerw /niektóre/ Bóle kostne Wzmożone ciśnienie śródczaszkowe Ból związany z aktywnością, ruchem
- 88. l. przeciwdepresyjne (np. pregabalina) Leki p./drgawkowe (np. karbamazepina) Benzodwuazepiny (np. relanium, dormicum) Środki znieczulające miejscowo (np.
- 89. Palące, piekące – l. przeciwdepresyjne Strzelające, napadowe –l. przeciwdrgawkowe Ucisk na nerwy - deksametazon Ból neuropatyczny-
- 90. Najczęściej stosowany lek w bólu neuropatycznym Pregabalina Od 150 do 600 mg/dobę Dawkę zwiększamy w odstępach
- 91. Napadowe, rwące bóle neuropatyczne KARBAMAZEPINA 2x 200-400 mg/dobę Uwaga; modyfikuje metabolizm wielu leków FENYTOINA 300-500 mg/dobę
- 92. Napadowe, rwące bóle neuropatyczne KLONAZEPAM 0,5 – 3 mg/dobę Stabilizuje błonę komórkową MIANSERYNA (Lerivon) 30-60 mg
- 93. Bolesne spazmy mięśniowe MIDAZOLUM (DORMICUM) p.o., s..c., i.v. 1,5 mg DIAZEPAM (Relanium) p.o., p..r. 5-20 mg/d
- 94. Bóle z ucisku na nerw, z powodu rozciągania torebki wątroby i uciskiem na żołądek, bóle kostne
- 95. W zagrażającej i dokonanej kompresji rdzenia DEXAMETHASON 16-24 mg /dobę i wyższe
- 96. Ma działanie przeciwbólowe poprzez indukcję wytwarzania endorfin w ośrodkowym układzie nerwowym. Stosowana w leczeniu przerzutów do
- 97. Działają przeciwbólowo i przeciw uszkodzeniu kości Dobre przypadku raka prostaty, raka piersi i szpiczaka. Stosowane przy
- 99. Скачать презентацию




























































































 2_distrofii_stom_zvuk
2_distrofii_stom_zvuk Удушение. Асфикси́я
Удушение. Асфикси́я Редкий случай трансвезикального кесарева сечения
Редкий случай трансвезикального кесарева сечения Основы физиотерапии
Основы физиотерапии Қарым-қатынастың коммуникативті жағы
Қарым-қатынастың коммуникативті жағы Личность и коллектив
Личность и коллектив Грипп и другие ОРВИ
Грипп и другие ОРВИ Клинико-лабораторные проявления хронической почечной недостаточности
Клинико-лабораторные проявления хронической почечной недостаточности Tema 7. Morfologia articulatiilor
Tema 7. Morfologia articulatiilor Созылмалы бронхит
Созылмалы бронхит Личность в теории Эрика Берна
Личность в теории Эрика Берна Өндірістік химиялық удан туындаған кәсіптік аурулар
Өндірістік химиялық удан туындаған кәсіптік аурулар Программа реабилитации пожилых лиц с сосудистой деменцией
Программа реабилитации пожилых лиц с сосудистой деменцией Повреждение связок левого коленного сустава
Повреждение связок левого коленного сустава Влияние экстрагенитальной патологии на становление менструальной функции у девочек-подростков
Влияние экстрагенитальной патологии на становление менструальной функции у девочек-подростков Жілік сүйекті, бұғананы орнықтыру
Жілік сүйекті, бұғананы орнықтыру Общая и частная психопатология: определение, методические подходы диагностики, лечения, профилактики
Общая и частная психопатология: определение, методические подходы диагностики, лечения, профилактики Фтизиатрия Туберкулин диагностикасы
Фтизиатрия Туберкулин диагностикасы Конфликт И-типа
Конфликт И-типа Канцерофобии и страх смерти в неврозологии и современной онкопсихосоматике
Канцерофобии и страх смерти в неврозологии и современной онкопсихосоматике Фибринолитики. Тромболизис при инфаркте миокарда с подъемом сегмента ST
Фибринолитики. Тромболизис при инфаркте миокарда с подъемом сегмента ST ВМФ-дистанционный
ВМФ-дистанционный Нормы и отклонения в развитии ребенка
Нормы и отклонения в развитии ребенка Врач. Профессия
Врач. Профессия Онтофилогенетические пороки развития конечностей
Онтофилогенетические пороки развития конечностей Профсоюзная путевка
Профсоюзная путевка Витамины
Витамины История развития сестринского дела в России
История развития сестринского дела в России