Содержание
- 2. Методы диагностики Рентгенологические, в том числе рентгеноконтрастные Ультразвуковые Радиоизотопные Эндоскопические Методы функциональной диагностики Инструментальные Лабораторные Скрининговые:
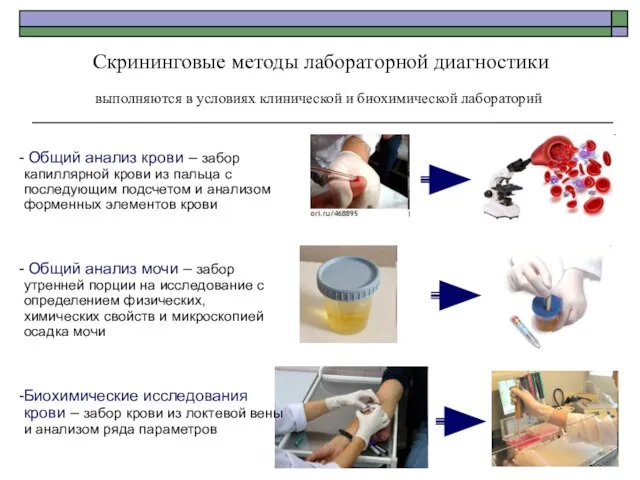
- 3. Скрининговые методы лабораторной диагностики выполняются в условиях клинической и биохимической лабораторий Общий анализ крови – забор
- 4. Скрининговые методы лабораторной диагностики выполняются в условиях клинической и биохимической лабораторий Общий анализ крови – забор
- 5. Скрининговые методы лабораторной диагностики выполняются в условиях клинической и биохимической лабораторий Общий анализ мочи – забор
- 6. Скрининговые методы лабораторной диагностики выполняются в условиях клинической и биохимической лабораторий Биохимические исследования крови – забор
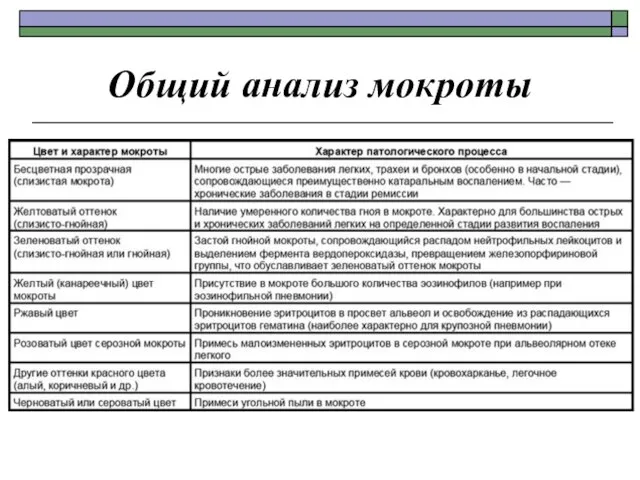
- 7. Специальные лабораторные методы исследования Общий анализ мокроты Мокрота на микобактерии туберкулеза Мокрота на атипичные (опухолевые) клетки
- 8. Забор мокроты на исследование Кашлевая кабина (кабина для сбора мокроты). Отличительной особенностью данной кашлевой кабины является
- 9. Общий анализ мокроты Мокрота — это патологический секрет дыхательных путей, выделяющийся при кашле и образующийся при
- 10. Общий анализ мокроты
- 11. Деление на слои Двухслойная мокрота чаще встречается при абсцессе легкого. Верхний слой ее состоит из серозной
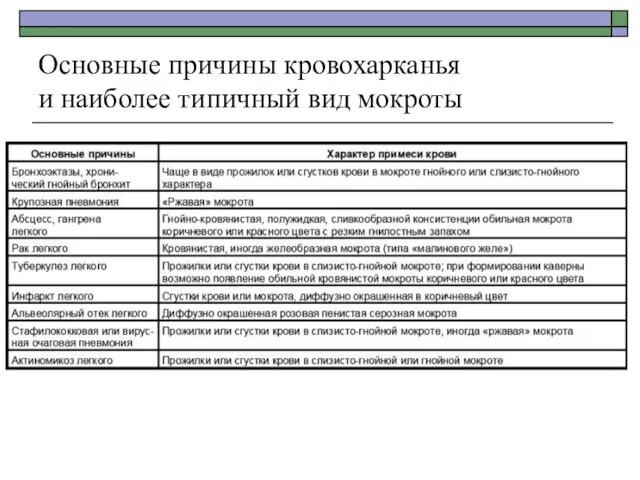
- 12. Основные причины кровохарканья и наиболее типичный вид мокроты
- 13. Микроскопическое исследование мокроты Микроскопическое исследование нативных и фиксированных окрашенных препаратов мокроты позволяет подробно изучить ее клеточный
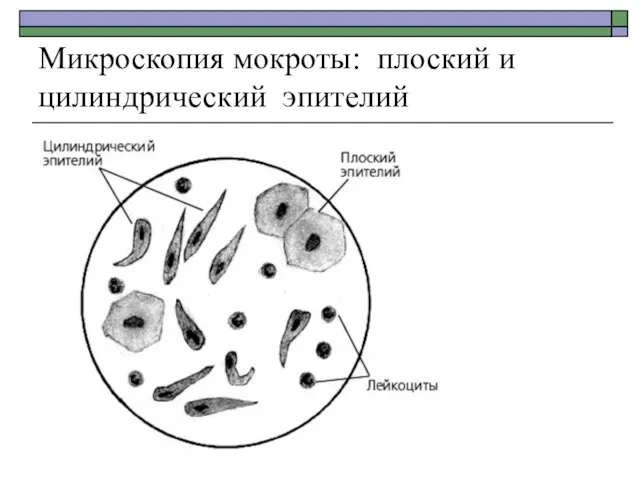
- 14. Микроскопия мокроты: плоский и цилиндрический эпителий
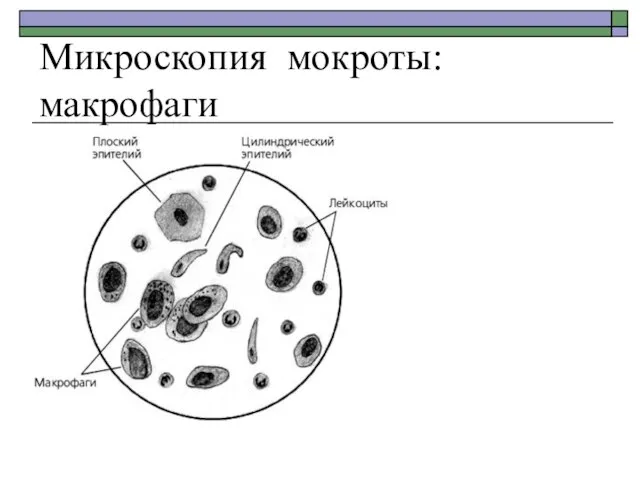
- 15. Микроскопия мокроты: макрофаги
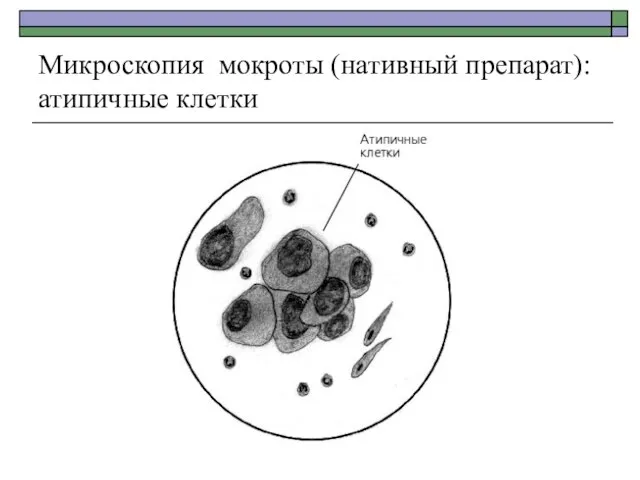
- 16. Микроскопия мокроты (нативный препарат): атипичные клетки
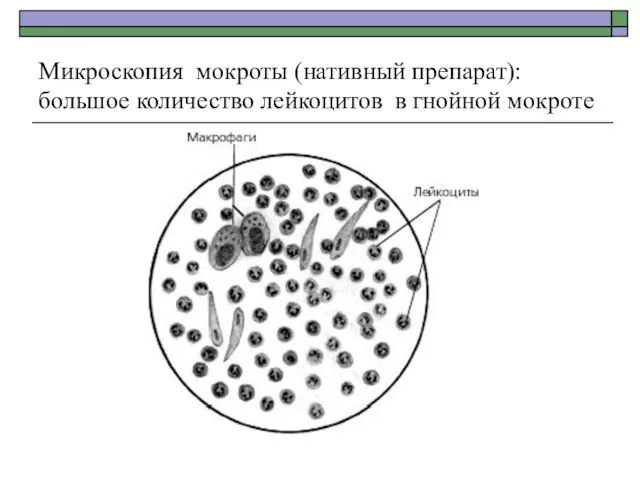
- 17. Микроскопия мокроты (нативный препарат): большое количество лейкоцитов в гнойной мокроте
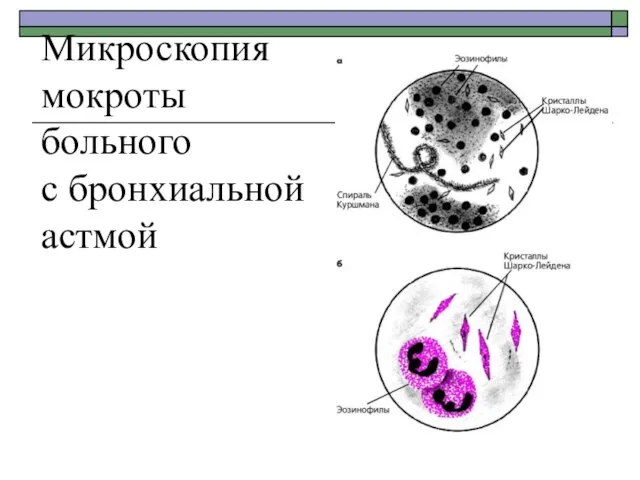
- 18. Микроскопия мокроты больного с бронхиальной астмой
- 19. Эластические волокна В виде тонких двуконтурных извитых нитей с дихотомическим делением на концах появляются в мокроте
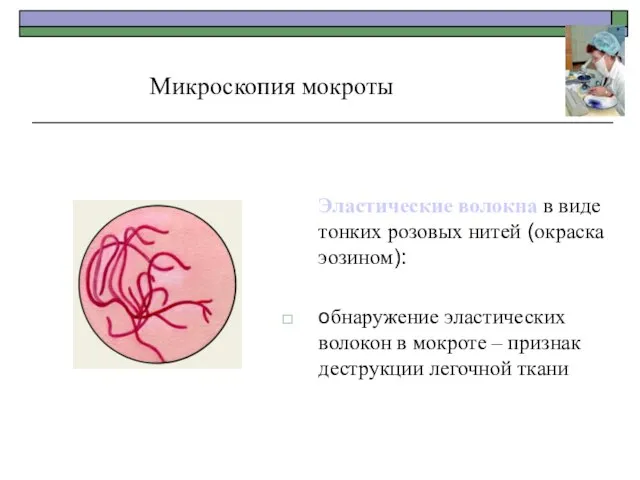
- 20. Эластические волокна в виде тонких розовых нитей (окраска эозином): обнаружение эластических волокон в мокроте – признак
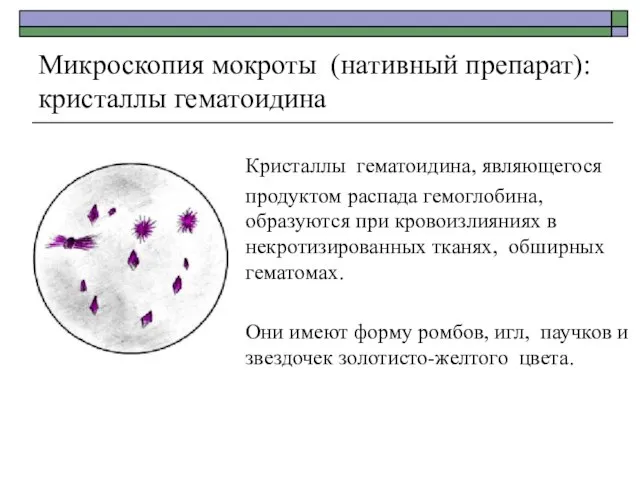
- 21. Микроскопия мокроты (нативный препарат): кристаллы гематоидина Кристаллы гематоидина, являющегося продуктом распада гемоглобина, образуются при кровоизлияниях в
- 22. Кристаллы жирных кислот в виде тонких длинных игл также характерны для длительного застоя гнойной мокроты в
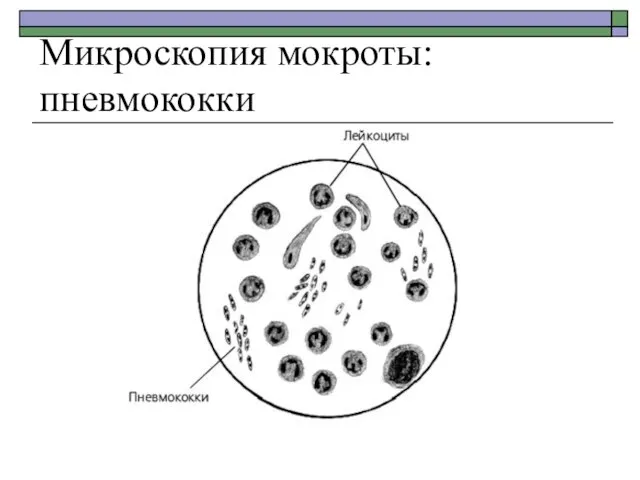
- 23. Микроскопия мокроты: пневмококки
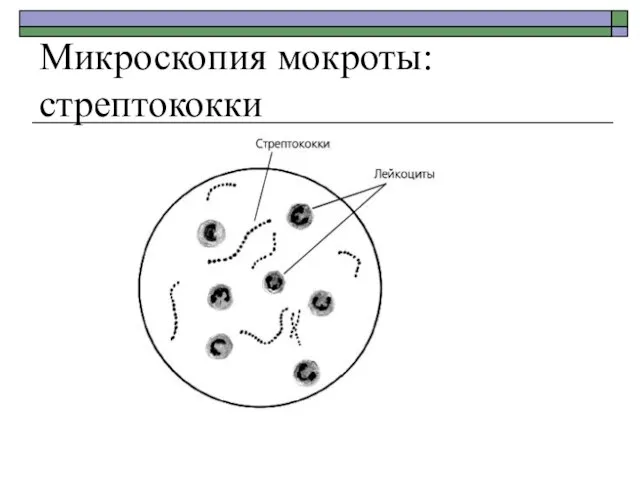
- 24. Микроскопия мокроты: стрептококки
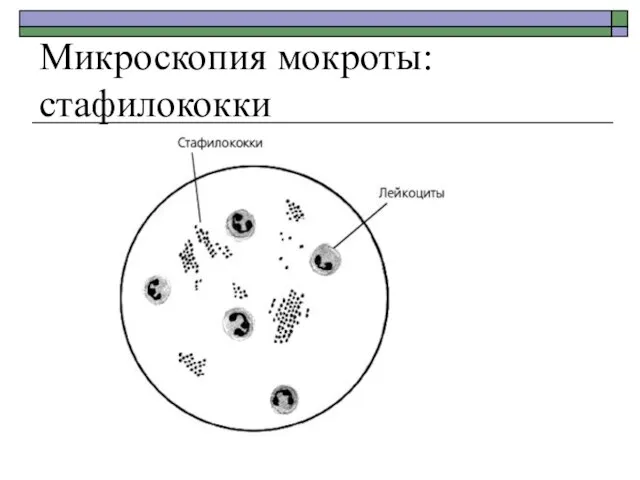
- 25. Микроскопия мокроты: стафилококки
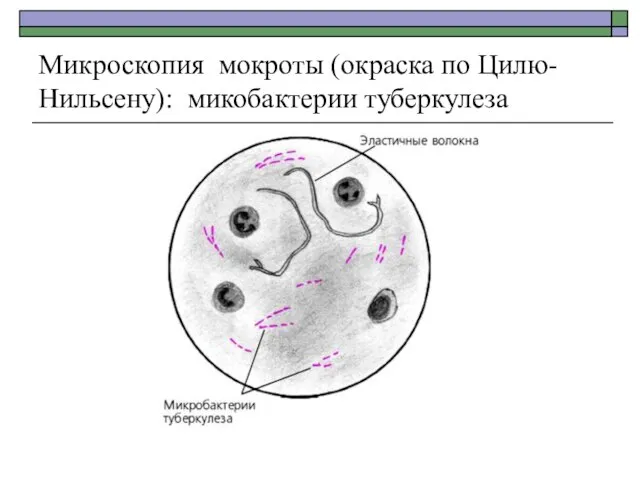
- 26. Микроскопия мокроты (окраска по Цилю- Нильсену): микобактерии туберкулеза
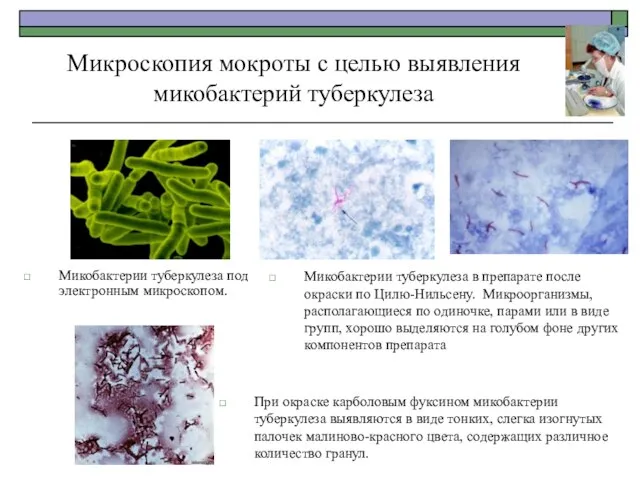
- 27. Микроскопия мокроты с целью выявления микобактерий туберкулеза Микобактерии туберкулеза под электронным микроскопом. При окраске карболовым фуксином
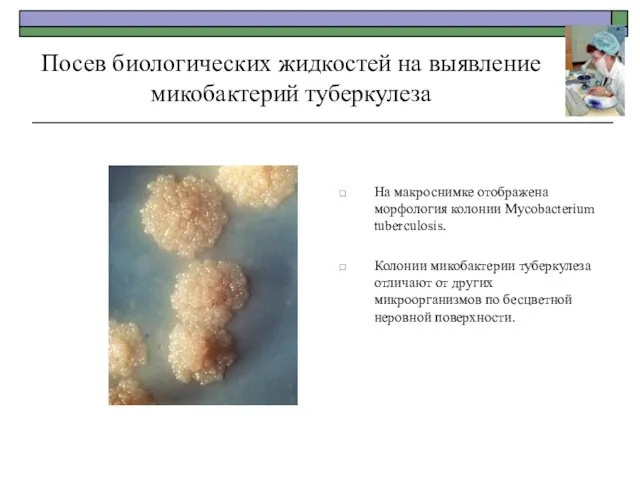
- 28. Посев биологических жидкостей на выявление микобактерий туберкулеза На макроснимке отображена морфология колонии Mycobacterium tuberculosis. Колонии микобактерии
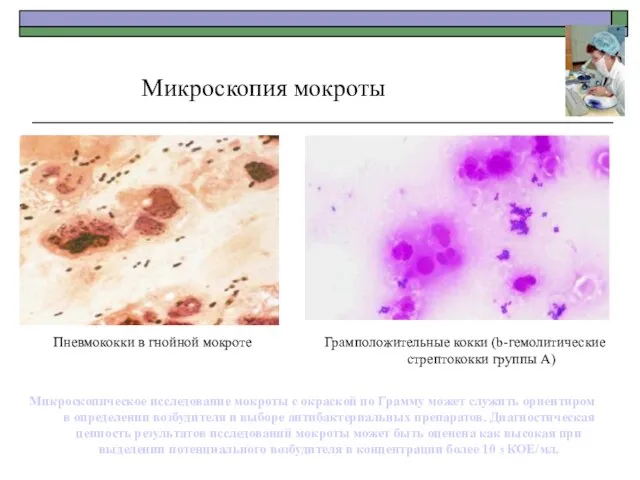
- 29. Микроскопия мокроты Пневмококки в гнойной мокроте Грамположительные кокки (b-гемолитические стрептококки группы А) Микроскопическое исследование мокроты с
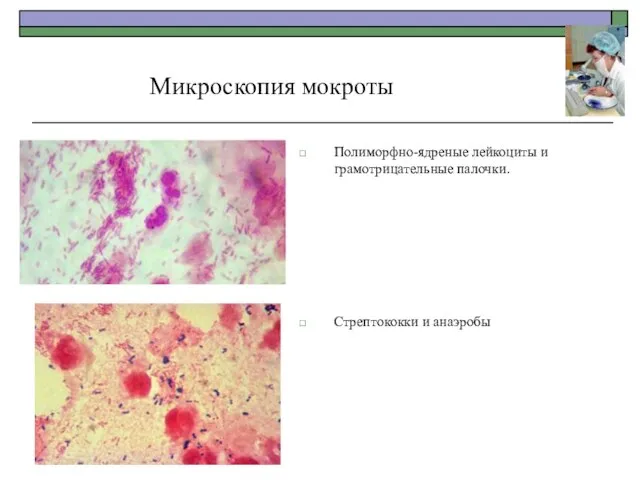
- 30. Полиморфно-ядреные лейкоциты и грамотрицательные палочки. Стрептококки и анаэробы Микроскопия мокроты
- 31. Обнаружение мицелия грибов в мокроте мицелий дрожжеподобного гриба
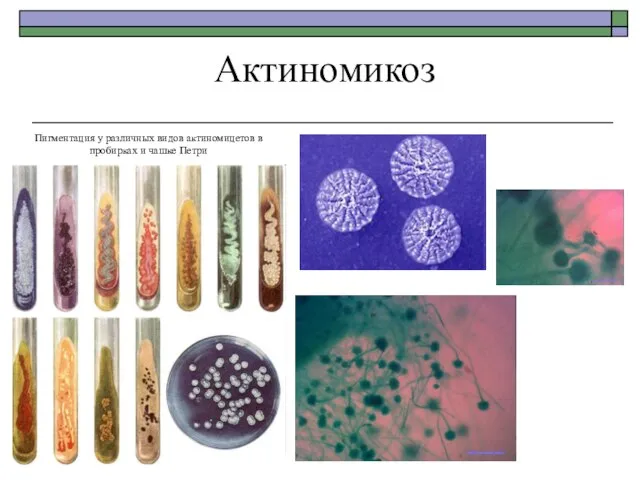
- 32. Актиномикоз Пигментация у различных видов актиномицетов в пробирках и чашке Петри
- 34. Получение плевральной жидкости Для получения плевральной жидкости в условиях процедурного кабинета выполняется плевральная пункция
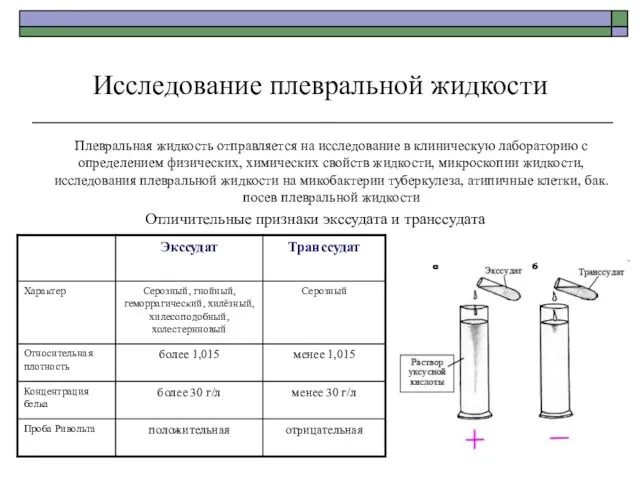
- 35. Исследование плевральной жидкости Плевральная жидкость отправляется на исследование в клиническую лабораторию с определением физических, химических свойств
- 36. Рентгенологические методы исследования Рентгенография органов грудной клетки в прямой и боковых проекциях Рентгеновская томография легких Спиральная
- 37. Рентгенологический кабинет Показания к рентгенографии грудной клетки Жалобы на кашель, одышку, боли в грудной клетке. Подозрение
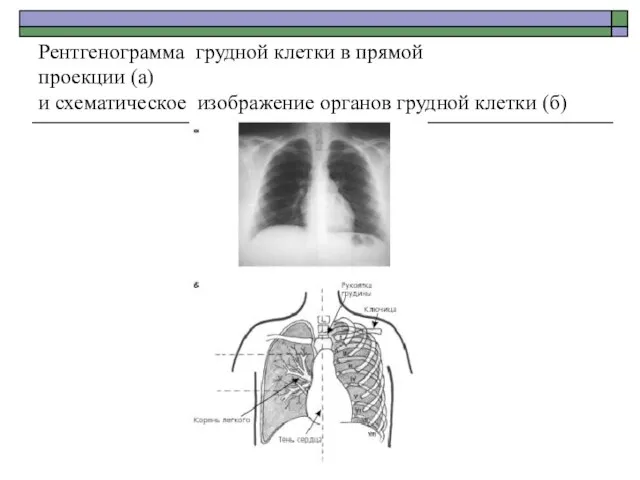
- 38. Рентгенограмма грудной клетки в прямой проекции (а) и схематическое изображение органов грудной клетки (б)
- 39. Схематическое изображение основных патологических рентгенологических синдромов а — изменение легочного рисунка, б — очаги и ограниченные
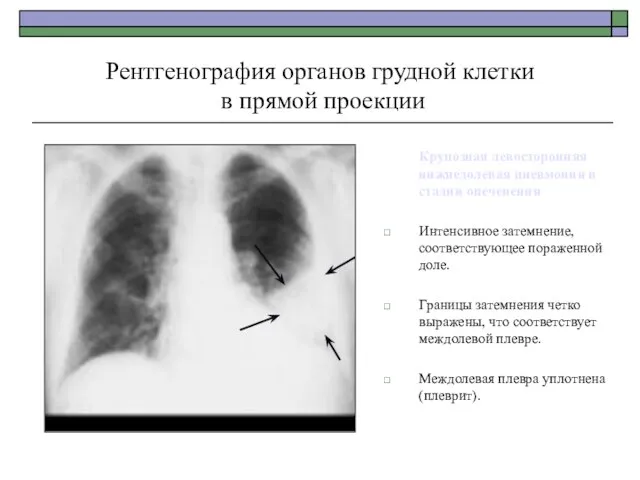
- 40. Рентгенография органов грудной клетки в прямой проекции Крупозная левосторонняя нижнедолевая пневмония в стадии опеченения Интенсивное затемнение,
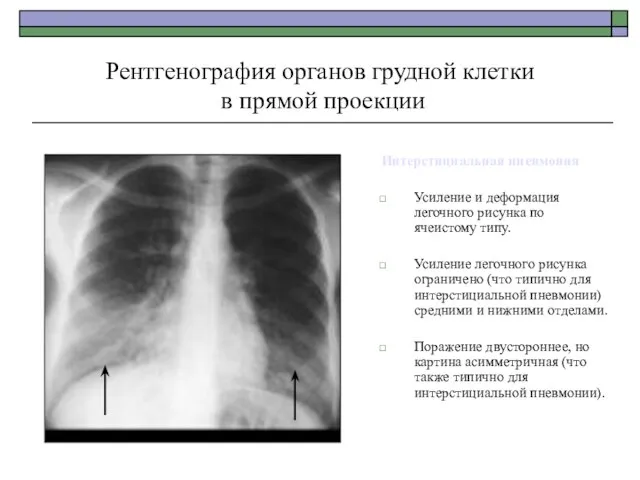
- 41. Рентгенография органов грудной клетки в прямой проекции Интерстициальная пневмония Усиление и деформация легочного рисунка по ячеистому
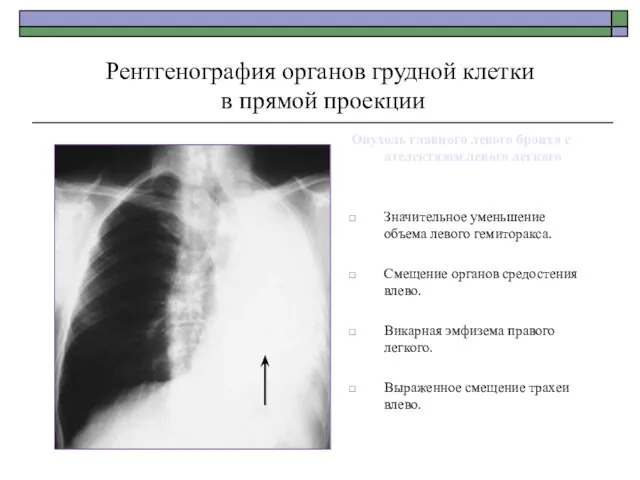
- 42. Рентгенография органов грудной клетки в прямой проекции Опухоль главного левого бронха с ателектазом левого легкого Значительное
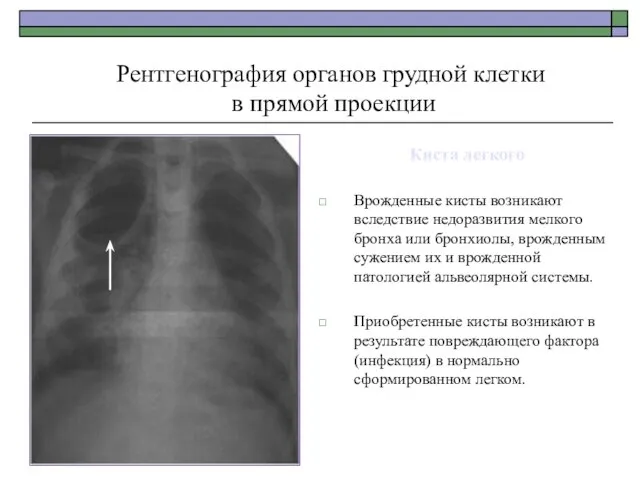
- 43. Киста легкого Врожденные кисты возникают вследствие недоразвития мелкого бронха или бронхиолы, врожденным сужением их и врожденной
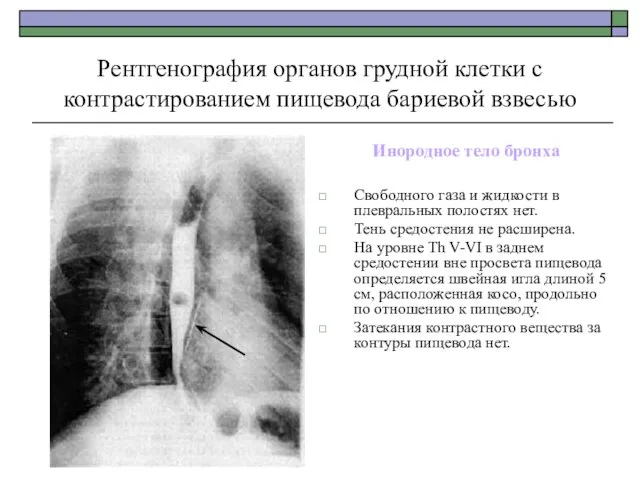
- 44. Рентгенография органов грудной клетки с контрастированием пищевода бариевой взвесью Инородное тело бронха Свободного газа и жидкости
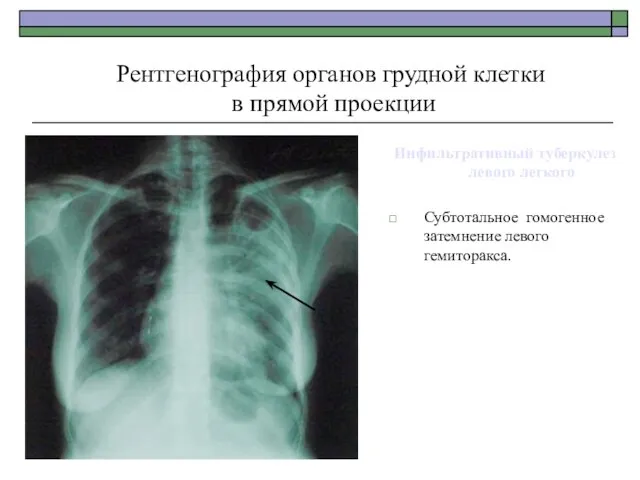
- 45. Инфильтративный туберкулез левого легкого Субтотальное гомогенное затемнение левого гемиторакса. Рентгенография органов грудной клетки в прямой проекции
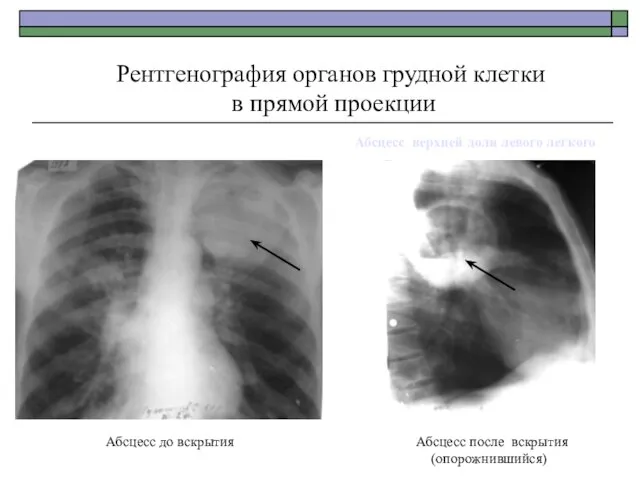
- 46. Абсцесс после вскрытия (опорожнившийся) Рентгенография органов грудной клетки в прямой проекции Абсцесс до вскрытия Абсцесс верхней
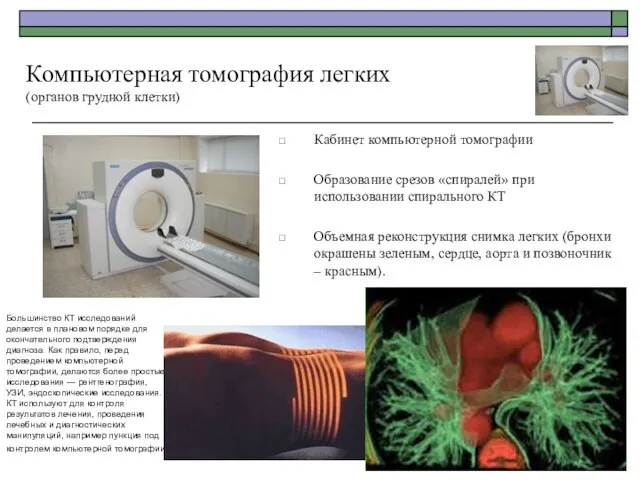
- 47. Кабинет компьютерной томографии Образование срезов «спиралей» при использовании спирального КТ Объемная реконструкция снимка легких (бронхи окрашены
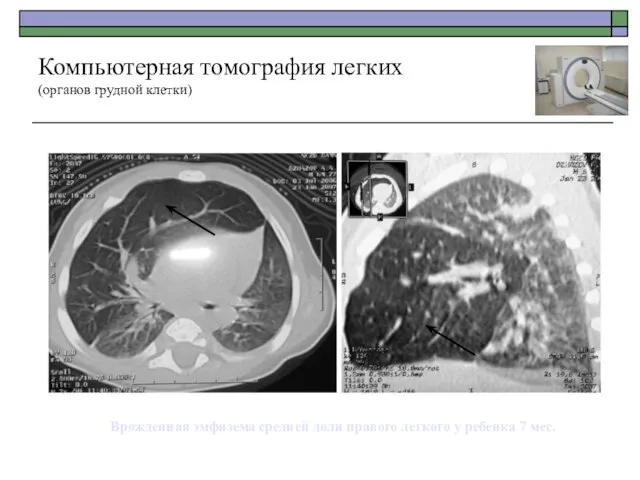
- 48. Компьютерная томография легких (органов грудной клетки) Врожденная эмфизема средней доли правого легкого у ребенка 7 мес.
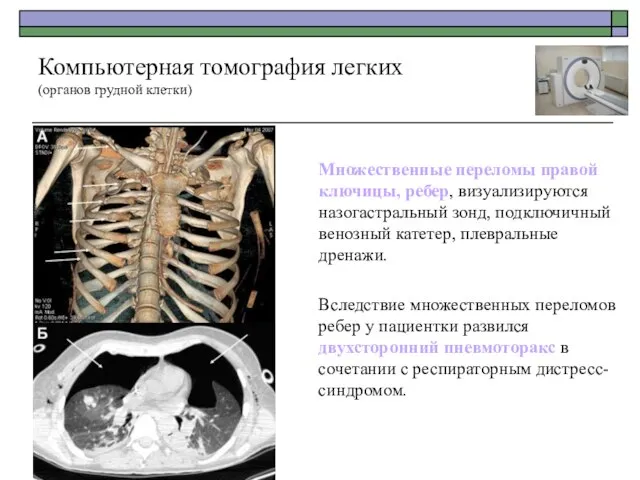
- 49. Множественные переломы правой ключицы, ребер, визуализируются назогастральный зонд, подключичный венозный катетер, плевральные дренажи. Вследствие множественных переломов
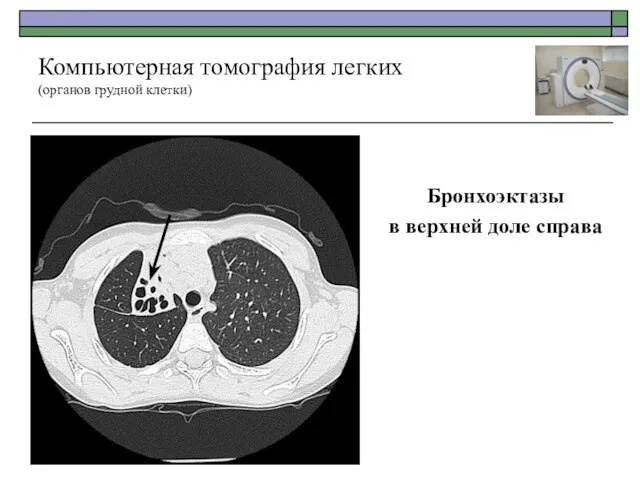
- 50. Бронхоэктазы в верхней доле справа Компьютерная томография легких (органов грудной клетки)
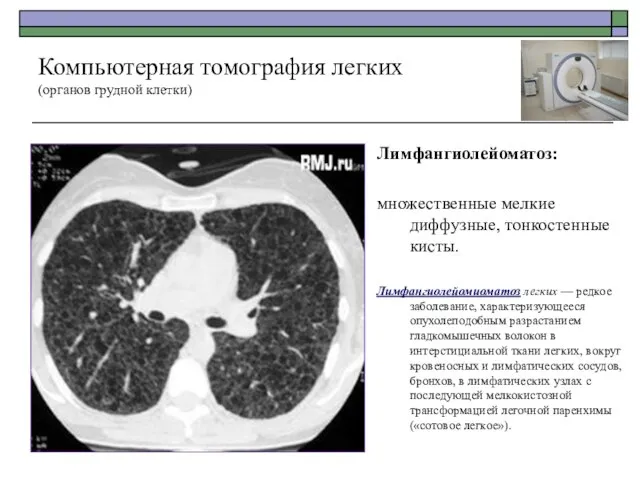
- 51. Лимфангиолейоматоз: множественные мелкие диффузные, тонкостенные кисты. Лимфангиолейомиоматоз легких — редкое заболевание, характеризующееся опухолеподобным разрастанием гладкомышечных волокон
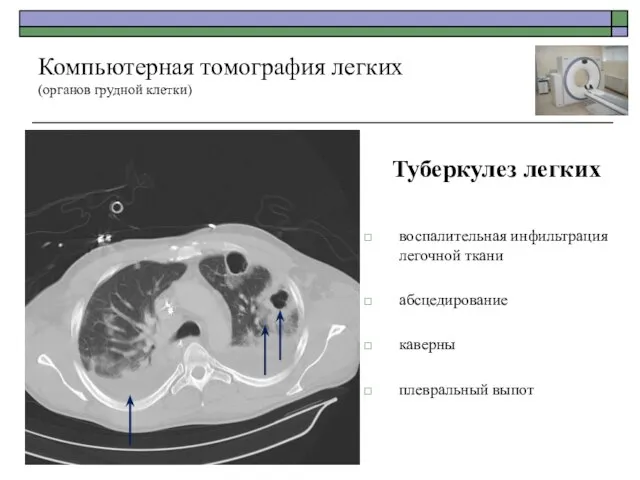
- 52. Туберкулез легких воспалительная инфильтрация легочной ткани абсцедирование каверны плевральный выпот Компьютерная томография легких (органов грудной клетки)
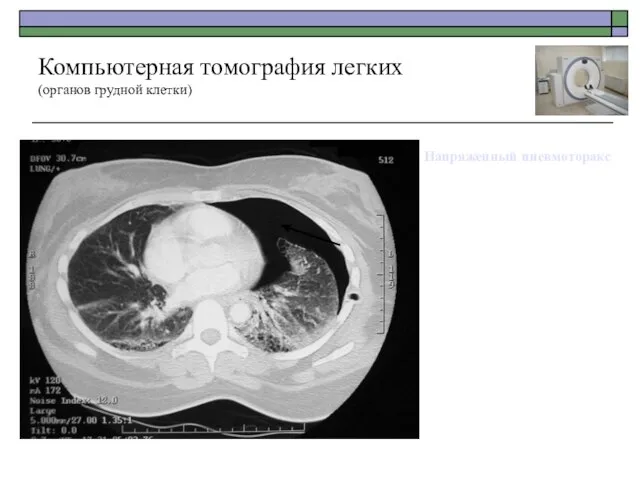
- 53. Напряженный пневмоторакс Компьютерная томография легких (органов грудной клетки)
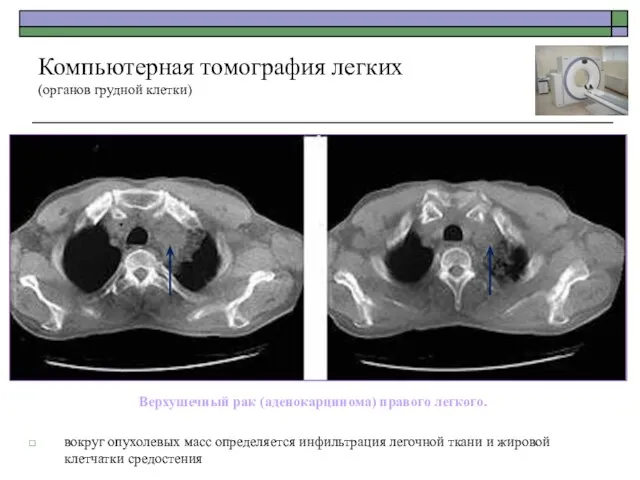
- 54. Верхушечный рак (аденокарцинома) правого легкого. вокруг опухолевых масс определяется инфильтрация легочной ткани и жировой клетчатки средостения
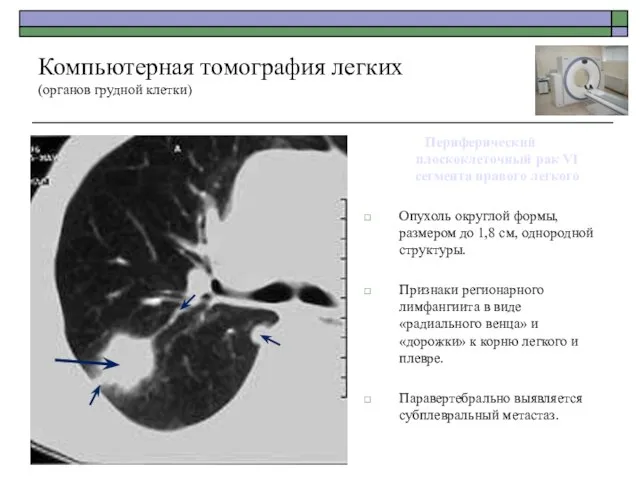
- 55. Периферический плоскоклеточный рак VI сегмента правого легкого Опухоль округлой формы, размером до 1,8 см, однородной структуры.
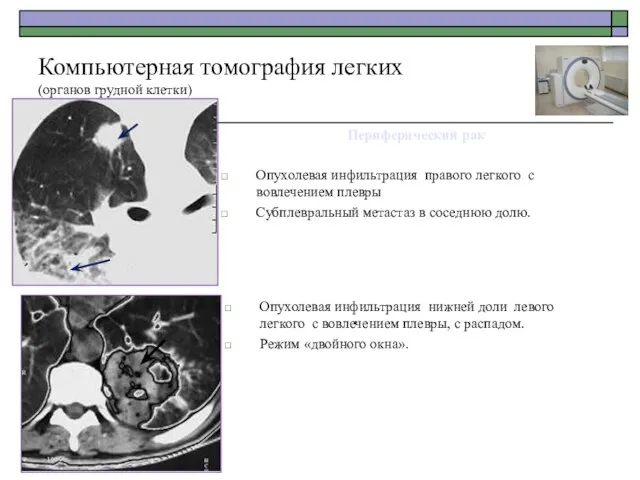
- 56. Периферический рак Опухолевая инфильтрация правого легкого с вовлечением плевры Субплевральный метастаз в соседнюю долю. Компьютерная томография
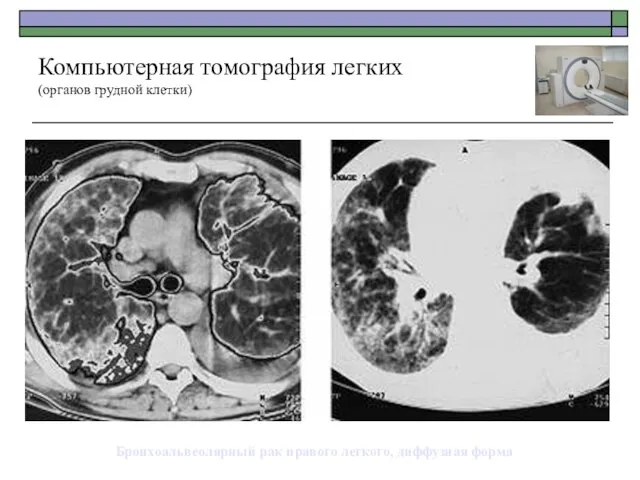
- 57. Бронхоальвеолярный рак правого легкого, диффузная форма Компьютерная томография легких (органов грудной клетки)
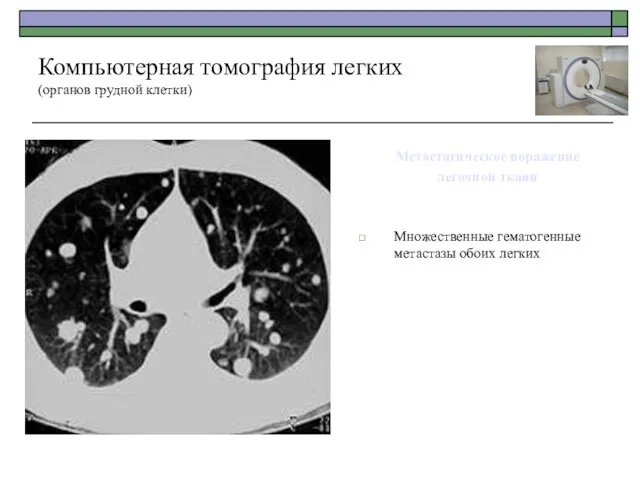
- 58. Метастатическое поражение легочной ткани Множественные гематогенные метастазы обоих легких Компьютерная томография легких (органов грудной клетки)
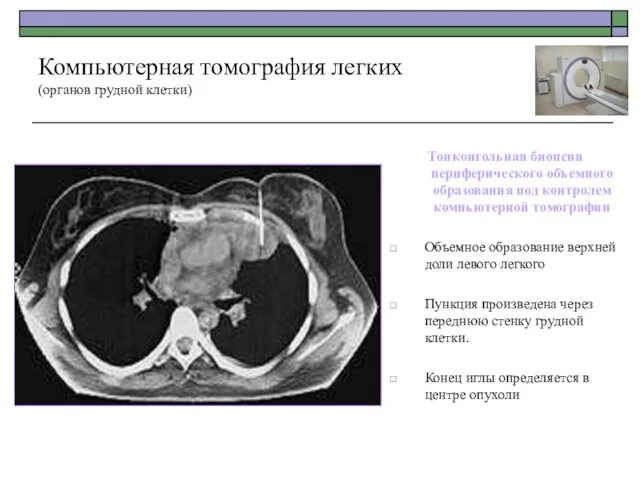
- 59. Тонкоигольная биопсия периферического объемного образования под контролем компьютерной томографии Объемное образование верхней доли левого легкого Пункция
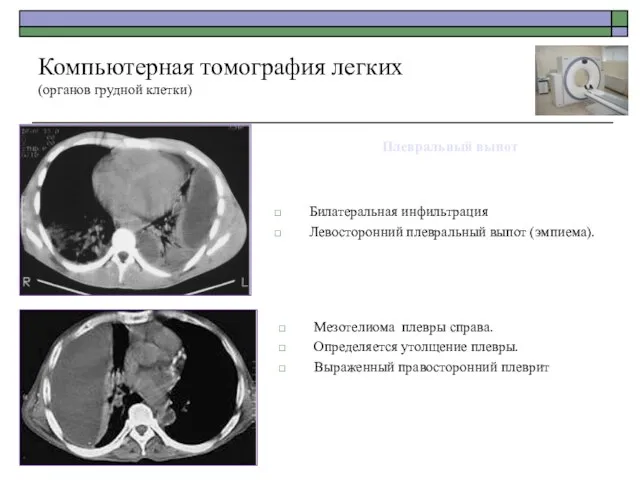
- 60. Билатеральная инфильтрация Левосторонний плевральный выпот (эмпиема). Компьютерная томография легких (органов грудной клетки) Мезотелиома плевры справа. Определяется
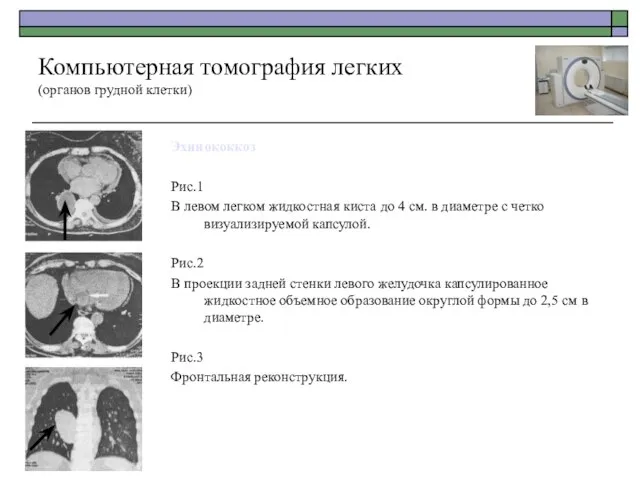
- 61. Эхинококкоз Рис.1 В левом легком жидкостная киста до 4 см. в диаметре с четко визуализируемой капсулой.
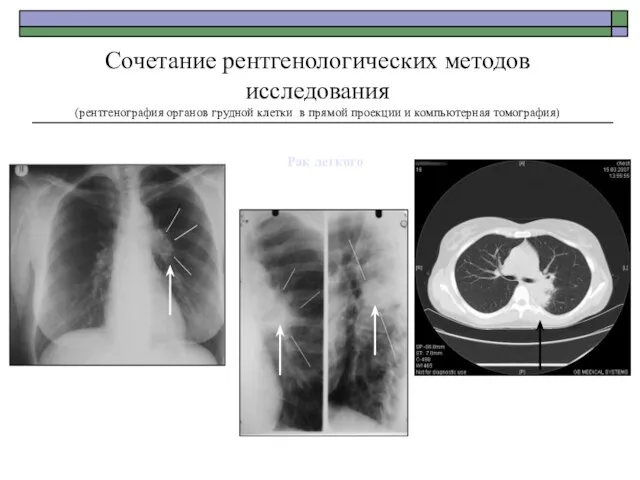
- 62. Рак легкого Рак легкого Сочетание рентгенологических методов исследования (рентгенография органов грудной клетки в прямой проекции и
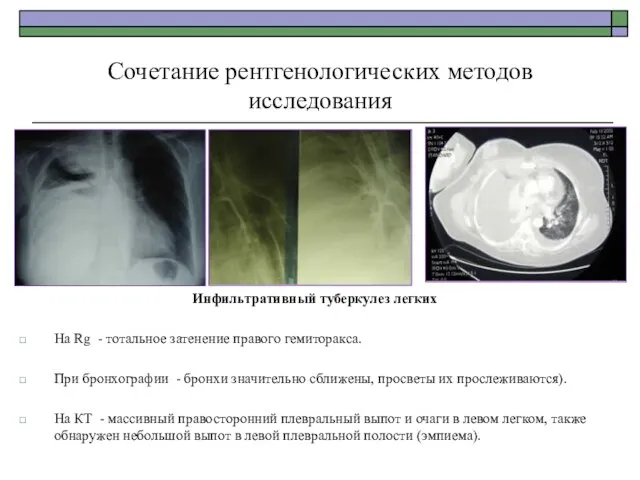
- 63. Сочетание рентгенологических методов исследования Инфильтративный туберкулез легких На Rg - тотальное затенение правого гемиторакса. При бронхографии
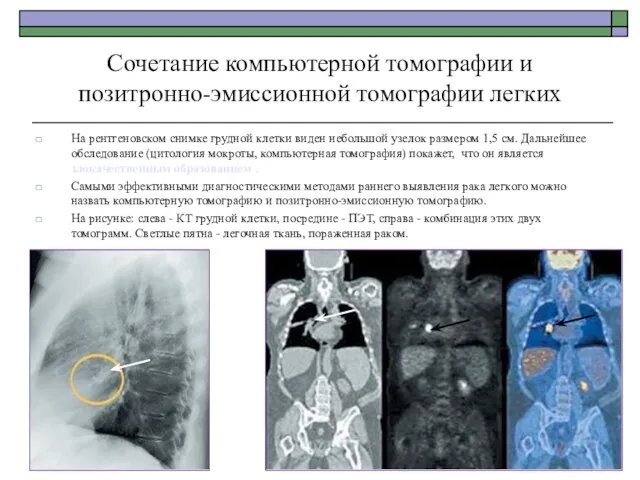
- 64. Сочетание компьютерной томографии и позитронно-эмиссионной томографии легких На рентгеновском снимке грудной клетки виден небольшой узелок размером
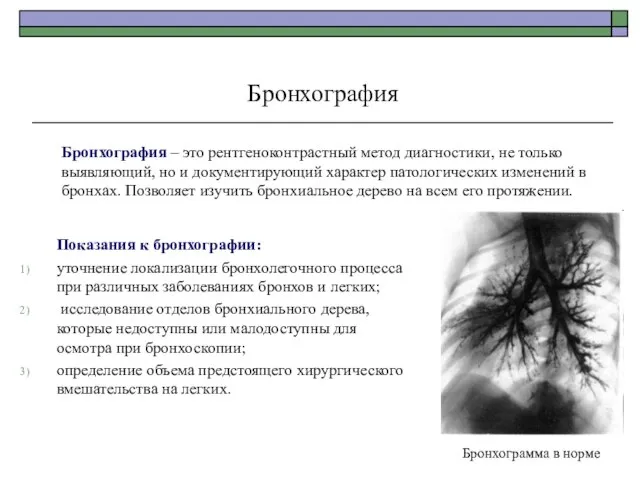
- 65. Бронхография Бронхография – это рентгеноконтрастный метод диагностики, не только выявляющий, но и документирующий характер патологических изменений
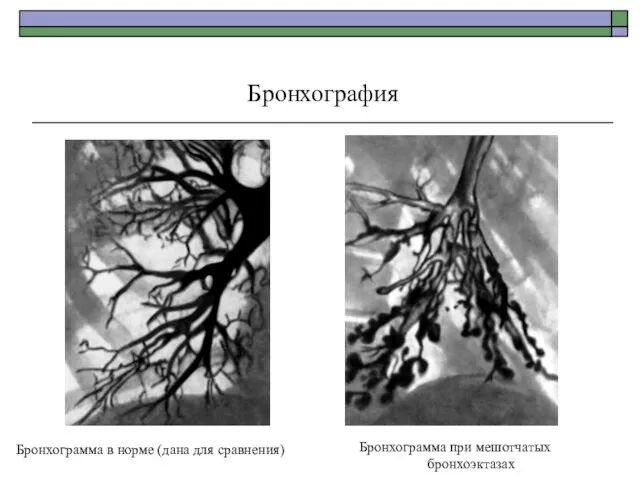
- 66. Бронхография Бронхограмма при мешотчатых бронхоэктазах Бронхограмма в норме (дана для сравнения)
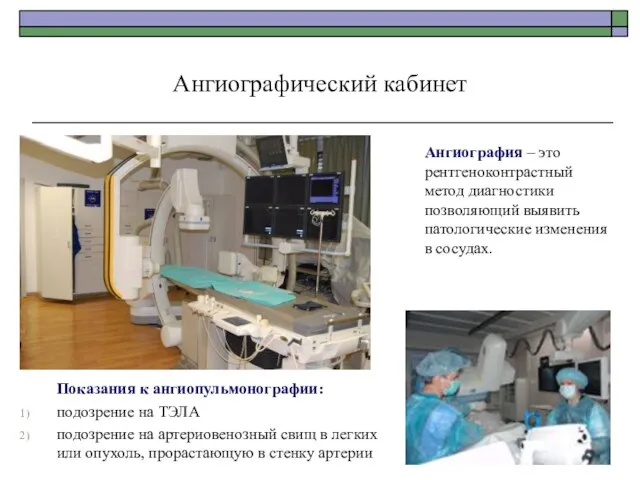
- 67. Ангиографический кабинет Ангиография – это рентгеноконтрастный метод диагностики позволяющий выявить патологические изменения в сосудах. Показания к
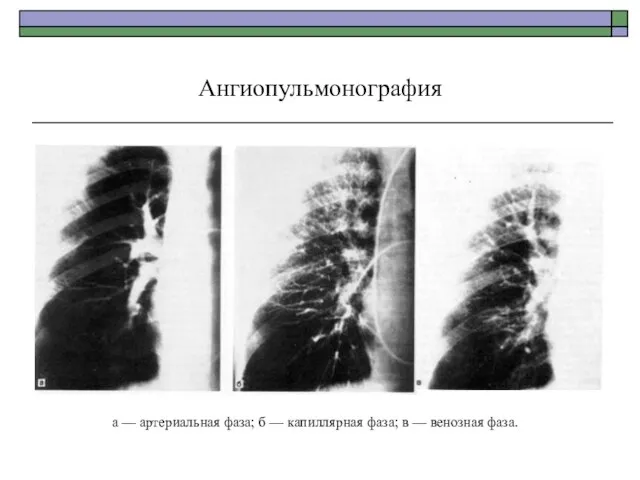
- 68. Ангиопульмонография а — артериальная фаза; б — капиллярная фаза; в — венозная фаза.
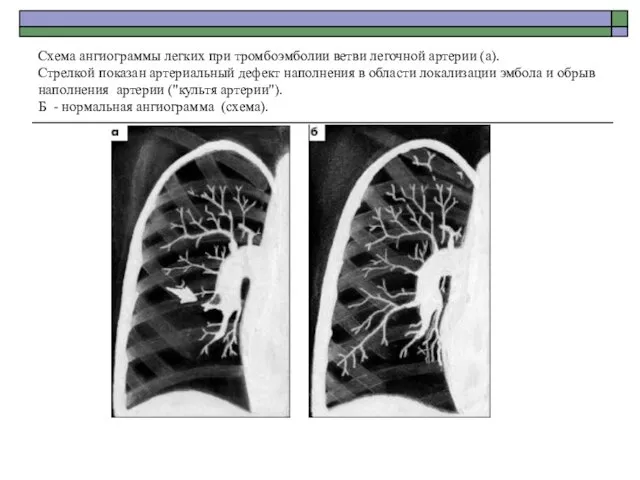
- 69. Схема ангиограммы легких при тромбоэмболии ветви легочной артерии (а). Стрелкой показан артериальный дефект наполнения в области
- 70. Радиоизотопные методы исследования Сцинтиграфия легких Позитронно-эмиссионная томография легких Показания к применению перфузионной сцинтиграфии легких применяется при
- 71. Позитронно-эмиссионная томография Позитронно-эмиссионный томограф измеряет локальную концентрацию следовых количеств радиоактивного изотопа, введенного в объект, помещенный в
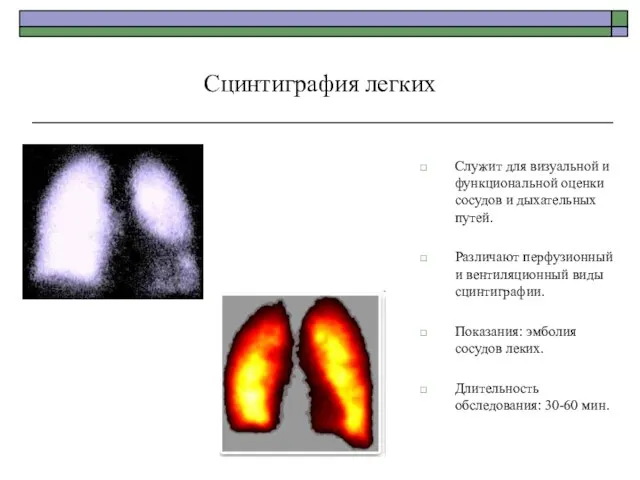
- 72. Сцинтиграфия легких Служит для визуальной и функциональной оценки сосудов и дыхательных путей. Различают перфузионный и вентиляционный
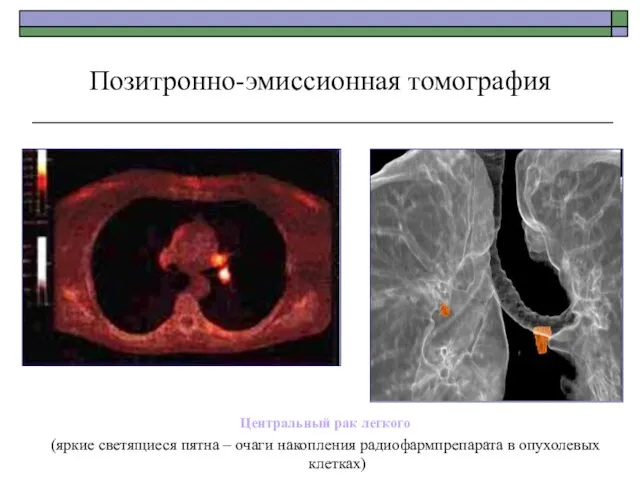
- 73. Позитронно-эмиссионная томография Центральный рак легкого (яркие светящиеся пятна – очаги накопления радиофармпрепарата в опухолевых клетках)
- 74. Эндоскопические методы диагностики Фибробронхоскопия Торакоскопия Бронхоскопия (от греч. brónchos — дыхательное горло, трахея и skopeo —
- 75. Фибробронхоскопия (ФБС)
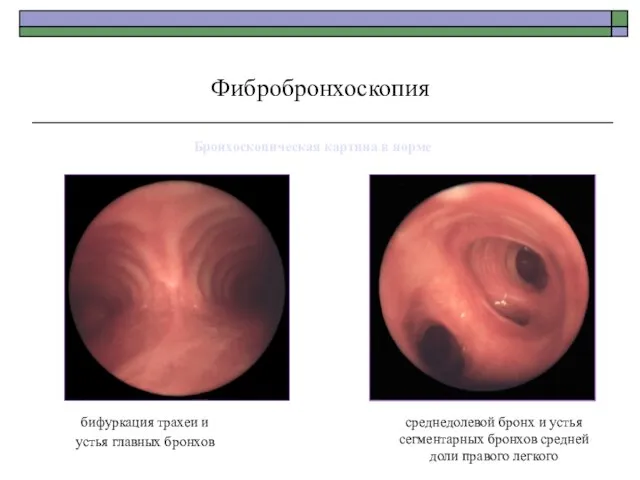
- 76. Фибробронхоскопия среднедолевой бронх и устья сегментарных бронхов средней доли правого легкого бифуркация трахеи и устья главных
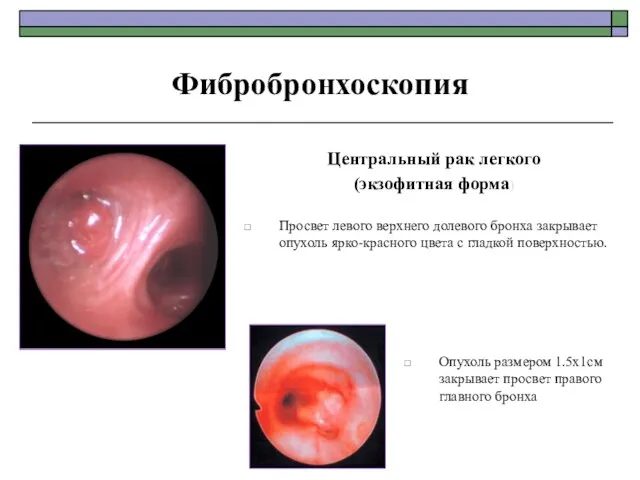
- 77. Центральный рак легкого (экзофитная форма) Просвет левого верхнего долевого бронха закрывает опухоль ярко-красного цвета с гладкой
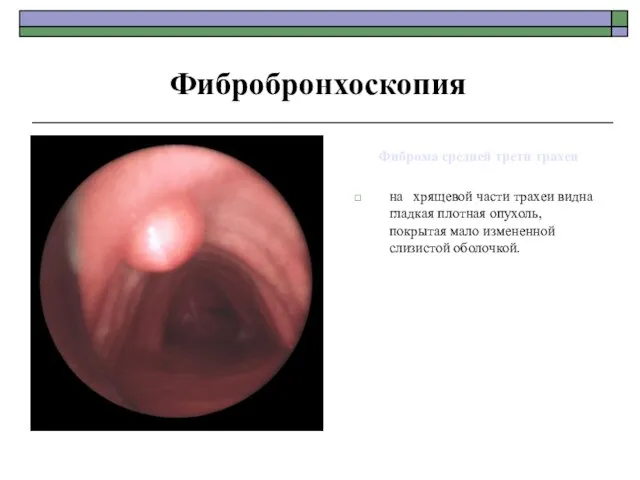
- 78. Фиброма средней трети трахеи на хрящевой части трахеи видна гладкая плотная опухоль, покрытая мало измененной слизистой
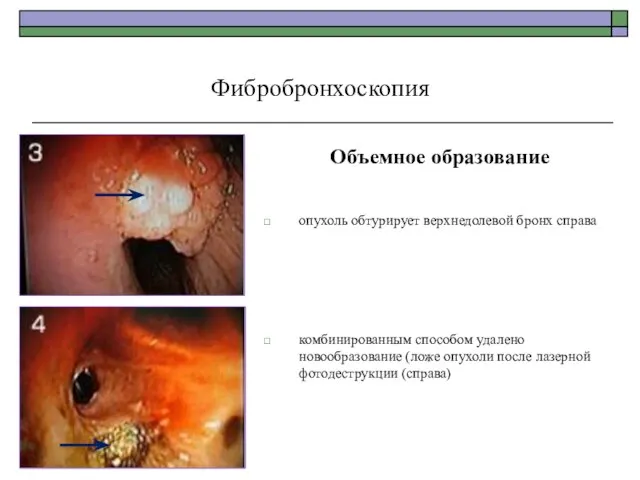
- 79. Объемное образование опухоль обтурирует верхнедолевой бронх справа комбинированным способом удалено новообразование (ложе опухоли после лазерной фотодеструкции
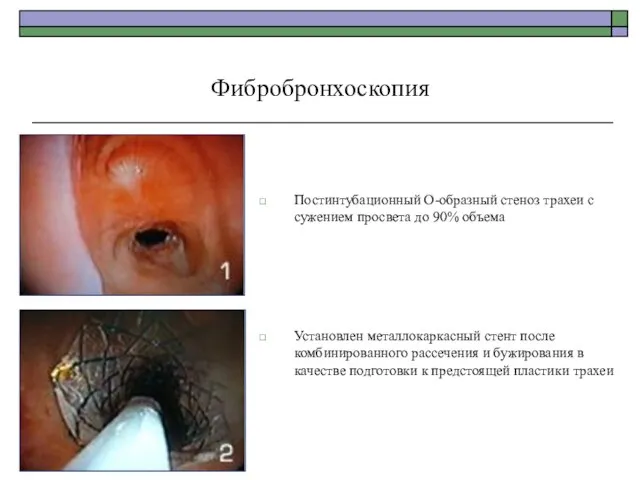
- 80. Постинтубационный О-образный стеноз трахеи с сужением просвета до 90% объема Установлен металлокаркасный стент после комбинированного рассечения
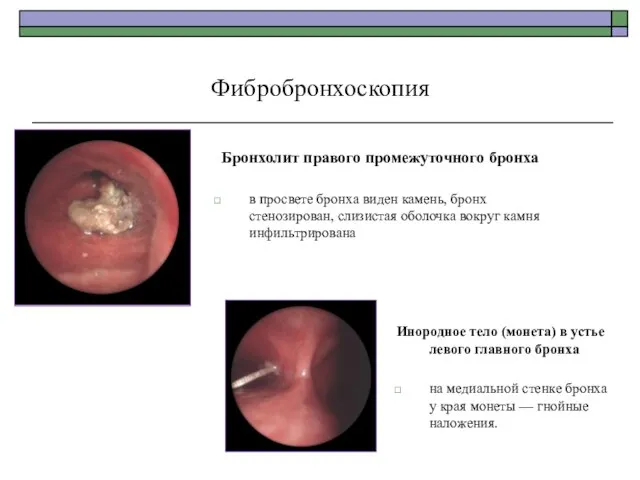
- 81. Бронхолит правого промежуточного бронха в просвете бронха виден камень, бронх стенозирован, слизистая оболочка вокруг камня инфильтрирована
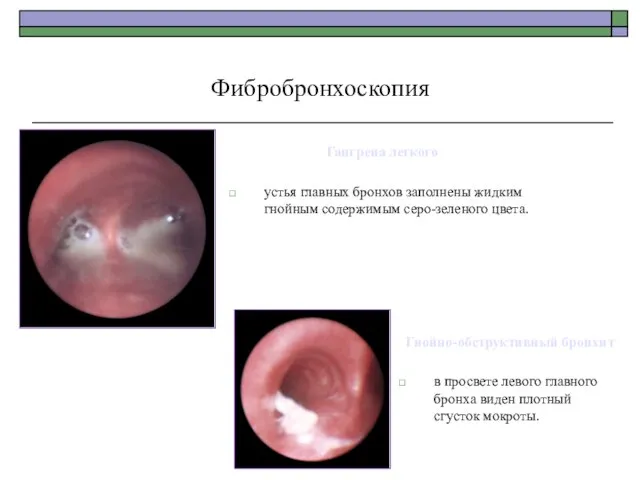
- 82. Гангрена легкого устья главных бронхов заполнены жидким гнойным содержимым серо-зеленого цвета. Фибробронхоскопия Гнойно-обструктивный бронхит в просвете
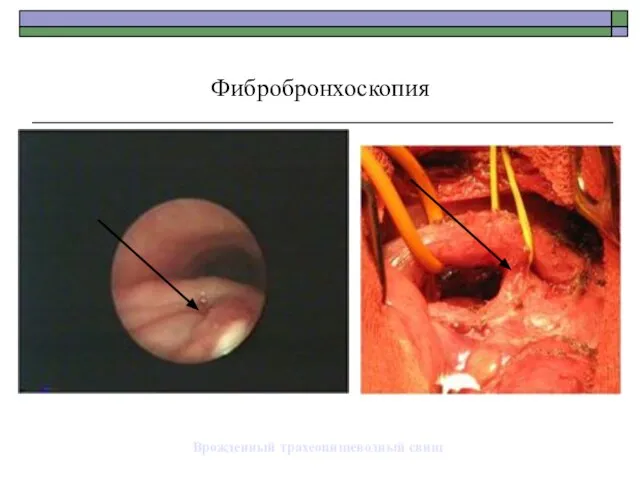
- 83. Врожденный трахеопищеводный свищ Фибробронхоскопия
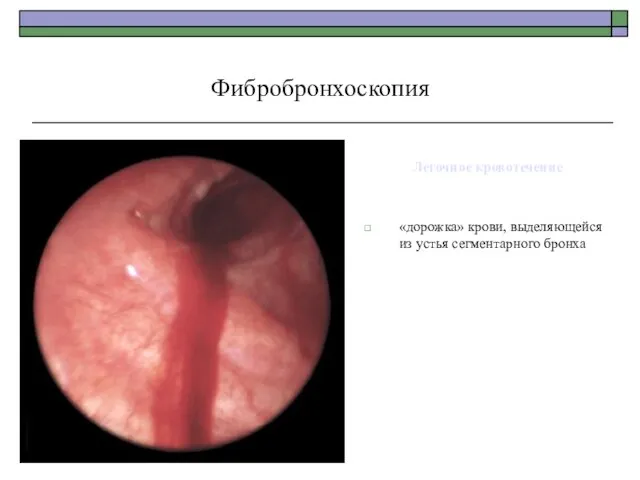
- 84. Легочное кровотечение «дорожка» крови, выделяющейся из устья сегментарного бронха Фибробронхоскопия
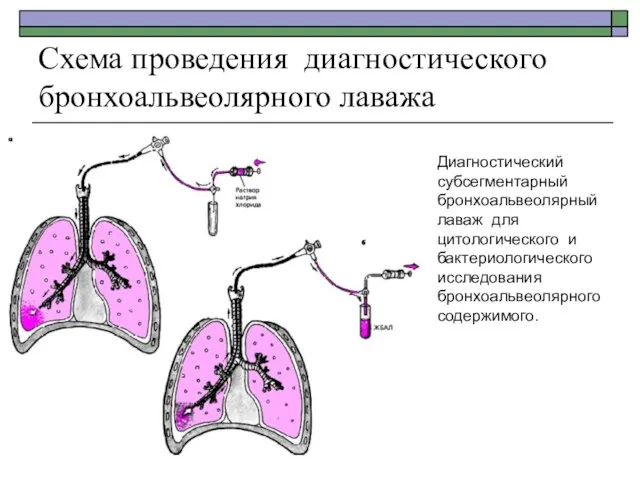
- 85. Схема проведения диагностического бронхоальвеолярного лаважа Диагностический субсегментарный бронхоальвеолярный лаваж для цитологического и бактериологического исследования бронхоальвеолярного содержимого.
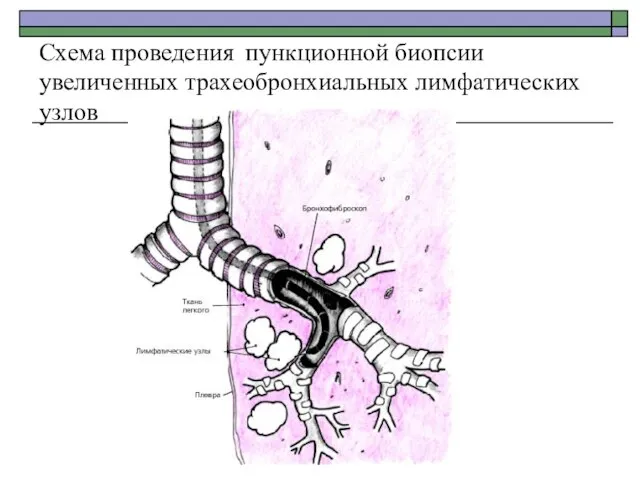
- 86. Схема проведения пункционной биопсии увеличенных трахеобронхиальных лимфатических узлов
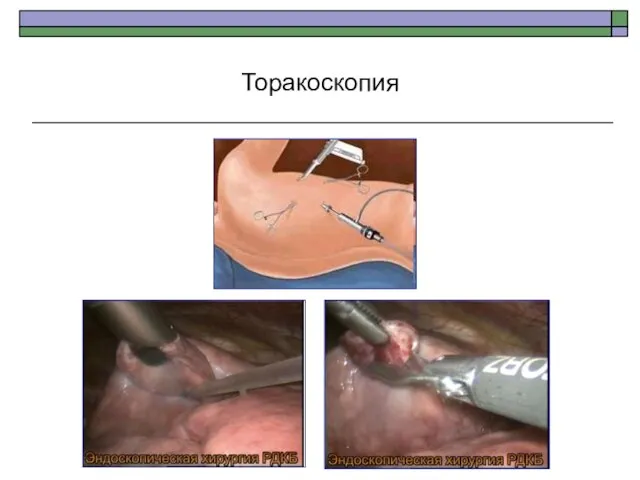
- 87. Торакоскопия
- 88. Функциональные методы исследования Спирография Спирометрия Пикфлоуметрия Эргоспирометрия Показаниями для проведения спирографии: объективные изменения функционального состояния легких
- 89. Задачи исследования функции внешнего дыхания 1. Диагностика нарушений функции внешнего дыхания и объективная оценка тяжести дыхательной
- 90. Кабинет методов функциональной диагностики
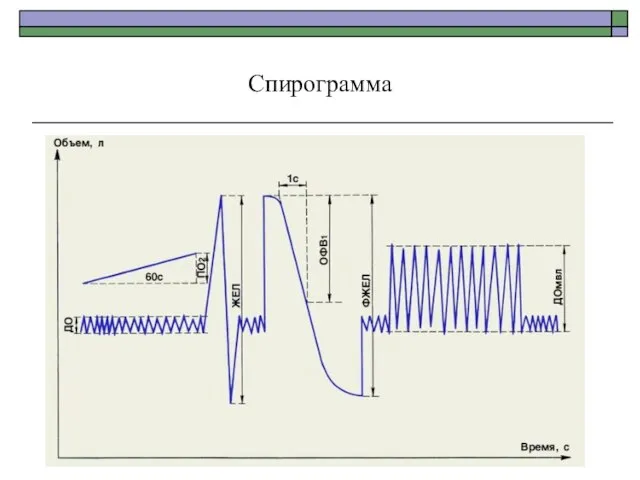
- 91. Спирограмма
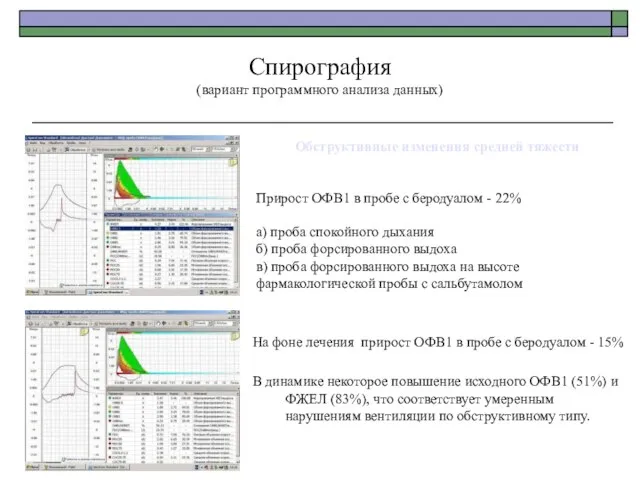
- 92. Обструктивные изменения средней тяжести Прирост ОФВ1 в пробе с беродуалом - 22% а) проба спокойного дыхания
- 93. Пикфлоуметрия Пикфлоуметрия - один из наиболее важных методов диагностики и контроля бронхиальной астмы. Мониторирование астмы с
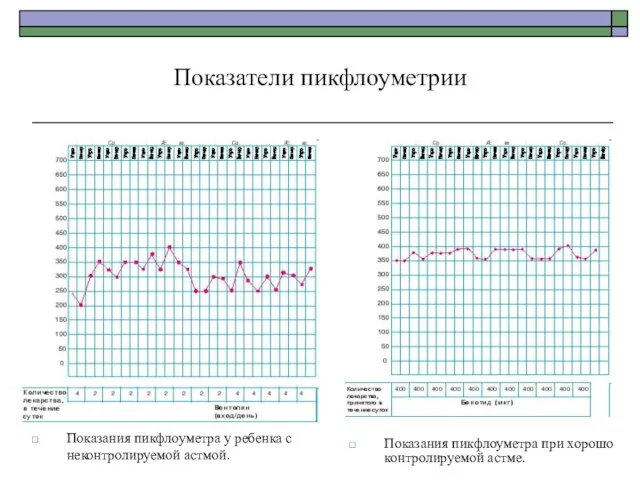
- 94. Показатели пикфлоуметрии Показания пикфлоуметра у ребенка с неконтролируемой астмой. Показания пикфлоуметра при хорошо контролируемой астме.
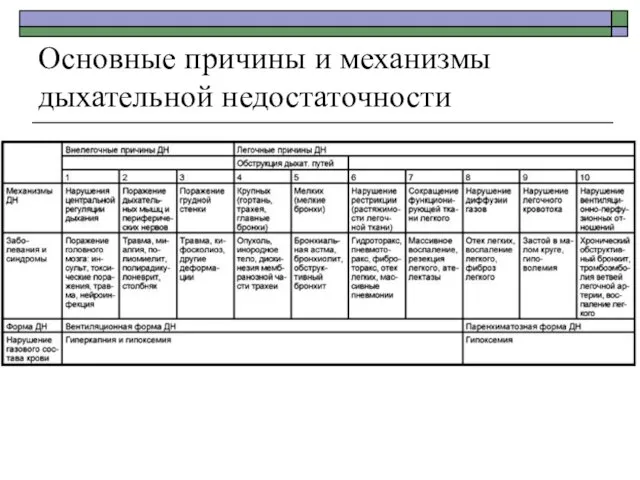
- 95. Основные причины и механизмы дыхательной недостаточности
- 96. В соответствии с преобладающим нарушением одного или нескольких из приведенных звеньев вентиляции различают 1. Преимущественно обструктивную
- 97. Обструктивная вентиляционная дыхательная недостаточность может быть обусловлена следующими механизмами: 1. воспалительной инфильтрацией и выраженным отеком слизистой
- 99. Скачать презентацию

























 Лабораторные методы исследования больных с заболеваниями органов мочевыделения
Лабораторные методы исследования больных с заболеваниями органов мочевыделения Система здравоохранения в Российской Федерации
Система здравоохранения в Российской Федерации Ранняя диагностика рака слизистой оболочки полости рта
Ранняя диагностика рака слизистой оболочки полости рта Перенашивание беременности
Перенашивание беременности Неонатальные желтухи
Неонатальные желтухи Острые респираторные вирусные инфекции
Острые респираторные вирусные инфекции Сердечно-легочная реанимация
Сердечно-легочная реанимация Пироплазмоз (бабезиоз) собак
Пироплазмоз (бабезиоз) собак Синтетические лекарственные препараты
Синтетические лекарственные препараты Biological rhythms and their medical values
Biological rhythms and their medical values Участие медсестры в инструментальных методах исследования
Участие медсестры в инструментальных методах исследования Болезнь Такаясу (неспецифический аортоартериит)
Болезнь Такаясу (неспецифический аортоартериит) Особенности осмотра больных при подозрении на ущемление грыжи
Особенности осмотра больных при подозрении на ущемление грыжи Десмургия. Перевязочный материал
Десмургия. Перевязочный материал Алгоритм ведения больных с инсультом на догоспитальном этапе
Алгоритм ведения больных с инсультом на догоспитальном этапе Воспаление и его причины
Воспаление и его причины Қант диабеті науқастары комплайенс
Қант диабеті науқастары комплайенс Гепатиты и циррозы печени
Гепатиты и циррозы печени Жүре пайда болған (ЖИТС, СПИД ағылш. AIDS)
Жүре пайда болған (ЖИТС, СПИД ағылш. AIDS) Современные методы лечения острой кровопотери
Современные методы лечения острой кровопотери Непрерывное медицинское образование: процедура вступления, состояние проблемы
Непрерывное медицинское образование: процедура вступления, состояние проблемы Гормональное ожирение
Гормональное ожирение Физическая работоспособность и ее связь с показателями здоровья
Физическая работоспособность и ее связь с показателями здоровья «Мы разные, мы равные, нам интересно вместе!». Образовательная система «Диалог»
«Мы разные, мы равные, нам интересно вместе!». Образовательная система «Диалог» Мұрын фурункулезі және оның асқынуы
Мұрын фурункулезі және оның асқынуы Механизм и локализации обезболивающего действия наркотических анальгетиков
Механизм и локализации обезболивающего действия наркотических анальгетиков Полипы прямой кишки у детей
Полипы прямой кишки у детей Особенности психического развития ребенка в период новорожденности
Особенности психического развития ребенка в период новорожденности