Содержание
- 2. План лекции Актуальность темы Определение преждевременных родов Показатели перинатальной смертности Группы риска по преждевременным родам Диагностика
- 3. Невынашивание беременности
- 4. Риск репродуктивных потерь возрастает с увеличением числа неудач и достигает 50% после 3 самопроизвольных потерь беременности.
- 5. Наряду с ростом выживаемости новорожденных с низкой и экстремально низкой массой тела, неизбежно происходит рост детской
- 6. В результате вспомогательных репродуктивных технологий происходит наступление беременностей у женщин, у которых беременность самопроизвольно никогда бы
- 7. Тактика ведения беременности определяется не только и не столько состоянием матери, но и в большой степени
- 8. Практика перинатальных консилиумов с привлечением акушеров, специалистов функциональной диагностики, хирургов-неонатологов, педиатров. Совместное определение тактики ведения беременности,
- 9. Невынашивание беременности (прерывание до 22 недель) – Сложный полиэтиологический симптомокомплекс, маркер дисбаланса взаимодействия репродуктивной системы женщины
- 10. Невынашивание беременности: спорадическое («генетический сброс») привычное (2-3 и более самопроизвольных выкидышей, следующих один за другим) Невынашивание
- 11. Невынашивание беременности: Ранние выкидыши до 12 недель (80% всех потерь беременности). Поздние – 12-22 недель беременности.
- 12. Частота самопроизвольного прерывания беременности составляет около 10-20 % от общего числа всех выявленных беременностей в I
- 13. Частота невынашивания беременности зависит от возраста: 12% среди женщин моложе 29 лет; до 50% у женщин
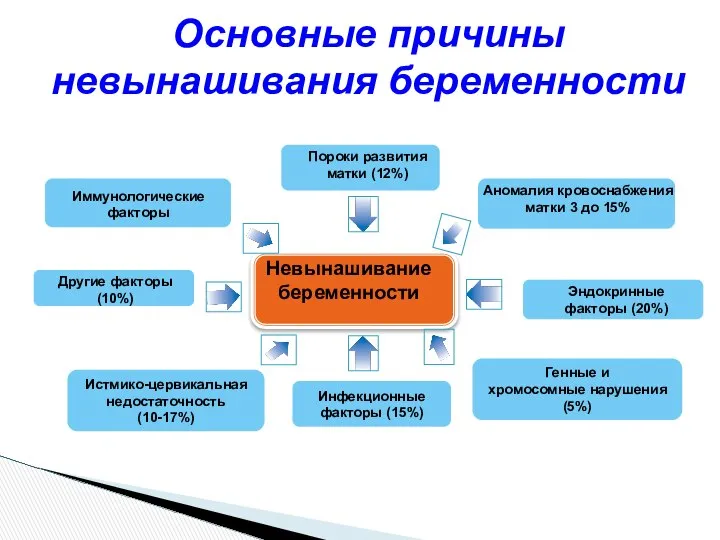
- 14. Причины самопроизвольного прерывания беременности разнообразны: генетические анатомические эндокринные иммунологические инфекционные мужской фактор причина неясна* * В
- 15. Невынашивание беременности Иммунологические факторы Пороки развития матки (12%) Другие факторы (10%) Эндокринные факторы (20%) Аномалия кровоснабжения
- 16. Выделяют два основных типа хромосомных нарушений: нарушения числа хромосом (количественные аберрации); нарушения структуры хромосом (структурные аберрации).
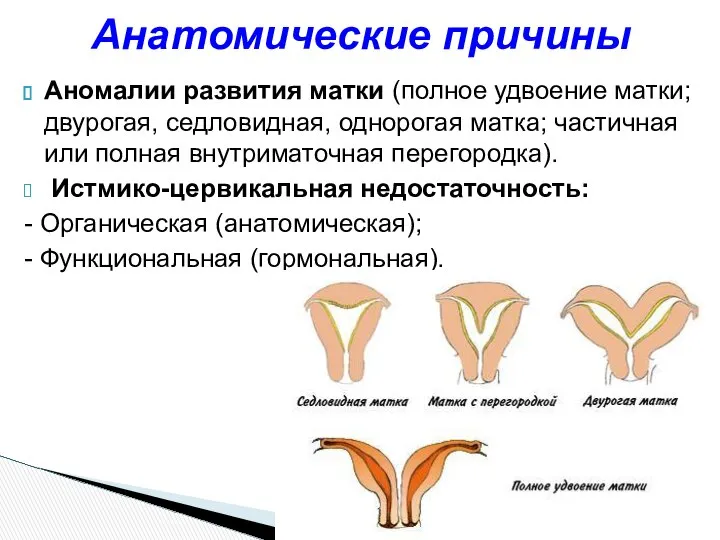
- 17. Аномалии развития матки (полное удвоение матки; двурогая, седловидная, однорогая матка; частичная или полная внутриматочная перегородка). Истмико-цервикальная
- 18. недостаточность лютеиновой фазы (НЛФ); нарушение выработки ЛГ/ФСГ; дисфункция щитовидной железы; сахарный диабет; гиперандрогения (яичникового, надпочечникового или
- 19. Аутоиммунные (антифосфолипидный синдром). Аллоиммунные нарушения аномальная активность естественных киллеров (NK); изменение соотношения Т-хелперов-1 (Th1) и Т-хелперов-2
- 20. К основным инфекциям приводящим к спонтанному прерыванию беременности, относятся: вирусная бактериальная хламидийная, микоплазменная, уреаплазменная инфекция, гонококки
- 21. Хронический эндометрит (выскабливание полости матки) ОРВИ Заболевания мочевыделительной системы (бессимптомная бактериурия, цистит) Вагинит/вагиноз Инфекционные причины
- 22. 1. Тяжелые соматические заболевания матери (сахарный диабет); 2. Злоупотребление алкоголем, табакокурение наркомания; 3. Радиация, хроническое отравление
- 23. О03 Самопроизвольный аборт О02.1 Несостоявшийся выкидыш О20.0 Угрожающий аборт Классификация самопроизвольных выкидышей по МКБ-10:
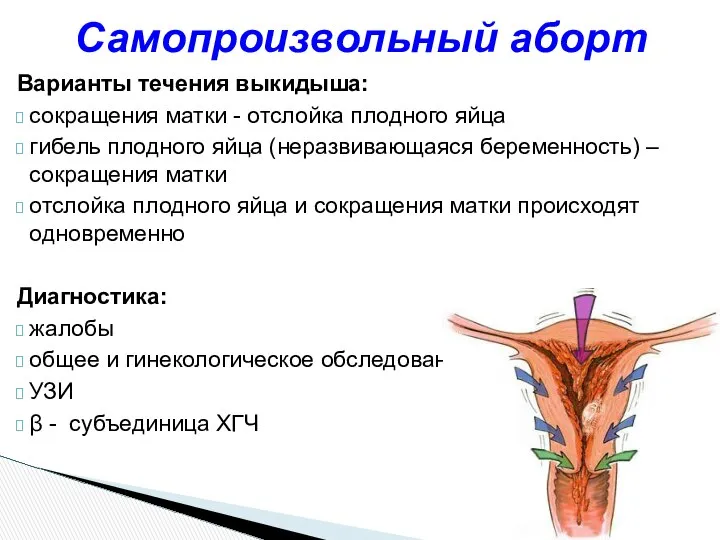
- 24. Варианты течения выкидыша: сокращения матки - отслойка плодного яйца гибель плодного яйца (неразвивающаяся беременность) – сокращения
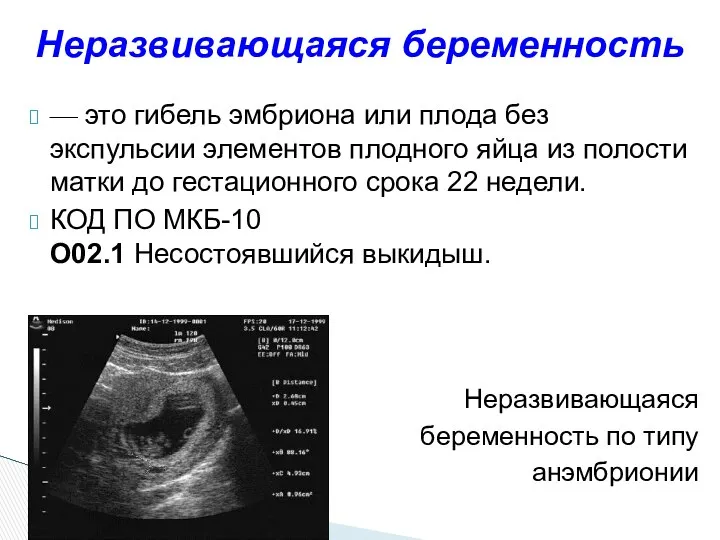
- 25. — это гибель эмбриона или плода без экспульсии элементов плодного яйца из полости матки до гестационного
- 26. Угрожающий аборт тяжесть или незначительные тянущие боли внизу живота и в области крестца; размеры матки соответствуют
- 27. Начавшийся выкидыш Шейка матки укорочена, зев зияет; Тело матки плотное, соответствует сроку задержки менструации; Схваткообразные боли
- 28. Если нижний полюс плодного яйца легко достигается через шеечный канал, то говорят об «аборте в ходу».
- 29. Неполный аборт Плодное яйцо частично изгоняется из полости матки; Схваткообразные боли внизу живота и кровотечение различной
- 30. Полный аборт плодное яйцо полностью изгоняется из полости матки; матка сокращается, кровотечение прекращается. Клиника
- 31. Лабораторные и аппаратные методы исследования : измерение базальной температуры; динамическое исследование содержания ХГЧ; ультразвуковое сканирование. Диагностика
- 32. Не соответствующие сроку беременности большие размеры плодного яйца и желточного мешка; Отсутствие эмбриона, малые размеры эмбриона;
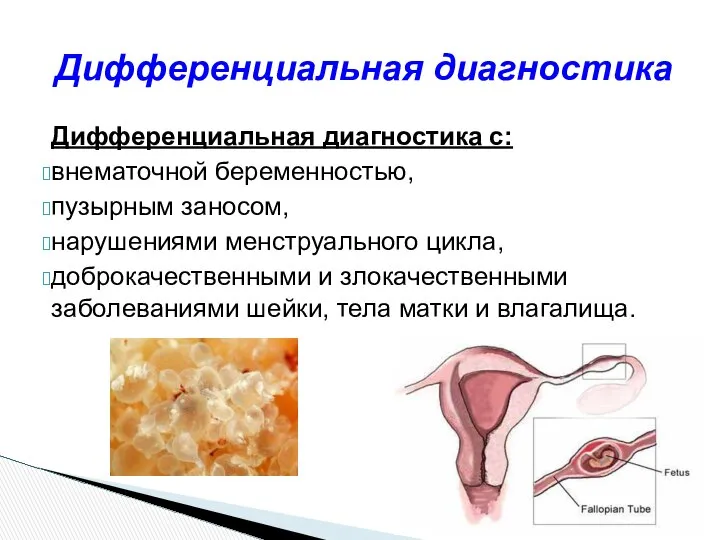
- 33. Дифференциальная диагностика с: внематочной беременностью, пузырным заносом, нарушениями менструального цикла, доброкачественными и злокачественными заболеваниями шейки, тела
- 34. В России беременную с угрожающим абортом в ранние сроки госпитализируют, а за рубежом считают, что такое
- 35. Полупостельный режим; Физический, психологический и сексуальный покой; Гестагены до 20 недель беременности дидрогестерон, микронизированный прогестерон(при укороченной
- 36. Полный аборт Приказ Минздрава России №572н от 01.11.2012 г. При самопроизвольном, артифициальном, ином аборте вне больничного
- 37. Нарушение общего состояния; Подъем температуры; Боли внизу живота; Кровянисто-гноевидные выделения из половых путей; Тахикардия, тахипноэ, дефанс
- 38. Специфической профилактики спорадического выкидыша нет. Для профилактики дефектов невральной трубки, которые могут быть причиной ранних самопроизвольных
- 39. При неразвивающейся беременности (до 12 недель) показано одномоментное инструментальное опорожнение полости: вакуум-аспирация (гистероскопический контроль). Мизопростол («Миролют»,
- 40. Альтернативой является также использование антипрогестинового стероида мифепристона в дозе 600 мг («Мифегин», «Агеста», «Гинепристон», «Гинестрил», «Женале»,
- 41. Преждевременные роды
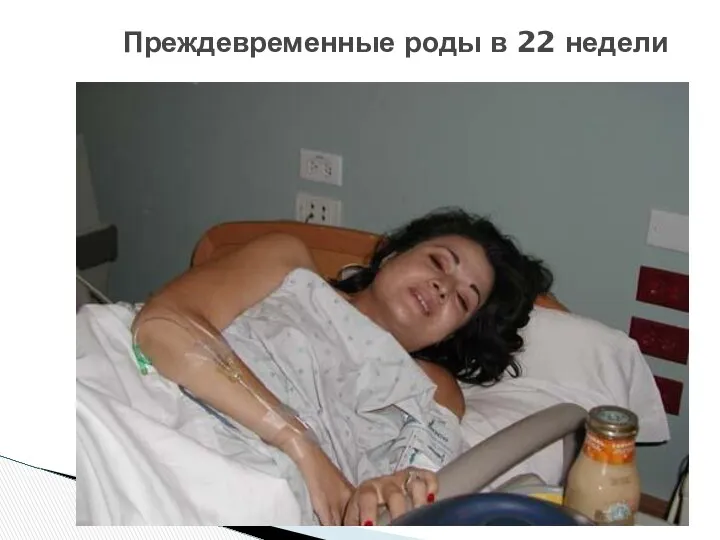
- 42. Преждевременные роды в 22 недели
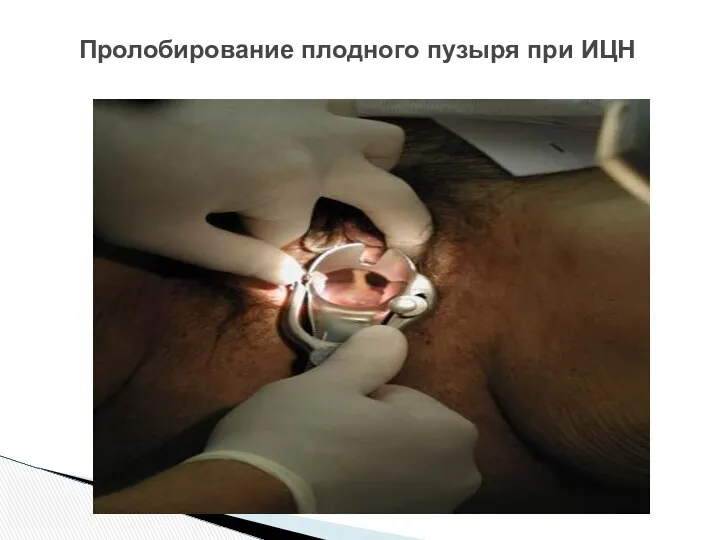
- 43. Пролобирование плодного пузыря при ИЦН
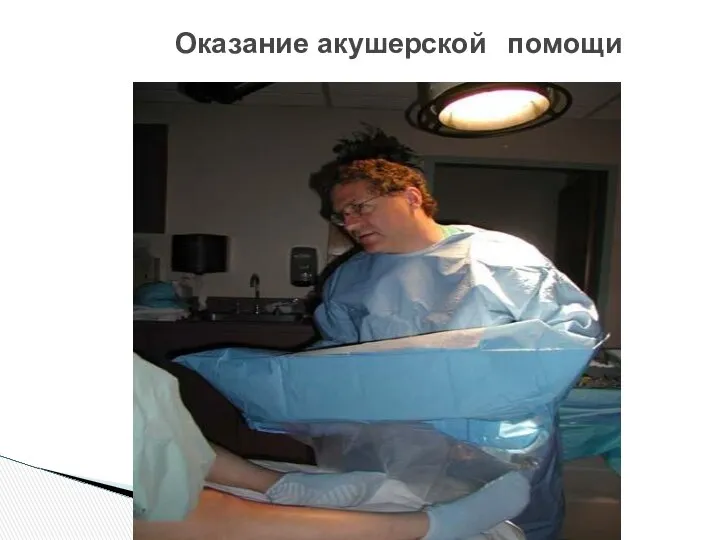
- 44. Оказание акушерской помощи
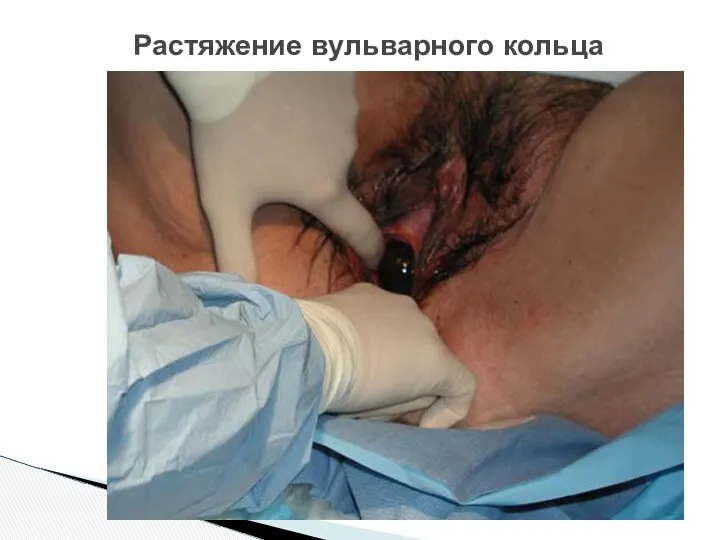
- 45. Растяжение вульварного кольца
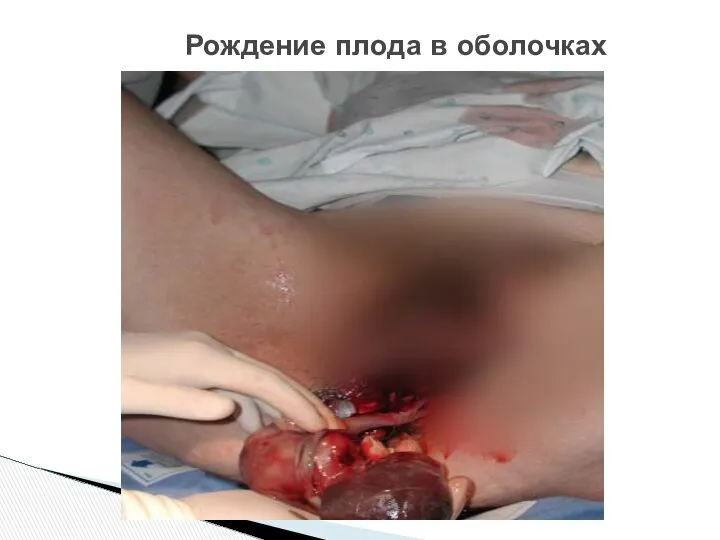
- 46. Рождение плода в оболочках
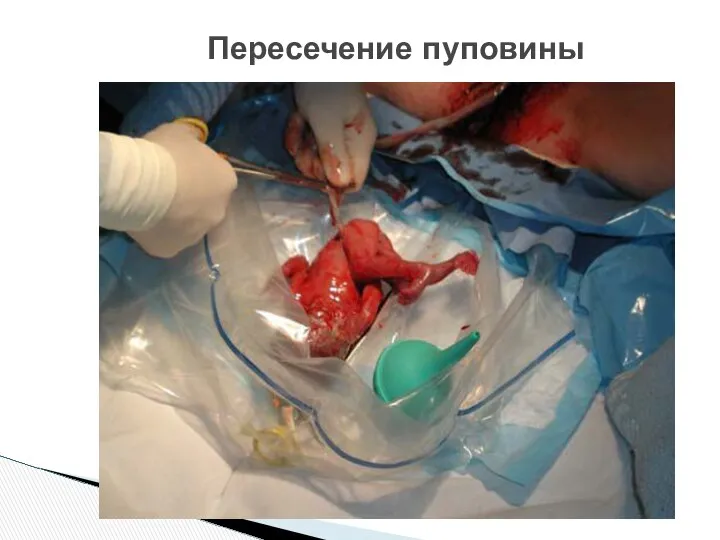
- 47. Пересечение пуповины
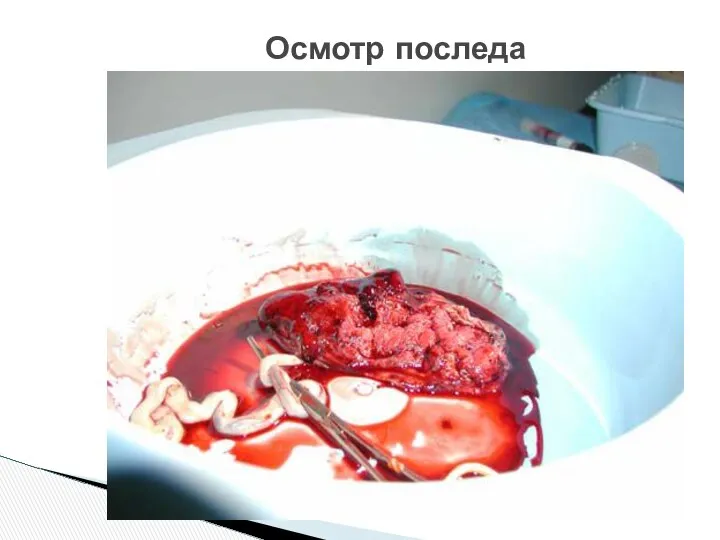
- 48. Осмотр последа
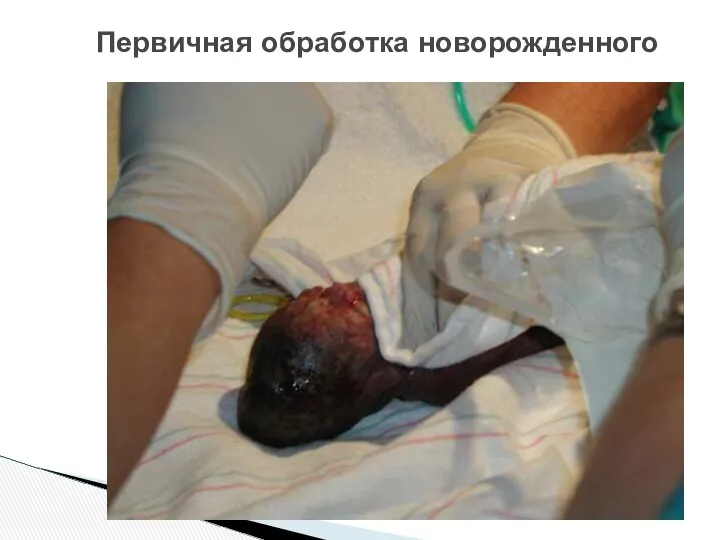
- 49. Первичная обработка новорожденного
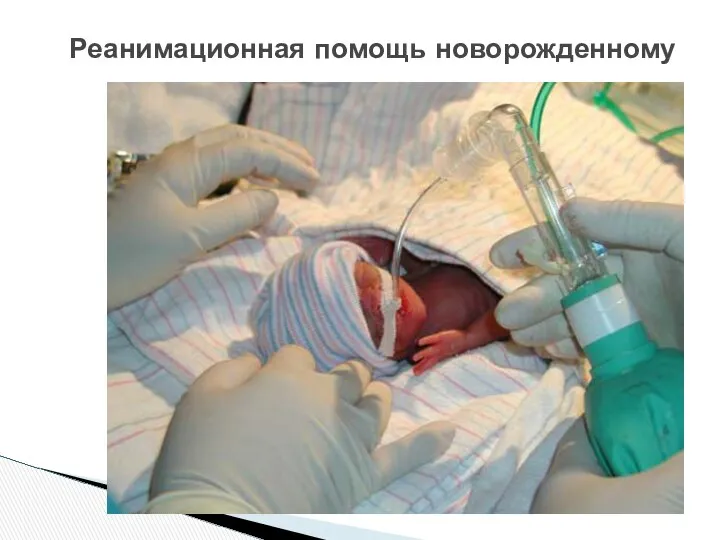
- 50. Реанимационная помощь новорожденному
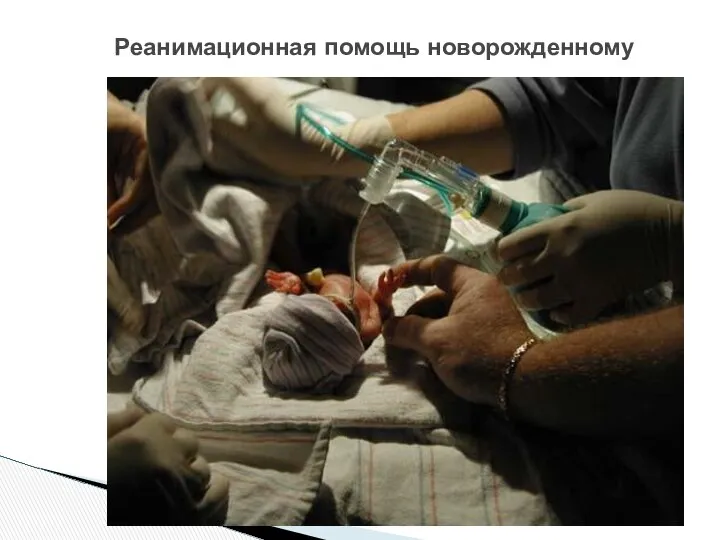
- 51. Реанимационная помощь новорожденному
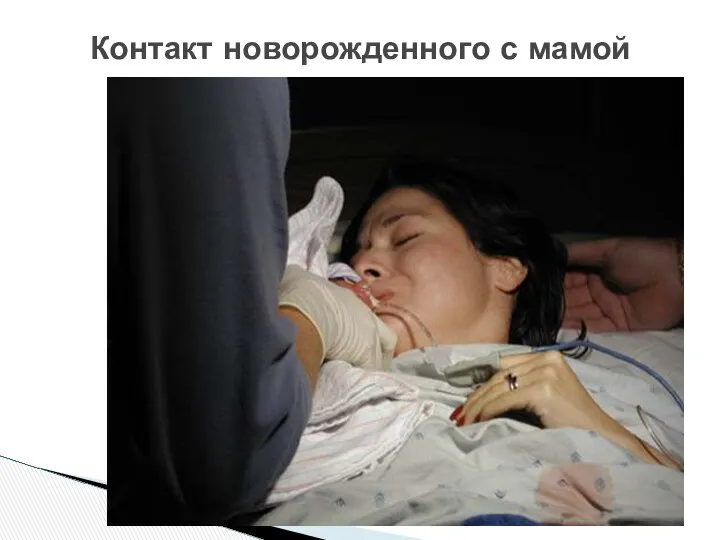
- 52. Контакт новорожденного с мамой
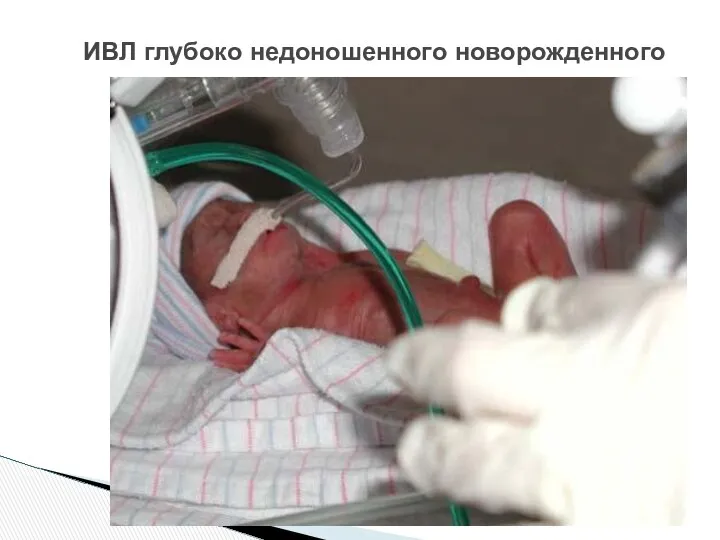
- 53. ИВЛ глубоко недоношенного новорожденного
- 54. Свидание с родственниками
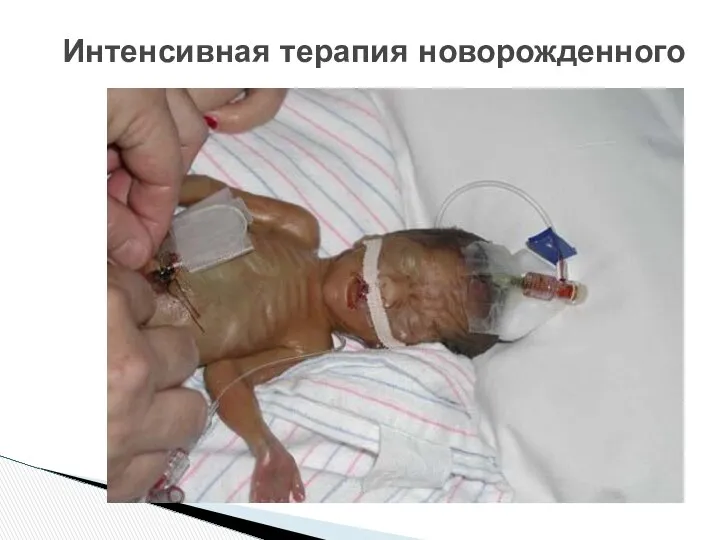
- 55. Интенсивная терапия новорожденного
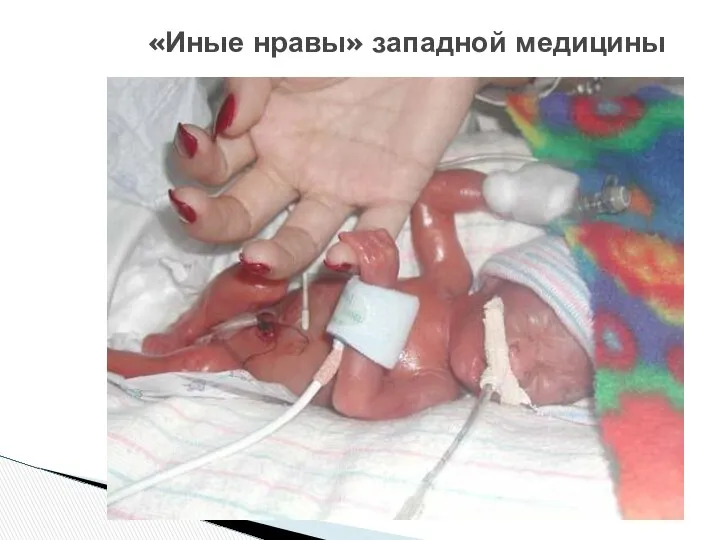
- 56. «Иные нравы» западной медицины
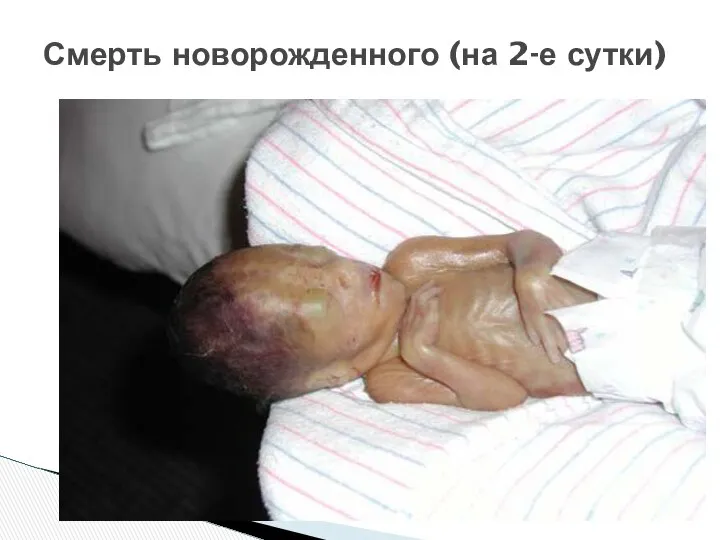
- 57. Смерть новорожденного (на 2-е сутки)
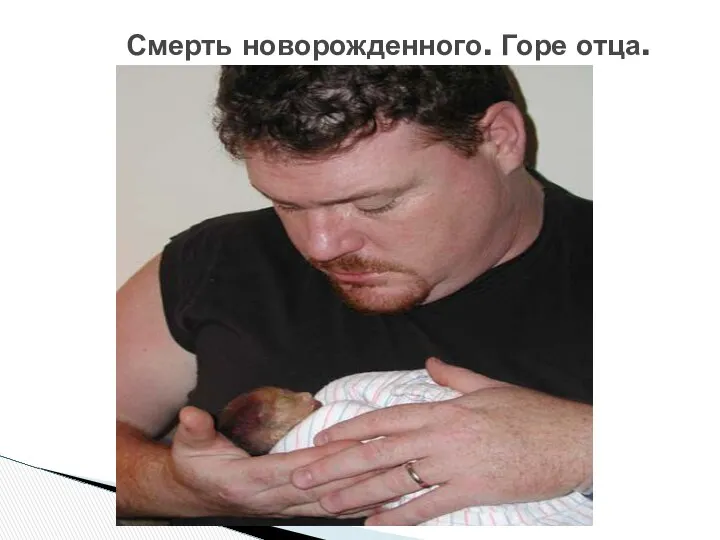
- 58. Смерть новорожденного. Горе отца.
- 59. Смерть новорожденного. Горе брата и бабушки.
- 60. Горе семьи
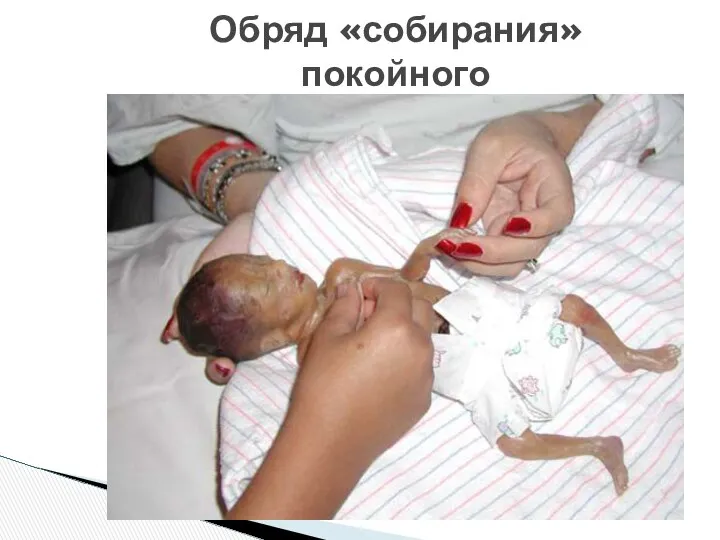
- 61. Обряд «собирания» покойного
- 62. Материнские слезы
- 63. Слезы родных
- 64. В последний путь
- 65. Прощание с близкими
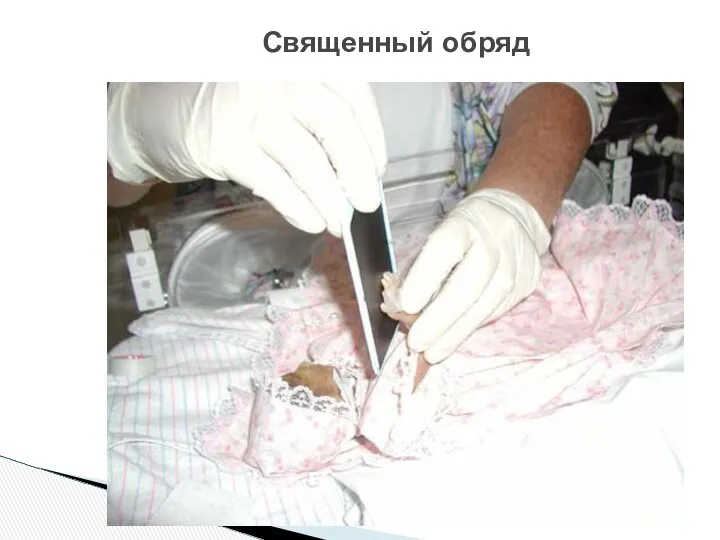
- 66. Священный обряд
- 69. На вечную память
- 70. Надгробная доска
- 71. В последний путь
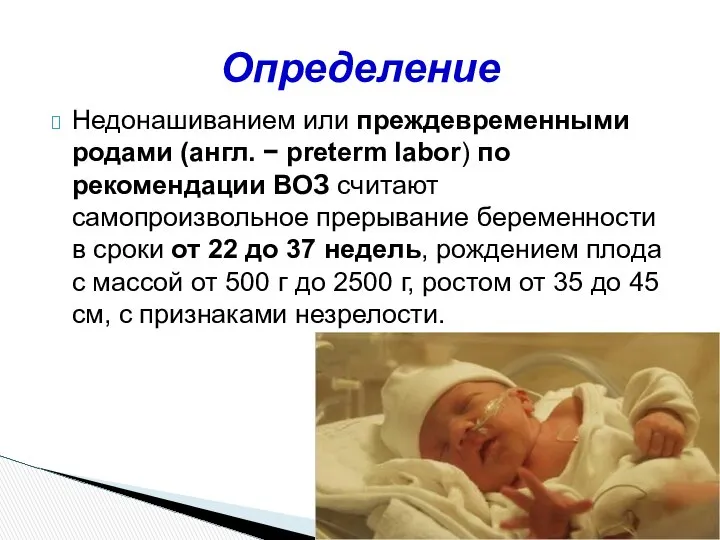
- 72. Недонашиванием или преждевременными родами (англ. − preterm labor) по рекомендации ВОЗ считают самопроизвольное прерывание беременности в
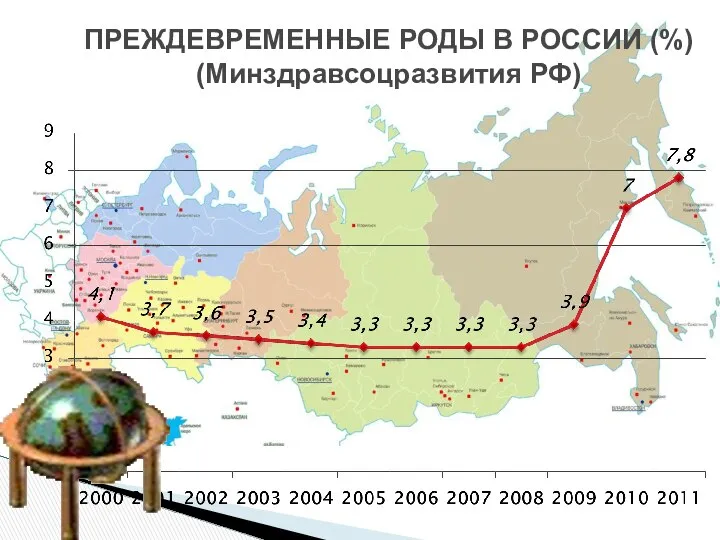
- 73. ПРЕЖДЕВРЕМЕННЫЕ РОДЫ В РОССИИ (%) (Минздравсоцразвития РФ)
- 74. До 30% преждевременных родов связано с преждевременным излитием околоплодных вод. Изменение оболочек амниона с их последующим
- 75. Код по МКБ-10 0.60 Преждевременные роды. 0.42 Преждевременный разрыв плодных оболочек. По рекомендации ВОЗ, преждевременные роды
- 76. По механизму возникновения преждевременные роды делят на: 1. самопроизвольные; 2. индуцированные (искусственно вызванные). По клиническому течению
- 77. Экстрагенитальные заболевания матери (сахарный диабет, артериальная гипертензия, болезни почек, эндокринные заболевания, анемии, острые и хронически инфекции);
- 78. Угрожающие преждевременные роды: Боли в поясничной области и нижней части живота; Тонус матки повышен; Двигательная активность
- 79. Диагностика ПР Схваткообразные боли или схватки; Излитие или подтекание околоплодных вод; Структурные изменения в шейке матки;
- 80. Преждевременное излитие околоплодных вод (30- 40%); Аномалии родовой деятельности (слабость, дискоординация); Быстрые или стремительные роды при
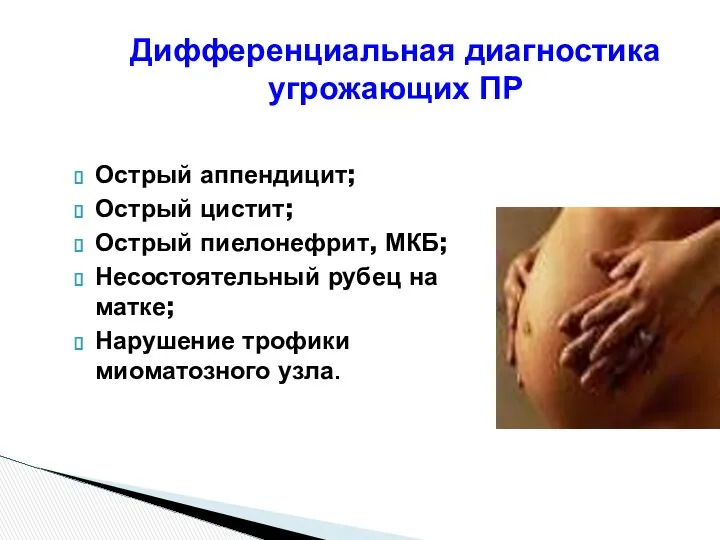
- 81. Дифференциальная диагностика угрожающих ПР Острый аппендицит; Острый цистит; Острый пиелонефрит, МКБ; Несостоятельный рубец на матке; Нарушение
- 82. Принципы терапии УПР Постельный режим (?) Психотерапия, седативные средства; Спазмолитическая терапия; Средства снижающие активность матки (сульфат
- 83. Постельный или полупостельный режим Токолиз: атосибан (трактоцил), β-адреномиметики (партусистен, гинипрал); антагонисты кальция (нифедипин, изоптин, финоптин, верапамил);
- 85. Трактоцил® (атозибан) Препарат зарегистрирован в РФ 03.05.2012 г. Номер регистрационного удостоверения № ЛП-001692. Фармакологическая группа: родовой
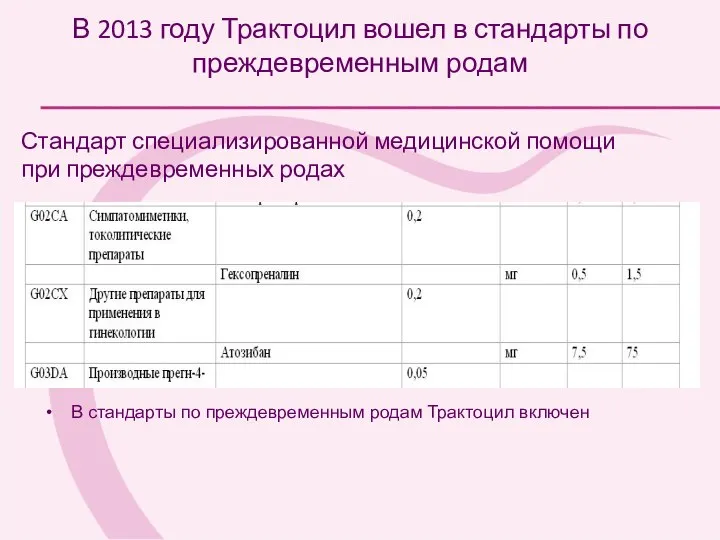
- 86. В 2013 году Трактоцил вошел в стандарты по преждевременным родам В стандарты по преждевременным родам Трактоцил
- 87. Фома выпуска препарата Трактоцил® Две формы выпуска: 0,9 мл (6,75 мг Атозибана)- болюсная (струйно) 2. 5
- 88. Показания для применения препарата Трактоцил® Регулярные сокращения матки продолжительностью не менее 30 секунд и частотой более
- 89. Противопоказания препарата Трактоцил® Срок беременности менее 24 или более 33 полных недель; Преждевременный разрыв оболочек при
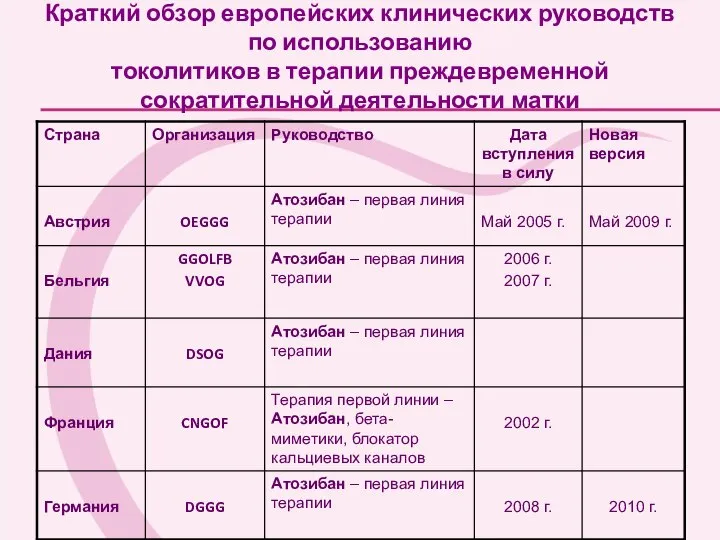
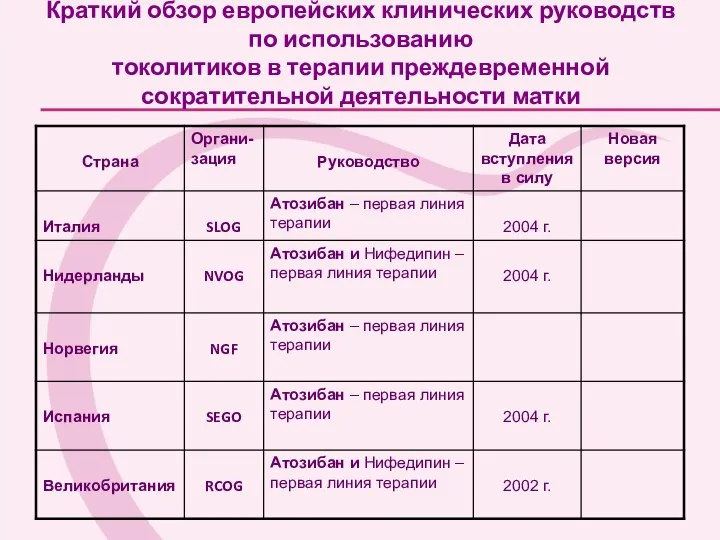
- 90. Краткий обзор европейских клинических руководств по использованию токолитиков в терапии преждевременной сократительной деятельности матки
- 91. Краткий обзор европейских клинических руководств по использованию токолитиков в терапии преждевременной сократительной деятельности матки
- 92. Механизм действия препаратов при лечение угрожающих ПР Бета-миметики: увеличивают внутриклеточное содержание цАМФ, который снижает содержание свободного
- 93. Схема применение сульфата магния при ПР 6 г магния сульфата разводят в 100 – 150 мл
- 94. Схема применение сульфата магния при начинающихся ПР 4 – 6 г магния сульфата разводят в 100
- 95. Схема применение сульфата магния при угрожающих ПР 20 мл 25% магния сульфата разводят в 200 мл
- 96. Схема применение нифедипина при ПР Нагрузочная доза 30 мг (3 капсулы); одну капсулу пациентка разжевывает и
- 97. Схема применение нифедипина при ПР Схема 1: По 10 мг каждые 20 мин 4 раза, далее
- 98. Необходимый контроль во время инфузии токолитиков Частота сердечных сокращений матери каждые 15 минут; АД матери каждые
- 99. Схема применение индометацина при угрожающих и начинающихся ПР 1-е сутки 200 мг (по 50 мг 4
- 100. Схема применение партусистена при угрожающих и начинающихся ПР 0,5мг партусистена в 250 -400 мл 0,9% раствора
- 101. Профилактика РДС у новорожденных при ПР Показана всем беременным между 24 и 34 нед. при угрожающих
- 102. Схемы профилактики РДС у новорожденных при ПР Схема 1: 2 дозы по 12 мг бетаметазона в/м
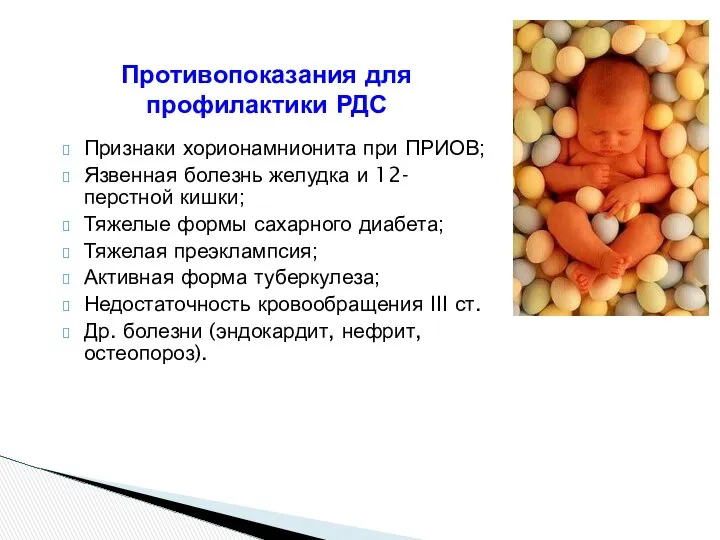
- 103. Противопоказания для профилактики РДС Признаки хорионамнионита при ПРИОВ; Язвенная болезнь желудка и 12-перстной кишки; Тяжелые формы
- 104. Признаки хорионамнионита при ПРИОВ Тахикардия матери (более 100 уд/м); Тахикардия плода (более 160 уд/м); Болезненность матки
- 105. Nota bene !!! При одномоментном применении кортикостероидов и сульфата магния может возникнуть: Отек легких – смерть;
- 106. Акушерская тактика при ПР Широкое применение медикаментозного обезболивания; Кардиомониторное наблюдение; Широкое применение длительной перидуральной анестезии; Пособие
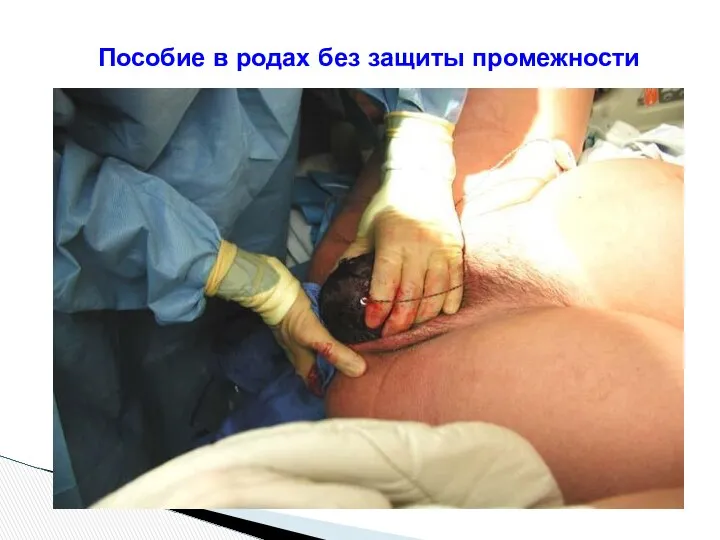
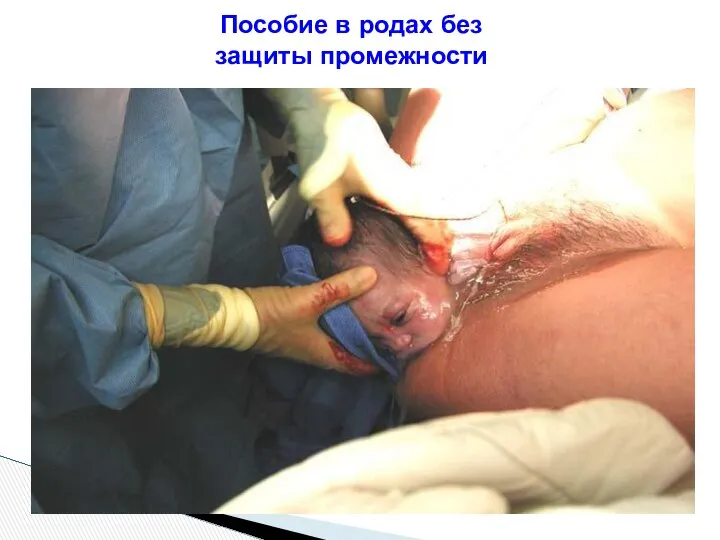
- 107. Пособие в родах без защиты промежности
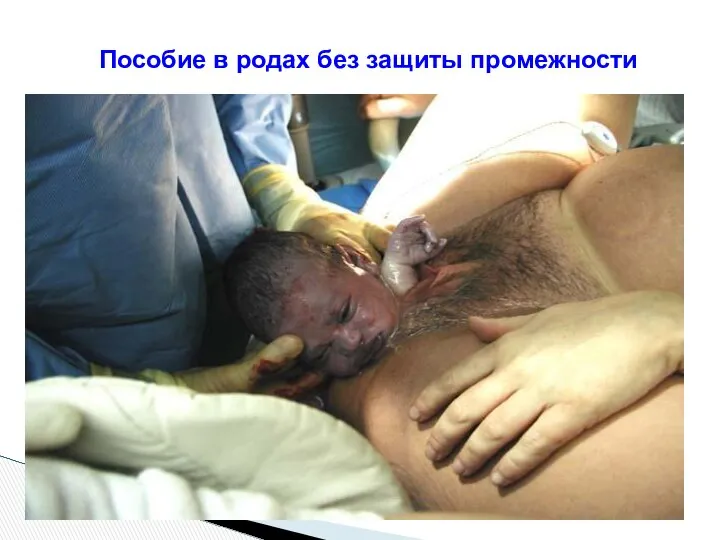
- 108. Пособие в родах без защиты промежности
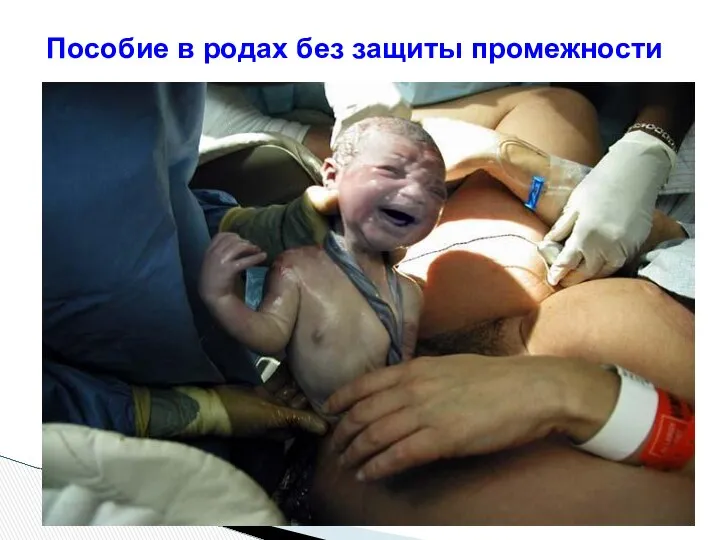
- 109. Пособие в родах без защиты промежности
- 110. Пособие в родах без защиты промежности
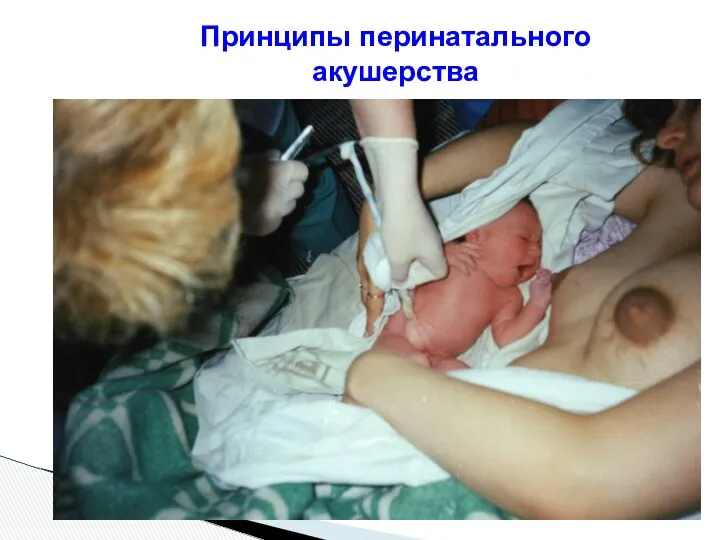
- 111. Принципы перинатального акушерства
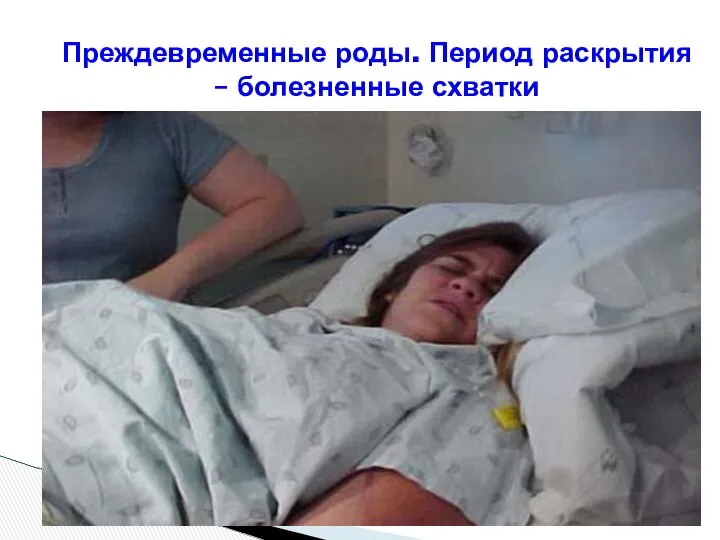
- 112. Преждевременные роды. Период раскрытия – болезненные схватки
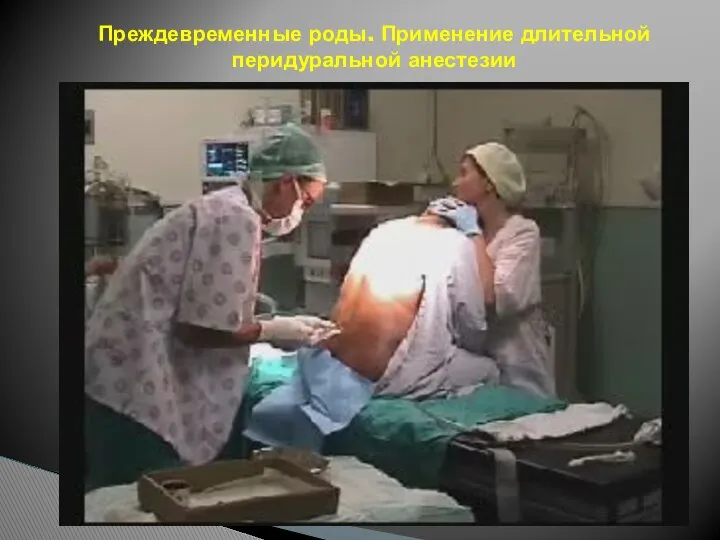
- 113. Преждевременные роды. Применение длительной перидуральной анестезии
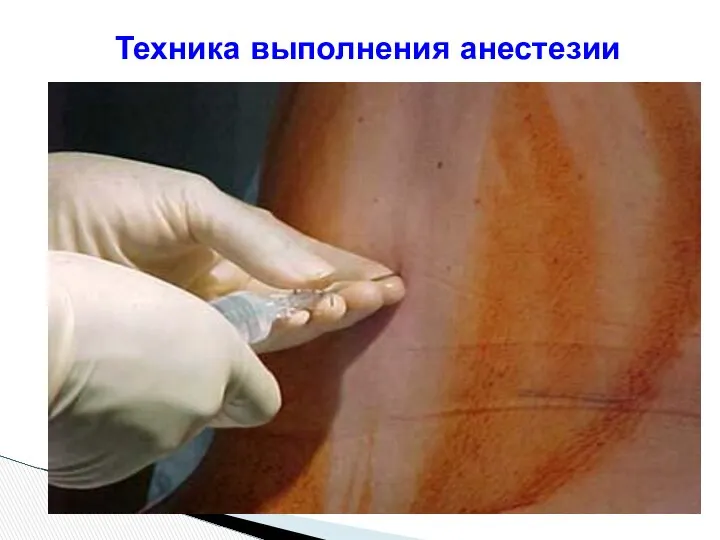
- 114. Техника выполнения анестезии
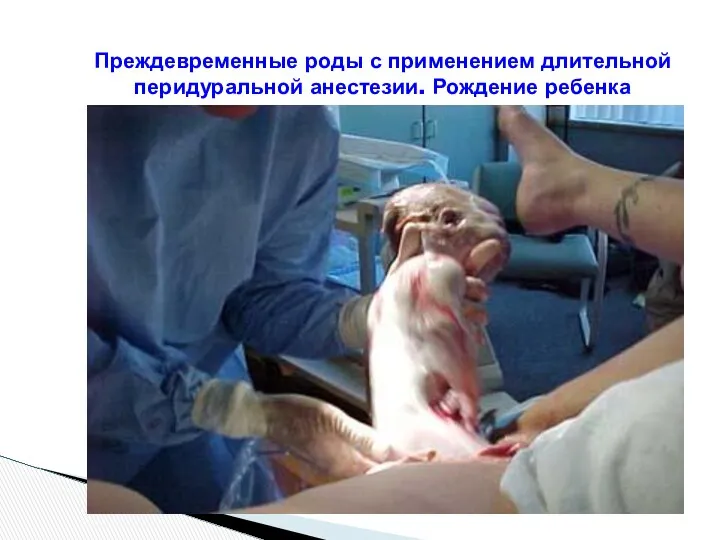
- 115. Преждевременные роды с применением длительной перидуральной анестезии. Рождение ребенка
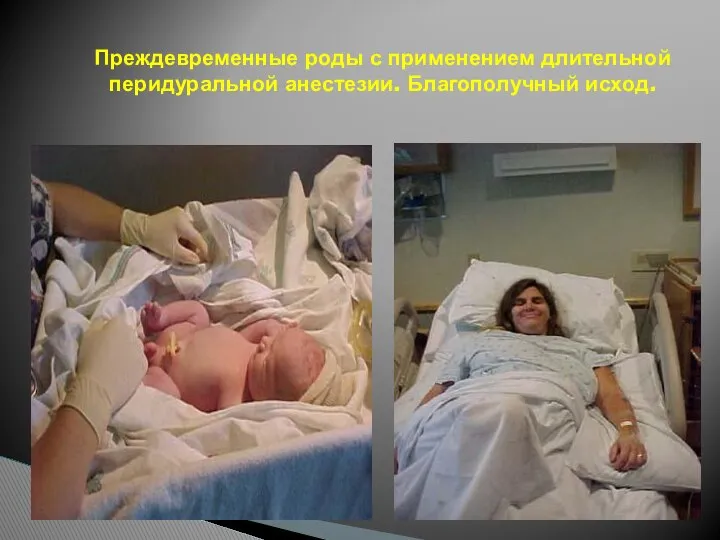
- 116. Преждевременные роды с применением длительной перидуральной анестезии. Благополучный исход.
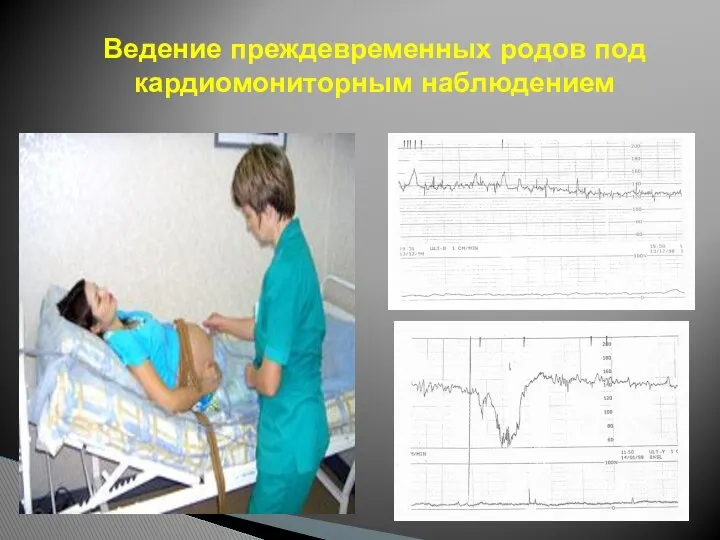
- 117. Ведение преждевременных родов под кардиомониторным наблюдением
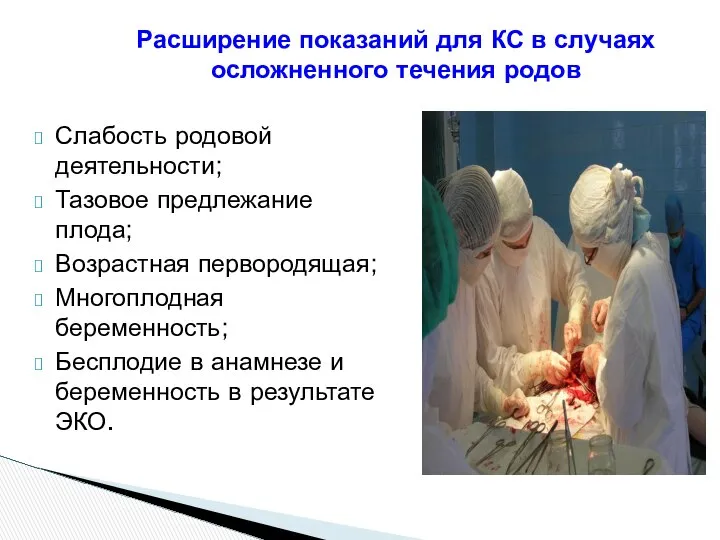
- 118. Расширение показаний для КС в случаях осложненного течения родов Слабость родовой деятельности; Тазовое предлежание плода; Возрастная
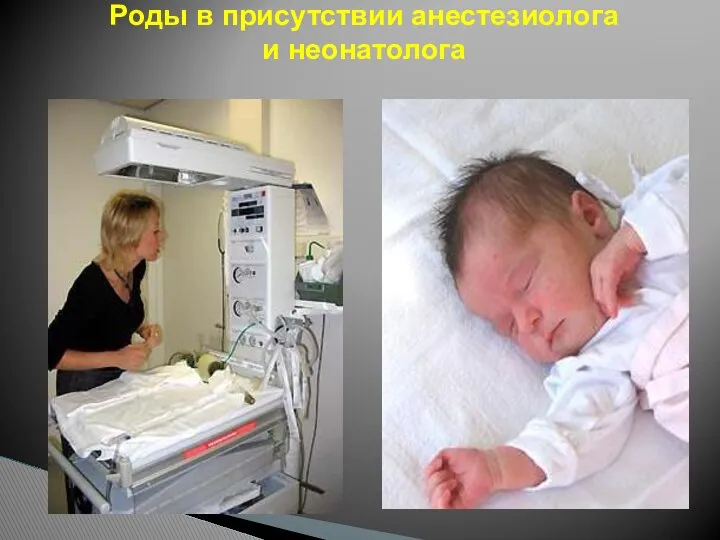
- 119. Роды в присутствии анестезиолога и неонатолога
- 120. Смена впитывающих одноразовых подкладных пеленок — 3 - 4 раза в день или по мере загрязнения;
- 121. Профилактика Факторы риска преждевременных родов
- 122. Перенашивание
- 123. План лекции Актуальность темы Определение переношенной беременности Диагностика Акушерская тактика Показания к операции КС при переношенной
- 124. Беременность называют переношенной, если ее длительность составляет 42 и более недель гестационного (менструального, акушерского) срока. Роды
- 125. Тенденция к перенашиванию (при сроке 41 нед. - 41 нед 6 дней); Истинное перенашивание (при 42
- 126. Позднее половое созревание; Нарушение менструальной функции; Инфантилизм; Перенесенные ранее детские инфекционные заболевания; Нарушения обмена веществ; Эндокринные
- 127. Точная диагностика перенашивания возможна только при наличии надежной информации о гестационном сроке: по дате последней менструации;
- 128. Уменьшение объема живота на 5-10 см, обычно после 290-го дня беременности (дегидратация); Увеличение плотности матки, что
- 129. Родоразрешение: Через естественные родовые пути (подготовка шейки матки); Кесарево сечение. Принципы ведения переношенной беременности
- 130. Темно-зеленая окраска кожи, плодных оболочек, пуповины; Мацерация кожи, особенно на руках и стопках («банные» стопы и
- 131. Зависит исключительно от имевшихся осложнений в родах. Перенашивание само по себе на дальнейшем здоровье не сказывается.
- 132. ЛИТЕРАТУРА ОСНОВНАЯ 1. ГИНЕКОЛОГИЯ: УЧЕБНИК / РЕД. Г.М. САВЕЛЬЕВА, В.Г. БРЕУСЕНКО. - М.: ГЭОТАР-МЕДИА, 2008 2.
- 134. Скачать презентацию























































































 Основные инфекционные болезни, их классификация и профилактика
Основные инфекционные болезни, их классификация и профилактика СПИД – смертельная угроза человечеству
СПИД – смертельная угроза человечеству Психологическая характеристика подросткового возраста
Психологическая характеристика подросткового возраста Незаконные эксперименты над людьми
Незаконные эксперименты над людьми Возрастные особенности младших школьников, подростков и юношей
Возрастные особенности младших школьников, подростков и юношей Основы частной патологии органов дыхания
Основы частной патологии органов дыхания Дифференциальная диагностика внематочной беременности
Дифференциальная диагностика внематочной беременности Онкологическое отделение хирургических методов лечения №5 (онкоурологии)
Онкологическое отделение хирургических методов лечения №5 (онкоурологии) ОРВИ
ОРВИ Хирургическая анатомия периферических сосудов. Операции на сосудах
Хирургическая анатомия периферических сосудов. Операции на сосудах Астанинская декларация
Астанинская декларация Генетические заболевания. Прогерия. Синдром Юнера Тана
Генетические заболевания. Прогерия. Синдром Юнера Тана Охрана, поддержка и поощрение грудного вскармливания в лечебнопрофилактических учреждениях родовспоможения и детства
Охрана, поддержка и поощрение грудного вскармливания в лечебнопрофилактических учреждениях родовспоможения и детства Внешние проявления различных патологических состояний
Внешние проявления различных патологических состояний Решение задач по количественным взаимосвязям в энергообеспеченности мышечной деятельности
Решение задач по количественным взаимосвязям в энергообеспеченности мышечной деятельности Этический кодекс фармацевта. Отношения фармацевта и общества
Этический кодекс фармацевта. Отношения фармацевта и общества Основы медицинской антропологии
Основы медицинской антропологии Дорсопатиялар
Дорсопатиялар Домашнее задание по цифровой стоматологии
Домашнее задание по цифровой стоматологии ДВС-синдром. Тромбогеморрагический синдром
ДВС-синдром. Тромбогеморрагический синдром Воспаление. Соотношение компонентов воспалительной реакции
Воспаление. Соотношение компонентов воспалительной реакции Атлас - стрептококковая инфекция
Атлас - стрептококковая инфекция Операция де Пальма
Операция де Пальма Эмоциональный ум
Эмоциональный ум Гнойничковые заболевания
Гнойничковые заболевания Влияние магнитных бурь на организм человека
Влияние магнитных бурь на организм человека Топография таза и операции на органах таза
Топография таза и операции на органах таза Свободная пересадка тканей
Свободная пересадка тканей