Содержание
- 2. Причины «острого живота» генитального происхождения Острые внутренние кровотечения: Внематочная беременность. Апоплексия яичника. Острое нарушение кровообращения внутренних
- 3. Некроз миоматозного узла Миома матки - наиболее часто встречающаяся доброкачественная опухоль внутренних половых органов. Некроз миоматозных
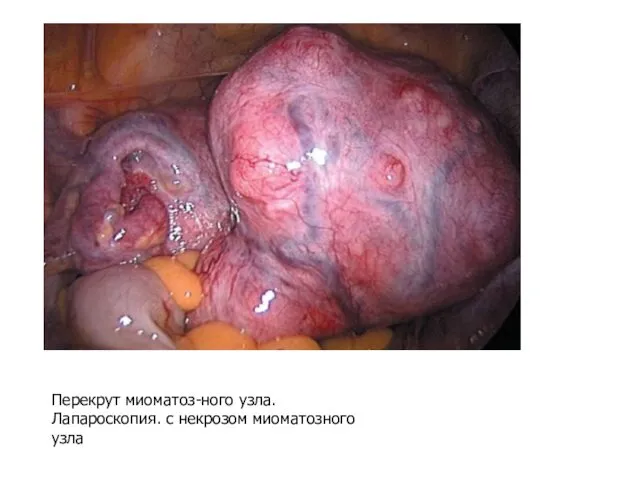
- 4. Перекрут миоматоз-ного узла. Лапароскопия. с некрозом миоматозного узла
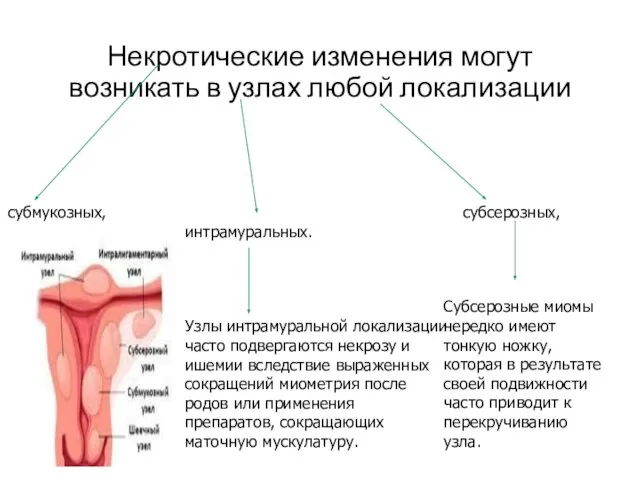
- 5. Некротические изменения могут возникать в узлах любой локализации интрамуральных. субмукозных, субсерозных, Узлы интрамуральной локализации часто подвергаются
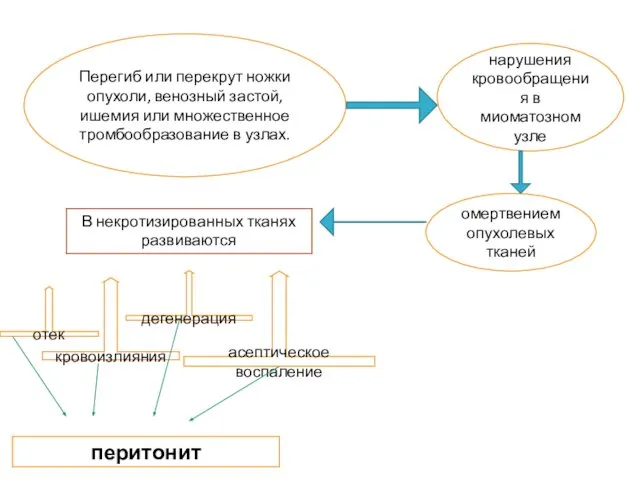
- 6. Перегиб или перекрут ножки опухоли, венозный застой, ишемия или множественное тромбообразование в узлах. нарушения кровообращения в
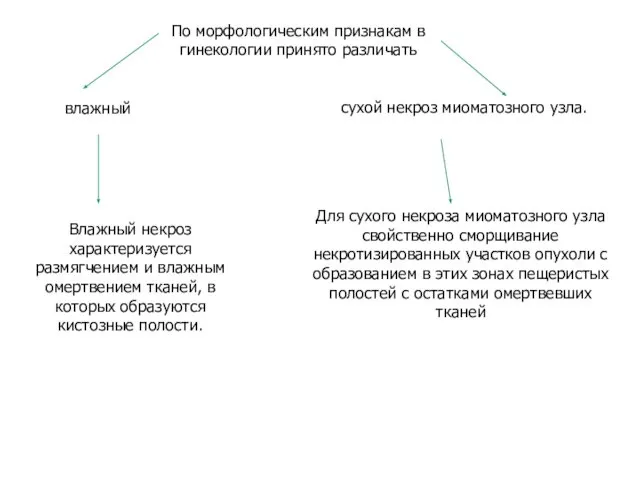
- 7. По морфологическим признакам в гинекологии принято различать влажный сухой некроз миоматозного узла. Для сухого некроза миоматозного
- 8. Клинические проявления некроза узла(ов) миомы матки 1 .Болевой синдром: острые, схваткообразные боли в нижних отделах живота
- 9. Гинекологическое исследование при некрозе узла миомы матки: увеличение размеров матки бугристая, причудливой формы матка, за счёт
- 10. Основные лабораторно-инструментальные методы диагностики некроза узла миомы: 1.Ультразвуковое исследование: наличие узла(ов) миомы матки признаки нарушения питания
- 11. При подозрении на некроз миоматозного узла требуется экстренная госпитализация и оказание хирургического пособия. При некрозе, обусловленном
- 12. Острые воспалительные заболевания придатков матки (ОВЗПМ) Острые воспалительные заболевания придатков матки - это воспалительные поражения маточных
- 13. Формы ОВЗПМ: острый катаральный сальпингит острый гнойный сальпингит и пельвиоперитонит острый сальпингоофорит с формированием тубоовариальных образований
- 14. Клинические проявления острых воспалительных заболеваний придатков матки боли в нижних отделах живота (97.8%) фебрильная и гектическая
- 15. Гинекологическое исследование: болезненность при тракциях за шейку матки увеличение или объёмное образование и резкая болезненность в
- 16. Основные методы диагностики острых воспалительных заболеваний придатков матки: гинекологическое исследование ультразвуковое исследование органов малого таза клинический
- 17. Лечение гнойных воспалительных заболеваний придатков матки предусматривает комплексную терапию: хирургическое вмешательство (лапароскопия, лапаротомия), направленное на устранение
- 18. Выбор хирургического доступа и объема зависит от следующих факторов: выраженности патологических изменений маточных труб, яичников, матки,
- 19. Медикаментозная терапия гнойных поражений придатков матки Препаратами выбора являются комбинации: Цефаллоспорины III или IV поколения +
- 21. Скачать презентацию














 Механизмы естественной неспецифической резистентности
Механизмы естественной неспецифической резистентности Эпидемиология и симптоматология хронических гепатитов и циррозов печени. Лабораторная и инструментальная диагностика
Эпидемиология и симптоматология хронических гепатитов и циррозов печени. Лабораторная и инструментальная диагностика Антибиотики. История открытия антибиотиков
Антибиотики. История открытия антибиотиков Интеллект и интеллектуальная недостаточность
Интеллект и интеллектуальная недостаточность Медициналық тәжірибедегі потенцияметрия
Медициналық тәжірибедегі потенцияметрия Специфика коррекционной работы с детьми с задержкой психического развития (ЗПР)
Специфика коррекционной работы с детьми с задержкой психического развития (ЗПР) Өкпе анатомиясы
Өкпе анатомиясы Воспаление
Воспаление Папилломавирусная инфекция. Лекция 25
Папилломавирусная инфекция. Лекция 25 Различные виды отравлений
Различные виды отравлений АИВ-инфекциясының терапиясы және алдын алуы
АИВ-инфекциясының терапиясы және алдын алуы Личная гигиена тяжелобольного пациента
Личная гигиена тяжелобольного пациента Экспертиза трудоспособности. Экспертиза временной и стойкой нетрудоспособности
Экспертиза трудоспособности. Экспертиза временной и стойкой нетрудоспособности Первая медицинская помощь при травмах опорно-двигательного аппарата
Первая медицинская помощь при травмах опорно-двигательного аппарата Патология терморегуляции
Патология терморегуляции Злоякісні лімфоми
Злоякісні лімфоми ЭКГ с фибрилляцией желудка
ЭКГ с фибрилляцией желудка Гельминтоздар
Гельминтоздар Иммунитет. Иммунитет түрлері
Иммунитет. Иммунитет түрлері Systematization of grammar: sequence of tenses theme:The classification of the tooth
Systematization of grammar: sequence of tenses theme:The classification of the tooth Аспекты информационного метаболизма. Принципы построения модели А в соционике
Аспекты информационного метаболизма. Принципы построения модели А в соционике Ампутации и экзартикуляции конечностей
Ампутации и экзартикуляции конечностей Сестринский процесс при острых аллергических заболеваниях
Сестринский процесс при острых аллергических заболеваниях Рак молочной железы
Рак молочной железы Лучевая диагностика рака желудка
Лучевая диагностика рака желудка Системы, формы, методы и виды массажа
Системы, формы, методы и виды массажа Паразитарные болезни и их профилактика
Паразитарные болезни и их профилактика Антропоцентризм және ойлаудың жаңа әдістері
Антропоцентризм және ойлаудың жаңа әдістері