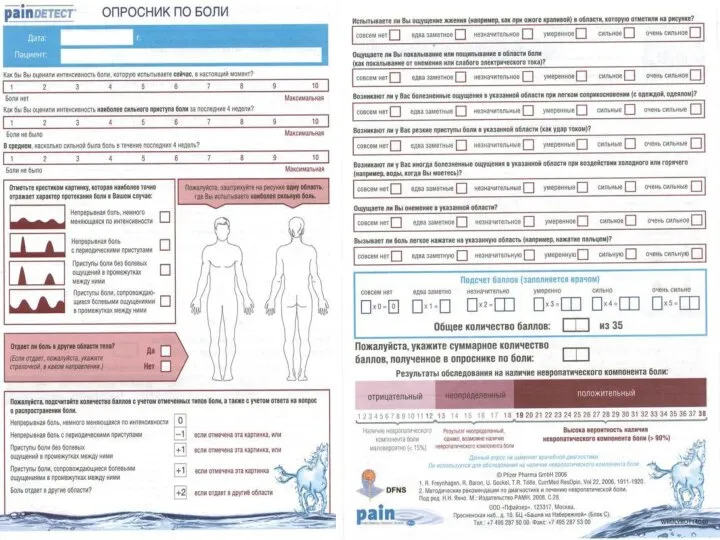
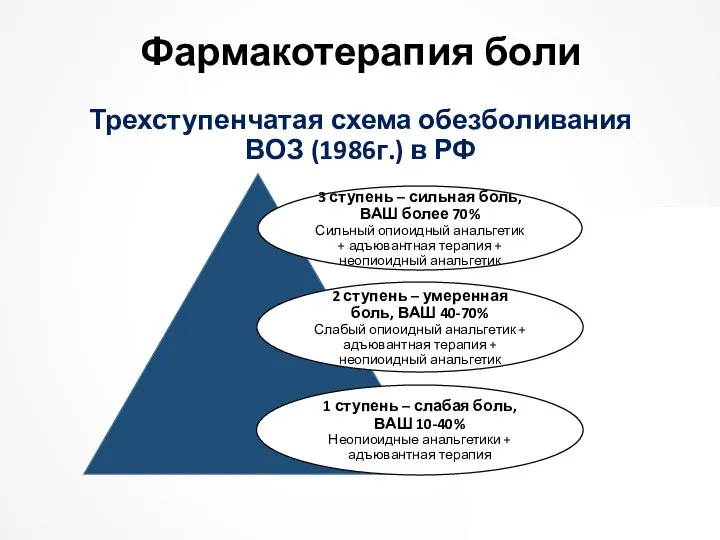
Неэффективность фармакотерапии 1 ступени – показание к переходу на 2 ступень.
Когда
боль у онкологических пациентов усиливается, несмотря на увеличение дозы обезболивающих препаратов, наступает второй этап лечения боли – добавление мягких опиоидных анальгетиков. Это трамал, трамадол, кодеин, дионин.
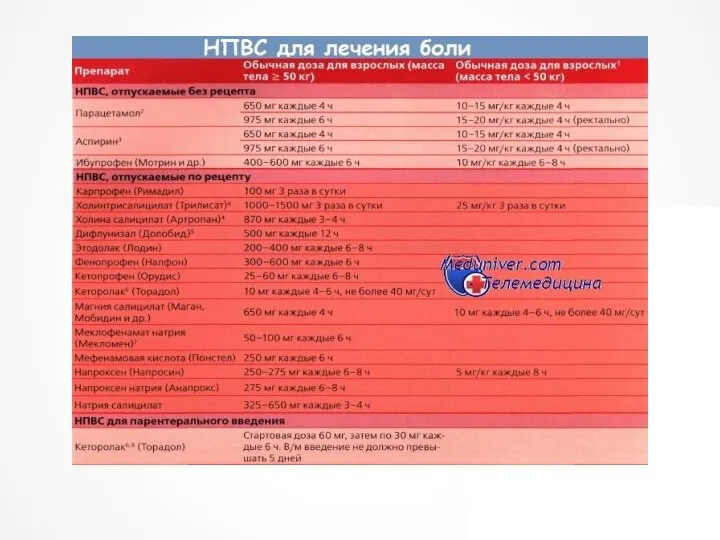
Трамадол используют в виде ретардных форм (10-12ч), капсул (50мг) или инъекционных форм (50 мг в 1 мл), действие которых не превышает 6ч. Суточная доза не должна быть более 400 мг.
В случае усиление ХБС и неэффективности трамадола, следующим является просидол. Таблетки 10, 20 мг, действие через 15-20 мин, длительность эффекта 4-6ч, раствор для инъекций 1% в ампулах по 1 мл. Начальная доза 20-40 мг.
Возможна комбинация НПВС и слабых опиоидов. Залдиар (парацетомол 325 мг + 37,5мг), солпадеин (парацетомол 500 мг + кодеин 8 мг + кофеин 30 мг).













 Бронхиальная астма
Бронхиальная астма Введение. Общая фармакология
Введение. Общая фармакология Современные принципы и методы лечения эндометриоза
Современные принципы и методы лечения эндометриоза Доступ к материалам по методикам лечения переломов Surgery Reference на AO сайте
Доступ к материалам по методикам лечения переломов Surgery Reference на AO сайте Что надо знать о психических заболеваниях
Что надо знать о психических заболеваниях Электромагнитное поле. Сверхвысокочастотная дециметроволновая терапия
Электромагнитное поле. Сверхвысокочастотная дециметроволновая терапия Биологически активные добавки к пище
Биологически активные добавки к пище Невербальные средства общения
Невербальные средства общения Сущность аутизма
Сущность аутизма Өзара қатынастарды орнату, психологиялық байланысқа түсу, тұлғаралық коммуникацияны сәтті жасау-психологиялық сценарий
Өзара қатынастарды орнату, психологиялық байланысқа түсу, тұлғаралық коммуникацияны сәтті жасау-психологиялық сценарий Детская речь как предмет научного изучения
Детская речь как предмет научного изучения 12-шаговые группы как дополнительный ресурс для клиента в терапии. Виды. Как работает программа
12-шаговые группы как дополнительный ресурс для клиента в терапии. Виды. Как работает программа Инфекционно-воспалительная заболеваемость в акушерстве
Инфекционно-воспалительная заболеваемость в акушерстве Обзор Европейских рекомендаций по лечению дислипидемий, 2016
Обзор Европейских рекомендаций по лечению дислипидемий, 2016 Патогенетически обоснованные принципы терапии при лечении беременных с анемией
Патогенетически обоснованные принципы терапии при лечении беременных с анемией Хроническое воспаление слюнных желез
Хроническое воспаление слюнных желез Профилактика гриппа и ОРВИ
Профилактика гриппа и ОРВИ Гастроэзофагальды рефлюкс ауруы, визуальды диагностикасы
Гастроэзофагальды рефлюкс ауруы, визуальды диагностикасы Современные подходы к проблеме алалии. Инновационные технологии в работе с неговорящими детьми
Современные подходы к проблеме алалии. Инновационные технологии в работе с неговорящими детьми Категории психического. Сознание, личность, деятельность, общение, поведение
Категории психического. Сознание, личность, деятельность, общение, поведение Травмы
Травмы Психические явления в трудовой деятельности человека
Психические явления в трудовой деятельности человека Интеллект. «Обычный». Множественный. Эмоциональный. Искусственный
Интеллект. «Обычный». Множественный. Эмоциональный. Искусственный Современные дезинфицирующие средства
Современные дезинфицирующие средства Нарушения памяти, внимания, интеллекта
Нарушения памяти, внимания, интеллекта Злокачественные опухоли кожи + опухоли головы и шеи
Злокачественные опухоли кожи + опухоли головы и шеи Красная щётка и полынь в мицеллах
Красная щётка и полынь в мицеллах Оказание первой помощи при кровотечениях
Оказание первой помощи при кровотечениях