Содержание
- 2. 20% среди опухолей гениталей Заболеваемость 10 на 100000 Высокий процент рецидивов 96% РЯ отличает быстрое и
- 3. Виды Рака яичника Первичный рак яичников составляет около 5%; опухоль с самого начала имеет злокачественный характер;
- 4. Виды Рака яичника Вторичный рак яичников 80-85% случаев; представляет собой малигнизированную опухоль яичника; злокачественный рост возникает
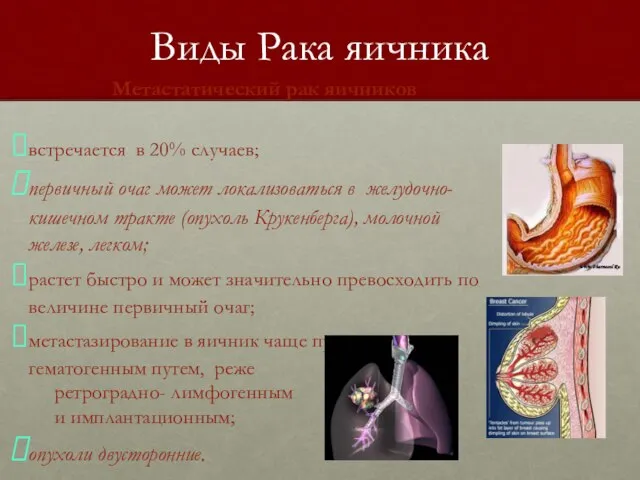
- 5. Виды Рака яичника Метастатический рак яичников встречается в 20% случаев; первичный очаг может локализоваться в желудочно-кишечном
- 6. Факторы риска
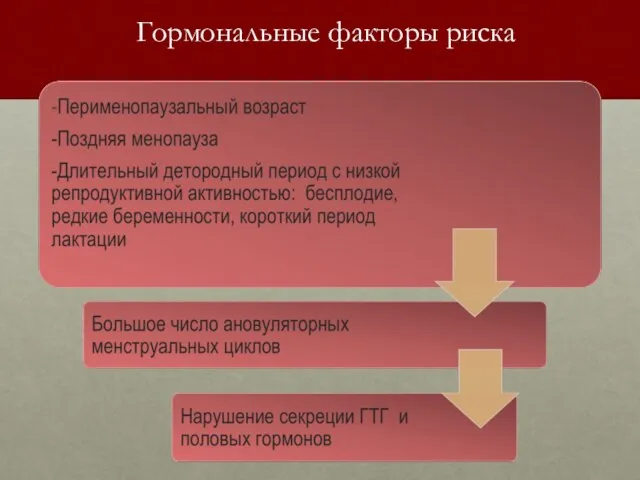
- 7. Гормональные факторы риска
- 8. Риск РЯ на 30-60% ниже у женщин, рожавших 3 раза и более
- 9. Гормональные факторы риска
- 10. Риск рака яичника ниже на 50% у женщин длительно кормивших грудью.
- 11. Алиментарные факторы
- 12. Женщины в пери- и постменопаузе с гормональными и метаболическими нарушениями; Женщины с доброкачественными опухолями матки и
- 13. Гистологические виды Серозные опухоли: Злокачественные : аденокарцинома, папиллярная аденокарцинома, папиллярная цистаденокарцинома, поверхностная папиллярная аденокарцинома, аденокарцинофиброма. .
- 14. Гистологические виды Муцинозные опухоли, эндоцервикально- и кишечноподобного типа: Злокачественные : аденокарцинома, цистаденокарцинома, аденокарцинофиброма, цистаденокарцинофиброма.
- 15. Гистологические виды Светлоклеточные (мезонефроидные) опухоли: Злокачественные : аденокарцинома, аденокарцинофиброма, цистаденокарцинофиброма. Пограничные : кистозная опухоль, аденофиброма, цистаденофиброма.
- 16. Гистологические виды Плоскоклеточные опухоли. Смешанные эпителиальные опухоли (из 2 и более главных типов эпителиальных опухолей): Злокачественные
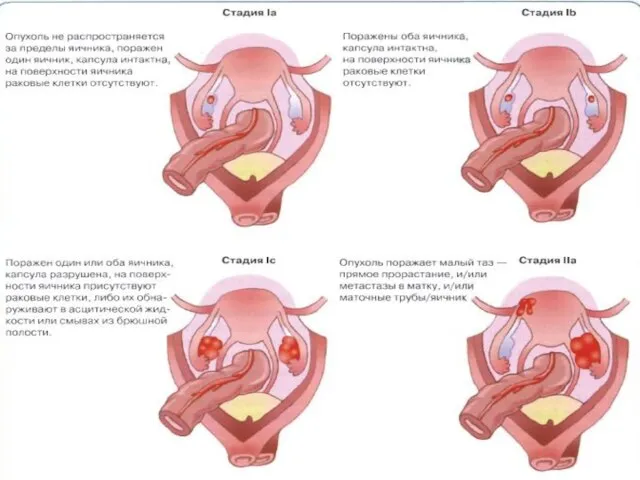
- 17. Классификация рака яичников стадирование по классификации AJCC I Стадия – опухоль ограничена яичниками Ia - опухоль
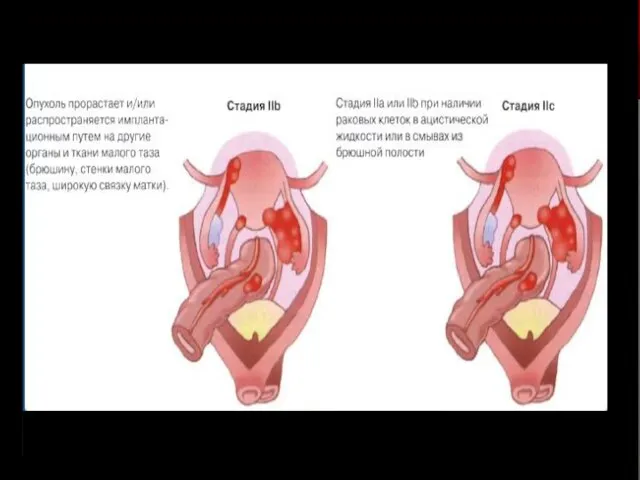
- 18. Классификация рака яичников стадирование по классификации AJCC II Стадия – опухоль распространяется на структуры малого таза
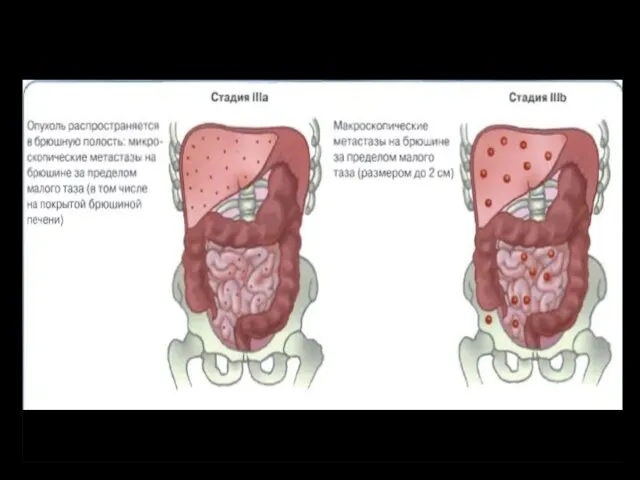
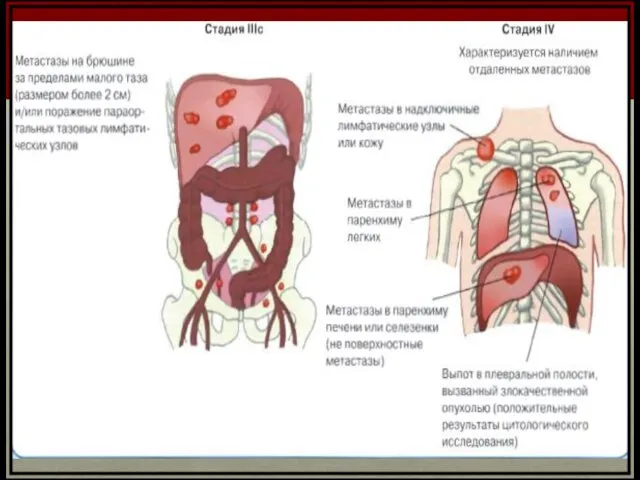
- 19. Классификация рака яичников стадирование по классификации AJCC III Стадия – распространение на брюшную полость и/или регионарные
- 20. Классификация рака яичников IV стадия – отдаленные метастазы Метастазирование Имплантационные Лимфогенный (при дисгерминомах – основной путь)
- 25. Клиническая картина Увеличение живота в объеме; Боль внизу живота; Нарушение менструального цикла; Патологические выделения из половых
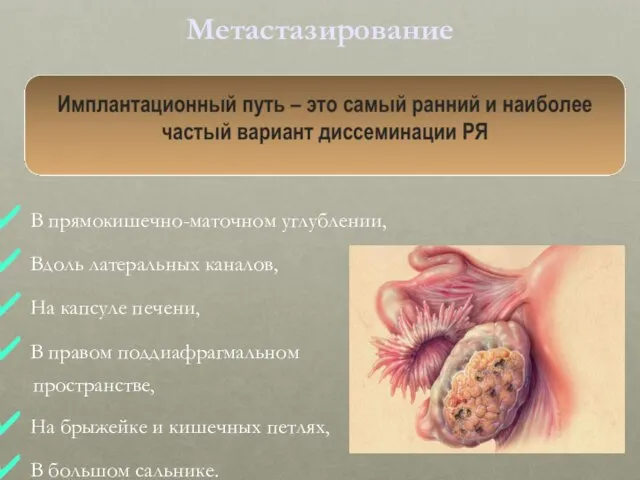
- 26. Метастазирование В прямокишечно-маточном углублении, Вдоль латеральных каналов, На капсуле печени, В правом поддиафрагмальном пространстве, На брыжейке
- 27. Метастазирование Лимфогенное 1. Забрюшинные лимфоузлы 2. Поясничные лимфоузлы 3. Тазовые лимфоузлы Гематогенное 1. Печень 2. Легкие
- 28. Диагностика
- 29. Диагностика
- 30. Диагностика
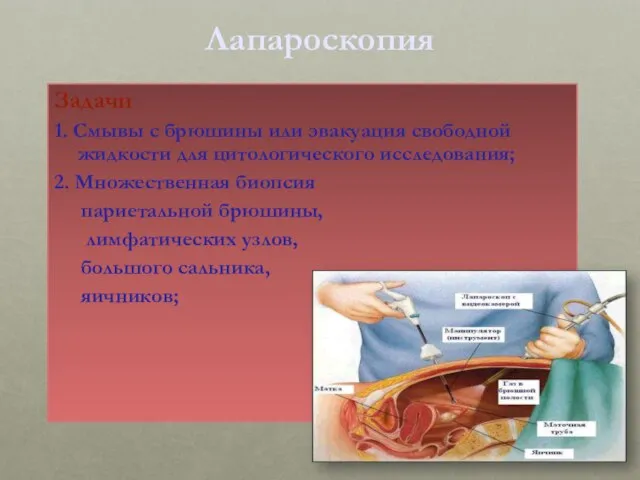
- 31. Лапароскопия Задачи 1. Смывы с брюшины или эвакуация свободной жидкости для цитологического исследования; 2. Множественная биопсия
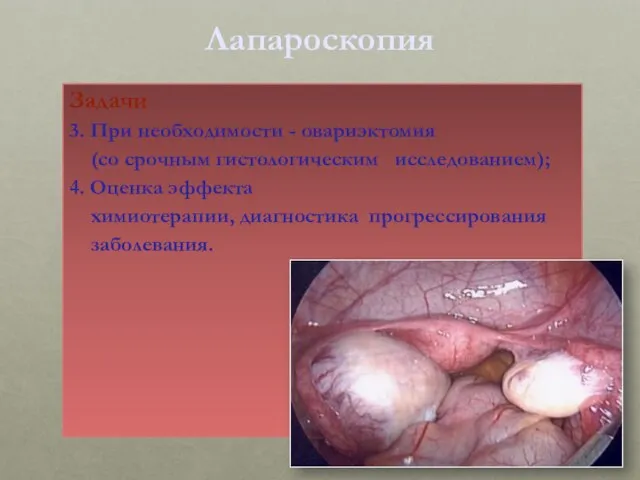
- 32. Лапароскопия Задачи 3. При необходимости - овариэктомия (со срочным гистологическим исследованием); 4. Оценка эффекта химиотерапии, диагностика
- 33. Комбинированное лечение: Хирургическое вмешательство + Полихимиотерапия По показаниям Лучевая терапия Лечение
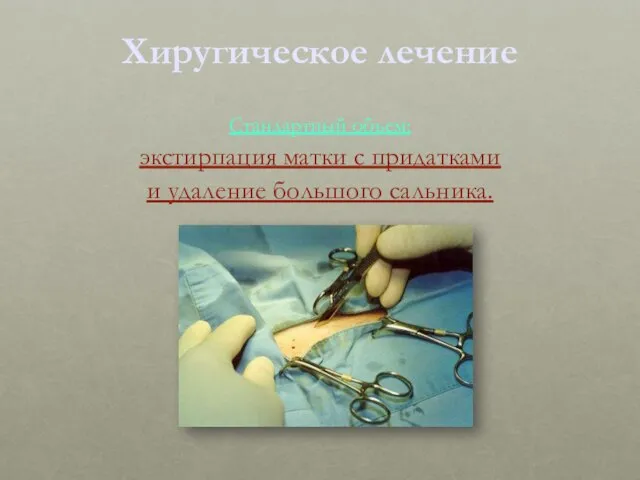
- 34. Хиругическое лечение Стандартный объем: экстирпация матки с придатками и удаление большого сальника.
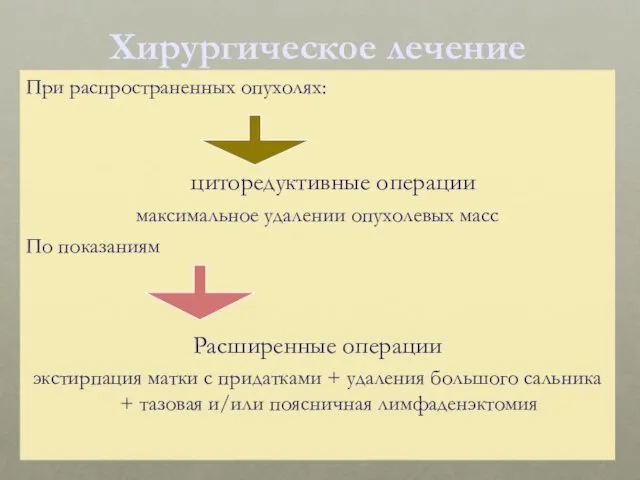
- 35. При распространенных опухолях: циторедуктивные операции максимальное удалении опухолевых масс По показаниям Расширенные операции экстирпация матки с
- 36. Химиотерапия Проводят после радикальных или циторедуктивных операций. Комбинированное лечение начинают с ХТ: при выраженной интоксикации; при
- 37. Химиотерапия Эффективность схемы оценивают после 2-3 курсов. При наличии эффекта лечение продолжают, при отсутствии – меняют
- 38. Лучевая терапия Показания Множественная резистентность опухоли к ХТ Ограничение возможностей хирургического лечения. Размеры остаточной опухоли после
- 39. Лучевая терапия
- 40. Профилактика Выявление групп риска, прием ОК, борьба с бесплодием и редкими беременностями
- 41. Профилактика Грудное вскармливание: период лактации не менее года
- 42. Профилактика Борьба с лишним весом
- 44. Скачать презентацию



























 Лечение костномозговой формы острой лучевой болезни
Лечение костномозговой формы острой лучевой болезни Первичная профилактика сосудистой деменции
Первичная профилактика сосудистой деменции Выделение. Физиология почек
Выделение. Физиология почек Влияние шампуня на состояние волос человека
Влияние шампуня на состояние волос человека Паллиативная помощь
Паллиативная помощь Здоровое питание – активное долголетие
Здоровое питание – активное долголетие Работа МО в системе ОМС Организация и порядок проведения ЭКМП в МО
Работа МО в системе ОМС Организация и порядок проведения ЭКМП в МО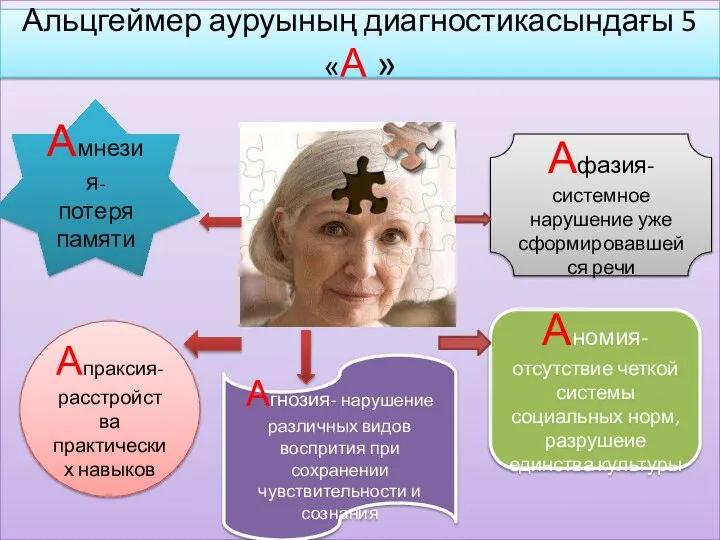 Диагностика болезни Альцгеймера
Диагностика болезни Альцгеймера Методы обработки труднопроходимых корневых каналов
Методы обработки труднопроходимых корневых каналов Синтетические противомикробные средства
Синтетические противомикробные средства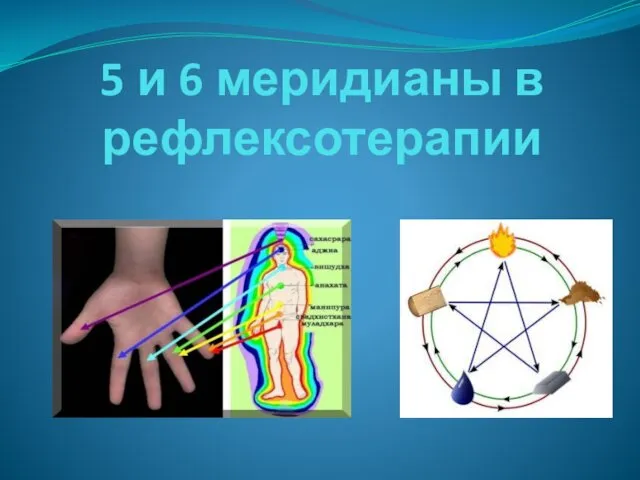 5 и 6 меридианы в рефлексотерапии. Система у-син
5 и 6 меридианы в рефлексотерапии. Система у-син Дошкольный возраст. Педиатрия
Дошкольный возраст. Педиатрия Операция Боари
Операция Боари Патофизиология печени
Патофизиология печени Коронавирус. Профилактика коронавирусной инфекции
Коронавирус. Профилактика коронавирусной инфекции Догляд за хворими з хірургічними захворюваннями і ушкодженнями кінцівок
Догляд за хворими з хірургічними захворюваннями і ушкодженнями кінцівок Гепатит С
Гепатит С Областной перинатальный центр
Областной перинатальный центр Психология успеха в бизнесе
Психология успеха в бизнесе Двигательная сфера
Двигательная сфера Чувствительность и её нарушения
Чувствительность и её нарушения Псориаз. Определение
Псориаз. Определение Теория психоанализа Зигмунда Фрейда
Теория психоанализа Зигмунда Фрейда Сравнительное исследование депрессивных состояний у мужчин и женщин при помощи методики «Шкалы депрессии» А. Бека
Сравнительное исследование депрессивных состояний у мужчин и женщин при помощи методики «Шкалы депрессии» А. Бека Көмекші (жадығаттар) материалдар. Қалыптық (жадығаттар) материалдар. Балауыздар. Жіктелуі. Құрамы, қасиеті және қолданыстары
Көмекші (жадығаттар) материалдар. Қалыптық (жадығаттар) материалдар. Балауыздар. Жіктелуі. Құрамы, қасиеті және қолданыстары Види, типи і форми професійного спілкування
Види, типи і форми професійного спілкування Forensic medicine
Forensic medicine CDL. Ауру анамнезі
CDL. Ауру анамнезі