Содержание
- 2. Доли печени Правая доля Левая доля, которая включает квадратную долю Хвостатая доля Анатомические ориентиры долей печени:
- 3. Сегменты печени 1 сегмент представляет собой хвостатую долю; От 2 сегмента левой доли он отделен выемкой
- 4. Сегменты печени 5 сегмент – передний нижний сегмент правой доли. Расположен на 1,5 - 2 см
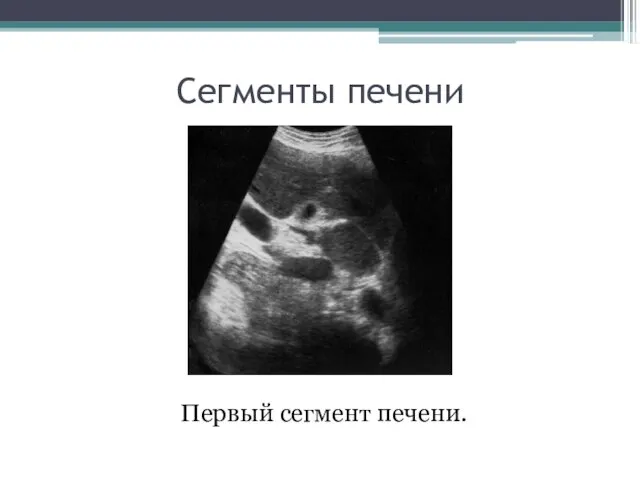
- 6. Сегменты печени Первый сегмент печени.
- 7. Кровоснабжение печени Кровоснабжение печени представлено артериальной и венозной системой, которые имеют приводящие и отводящие сосуды. A.
- 8. Кровоснабжение печени По воротной вене поступает примерно 2/3 объема крови, которые собираются из сосудов кишечника, селезенки,
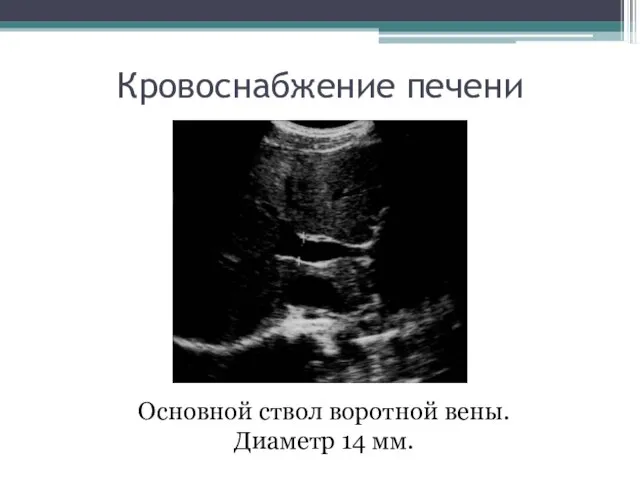
- 9. Кровоснабжение печени Основной ствол воротной вены. Диаметр 14 мм.
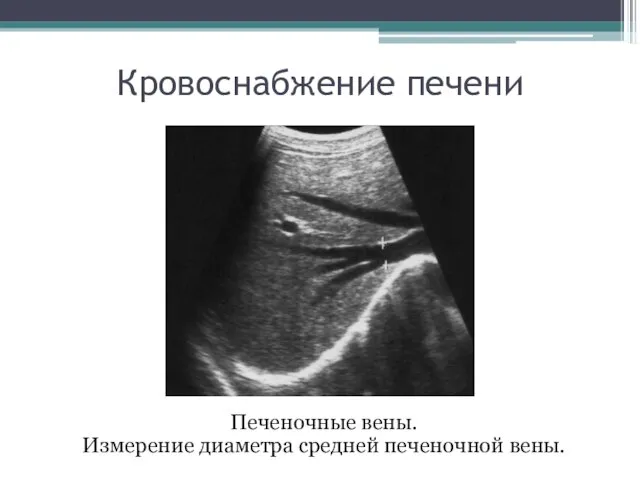
- 10. Кровоснабжение печени Печеночные вены. Измерение диаметра средней печеночной вены.
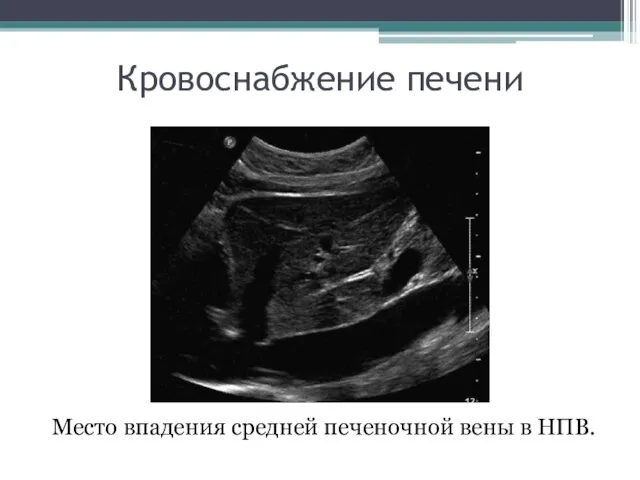
- 11. Кровоснабжение печени Место впадения средней печеночной вены в НПВ.
- 12. Подготовка к исследованию печени Исследование проводится строго натощак В течение 3 дней рекомендуется прием препаратов: активированный
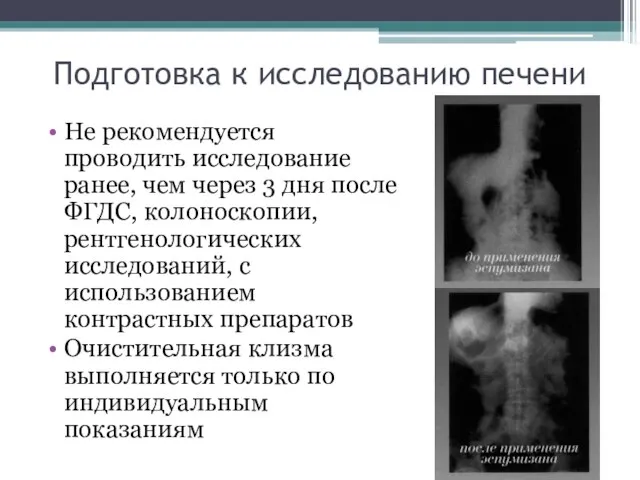
- 13. Подготовка к исследованию печени Не рекомендуется проводить исследование ранее, чем через 3 дня после ФГДС, колоноскопии,
- 14. Методика исследования печени: Осмотр проводится в положении лежа на спине при поверхностном дыхании. Обязателен осмотр в
- 15. Методика исследования печени: Параметры, оцениваемые при исследование печени: - оценка положения, формы , контуров, наличия анатомических
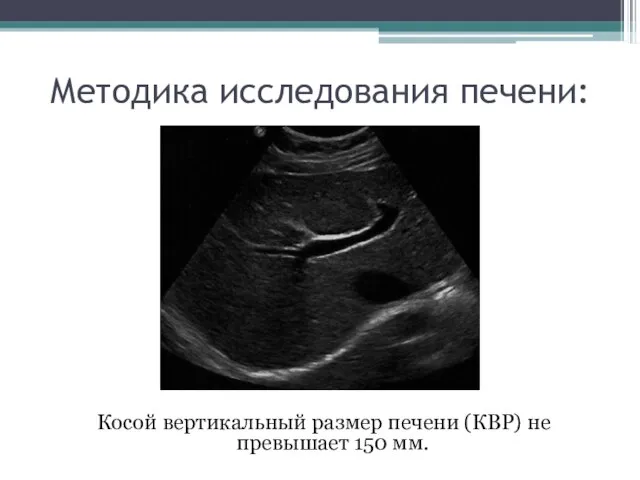
- 16. Методика исследования печени: Косой вертикальный размер печени (КВР) не превышает 150 мм.
- 17. Методика исследования печени: Толщина правой доли печени не превышает 120-125 мм.
- 18. Методика исследования печени: Кранио-каудальный размер левой доли не более 100 мм. Толщина левой доли не более
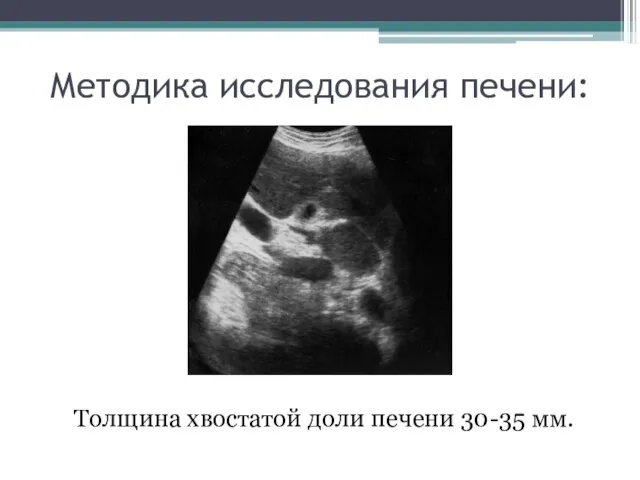
- 19. Методика исследования печени: Толщина хвостатой доли печени 30-35 мм.
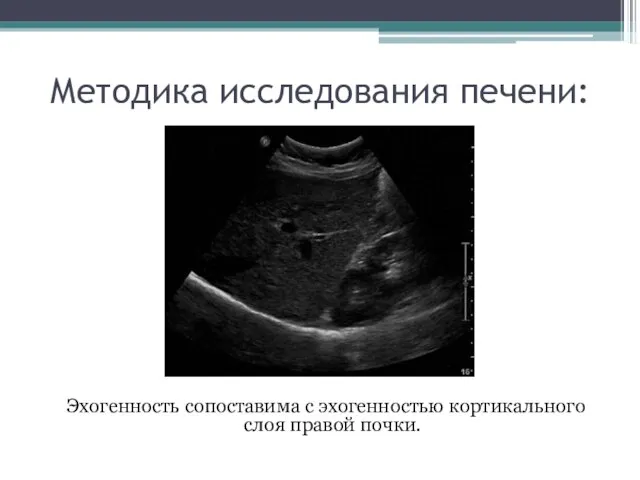
- 20. Методика исследования печени: Эхогенность сопоставима с эхогенностью кортикального слоя правой почки.
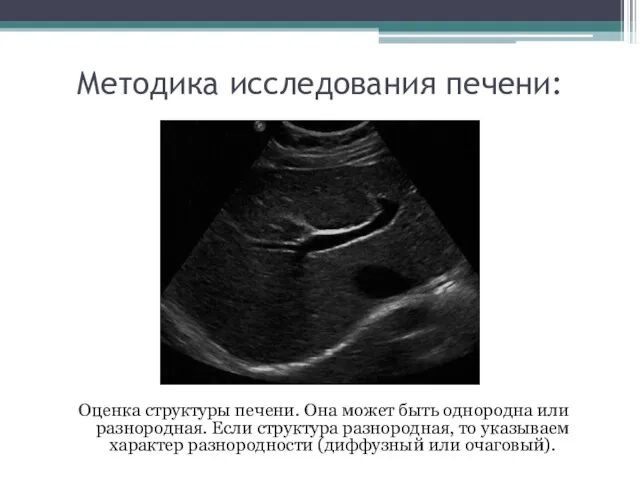
- 21. Методика исследования печени: Оценка структуры печени. Она может быть однородна или разнородная. Если структура разнородная, то
- 22. Методика исследования печени: Измерение сосудов: Воротная вена 8-14 мм Печеночные вены 6-10 мм Печеночная артерия 4-6
- 23. Признаки неизмененной ультразвуковой картины печени: Размеры печени не изменены Контуры ровные Нижний край печени острый, до
- 24. Аномалии развития печени Аномалии количества: Агенезия – несовместима с жизнью Агенезия одной из долей печени –
- 25. Добавочная доля печени
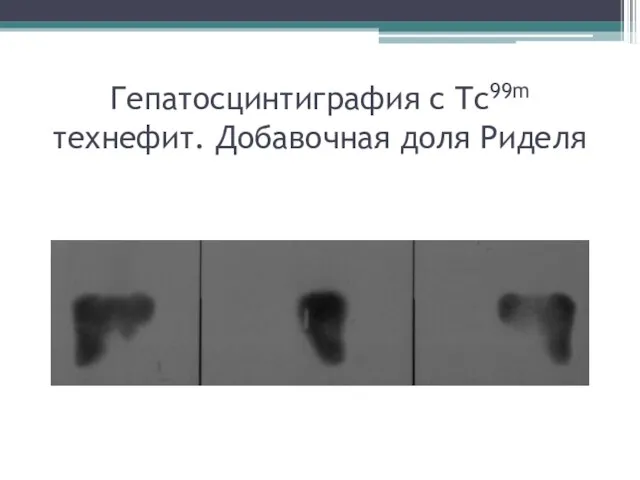
- 26. Гепатосцинтиграфия с Tc99m технефит. Добавочная доля Риделя
- 27. Заболевания печени диффузного характера Острый гепатит: Вирусный гепатит А,В,С, бактериальный, паразитарный Токсический гепатит 75% больных, перенесших
- 28. Ультразвуковые признаки острого гепатита Форма печени не меняется Контуры печени ровные, четкие, нижний край острый или
- 29. Токсические гепатиты Развиваются у лиц, работающих с токсическими веществами такими как свинец, мышьяк, золото, фосфор, ртуть,
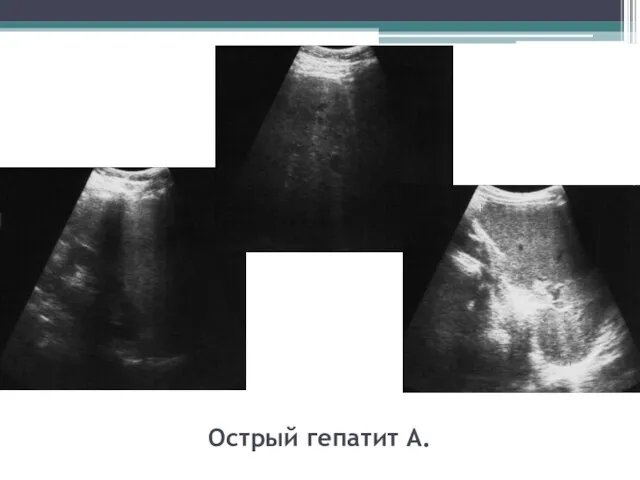
- 30. Острый гепатит А.
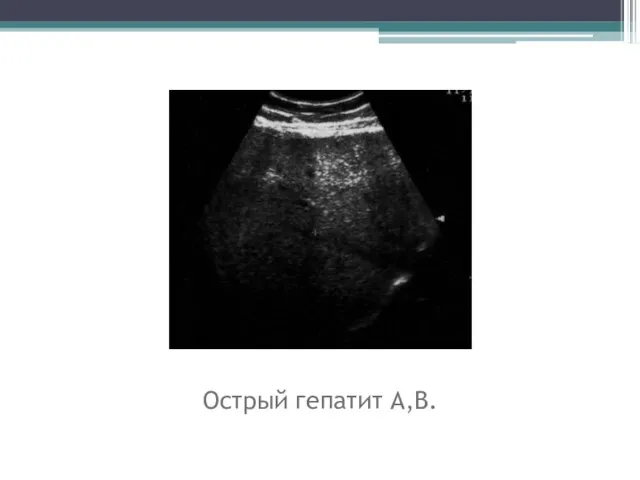
- 31. Острый гепатит А,В.
- 32. Хронический гепатит Это хронический воспалительный процесс, который протекает без улучшения в течение 6 месяцев. Изменение печени
- 33. Ультразвуковые признаки хронического гепатита Форма печени не изменяется Контуры ровные, четкие Капсула печени дифференцируется плохо Диафрагма
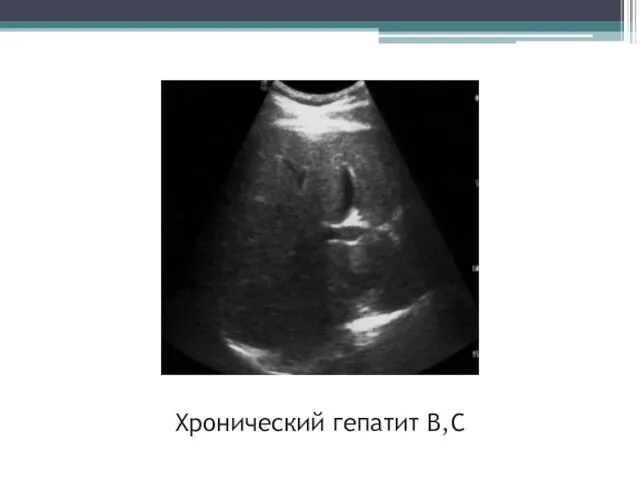
- 34. Хронический гепатит В,С
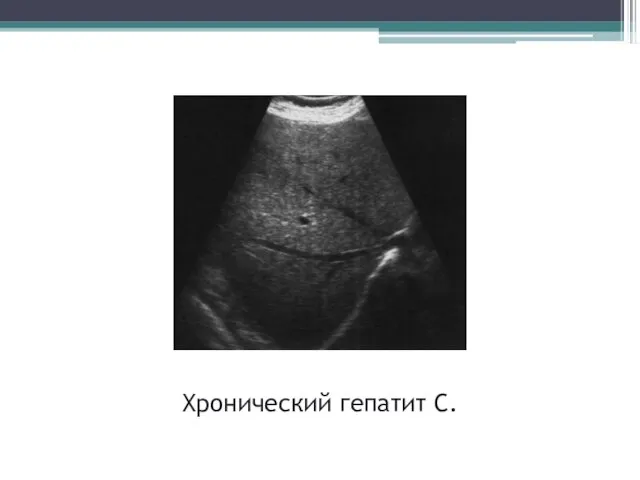
- 35. Хронический гепатит С.
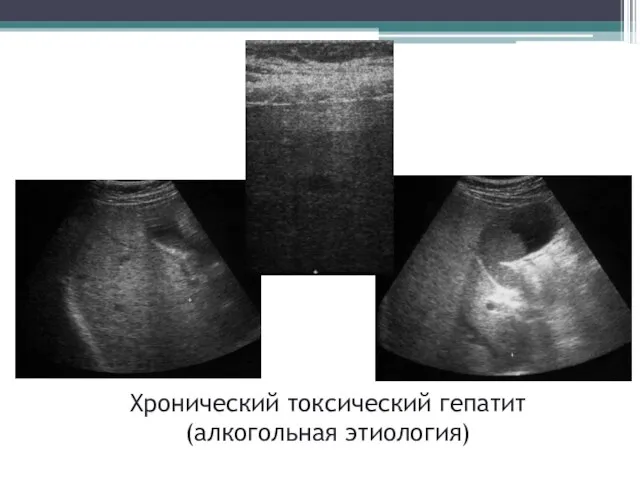
- 36. Хронический токсический гепатит (алкогольная этиология)
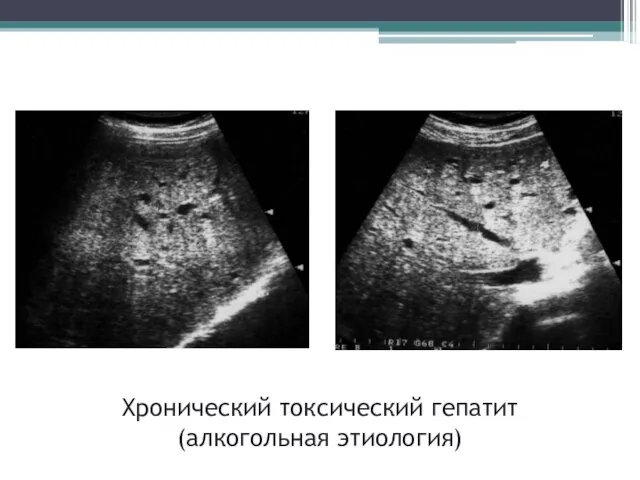
- 37. Хронический токсический гепатит (алкогольная этиология)
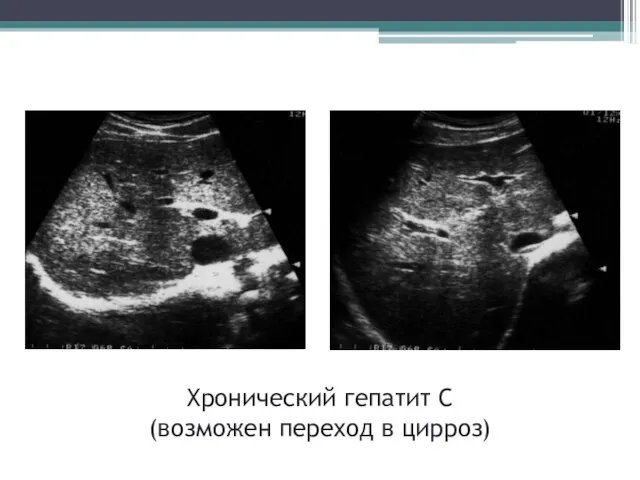
- 38. Хронический гепатит С (возможен переход в цирроз)
- 39. Цирроз печени В начальной стадии заболевания цирроз печени характеризуется неспецифическими диффузными изменениями, которые практически не отличаются
- 40. Ультразвуковая картина цирроза печени Форма печени меняется в зависимости от стадии, выраженности атрофии правой и левой
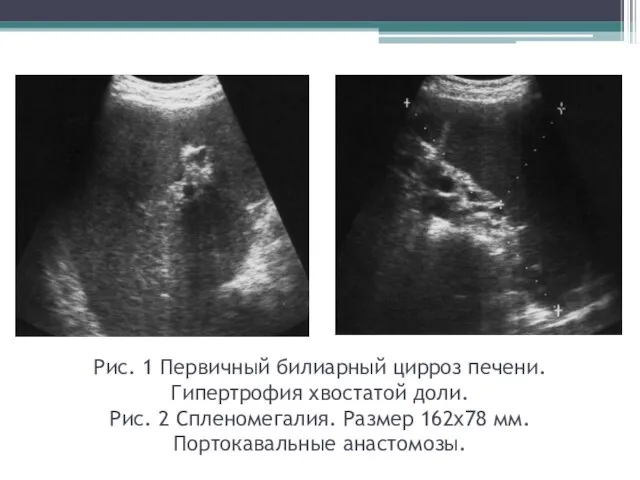
- 41. Рис. 1 Первичный билиарный цирроз печени. Гипертрофия хвостатой доли. Рис. 2 Спленомегалия. Размер 162х78 мм. Портокавальные
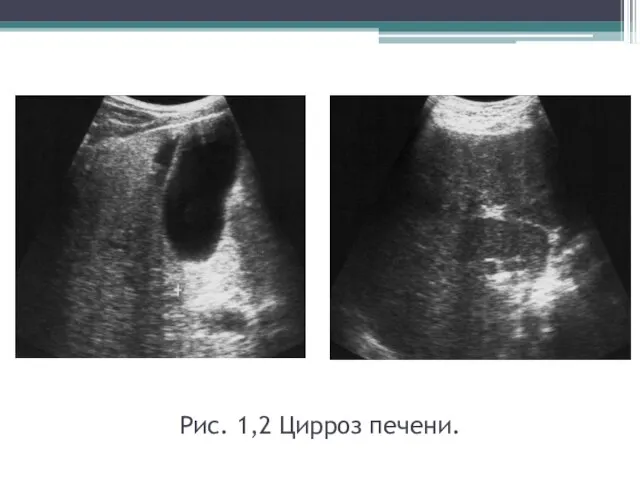
- 42. Рис. 1,2 Цирроз печени.
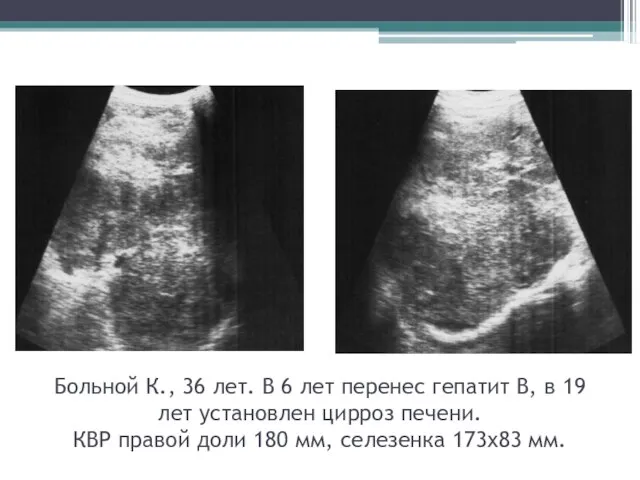
- 43. Больной К., 36 лет. В 6 лет перенес гепатит В, в 19 лет установлен цирроз печени.
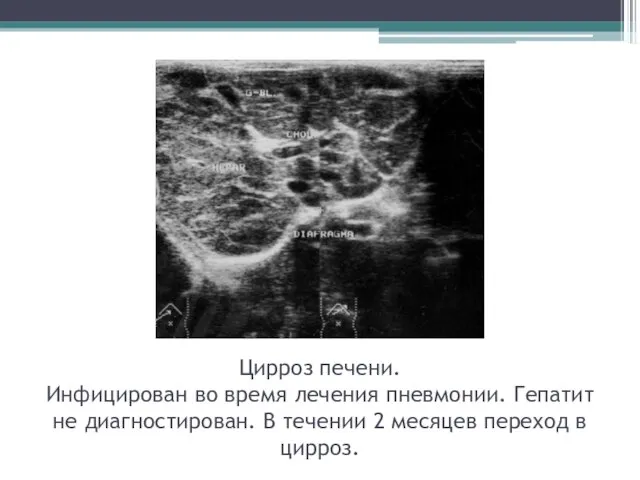
- 44. Цирроз печени. Инфицирован во время лечения пневмонии. Гепатит не диагностирован. В течении 2 месяцев переход в
- 45. Жировая инфильтрация печени Это синдром, характеризующийся длительными значительным накоплением триглицеридов в гепатоцитах. Основными причинами развития жировой
- 46. Жировая инфильтрация печени Заболевание встречается чаще у мужчин среднего и пожилого возраста. Длительное время может протекать
- 47. Жировая инфильтрация печени: Формы жировой инфильтрации: Диффузная – практически равномерное поражение всех отделов печени Очаговая –
- 48. Диффузная форма жировой инфильтрации печени Форма печени не меняется Контуры ровные, четкие Капсула видна плохо Размеры
- 49. Диффузная форма жировой инфильтрации печени Повышение эхогенности может быть от незначительного до выраженного. Могут определяться участки
- 50. Диффузная форма жировой инфильтрации печени Структура не изменяется или может стать мелко зернистой. В отдельных случаях
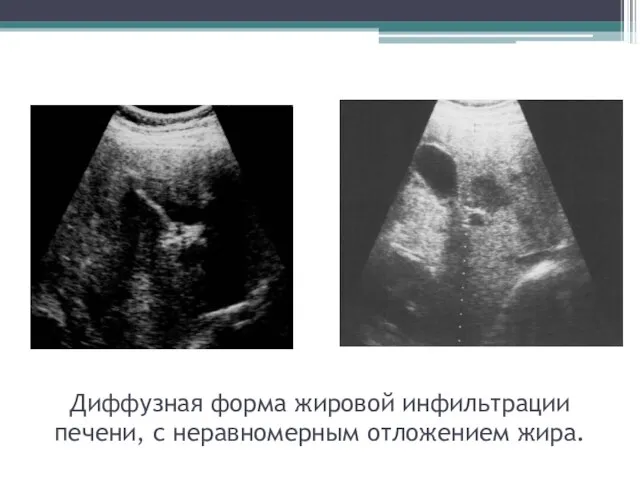
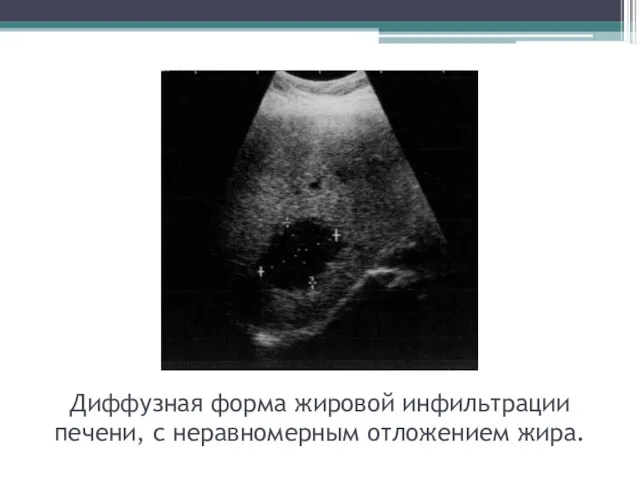
- 51. Диффузная форма жировой инфильтрации печени, с неравномерным отложением жира.
- 52. Диффузная форма жировой инфильтрации печени, с неравномерным отложением жира.
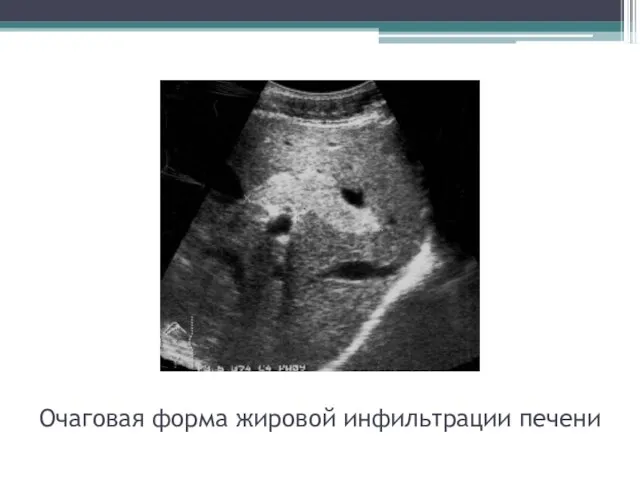
- 53. Очаговая форма жировой инфильтрации печени
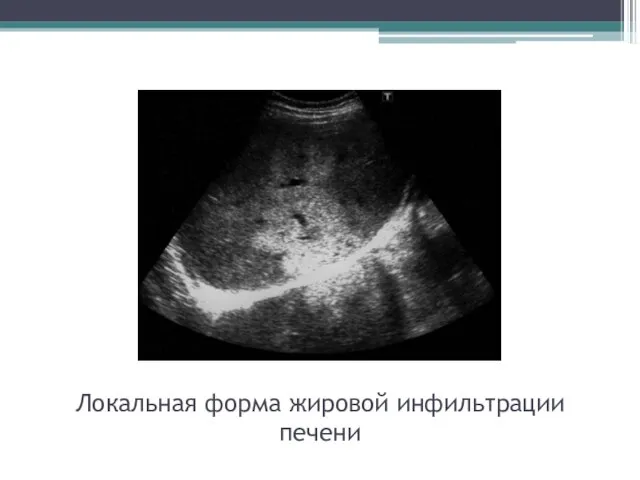
- 54. Локальная форма жировой инфильтрации печени
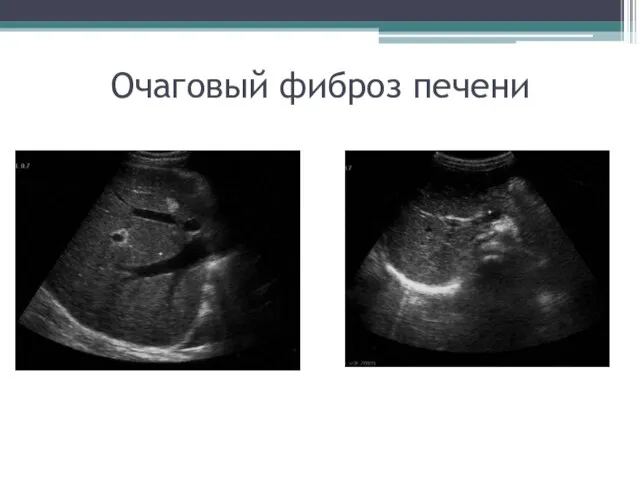
- 55. Очаговый фиброз печени
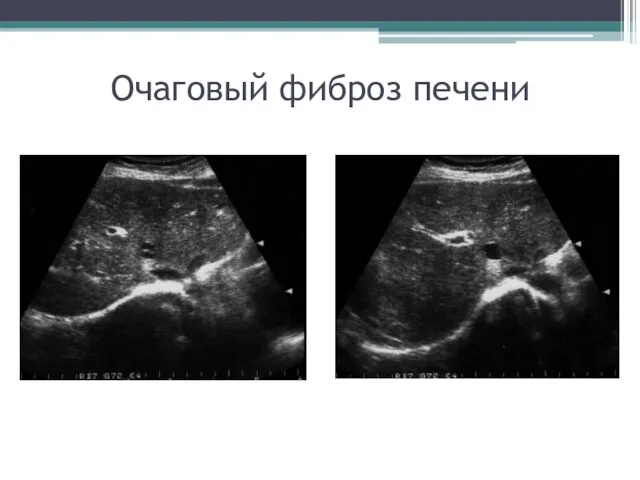
- 56. Очаговый фиброз печени
- 57. Наследственные заболевания, сопровождающиеся гепатомегалией Синдром Беквита-Видемана: увеличение печени сопровождается увеличением почек, поджелудочной железы, вилочковой железы, матки,
- 58. 5. Гепатолентикулярная дегенерация или болезнь Коновалова-Вильсона: болезнь обусловлена наследственным нарушением синтеза церуллоплазмина (фермент, синтезируемый гепатоцитами) и
- 59. Очаговые кистозные образования печени Доброкачественные кистозные образования делятся на 2 группы: - врожденные кисты (простые солитарные
- 60. Ультразвуковые признаки простой солитарной кисты Это анэхогенное образование, округлой или овальной формы Четко определяется капсула на
- 61. Простая солитарная киста печени В режиме ЦДК в стенке кисты признаков кровотока нет. Кисты могут давать
- 62. Простая солитарная киста печени При небольших размерах кист структура печени в целом не изменяется. При больших
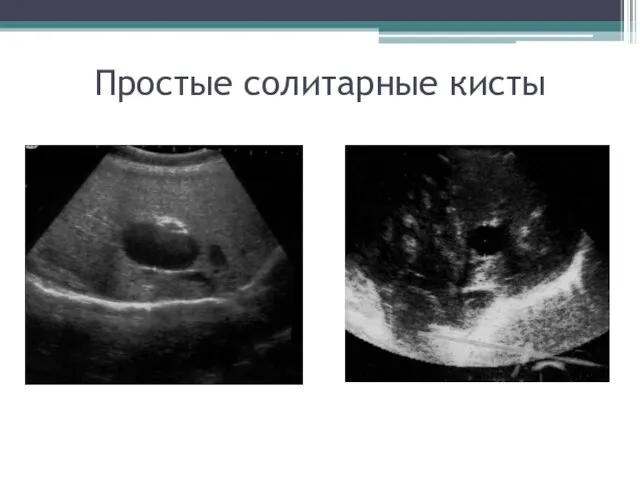
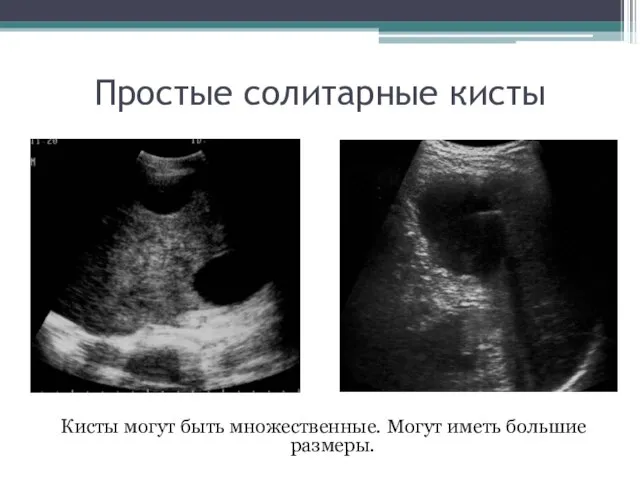
- 63. Простые солитарные кисты
- 64. Кисты могут быть множественные. Могут иметь большие размеры. Простые солитарные кисты
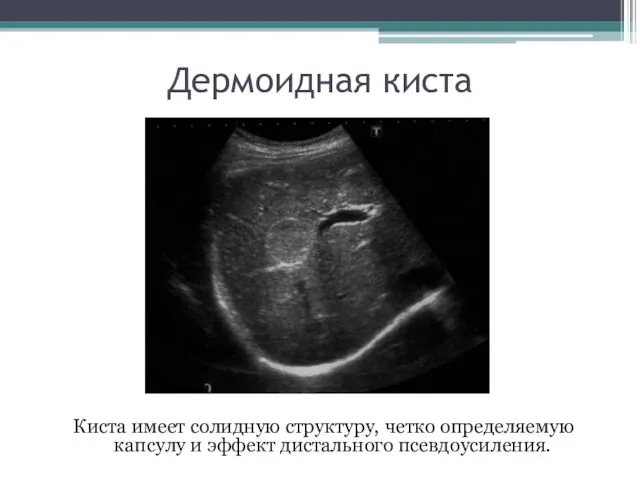
- 65. Дермоидная киста Очень редко встречаются кисты, имеющие солидную структуру, хорошо определяемую капсулу и эффект дистального усиления
- 66. Дермоидная киста Киста имеет солидную структуру, четко определяемую капсулу и эффект дистального псевдоусиления.
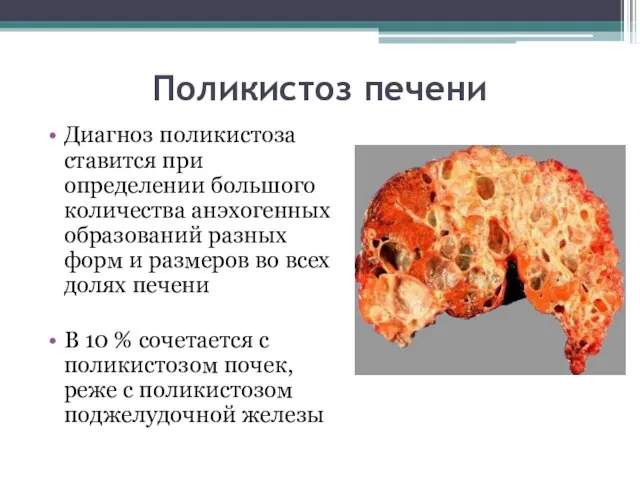
- 67. Поликистоз печени Диагноз поликистоза ставится при определении большого количества анэхогенных образований разных форм и размеров во
- 68. Поликистоз печени Если кисты располагаются подкапсульно это дает неровность контуров. При большом количестве кист размеры печени
- 69. Рис. 1 Поликистоз печени. Рис. 2 Поликистоз почек.
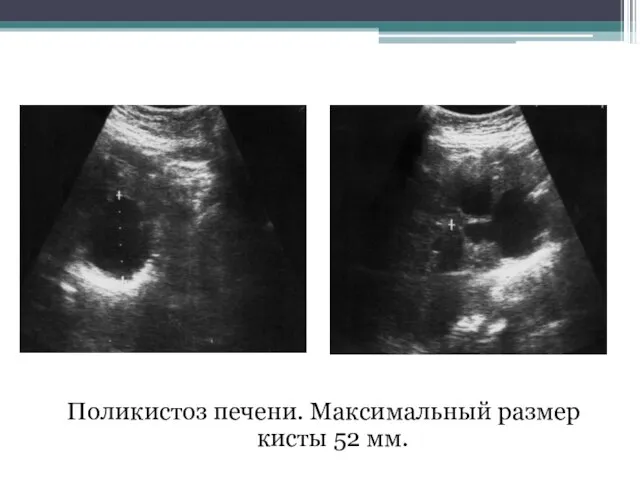
- 70. Поликистоз печени. Максимальный размер кисты 52 мм.
- 71. Поликистоз печени. КВР правой доли 190 мм. Максимальный размер кисты 110 мм.
- 72. Поликистоз печени.
- 73. Приобретенные кисты печени: Паразитарные кисты печени Посттравматические кистозные образования (гематомы) Кисты воспалительного генеза (абсцесс)
- 74. Паразитарные кисты печени Встречаются не часто, и наиболее часто встречаются эхонококковые кисты. Чаще встречается гидатидный эхинококк.
- 75. Паразитарные кисты печени Эхинококкоз Признаки паразитарной кисты: Анэхогенное образование с толстой гиперэхогенной капсулой Капсула может иметь
- 76. Виды эхинококковых кист: 1а тип – это однокамерное анэхогенное образование, соответствующее простой кисте. 1б тип –
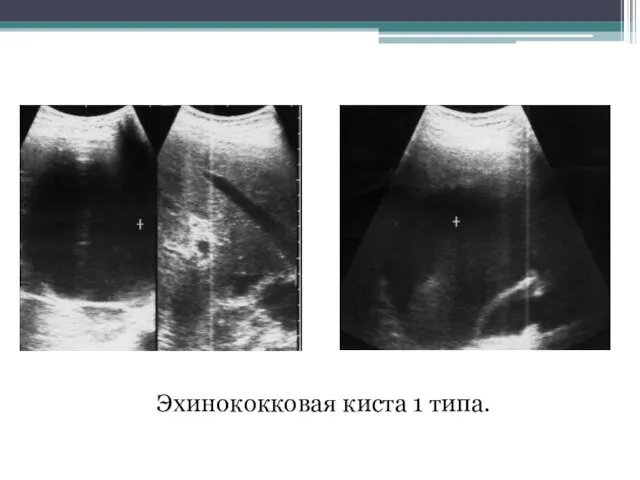
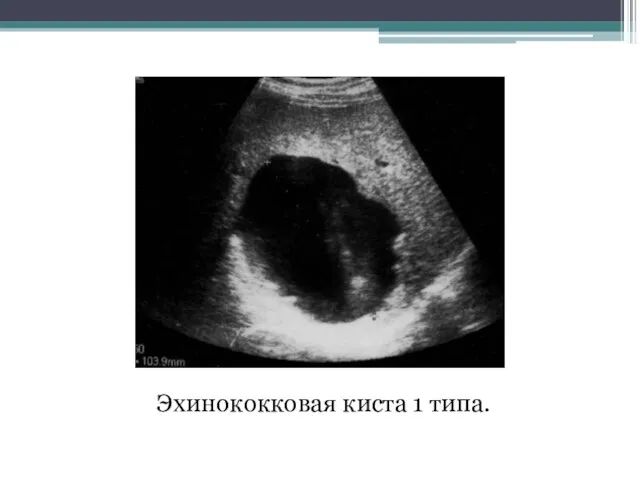
- 77. Эхинококковая киста 1 типа.
- 78. Эхинококковая киста 1 типа.
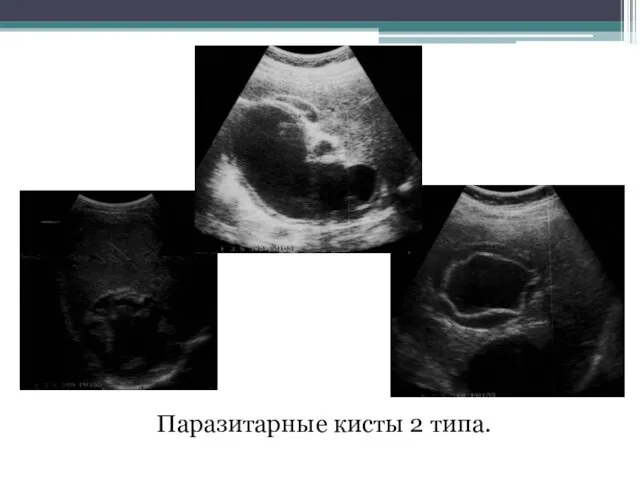
- 79. Паразитарные кисты 2 типа.
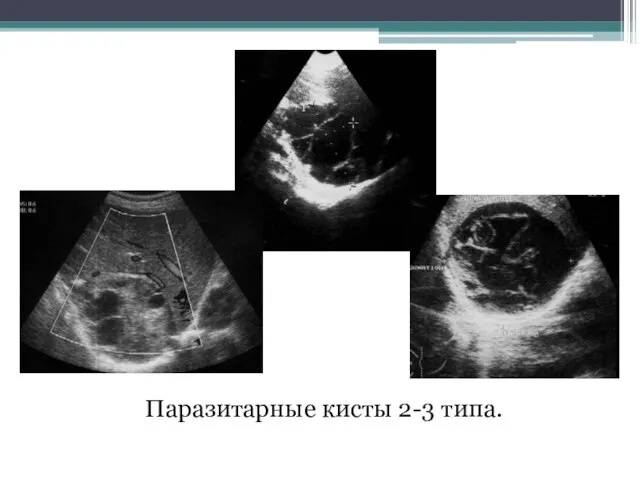
- 80. Паразитарные кисты 2-3 типа.
- 81. Паразитарные кисты печени Эхинококковые кисты существуют длительно. Имеют тенденцию к росту, могут достигать очень больших размеров.
- 82. Посттравматические кистозные образования Травматические повреждения печени делятся на 2 вида: - с разрывом капсулы печени и
- 83. Посттравматические кистозные образования Ультразвуковая картина зависит от механизма травмы (тупая или острая) и ее давности. При
- 84. Посттравматические кистозные образования В результате травмы в печени образуется участок пониженной эхогенности с нечеткими, неровными контурами.
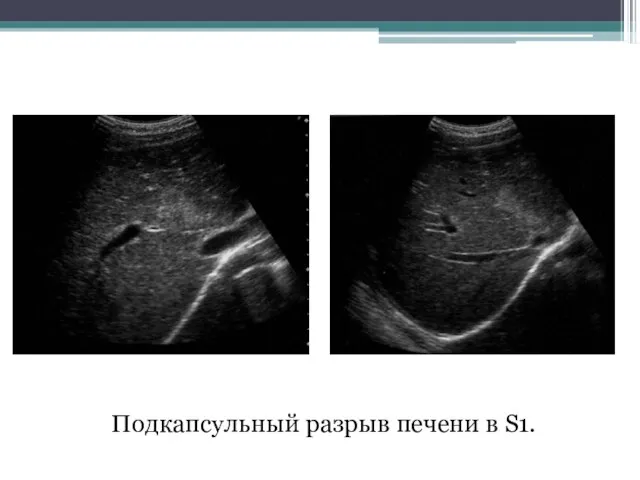
- 85. Подкапсульный разрыв печени в S1.
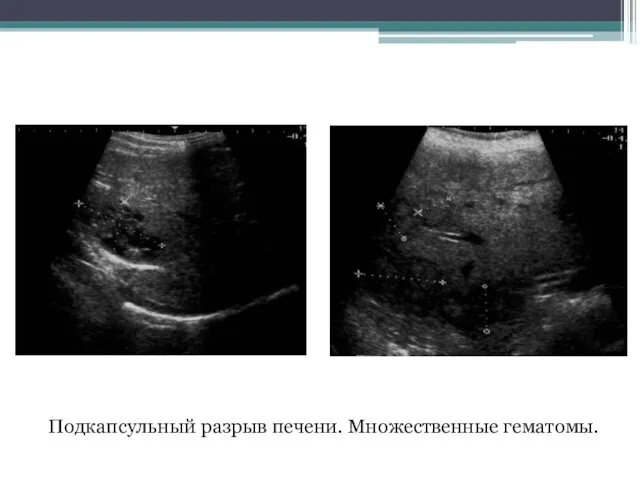
- 86. Подкапсульный разрыв печени. Множественные гематомы.
- 87. Гематома с течением времени начинает организовываться: Уменьшаются размеры Контуры становятся более четкими за счет формирования ложной
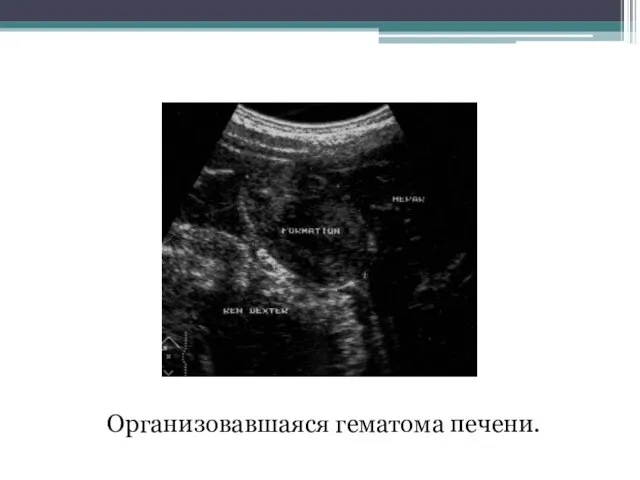
- 88. Организовавшаяся гематома печени.
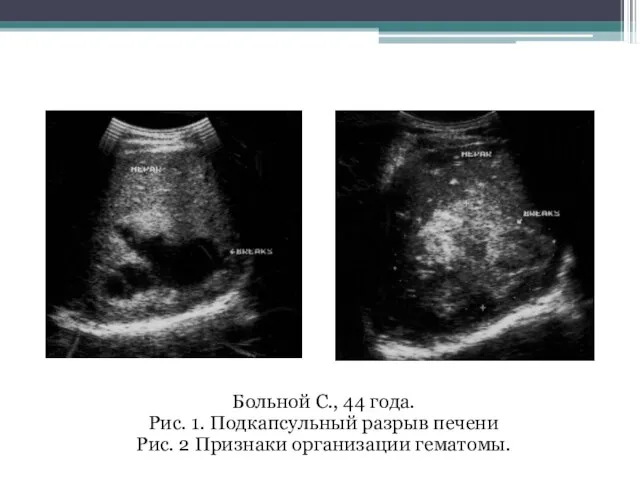
- 89. Больной С., 44 года. Рис. 1. Подкапсульный разрыв печени Рис. 2 Признаки организации гематомы.
- 90. Если преобладает процесс лизиса, то внутренние компонент гематомы расщепляется и содержимое гематомы превращается в однородную жидкость,
- 91. Билома Локализация билом такая же как и локализация гематом – вдоль условной линии нанесения удара, ближе
- 92. Воспалительные кисты печени (абсцессы) Абсцессы печени являются осложнением течения воспалительного заболевания или в послеоперационном периоде. Излюбленное
- 93. Признаки начальной стадии формирования абсцесса: - наличие участка пониженной эхогенности с разнородной структурой - контуры нечеткие,
- 94. Больной Т, 59 лет. Формирующийся абсцесс правой доли печени.
- 95. Признаки сформировавшегося абсцесса: - эхонегативное образование, с хорошо выраженной пиогенной капсулы в виде гиперэхогенного ободка различной
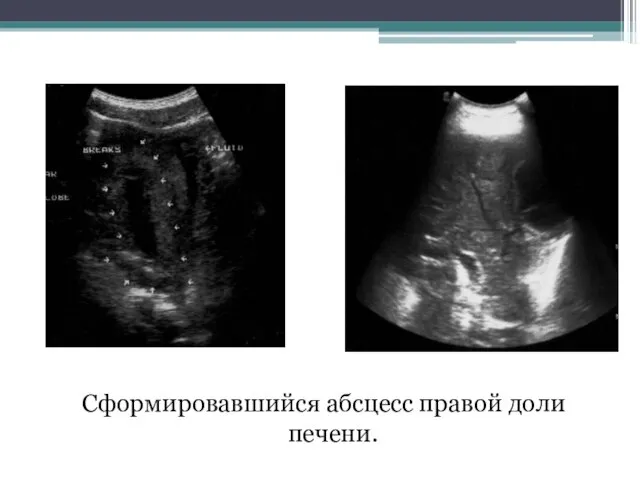
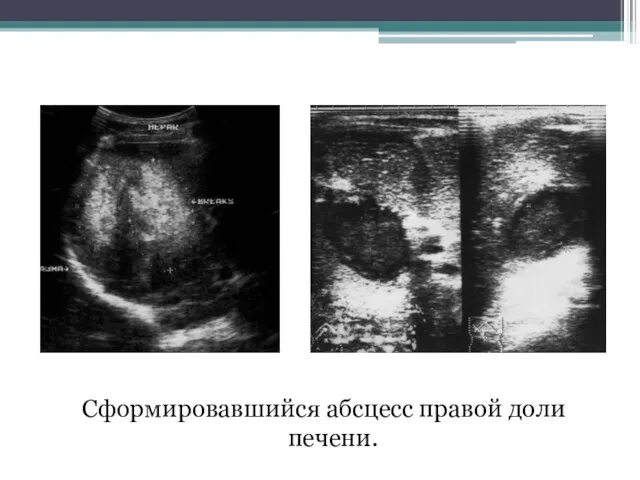
- 96. Сформировавшийся абсцесс правой доли печени.
- 97. Сформировавшийся абсцесс правой доли печени.
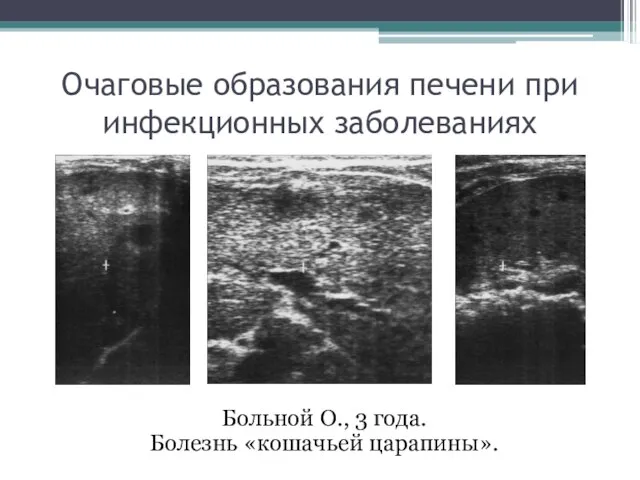
- 98. Очаговые образования печени при инфекционных заболеваниях Больной О., 3 года. Болезнь «кошачьей царапины».
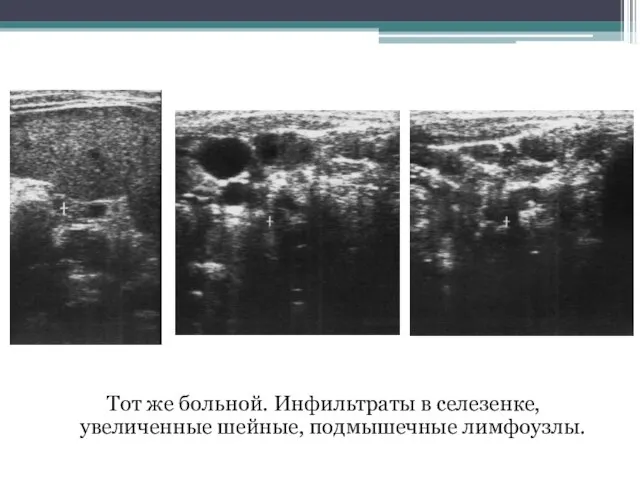
- 99. Тот же больной. Инфильтраты в селезенке, увеличенные шейные, подмышечные лимфоузлы.
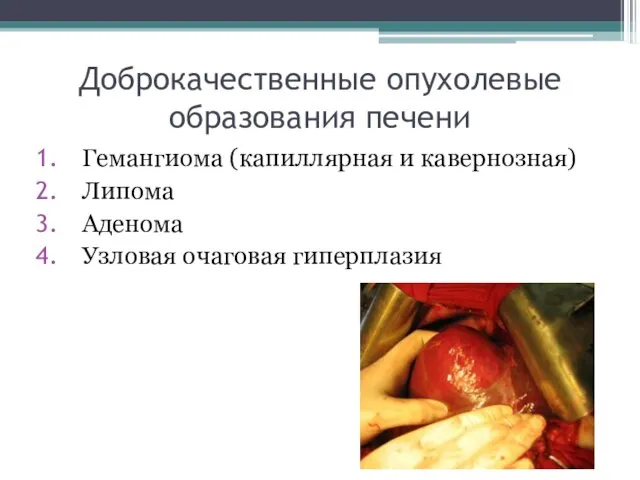
- 100. Доброкачественные опухолевые образования печени Гемангиома (капиллярная и кавернозная) Липома Аденома Узловая очаговая гиперплазия
- 101. Капиллярная гемангиома Опухоль состоит из множества очень мелких сосудистых структур, просвет которых не виден при ультразвуковом
- 102. Капиллярная гемангиома печени.
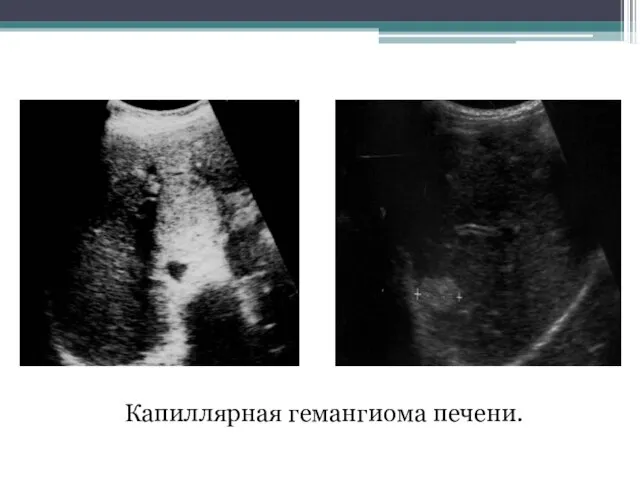
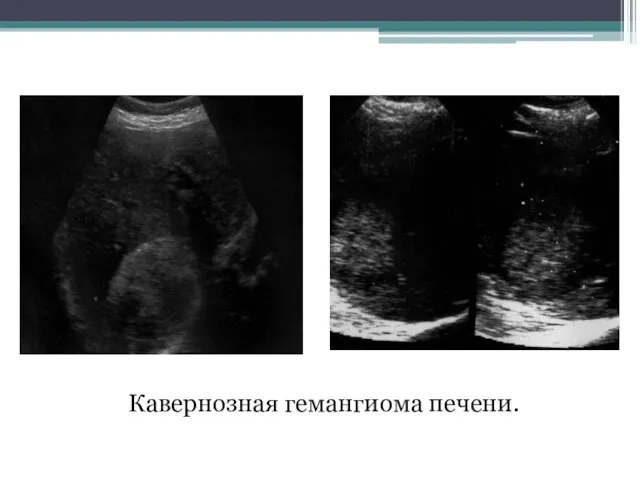
- 103. Кавернозная гемангиома Опухоль представлена мелкими сосудистыми образованиями и крупными полостными структурами, которые могут дифференцироваться при ультразвуковом
- 104. Кавернозная гемангиома печени.
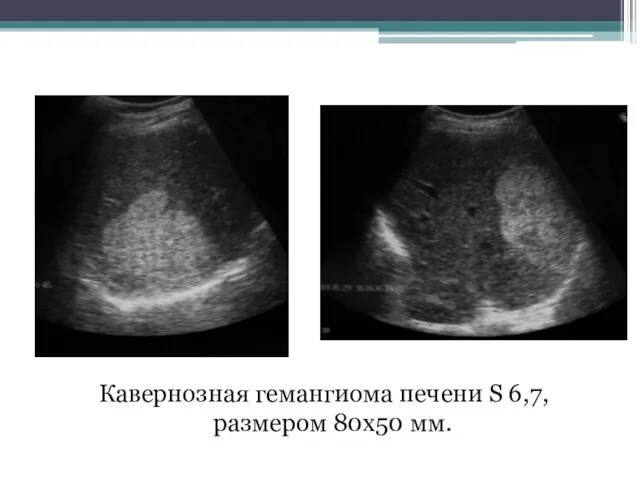
- 105. Кавернозная гемангиома печени S 6,7, размером 80х50 мм.
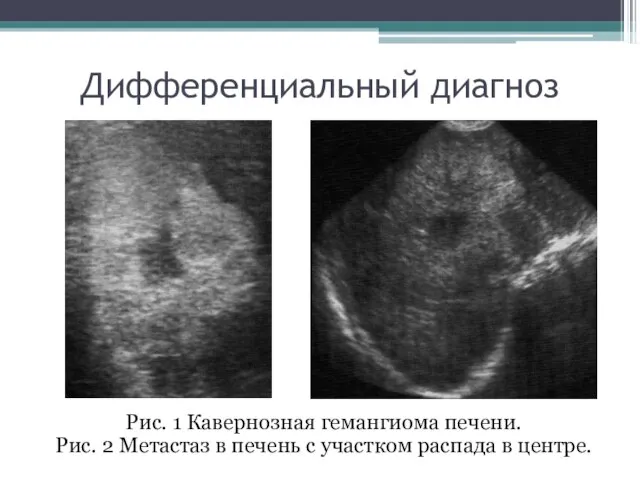
- 106. Дифференциальный диагноз Рис. 1 Кавернозная гемангиома печени. Рис. 2 Метастаз в печень с участком распада в
- 107. Доброкачественные опухоли печени Липома это редкая опухоль печени, которая определяется как округлое или овальное объемное образование
- 108. Доброкачественные опухоли печени Очаговая узловая гиперплазия печени - это редкий вариант врожденной патологии печени, встречается в
- 109. Очаговая узловая гиперплазия печени Сцинтиграфия не даст результатов, так как структура опухоли представлена обычными печеночными клетками.
- 110. Аденома печени Встречается не часто, в основном у взрослых, но может быть и у детей. Наиболее
- 111. Аденома печени Только по данным ультразвукового исследования дифференцировать аденому от других опухолевых образований печени практически невозможно.
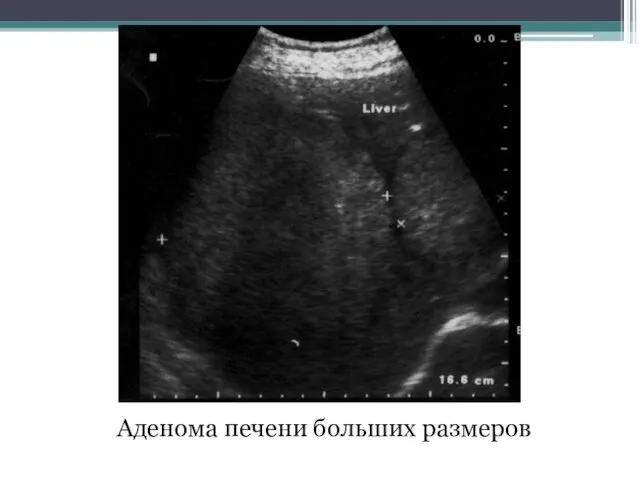
- 112. Аденома печени больших размеров
- 113. Редкие доброкачественные опухоли печени. Билиарная цистаденома. Холангиома Мезенхимальная гамартома Это очень редко встречающиеся доброкачественные опухоли печени.
- 114. ПЕРВИЧНЫЕ ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПЕЧЕНИ. Гепатоцеллюлярный рак (синонимы: гепатома, гепатокарцинома.). Это наиболее часто встречающаяся форма рака печени,
- 115. Гепатоцеллюлярный рак Развивается из гепатоцитов, как правило, на фоне предшествующих хронических заболеваний печени. Среди провоцирующих моментов
- 116. Узловая форма В 50 % представлена одиночным узлом, в 15 – 20 % это может быть
- 117. Узловая форма При больших размерах опухоли происходит изменение формы и контуров печени, тканей, окружающих опухоль, а
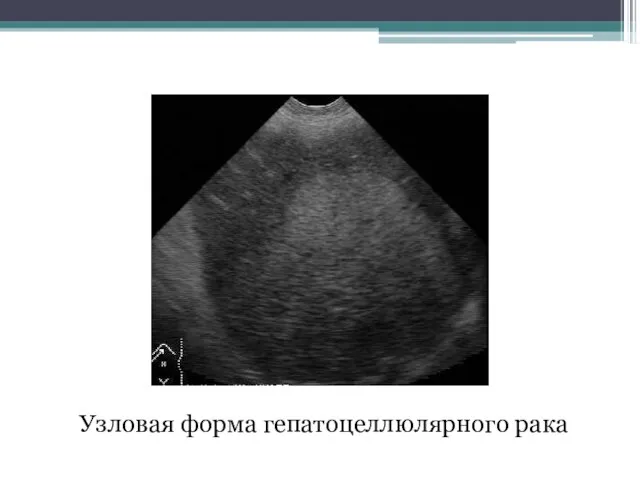
- 118. Узловая форма гепатоцеллюлярного рака
- 119. Диффузная форма гепатомы Форма печени чаще всего не изменена т.к. размеры печени увеличиваются пропорционально за счет
- 120. Диффузная форма гепатомы Представлена множественными узлами различных размеров, структуры и эхогенности, которые определяются во всех долях
- 121. Диффузная форма гепатомы Происходит выраженное изменение сосудистого рисунка печеночных вен и ветвей воротной вены. Кроме деформации
- 122. Гепатоцеллюлярный рак. Билиарная гипертензия. Тромб в воротной вене.
- 123. Холангиоцеллюлярный рак Опухоль развивается из эпителия желчных протоков, преимущественно крупных протоков, расположенных ближе к области ворот
- 124. Холангиоцеллюлярный рак Это одиночное узловое солидное образование в одной из долей печени (могут быть множественные узлы
- 125. Эхографические типы метастазов Анэхогенные метастазы. Представляет собой образование, по структуре сходное с кистой. При этом они
- 126. Эхографические типы метастазов Гиперэхогенные метастазы. Они представляют собой солидное образование с четкими контурами. Структура их может
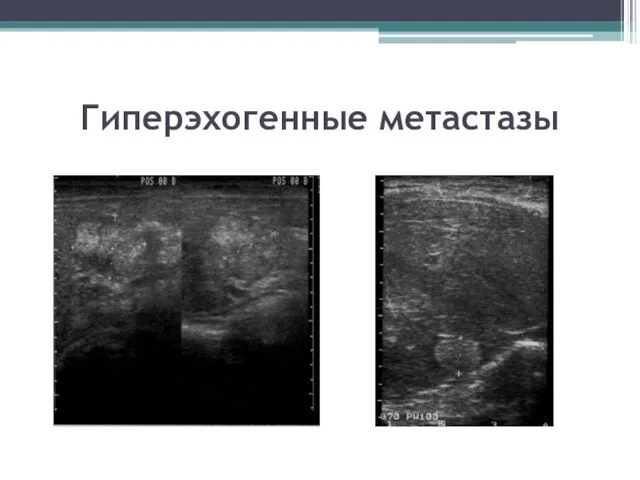
- 127. Гиперэхогенные метастазы
- 128. Эхографические типы метастазов Гипоэхогенные метастазы. Представляют собой образования пониженной эхогенности, структура их чаще однородная, контуры четкие,
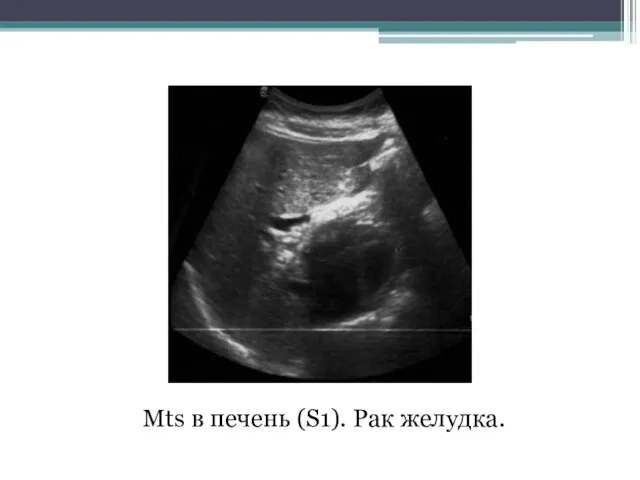
- 129. Mts в печень (S1). Рак желудка.
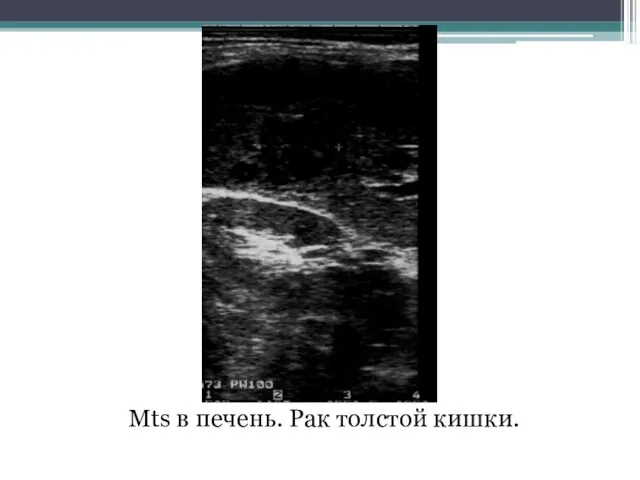
- 130. Mts в печень. Рак толстой кишки.
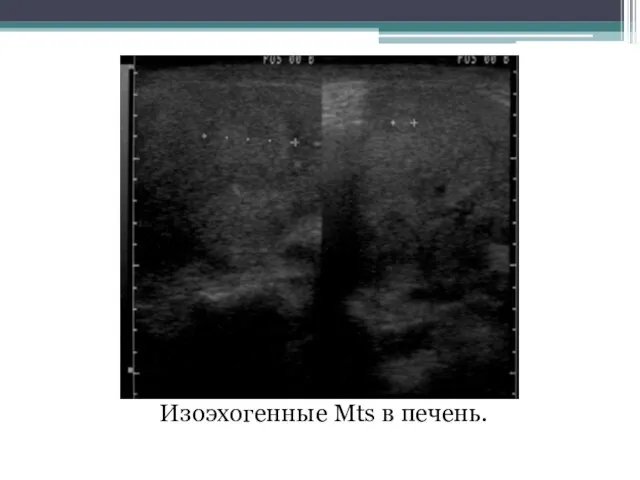
- 131. Эхографические типы метастазов Изоэхогенные метастазы. Выявляются наиболее сложно. Они имеют эхогенность и структуру, сходную с тканью
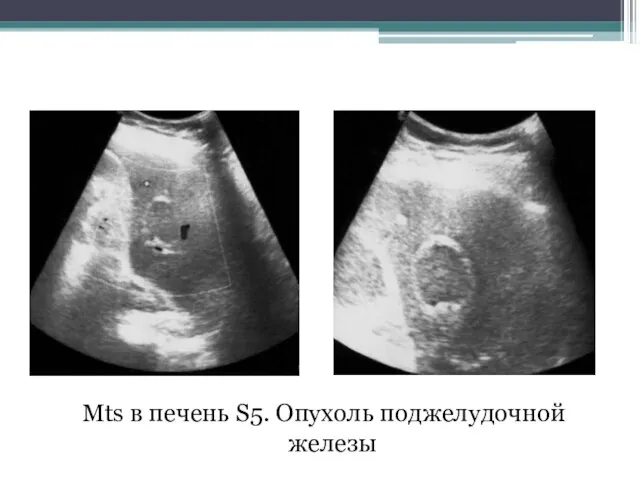
- 132. Mts в печень S5. Опухоль поджелудочной железы
- 133. Изоэхогенные Mts в печень.
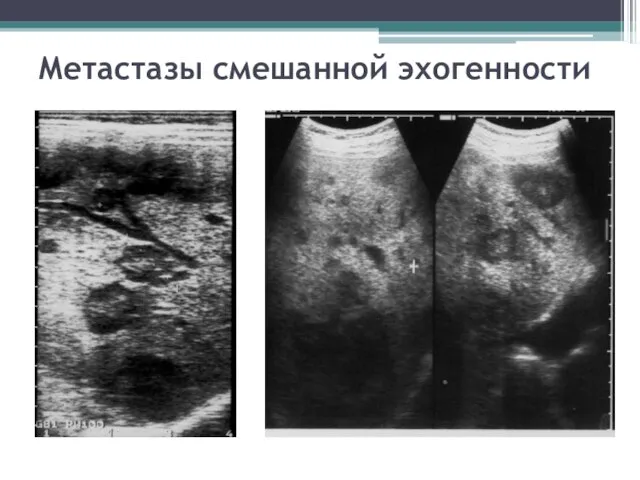
- 134. Эхографические типы метастазов Метастазы смешанной эхогенности: Тип «бычий глаз» - гиперэхогенный ободок с гипоэхогенной центральной частью.
- 135. Метастазы смешанной эхогенности
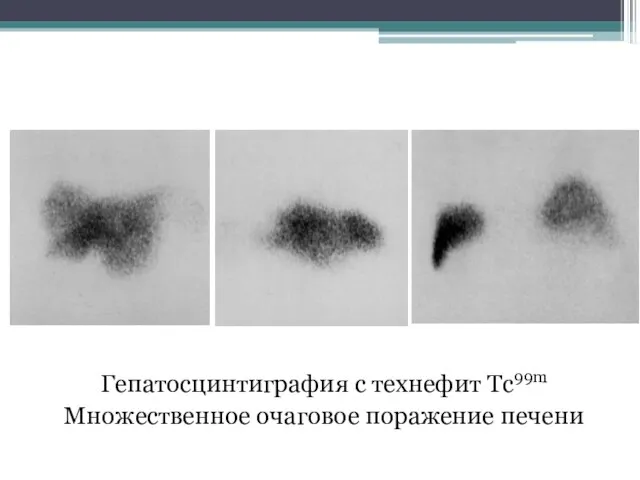
- 136. Гепатосцинтиграфия с технефит Tc99m Множественное очаговое поражение печени
- 137. Изменение структуры метастазов Могут быть кальцинированные метастазы, они имеют высокую эхогенность и могут давать акустическую тень.
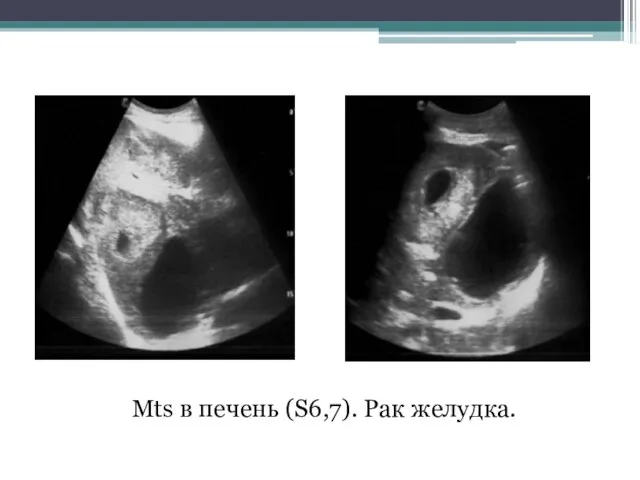
- 138. Mts в печень (S6,7). Рак желудка.
- 140. Скачать презентацию














































































 Правильные ответы викторины по станции Медицинская
Правильные ответы викторины по станции Медицинская Лучевая диагностика заболеваний и повреждений позвоночника
Лучевая диагностика заболеваний и повреждений позвоночника ВИЧ-инфекция и СПИД: без мифов и иллюзий
ВИЧ-инфекция и СПИД: без мифов и иллюзий Гонорея
Гонорея Молекулярные механизмы нефросклероза
Молекулярные механизмы нефросклероза Гипоксия плода. Асфиксия новорожденного
Гипоксия плода. Асфиксия новорожденного Диагностика групп крови системы АВ0
Диагностика групп крови системы АВ0 Индивидуальный подход. Неврозы
Индивидуальный подход. Неврозы Базовые знания о меридианах
Базовые знания о меридианах Классификация антиаритмических препаратов и механизмы их действия
Классификация антиаритмических препаратов и механизмы их действия Синдром Шерешевского-Тернера
Синдром Шерешевского-Тернера Pathomorphology of kidneys lesions in new coronavirus infection COVID-19
Pathomorphology of kidneys lesions in new coronavirus infection COVID-19 Қан тамырлар жүйесінің филогенезі
Қан тамырлар жүйесінің филогенезі ГБУЗ КО Кемеровский клинический детский психоневрологический санаторий «Искорка»
ГБУЗ КО Кемеровский клинический детский психоневрологический санаторий «Искорка» Глаукома. Основные классификационные признаки
Глаукома. Основные классификационные признаки Құзіреттілікке жеткізетін мақсат-міндеттері
Құзіреттілікке жеткізетін мақсат-міндеттері Острая дыхательная недостаточность
Острая дыхательная недостаточность Технологии развития произвольности внимания в подростковом и взрослом возрасте
Технологии развития произвольности внимания в подростковом и взрослом возрасте Лечение заболеваний нервной системы
Лечение заболеваний нервной системы Экзема. Нейродермит
Экзема. Нейродермит Облитерирующие заболевания сосудов нижних конечностей. Патогенез, симптоматика, методы диагностики
Облитерирующие заболевания сосудов нижних конечностей. Патогенез, симптоматика, методы диагностики Неотложная помощь при травмах, болезнях гортани, трахеи, пищевода
Неотложная помощь при травмах, болезнях гортани, трахеи, пищевода Опухоли и опухолеподобные образования челюстных костей у детей. Классификация, клиническое течение, диагностика
Опухоли и опухолеподобные образования челюстных костей у детей. Классификация, клиническое течение, диагностика Федеральная база данных Силы и средства медицины катастроф Минздрава России
Федеральная база данных Силы и средства медицины катастроф Минздрава России Эпидемиология и профилактика инфекций респираторных инфекций
Эпидемиология и профилактика инфекций респираторных инфекций ВКР: Методика физической реабилитации людей пожилого возраста с остеохондрозом шейного отдела позвоночника
ВКР: Методика физической реабилитации людей пожилого возраста с остеохондрозом шейного отдела позвоночника Срс. Лабораторные методы исследования сердечно-сосудистой системы
Срс. Лабораторные методы исследования сердечно-сосудистой системы Ойық жара этиологиялық гастродуоденалды қан кетулер
Ойық жара этиологиялық гастродуоденалды қан кетулер