Содержание
- 2. Тема 2.3 «Медико-санитарная подготовка» 1
- 3. учебный вопрос Способы остановки кровотечения и обработки ран
- 5. Раной называется повреждение, характеризующееся нарушением целостности кожных покровов, слизистых оболочек, а иногда и глубоких тканей и
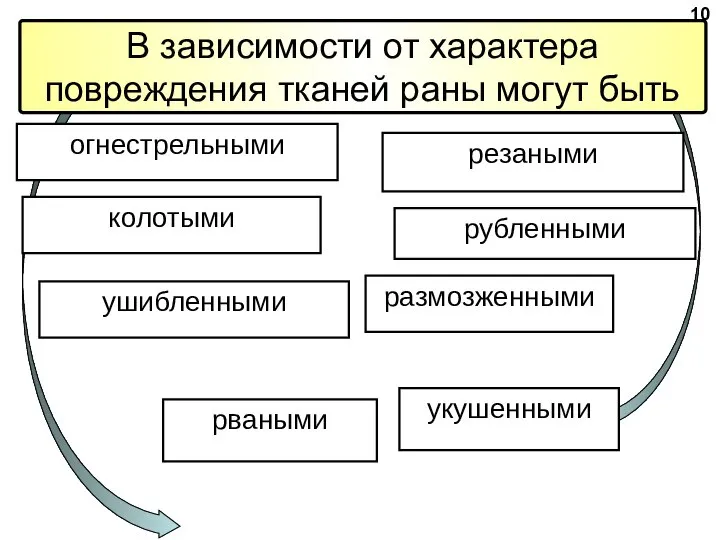
- 6. В зависимости от характера повреждения тканей раны могут быть огнестрельными ушибленными рваными резаными размозженными 10 рубленными
- 7. Огнестрельные раны возникают в результате пулевого или осколочного ранения и могут быть сквозными, когда имеются входное
- 8. Колотые раны наносят колющим оружием (штык, шило, игла и др.). При небольшой зоне повреждения кожи или
- 9. Рубленные раны наносят тяжелым острым предметом (шашка, топор и др.). Они имеют неодинаковую глубину и сопровождаются
- 10. Под кровотечением понимается выхождение крови из поврежденных кровеносных сосудов. Кровотечение может быть первичным, если возникает сразу
- 11. учебный вопрос Порядок наложения повязки при ранениях головы, туловища, верхних и нижних конечностей
- 12. Прежде чем приступить к обработке раны, ее нужно обнажить. При этом верхнюю одежду в зависимости от
- 13. Способ пальцевого прижатия кровоточащего сосуда к кости. Применяется на короткое время, необходимое для приготовления жгута или
- 14. Однако при сильном кровотечении следует наложить выше раны жгут или закрутку из подручных материалов (ремень, носовой
- 15. При наложении жгута нередко допускают серьезные ошибки: 1) накладывают жгут без достаточных показаний — его следует
- 16. На раны волосистой части головы накладывается повязка в виде «чепца», которая укрепляется полоской бинта за нижнюю
- 17. На нос, лоб и подбородок накладывают пращевидную повязку. Под повязку на раненую поверхность подкладывают стерильную салфетку
- 18. При проникающих ранениях грудной клетки на рану надо наложить внутренней стерильной поверхностью прорезиненную оболочку, а на
- 19. На верхние конечности обычно накладывают спиральные, колосовидные и крестообразные повязки. Спиральную повязку на палец начинают ходом
- 20. учебный вопрос Помощь при ожогах.
- 22. Ушиб — наиболее распространенный вид повреждения мягких тканей, когда не нарушается целостность кожного покрова. Ушибы возникают
- 23. Иногда в результате ушиба возникает носовое кровотечение. В этом случае пострадавшего следует усадить, немного наклонив туловище
- 24. Перелом — это полное или частичное нарушение целости кости, возникшее при внешнем механическом воздействии. Переломы могут
- 25. 5
- 26. Вывихи — смещение суставной поверхности костей одна относительно другой. Вывих характеризует припухлость, изменение конфигурации сустава, сильные
- 27. В условиях длительного сдавливания мягких тканей отдельных частей тела, нижних или верхних конечностей при попадании человека
- 28. 5
- 29. учебный вопрос Помощь при ожогах
- 30. Ожоги — это повреждения тканей под воздействием высокой температуры, химических веществ, электричества или радиации. Ожоги сопровождаются
- 31. При ожогах I степени (покраснение и небольшое припухание кожи) следует смочить обожженное место слабым раствором марганцовокислого
- 32. При термическом ожоге прежде всего необходимо быстро удалить пострадавшего из зоны огня. При этом, если на
- 33. Электрические ожоги возникают от действия электрического тока, контакт которого с тканями, прежде всего с кожей, приводит
- 34. Лучевые ожоги — поражения, возникающие в результате местного воздействия на кожу ионизирующего излучения. Характер лучевых поражений
- 35. Различают три степени лучевых ожогов. Лучевые ожоги 1степени (легкие) возникают при дозе облучения 800—1200 рад. Ранняя
- 36. учебный вопрос Оказание помощи при перегревании
- 37. Перегревание организма (тепловой удар) возникает при длительном пребывании на солнце. Перегреванию способствуют тяжелая физическая работа, высокая
- 38. При появлении признаков перегревания необходимо перейти в прохладное хорошо проветриваемое помещение (место), тень. Затем следует обтереться
- 39. учебный вопрос Порядок оказания помощи при переохлаждении организма, обморожении и общем замерзании
- 40. Переохлаждение организма возникает при длительном пребывании в холодной воде. Оно наступает с появлением озноба, мышечной дрожи,
- 41. Обморожение — местное воздействие холода на организм. При обморожении в пораженном участке тела наблюдается легкая болезненность,
- 42. В тех случаях, когда у пострадавшего имеются изменения в тканях (пузыри на коже, участки омертвения), поврежденные
- 43. учебный вопрос Оказание помощи при остановке сердечнососудистой деятельности, различного вида удушениях
- 44. Клиническая смерть наступает с остановкой кровообращения. Это может случиться при поражении электрическим током, утоплении и в
- 45. Сразу же после того, как появились признаки клинической смерти, необходимо повернуть пострадавшего на спину и нанести
- 46. Утоплением называют состояние, когда дыхательные пути закупориваются водой, илом или грязью и воздух не может проникнуть
- 47. Непрямой массаж сердца проводится в следующей последовательности: 1. Пострадавшего укладывают на спину на жесткое основание (землю,
- 48. 3. Спасатель становится по возможности устойчиво и так, чтобы была возможность надавливать на грудину руками, выпрямленными
- 49. Искусственное дыхание способом «рот в рот» проводится в следующей последовательности: 1. Быстро очищают рот пострадавшего двумя
- 50. 5. После окончания выдоха спасатель разгибается и освобождает рот пострадавшего. Для этого голову пострадавшего, не разгибая,
- 51. Если оказывают помощь два человека, то один из них делает непрямой массаж сердца, а другой —
- 52. учебный вопрос Оказание помощи при отравлениях.
- 53. Отравление — патологический процесс, возникающий в результате воздействия на организм поступающих из внешней среды (через рот,
- 54. Общими признаками отравления вредными газами являются головная боль, одышка, учащенное сердцебиение, звон в ушах, головокружение, стук
- 55. Пищевое отравление — это болезненное состояние, вызванное попаданием в организм вредных и ядовитых веществ. Тяжесть отравления
- 57. Скачать презентацию
Тема 2.3 «Медико-санитарная подготовка»
1
1
учебный вопрос
Способы остановки кровотечения и обработки ран
учебный вопрос
Способы остановки кровотечения и обработки ран
Раной называется повреждение, характеризующееся нарушением целостности кожных покровов, слизистых оболочек,
Раной называется повреждение, характеризующееся нарушением целостности кожных покровов, слизистых оболочек,
Боль в момент ранения вызывается повреждением рецепторов и нервных стволов. Ее интенсивность зависит от:
• количества нервных элементов в зоне поражения;
• реактивности пострадавшего, его нервно-психического состояния;
• характера ранящего оружия и быстроты нанесения травмы (чем острее оружие, тем меньшее количество клеток и нервных элементов подвергается разрушению, а следовательно, и боль меньше, чем быстрее наносится травма, тем меньше болевых ощущений).
В зависимости от характера повреждения тканей раны могут быть
огнестрельными
ушибленными
рваными
резаными
размозженными
10
рубленными
колотыми
укушенными
В зависимости от характера повреждения тканей раны могут быть
огнестрельными
ушибленными
рваными
резаными
размозженными
10
рубленными
колотыми
укушенными
Огнестрельные раны возникают в результате пулевого или осколочного ранения и могут
Огнестрельные раны возникают в результате пулевого или осколочного ранения и могут
Резаные раны — результат воздействия острого режущего орудия (нож, стекло, металлическая стружка). Они имеют ровные края и малую зону поражения, но сильно кровоточат.
5
Колотые раны наносят колющим оружием (штык, шило, игла и др.). При
Колотые раны наносят колющим оружием (штык, шило, игла и др.). При
5
Рубленные раны наносят тяжелым острым предметом (шашка, топор и др.). Они
Рубленные раны наносят тяжелым острым предметом (шашка, топор и др.). Они
Ушибленные, размозженные и рваные раны являются следствием воздействия тупого предмета. Они характеризуются неровными краями и пропитаны кровью и омертвленными тканями на значительном протяжении. В них часто создаются благоприятные условия для развития инфекции.
Укушенные раны наносят чаще всего собаки, редко дикие животные. Раны неправильной формы, загрязнены слюной животных. Течение этих ран осложняется развитием острой инфекции. Особенно опасны раны после укусов бешенных животных.
Раны могут быть поверхностными или глубокими, которые, в свою очередь, могут быть непроникающими и проникающими в полость черепа, грудной клетки, брюшную полость.
5
Под кровотечением понимается выхождение крови из поврежденных кровеносных сосудов. Кровотечение может
Под кровотечением понимается выхождение крови из поврежденных кровеносных сосудов. Кровотечение может
В зависимости от характера поврежденных сосудов различают артериальные, венозные, капиллярные и паренхиматозные кровотечения.
Наиболее опасно артериальное кровотечение, при котором за короткий срок из организма может излиться значительное количество крови. Признаками артериального кровотечения является алая окраска крови, ее вытекание пульсирующей струей. Венозное кровотечение, в отличие от артериального, характеризуется непрерывным вытеканием крови без явной струи. При этом кровь имеет более темный цвет. Капиллярное кровотечение возникает при повреждении мелких сосудов кожи, подкожной клетчатки и мышц.
5
учебный вопрос
Порядок наложения повязки при ранениях головы, туловища, верхних и
учебный вопрос
Порядок наложения повязки при ранениях головы, туловища, верхних и
Прежде чем приступить к обработке раны, ее нужно обнажить. При
Прежде чем приступить к обработке раны, ее нужно обнажить. При
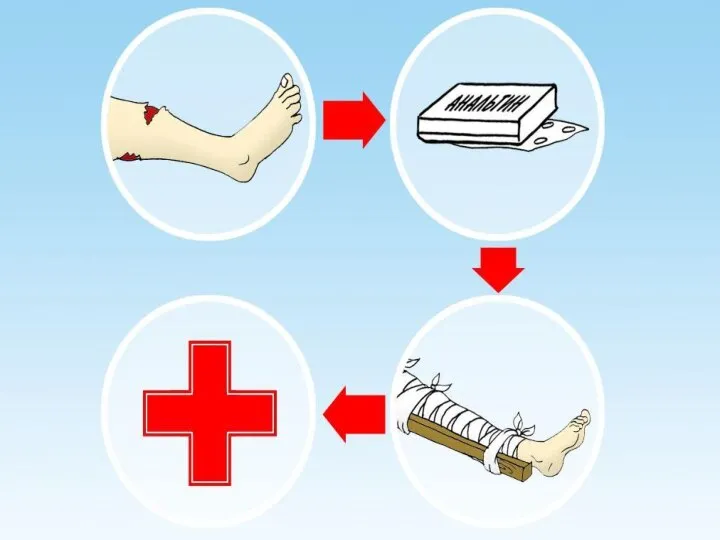
Для остановки кровотечения используют прижатие пальцем кровоточащего сосуда к кости выше места ранения, придание поврежденной части тела возвышенного положения, Максимальное сгибание конечности в суставе, наложение жгута или закрутки и тампонаду.
4
Способ пальцевого прижатия кровоточащего сосуда к кости. Применяется на короткое
Способ пальцевого прижатия кровоточащего сосуда к кости. Применяется на короткое
Кровотечение из ран кисти и пальцев рук останавливается прижатием двух артерий в нижней трети предплечья у кисти. Кровотечение из ран нижних конечностей останавливается прижатием бедренной артерии к костям таза. Кровотечение из ран на стопе можно остановить прижатием артерии, проходящей по тыльной части стопы.
На мелкие кровоточащие артерии и вены накладывается давящая повязка: рана накрывается несколькими слоями стерильной марли, бинта или подушечки из индивидуального перевязочного пакета. Поверх стерильной марли кладется слой ваты и накладывается круговая повязка, причем перевязочный материал, плотно прижатый к ране, сдавливает кровеносные сосуды и способствует остановке кровотечения. Давящая повязка успешно останавливает венозное и капиллярное кровотечение.
Однако при сильном кровотечении следует наложить выше раны жгут или закрутку
Однако при сильном кровотечении следует наложить выше раны жгут или закрутку
При наложении жгута нередко допускают серьезные ошибки:
1) накладывают жгут без достаточных
При наложении жгута нередко допускают серьезные ошибки:
1) накладывают жгут без достаточных
2) жгут накладывают на обнаженную кожу, что может вызвать ее ущемление и даже омертвение;
3) неправильно выбирают места для наложения жгута — его надо накладывать выше (нейтральнее) места кровотечения;
4) неправильно затягивают жгут (слабое затягивание усиливает кровотечение, а очень сильное — сдавливает нервы).
После остановки кровотечения кожа вокруг раны обрабатывается раствором йода, марганцовки, бриллиантовой зелени, спиртом, водкой или, в крайнем случае, одеколоном. Ватным или марлевым тампоном, смоченном одной из этих жидкостей, кожу смазывают от края раны снаружи. Не следует заливать их в рану, так как это, во-первых, усилит боль, а во-вторых, повредит ткани внутри раны и замедлит процесс заживления. Рану нельзя промывать водой, засыпать порошками, накладывать на нее мазь, нельзя непосредственно на раневую поверхность прикладывать вату — все это способствует развитию инфекции в ране. Если в ране находится инородное тело, ни в коем случае не следует его извлекать.
На раны волосистой части головы накладывается повязка в виде «чепца», которая
На раны волосистой части головы накладывается повязка в виде «чепца», которая
При ранении шеи, гортани или затылка накладывается крестообразная повязка. Круговыми ходами бинт сначала укрепляют вокруг головы, а затем выше и позади левого уха его спускают в косом направлении вниз на шею. Далее бинт идет по правой боковой поверхности шеи, закрывает ее переднюю поверхность и возвращается на затылок, проходит выше правого и левого уха, повторяет сделанные ходы. Повязка закрепляется ходами бинта вокруг головы.
На нос, лоб и подбородок накладывают пращевидную повязку. Под повязку
На нос, лоб и подбородок накладывают пращевидную повязку. Под повязку
Повязку на глаз начинают с закрепляющего хода вокруг головы, затем бинт ведут с затылка под правое ухо на правый глаз или под левое ухо на левый глаз и после этого начинают чередовать ходы бинта: один — через глаз, второй — вокруг головы.
На грудь накладывают спиральную или крестообразную повязку. Для спиральной повязки отрывают конец бинта длиной около 1,5 м, кладут его на здоровое надплечье и оставляют висеть косо на груди. Бинтом, начиная снизу со спины, спиральными ходами бинтуют грудную клетку. Свободно висящие концы бинта связывают. Крестообразную повязку на грудь накладывают снизу круговыми, фиксирующими 2—3 ходами бинта, далее со спины справа на левое надплечье, фиксирующим круговым ходом, снизу через правое надплечье, опять вокруг грудной клетки. Конец бинта последнего кругового хода закрепляют булавкой.
При проникающих ранениях грудной клетки на рану надо наложить внутренней стерильной
При проникающих ранениях грудной клетки на рану надо наложить внутренней стерильной
Особую опасность представляют ранения, сопровождающиеся пневмотораксом со значительным кровотечением. В этом случае наиболее целесообразно закрыть рану воздухонепроницаемым материалом (клеенкой, целлофаном) и наложить повязку с утолщенным слоем ваты или марли.
На верхние конечности обычно накладывают спиральные, колосовидные и крестообразные повязки. Спиральную
На верхние конечности обычно накладывают спиральные, колосовидные и крестообразные повязки. Спиральную
На плечевой сустав повязку накладывают, начиная от здоровой стороны из подмышечной впадины по груди и наружной поверхности поврежденного плеча сзади через подмышечную впадину плечо, по спине через здоровую подмышечную впадину на грудь и, повторяя ходы бинта, пока не закроют весь сустав, закрепляют конец на груди булавкой.
4
учебный вопрос
Помощь при ожогах.
учебный вопрос
Помощь при ожогах.
Ушиб — наиболее распространенный вид повреждения мягких тканей, когда не
Ушиб — наиболее распространенный вид повреждения мягких тканей, когда не
Иногда в результате ушиба возникает носовое кровотечение. В этом случае пострадавшего
Иногда в результате ушиба возникает носовое кровотечение. В этом случае пострадавшего
При травмах головы возможен ушиб или сотрясение головного мозга. Признаками ушиба головного мозга являются головные боли, тошнота, иногда рвота, сознание у пострадавшего сохранено. Сотрясение головного мозга сопровождается потерей сознания, тошнотой и рвотой, сильными головными болями, головокружением. Первая помощь при ушибе и сотрясении головного мозга заключается в создании полного покоя пораженному и применении холода на голову.
5
Перелом — это полное или частичное нарушение целости кости, возникшее при
Перелом — это полное или частичное нарушение целости кости, возникшее при
Основные признаки переломов: боль, припухлость, кровоподтек, ненормальная подвижность в месте перелома, нарушение функции конечности. При открытых переломах в ране могут быть видны обломки костей.
При открытом переломе края открытой раны (по ее окружности) обработайте так же, как и в случае ранения.
При переломе (открытом или закрытом) конечности исключите возможность ее движения. Неподвижность (иммобилизация) в месте перелома обеспечивают наложением специальных шин или подручными средствами путем фиксации двух близлежащих суставов (выше и ниже перелома).
5
5
5
Вывихи — смещение суставной поверхности костей одна относительно другой. Вывих характеризует
Вывихи — смещение суставной поверхности костей одна относительно другой. Вывих характеризует
Растяжения связок чаще всего бывают в голеностопном и кистевом суставах. Признаками растяжения являются резкая боль, быстро проявляющаяся припухлость, кровоподтек, болезненность движений в суставе. При растяжении необходимо придание возвышенного положения пострадавшей части тела, применение холода и обезболивающих средств, а также тугая повязка на сустав и обеспечение покоя и неподвижности.
5
В условиях длительного сдавливания мягких тканей отдельных частей тела, нижних или
В условиях длительного сдавливания мягких тканей отдельных частей тела, нижних или
5
5
5
учебный вопрос
Помощь при ожогах
учебный вопрос
Помощь при ожогах
Ожоги — это повреждения тканей под воздействием высокой температуры, химических веществ,
Ожоги — это повреждения тканей под воздействием высокой температуры, химических веществ,
Химические ожоги возникают в результате воздействия на кожу и слизистые оболочки концентрированных неорганических и органических кислот, щелочей, фосфора, керосина, скипидара, этилового спирта и т.д.
Электрические ожоги возникают от действия электрического тока, контакт которого с телом приводит к переходу электрической энергии в тепловую, в результате чего наступает свертывание и разрушение тканей.
4
При ожогах I степени (покраснение и небольшое припухание кожи) следует
При ожогах I степени (покраснение и небольшое припухание кожи) следует
При ожогах II степени (кожа покрывается пузырьками с прозрачной жидкостью) следует наложить на ожог стерильную повязку, смоченную раствором марганцовокислого калия, спирта. Нельзя прокалывать пузырьки и удалять прилипшие к месту ожога части одежды.
При ожогах III и IV степеней (омертвение кожи и лежащих под ней тканей) следует наложить на ожог стерильную повязку и принять все меры по доставке пострадавшего в лечебное учреждение.
При термическом ожоге прежде всего необходимо быстро удалить пострадавшего из зоны
При термическом ожоге прежде всего необходимо быстро удалить пострадавшего из зоны
После того, как с пострадавшего сбито пламя, на ожоговые раны следует наложить стерильные марлевые или просто чистые повязки из подручного материала. Пострадавшего с сильными ожогами следует завернуть в чистую простыню или ткань, не раздевая его, укрыть потеплее, напоить теплым чаем и создать покой до прибытия врача. Обожженное лицо необходимо закрыть стерильной марлей. При ожогах глаз следует делать холодные примочки из 3-процентного раствора борной кислоты (половина чайной ложки кислоты на стакан воды). Ожоговую поверхность не следует смазывать различными жирами. Этим можно нанести пострадавшему еще больший вред, так как повязки с какими-либо жирами, мазями, маслами только загрязняют ожоговую поверхность и способствуют нагноению раны.
Электрические ожоги возникают от действия электрического тока, контакт которого с тканями,
Электрические ожоги возникают от действия электрического тока, контакт которого с тканями,
По глубине поражения электрические ожоги, как и термические, подразделяются на четыре степени.
Лучевые ожоги — поражения, возникающие в результате местного воздействия на кожу
Лучевые ожоги — поражения, возникающие в результате местного воздействия на кожу
Характер лучевых поражений зависит от дозы ионизирующего излучения, особенностей пространственного и временного распределения, а также от общего состояния организма в период воздействия. Высокоэнергетическое рентгеновское и гамма-излучение, нейтроны, обладающие большой проникающей способностью, оказывают воздействие не только на кожу, но и на глубжележащие ткани. Низкоэнергетические бета-частицы проникает на незначительную глубину, вызывают поражения в пределах толщи кожи.
В результате облучения кожи происходит поражение ее клеток с образованием токсических продуктов распада тканей.
Различают три степени лучевых ожогов.
Лучевые ожоги 1степени (легкие) возникают при дозе
Различают три степени лучевых ожогов.
Лучевые ожоги 1степени (легкие) возникают при дозе
Лучевые ожоги второй степени (средней тяжести) возникают При дозе облучения 1200—2000 рад. Развивается слабость, головная боль, тошнота. Скрытый период длится около 2 недель. В период острого воспаления появляются мелкие, наполненные прозрачной жидкостью пузыри, которые постепенно сливаются в крупные. При вскрытии пузырей обнажается ярко-красная эрозивная поверхность. В этот период может повышаться температура, усиливаются боли в области поражения. Период восстановления длится 4—6 недель и более.
учебный вопрос
Оказание помощи при перегревании
учебный вопрос
Оказание помощи при перегревании
Перегревание организма (тепловой удар) возникает при длительном пребывании на солнце.
Перегревание организма (тепловой удар) возникает при длительном пребывании на солнце.
При появлении признаков перегревания необходимо перейти в прохладное хорошо проветриваемое помещение
При появлении признаков перегревания необходимо перейти в прохладное хорошо проветриваемое помещение
учебный вопрос
Порядок оказания помощи при переохлаждении организма, обморожении и общем замерзании
учебный вопрос
Порядок оказания помощи при переохлаждении организма, обморожении и общем замерзании
Переохлаждение организма возникает при длительном пребывании в холодной воде. Оно наступает
Переохлаждение организма возникает при длительном пребывании в холодной воде. Оно наступает
Обморожение — местное воздействие холода на организм. При обморожении в пораженном
Обморожение — местное воздействие холода на организм. При обморожении в пораженном
В тех случаях, когда у пострадавшего имеются изменения в тканях (пузыри
В тех случаях, когда у пострадавшего имеются изменения в тканях (пузыри
учебный вопрос
Оказание помощи при остановке сердечнососудистой деятельности, различного вида удушениях
учебный вопрос
Оказание помощи при остановке сердечнососудистой деятельности, различного вида удушениях
Клиническая смерть наступает с остановкой кровообращения. Это может случиться при поражении
Клиническая смерть наступает с остановкой кровообращения. Это может случиться при поражении
Ранними признаками остановки кровообращения, которые появляются в первые 10—15 с, являются: исчезновение пульса на сонной артерии, отсутствие сознания, судороги. Поздними признаками остановки кровообращения, которые появляются в первые 20—60 с, являются: расширение зрачков при отсутствии реакции их на свет, исчезновение дыхания или судорожное дыхание (2—6 вдоха и выдоха в минуту), появление землисто-серой окраски кожи (в первую очередь носогубного треугольника).
Это состояние обратимо, при нем возможно полное восстановление всех функций организма, если в клетках головного мозга не наступили необратимые изменения. Организм больного остается жизнеспособным в течение 4—6 мин. Своевременно принятые реанимационные меры могут вывести больного из этого состояния или предотвратить его.
5
Сразу же после того, как появились признаки клинической смерти, необходимо повернуть
Сразу же после того, как появились признаки клинической смерти, необходимо повернуть
Удар наносят ребром сжатой в кулак кисти в точку, расположенную на нижней средней трети грудины, на 2—3 см выше мечевидного отростка, которым заканчивается грудная кость. Делают это коротким резким движением. При этом локоть наносящей удар руки должен быть направлен вдоль тела пострадавшего. Правильно и вовремя нанесенный удар может в считанные секунды вернуть человека к жизни: у него восстанавливается сердцебиение, возвращается сознание. Однако если этого не произошло, то приступают к проведению непрямого массажа сердца и искусственному дыханию, которые проводятся до появления признаков оживления пострадавшего: на сонной артерии ощущается хорошая пульсация, зрачки постепенно сужаются, кожа верхней губы розовеет.
5
Утоплением называют состояние, когда дыхательные пути закупориваются водой, илом или грязью
Утоплением называют состояние, когда дыхательные пути закупориваются водой, илом или грязью
• белая асфиксия (мнимое утопление) — характеризуется рефлекторным прекращением дыхания и работы сердца. Причина ее в незначительном попадании воды в дыхательные пути, которая вызывает спазм голосовой щели. При белой асфиксии человека иногда можно спасти даже через 20—30 мин после утопления;
• синяя асфиксия (собственно утопление) — возникает в результате проникновения воды в альвеолы; у этих утонувших лицо и особенно ушные раковины, кончики пальцев и слизистая оболочка губ имеют фиолетово-синюю окраску; оживить пострадавшего можно, если пребывание его под водой длилось не более 4—6 мин;
• утопление при угнетении функции нервной системы — может произойти в результате холодового шока, а также алкогольного опьянения, остановка сердца при этом наступает через 5—12 мин и совпадает с прекращением дыхания. Этот вид утопления является промежуточным между белой и синей асфиксиями.
5
Непрямой массаж сердца проводится в следующей последовательности:
1. Пострадавшего укладывают на спину
Непрямой массаж сердца проводится в следующей последовательности:
1. Пострадавшего укладывают на спину
2. Спасатель становится сбоку от пострадавшего, одну руку ладонью вниз (после резкого разгибания руки в лучезапястном суставе) кладет на нижнюю половину грудины пострадавшего так, чтобы ось лучезапястного сустава совпадала с длинной осью грудины (срединная точка грудины соответствует второй — третьей пуговице на рубашке или блузке). Вторую руку для усиления надавливания на грудину спасатель накладывает на тыльную поверхность первой. При этом пальцы обеих рук должны быть приподняты, чтобы они не касались грудной клетки при массаже, а руки должны быть строго перпендикулярны по отношению к поверхности грудной клетки пострадавшего, чтобы обеспечить строго вертикальный толчок грудины, приводящий к ее сдавливанию. Любое другое положение рук спасателя недопустимо и опасно для пострадавшего.
5
3. Спасатель становится по возможности устойчиво и так, чтобы была возможность
3. Спасатель становится по возможности устойчиво и так, чтобы была возможность
4. После короткого надавливания на грудину нужно быстро отпустить ее так, чтобы искусственное сжатие сердца сменилось его расслаблением. Во время расслабления сердца не следует касаться руками грудной клетки пострадавшего.
5. Оптимальный темп непрямого массажа сердца для взрослого составляет 60—70 надавливаний в минуту. Детям до 8 лет проводят массаж одной рукой, а младенцам — двумя пальцами (Указательным и средним) с частотой до 100—120 надавливаний в Минуту. Возможное осложнение в виде перелома ребер при проведении непрямого массажа сердца, который определяют по характерному хрусту во время сдавливания грудины, не должно останавливать процесса массажа.
5
Искусственное дыхание способом «рот в рот» проводится в следующей последовательности:
1. Быстро
Искусственное дыхание способом «рот в рот» проводится в следующей последовательности:
1. Быстро
2. Спасатель встает сбоку от пострадавшего, кладет одну руку на его лоб, а другую — под затылок и поворачивает голову пострадавшего.
3. Спасатель делает глубокий вдох, слегка задерживает выдох и, нагнувшись к пострадавшему, полностью герметизирует своими губами область его рта, ноздри пострадавшего нужно зажать большим и указательным пальцами руки, лежащей на лбу.
4. После герметизации спасатель делает быстрый выдох, вдувая воздух в дыхательные пути и легкие пострадавшего. При этом вдох пострадавшего должен длиться около секунды и по объему достигать 1—1,5 л, чтобы вызвать достаточную стимуляцию дыхательного центра.
5
5. После окончания выдоха спасатель разгибается и освобождает рот пострадавшего. Для
5. После окончания выдоха спасатель разгибается и освобождает рот пострадавшего. Для
6. В паузе перед следующим вдохом спасателю нужно сделать 1—2 небольших обычных вдоха-выдоха для себя. После этого цикл повторяется сначала. Частота таких циклов — 12—15 в мин. При попадании большого количества воздуха в желудок происходит его вздутие, что затрудняет оживление, целесообразно периодически освобождать желудок от воздуха, надавливая на подложечную область пострадавшего.
Искусственное дыхание «рот в нос» почти ничем не отличается от изложенного. Для герметизации пальцами рук нужно прижать нижнюю губу пострадавшего к верхней.
При оживлении детей вдувание производят одновременно через нос и рот.
5
Если оказывают помощь два человека, то один из них делает непрямой
Если оказывают помощь два человека, то один из них делает непрямой
5
учебный вопрос
Оказание помощи при отравлениях.
учебный вопрос
Оказание помощи при отравлениях.
Отравление — патологический процесс, возникающий в результате воздействия на организм поступающих
Отравление — патологический процесс, возникающий в результате воздействия на организм поступающих
В зависимости от количества яда, проникающего в организм в единицу времени, могут быть отравления острые и хронические. Чаще всего отравление наступает внезапно и протекает в виде общего острого заболевания, нередко с серьезными и опасными для жизни нарушениями. В этом параграфе мы рассмотрим вопросы самопомощи и первой помощи при пищевом отравлении и отравлении вредными газами. От того, насколько быстро и эффективно будет оказана эта помощь, обычно зависит исход отравления. Своевременные квалифицированные мероприятия в большинстве случаев гарантируют жизнь человеку, получившему отравление даже несколькими смертельными дозами.
Запоздалая и (или) нерациональная помощь оказывается неэффективной и даже при отравлении малыми дозами могут развиться серьезные осложнения.
4
Общими признаками отравления вредными газами являются головная боль, одышка, учащенное сердцебиение,
Общими признаками отравления вредными газами являются головная боль, одышка, учащенное сердцебиение,
При появлении этих признаков необходимо сразу же выйти или вынести пострадавшего на свежий воздух. Если этого сделать нельзя, то открыть люки, двери, окна, надеть изолирующий или фильтрующий противогаз (в случае отравления угарным газом надевать фильтрующий противогаз следует обязательно с гепколитовым патроном).
Для надевания противогаза на пораженного необходимо опуститься на колени и положить на них его голову, вынуть из сумки шлем-маску и, взяв ее обеими руками у нижней части, Подвести под подбородок пораженного, слегка растягивая края, Надеть ее на голову. При раздражении слизистых оболочек глаз следует промыть их чистой водой или 2-процентным раствором соды. При остановке дыхания производится искусственное дыхание. Для возбуждения дыхания необходимо давать пострадавшему вдыхать нашатырный спирт. По мере возвращения сознания рекомендуется крепкий горячий кофе и согревание. После оказания первой помощи немедленно доставить пострадавшего в лечебное учреждение.
Пищевое отравление — это болезненное состояние, вызванное попаданием в организм
Пищевое отравление — это болезненное состояние, вызванное попаданием в организм
Тяжесть отравления зависит от количества проникшего яда, силы его действия, быстроты всасывания и других причин.
При тяжелом пищевом отравлении (сильные боли в животе, рвота, понос) следует промыть желудок. Для этого нужно выпить слабый теплый раствор марганцовки или питьевой соды. Пить его надо до тех пор, пока не будет вызвана рвота. Всего может потребоваться 5—6 л раствора. При отсутствии марганцовки добавьте в теплую воду немного мыла.
После опорожнения желудка примите активированный уголь, обеспечьте себе покой и согревание тела (грелки к конечностям). Продолжайте обильное питье (крепкий чай). Если состояние ухудшилось, обратитесь к врачу.
При оказании первой помощи при пищевом отравлении кислотами и щелочами нельзя промывать желудок и вызывать рвоту — обратный ток жидкости из желудка по пищеводу может усугубить ожог пищевода и дыхательных путей.
Если пострадавший в состоянии пить, то до приезда врача следует дать ему 2—3 стакана холодного молока, два сырых яйца. Уложить больного в постель, приподняв с помощью подушек голову и верхнюю часть туловища. При боли в животе положить на него пузырь со льдом.




















































 Фотоохота и семейный конкурс по обнаружению дорожных «ловушек» «Мой безопасный город»
Фотоохота и семейный конкурс по обнаружению дорожных «ловушек» «Мой безопасный город» Основы гармонии человека
Основы гармонии человека Охрана труда
Охрана труда Подсистема «Экипаж. Функции подсистемы «Экипаж» в системе «Корабль»
Подсистема «Экипаж. Функции подсистемы «Экипаж» в системе «Корабль» Выбери здоровый жизненный путь
Выбери здоровый жизненный путь Наркотики
Наркотики Производственный шум
Производственный шум Опасные и вредные производственные факторы на ПОП
Опасные и вредные производственные факторы на ПОП Системи газового пожежогасіння. Загальні відомості та елементи СГПГ
Системи газового пожежогасіння. Загальні відомості та елементи СГПГ Охрана труда при работе с ручным инструментом и приспособлениями
Охрана труда при работе с ручным инструментом и приспособлениями Рабочая группа по предупреждению, готовности и ликвидации чрезвычайных ситуаций
Рабочая группа по предупреждению, готовности и ликвидации чрезвычайных ситуаций Наркомания, как социальная проблема
Наркомания, как социальная проблема Виды, порядок создания, комплектования и основные задачи аварийно-спасательных формирований и формирований гражданской обороны
Виды, порядок создания, комплектования и основные задачи аварийно-спасательных формирований и формирований гражданской обороны Обеспечение пожарной безопасности организаций отдыха и оздоровления детей в 2019 году
Обеспечение пожарной безопасности организаций отдыха и оздоровления детей в 2019 году Здоровый образ жизни
Здоровый образ жизни День пожарной охраны. Игра
День пожарной охраны. Игра Дорожные ловушки
Дорожные ловушки «Расскажите детям. Безопасность детей в летний период» (памятка для родителей )
«Расскажите детям. Безопасность детей в летний период» (памятка для родителей ) Укусы ядовитых животных
Укусы ядовитых животных Презентация ГТО Готов к Труду и Обороне! Горжусь Тобой Отечество!
Презентация ГТО Готов к Труду и Обороне! Горжусь Тобой Отечество! Лучший грибник
Лучший грибник Суицид
Суицид Классификация опасностей
Классификация опасностей Авиационное происшествие с человеческими жертвами (катастрофа)
Авиационное происшествие с человеческими жертвами (катастрофа) О вреде курения
О вреде курения Детская безопасность на зимних каникулах
Детская безопасность на зимних каникулах Влияние алкоголя на организм подростка
Влияние алкоголя на организм подростка Правила дорожного движения
Правила дорожного движения