Содержание
- 2. Невынашивание - самопроизвольное прерывание беременности в различные сроки от зачатия до 37 недель, считая с 1-го
- 3. Недонашивание самопроизвольное прерывание беременности в сроки от 28 до 37 недель (менее 259 дней).
- 4. Привычное невынашивание – самопроизвольное прерывание беременности подряд 2 раза и более.
- 5. Частота невынашивания 10-30% от всех беременностей и не имеет тенденции к снижению. Актуальность проблемы невынашивания беременности
- 7. Перинатальный период начинается с 28 недель беременности, включает период родов и заканчивается через 7 полных дней
- 8. Прерывание беременности в сроке первых 28 недель называется абортом или выкидышем, но, если родившийся ребенок в
- 9. Этиология невынашивания беременности В I триместре беременности: Хромосомные аномалии эмбриона; Недостаточность гормональной функции яичников беременной; Гиперандрогения
- 10. Этиология невынашивания беременности Во II триместре беременности: Плацентарная недостаточность; Истмико-цервикальная недостаточность (ИЦН); Антифосфолипидный синдром; Соматическая патология
- 11. Этиология невынашивания беременности В III триместре беременности: Гестоз; Аномалии расположения плаценты; Преждевременная отслойка нормально расположенной плаценты
- 12. На любом сроке беременность может прерваться из-за: Генитальной инфекции; Аномалий развития матки и миомы матки; Сахарного
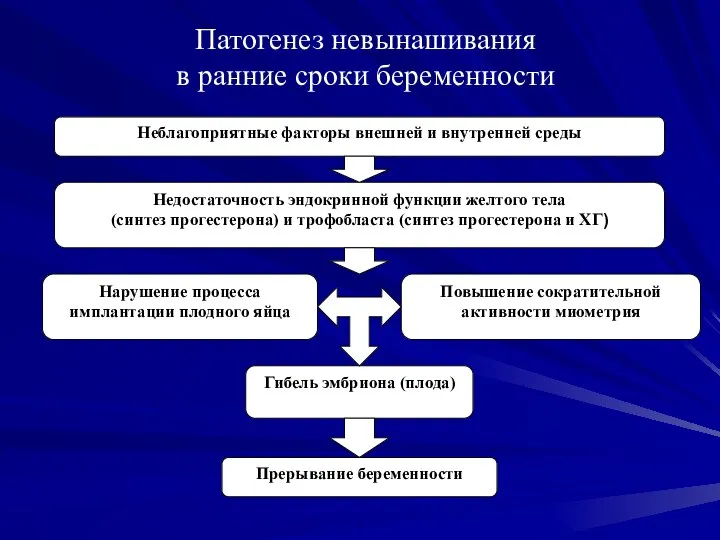
- 13. Патогенез невынашивания в ранние сроки беременности
- 14. Терминология и классификация По срокам прерывания беременности аборты делятся на: ранние - до 12 недель поздние
- 15. Терминология и классификация По клиническому течению: Угрожающий аборт ощущение тяжести внизу живота или небольшие тянущие боли
- 16. продолжение Неполный аборт характеризуется задержкой в полости матки частей плодного яйца, сопровождается кровотечением. Канал шейки матки
- 17. Терминология и классификация По характеру возникновения аборт может быть самопроизвольным и искусственным. Искусственные аборты делятся на:
- 18. Обследование женщин с невынашиванием Успех профилактики и лечения невынашивания зависит от умения, возможности и настойчивости врача
- 19. Обследование перед планированием беременности: 1. осмотры специалистов: акушера – гинеколога, терапевта, иммунолога, андролога – уролога, психотерапевта,
- 20. Тщательный сбор анамнеза Изучение менструальной функции Изучение детородной функции Общий осмотр (рост, вес, телосложение, вторичные половые
- 21. Обследование перед планированием беременности: 2. Гистеросальпингография для исключения ИЦН и пороков развития матки. 3. УЗИ гениталий
- 22. Обследование перед планированием беременности: 6. анализ мочи на 17-кетостероиды в суточной моче для исключения гиперандрогении. 7.
- 23. Обследование во время беременности: 1. УЗИ в 10 – 12, 22, 32 недели. Одним из ранних
- 24. Обследование во время беременности: 5. Оценка состояния шейки матки с 12 по 24 недели для исключения
- 25. 8. Определение содержания гормонов фетоплацентарного комплекса. Плацентарные гормоны: Прогестерон, Хорионический гонадотропин (ХГ), Плацентарный лактоген (Пл) Фетальные
- 26. 9. Тесты функциональной диагностики Цитология влагалищных мазков свидетельствует о насыщенности организма эстрогенами. Кариопикнотический индекс – соотношение
- 27. Лечение невынашивания Лечение пациенток с невынашиванием беременности должно быть патогенетически обоснованным и широко сочетаться с симптоматической
- 28. Противопоказания к вынашиванию беременности: Сахарный инсулинозависимый диабет с кетоацидозом; сахарный диабет + туберкулез; гипертоническая болезнь II,
- 29. Лечение угрозы прерывания беременности в I триместре: Постельный покой. Седативные средства (пустырник, триоксазин, нозепам, седуксен, димедрол),
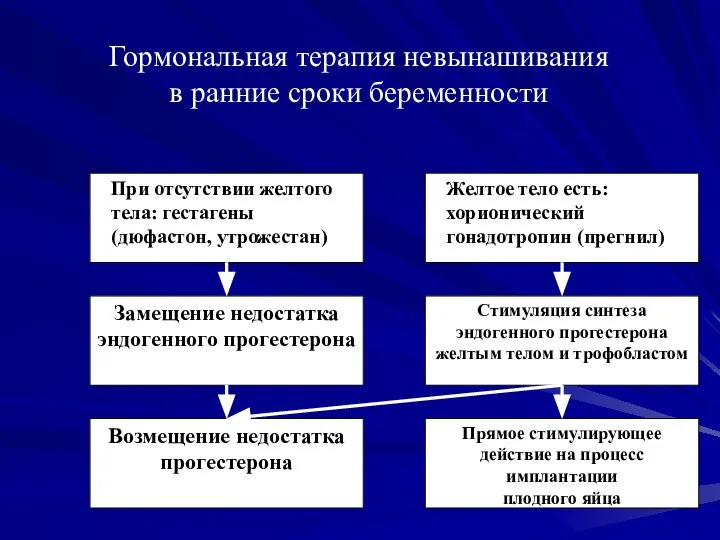
- 30. Гормональная терапия невынашивания в ранние сроки беременности
- 31. Гормональная терапия невынашивания в ранние сроки беременности При отсутствии желтого тела в яичнике (гормональное обследование и
- 32. Лечение угрозы прерывания беременности во II и III триместрах: 1. постельный покой, 2. β-адреномиметики (токолитики), 3.
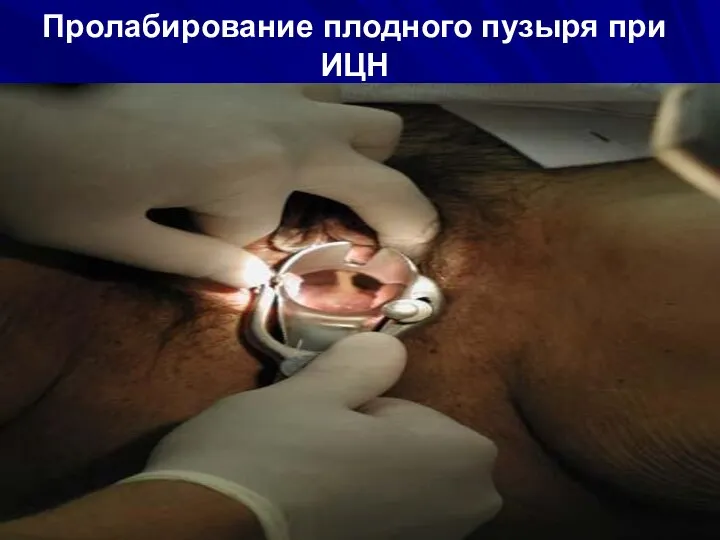
- 33. Истмико-цервикальная недостаточность (ИЦН). Это неполноценность циркулярной мускулатуры в области внутреннего маточного зева, которая способствует развитию недостаточности
- 34. Пролабирование плодного пузыря при ИЦН
- 35. Диагностика ИЦН: Жалоб нет, матка в нормальном тонусе. При исследовании в зеркалах: зияющий наружный зев с
- 36. Оптимальный срок для наложения шва на шейку матки – 14 – 16 недель, максимум до 22
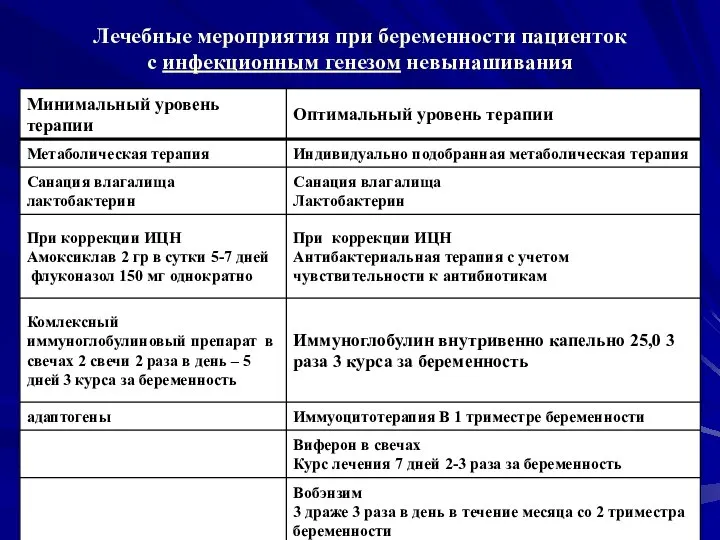
- 37. Лечебные мероприятия при беременности пациенток с инфекционным генезом невынашивания
- 38. Лечебные мероприятия при беременности пациенток с гормональном генезом невынашивания
- 39. Лечебные мероприятия при беременности пациенток с аутоиммунным генезом невынашивания
- 40. ПРЕЖДЕВРЕМЕННЫЕ РОДЫ
- 41. Преждевременными родами (ПР) Называют роды, наступившие в сроке от 28 до 37 недель. При прерывании беременности
- 42. ПР делятся на три группы: ПР в 22 – 27 недель; ПР в 28 – 33
- 43. Группы риска по ПР (медицинские факторы): Внутриутробная инфекция (хорионамнионит) Преждевременное излитие околоплодных вод Истмико-цервикальная недостаточность Отслойка
- 44. Группы риска по ПР (социальные и анамнестические факторы): Возраст младше 18 и старше 30 лет Неблагоприятные
- 45. Классификация ПР Угрожающие Начинающиеся (до 3 - 4 см открытия ЦК) Начавшиеся Индуцированные ПР Самопроизвольные ПР
- 46. Диагностика угрожающих преждевременных родов: Тянущие, ноющие боли внизу живота и в пояснице Ощущения давления, распирания в
- 47. Дифференциальная диагностика угрожающих ПР Острый аппендицит Острый цистит Острый пиелонефрит, МКБ Несостоятельный рубец на матке Нарушение
- 48. Принципы терапии УПР Постельный режим (?) Психотерапия, седативные средства Спазмолитическая терапия Средства снижающие активность матки (сульфат
- 49. Медикаментозное лечение при угрожающих ПР Блокаторами ПР являются: Бета-миметики (партусистен, гинипрал, ритодрин, тербуталин, сальбутамол, гексопреналин, фенотерол
- 50. Механизм действия препаратов при лечение угрожающих ПР Бета-миметики: увеличивают внутриклеточное содержание цАМФ, который снижает содержание свободного
- 51. Схема применение сульфата магния при начинающихся ПР 4 – 6 г магния сульфата разводят в 100
- 52. Схема применение сульфата магния при угрожающих ПР 20 мл 25% магния сульфата разводят в 200 мл
- 53. Медикаментозное лечение при угрожающих ПР Блокаторами ПР являются: Бета-миметики (партусистен, гинипрал) Ингибиторы синтеза простагландинов (индометацин); Препараты
- 54. Схема применение партусистена при угрожающих и начинающихся ПР 0,5 партусистена в 250 -400 мл р –
- 55. Ведение начавшихся преждевременных родов зависит от выраженности клинической картины этого осложнения, целости околоплодных вод, срока беременности.
- 56. Ведение ПР при целом плодном пузыре: Срок беременности 22 - 27 недели (масса плода 500 —
- 57. Ведение ПР при целом плодном пузыре: Срок беременности 28 — 33 недели (масса плода 1000—1800 г):
- 58. Ведение ПР при целом плодном пузыре: Срок беременности 34 — 37 недель (масса плода 1900 —
- 59. Ведение ПР при дородовом излитии околоплодных вод: Тактика зависит от наличия инфицирования и срока беременности. Выжидательная
- 60. Ведение ПР при дородовом излитии околоплодных вод: При сроке беременности 22 — 27 недель легкие плода
- 61. Ведение ПР при дородовом излитии околоплодных вод: При сроке беременности 28 — 33 недели Пациентку госпитализируют
- 62. Ведение ПР при дородовом излитии околоплодных вод: При сроке беременности 34 — 37 недель легкие плода
- 63. Профилактика РДС у новорожденных при ПР: Показана всем беременным между 24 и 34 нед. при угрожающих
- 64. Профилактика РДС у новорожденных при ПР Схема 1: 4 дозы по 6 мг дексаметазона в/м через
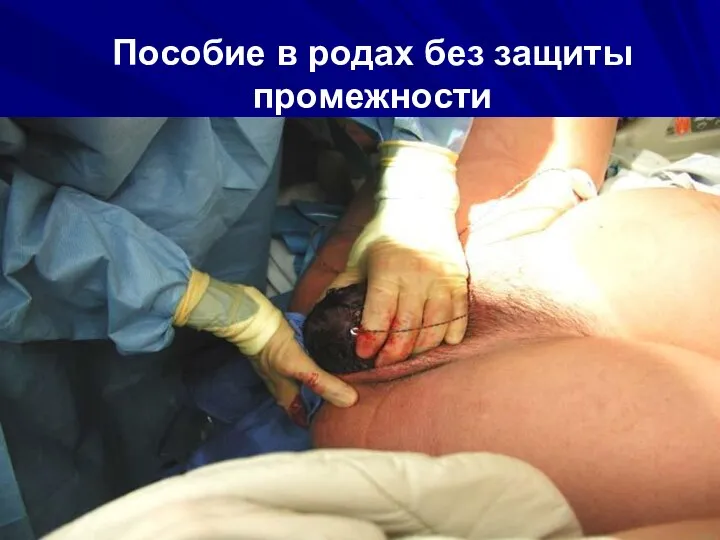
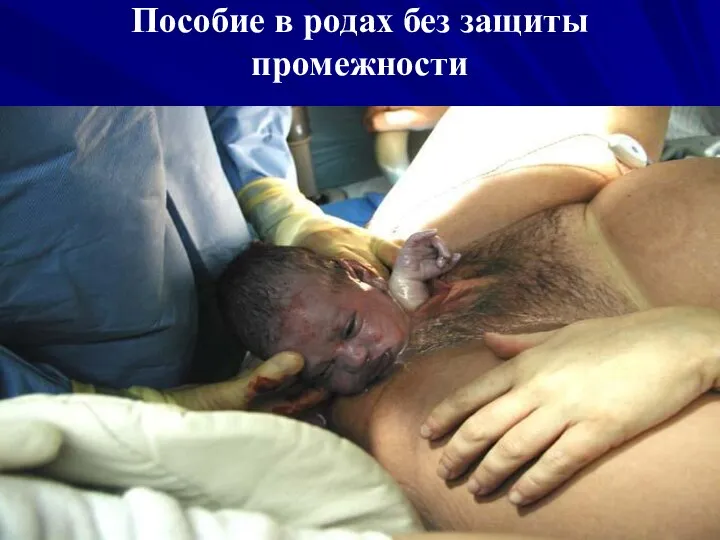
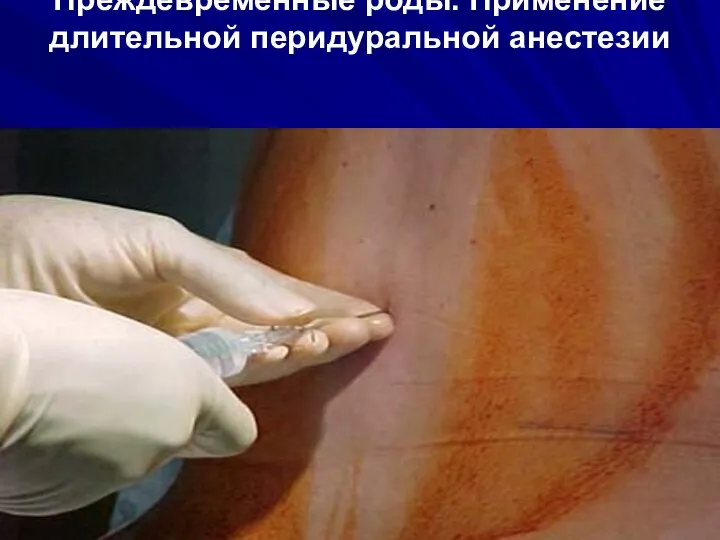
- 65. Акушерская тактика при ПР Кардиоманиторное наблюдение Широкое применение длительной перидуральной анестезии Пособие в родах без защиты
- 66. Пособие в родах без защиты промежности
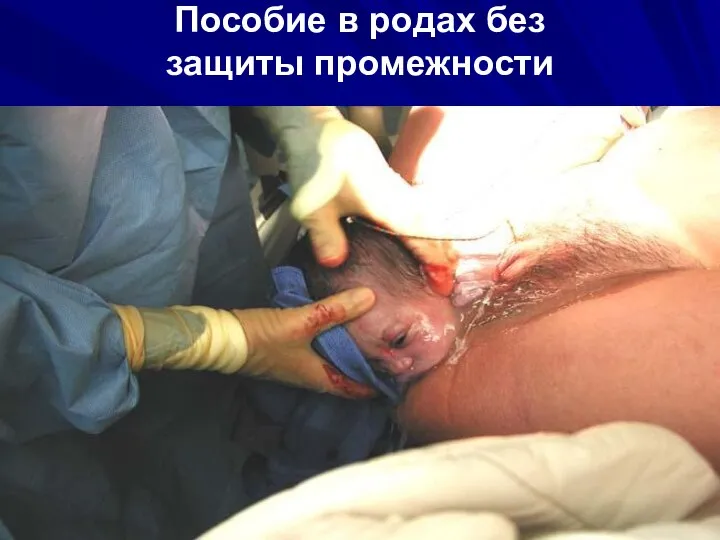
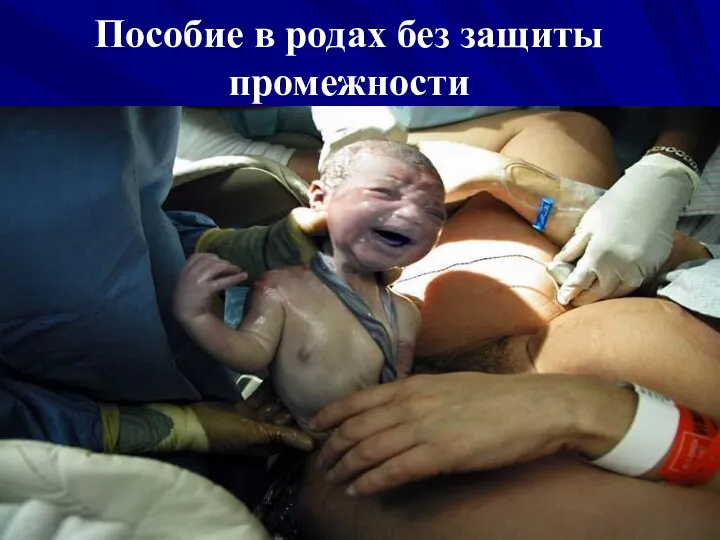
- 67. Пособие в родах без защиты промежности
- 68. Пособие в родах без защиты промежности
- 69. Пособие в родах без защиты промежности
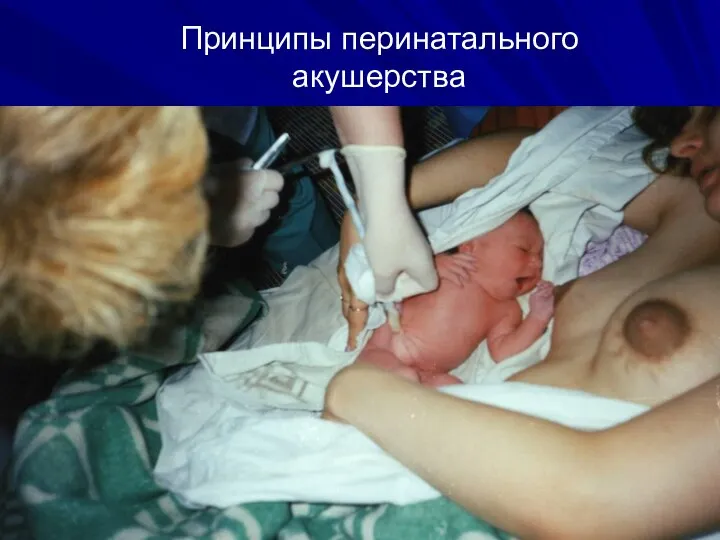
- 70. Принципы перинатального акушерства
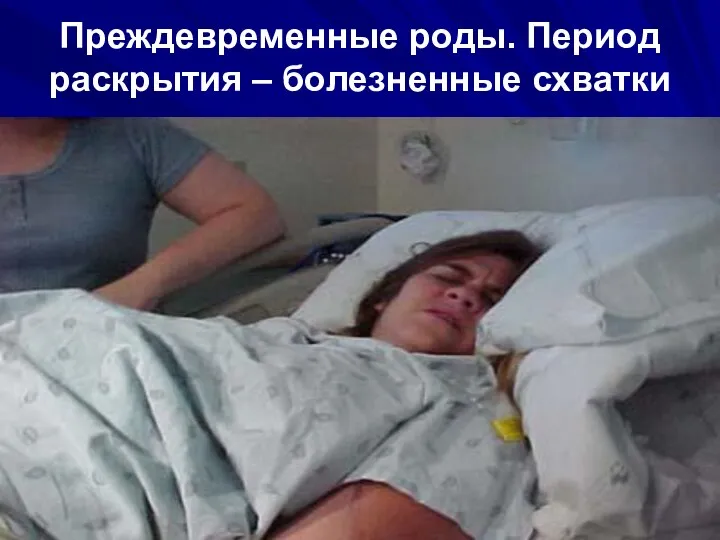
- 71. Преждевременные роды. Период раскрытия – болезненные схватки
- 72. Преждевременные роды. Применение длительной перидуральной анестезии
- 73. Рекомендуемая литература: Сидельникова В.М. Привычная потеря беременности. – М.:ТриадаХ,2000; Акушерство: Учебник для студентов мед. вузов /под
- 74. Частота перенашивания колеблется от 1,4 до 14%.
- 75. Классификация: Перенашивание 1-й степени – 41-42 недели. Перенашивание II-й степени – 42-43 недели. Перенашивание III-й степени
- 76. Различают: истинное биологическое перенашивание – запоздалые роды, ребенок с признаками перезрелости, мнимое физиологическое перенашивание – пролонгированная
- 77. Причины перенашивания перенесенные детские инфекции Эндокринопатии психические травмы инфантилизм, как половой, так и общий.
- 78. Перенашивание беременности – это запоздалое наступление родовой деятельности.
- 79. Патогенез перенашивания нарушению функционального состояния ЦНС (гипоталамуса, гипофиза и лимбических структур) приводит к нарушению нейро-гуморальной регуляции
- 80. продолжение гормональные нарушения: - уменьшение эстрогенов - снижение уровня прогестерона - нарушение соотношения прогестерона к эстрогенам
- 81. изменение уровня ферментов, играющих важную роль в энергетических клеточных процессах (щелочная фосфатаза и лактатдегидрогеназа) нарушения электролитного
- 82. Диагностика и клиника: по сроку беременности данные акушерского исследования: уменьшение ОЖ задержка нарастания массы тела беременной
- 83. значительные размеры плода при влагалищном исследовании: - наличие «незрелости» шейки матки по Голубевой до 6 баллов
- 84. Диагноз перенашиваемости подтверждается при осмотре плода после его рождения и последа. Перезрелый плод (синдром Беллентайна-Рунге) -
- 85. Специальные инструментальные методы обследования: ЭКГ, ФКГ плода, КТГ – позволяют судить о состоянии плода. Аминоскопия (1
- 86. Амниоцентез. Изменение состава околоплодных вод отражает метаболизм плода, его функционального состояния, позволяют судить о зрелости плода.
- 87. Гормональные исследования. Эстриол, прогестерон, плацентарный лактоген, АФП. Мазок на кольпоцитологию Цитологическим признаком пренашивания беременности следует считать
- 88. Течение беременности. Анемия поздний гестоз с явлениями ФПН внутриутробная гипоксия плода, антенатальная гибель. За счет замедления
- 89. Течение родов. В родах наблюдается большее число осложнений, чем при срочных родах: несвоевременное излитие вод -
- 90. Тактика врача при перенашивании беременности Госпитализация беременных, угрожаемых по перенашиванию в ОПБ в 39 недель. В
- 91. Индуцированные роды – это искусственно вызванные роды, обусловленные показаниями со стороны матери или плода, или их
- 92. Методы подготовки шейки матки к родам : Простагландин E2 (ПГЕ2) в виде геля (Prepidil), содержащего 0,5
- 93. При наличии показаний и готовности организма беременной к родам при целом плодном пузыре используют: Амниотомию; Амниотомию
- 94. Ведение родов при перенашивании Функциональная оценка таза во II-м периоде родов. Профилактика и своевременная коррекция слабости
- 95. Осложнения в раннем неонатальном периоде: Аспирации приступам цианоза Пневмопатии Энцефалопатии Указанные проблемы исчезают к 3-10 дню
- 97. Скачать презентацию

















































































 РЕГУЛЯЦИЯ РЕПРОДУКТИВНОЙ ФУНКЦИИ ЖЕНЩИНЫ
РЕГУЛЯЦИЯ РЕПРОДУКТИВНОЙ ФУНКЦИИ ЖЕНЩИНЫ Программа по обработке файла в оконном режиме
Программа по обработке файла в оконном режиме презентация на свадьбу
презентация на свадьбу Судопроизводство. Взыскание алиментов
Судопроизводство. Взыскание алиментов Қазақстан Республикасының азаматтық құқығы
Қазақстан Республикасының азаматтық құқығы Взаимоотношения между Россией и Великобританией
Взаимоотношения между Россией и Великобританией Введение в web- дизайн
Введение в web- дизайн Lied zum muttertag
Lied zum muttertag Выполнила студентка 2-ого курса Факультета иностранных языков Группы АФ 21/2 Лисейцева Дарья «Использование Интернета на занятиях п
Выполнила студентка 2-ого курса Факультета иностранных языков Группы АФ 21/2 Лисейцева Дарья «Использование Интернета на занятиях п Презентация на тему "Идеи для стартапов в IT-образовании" - скачать презентации по Педагогике
Презентация на тему "Идеи для стартапов в IT-образовании" - скачать презентации по Педагогике ПОРЯДОК ПРОВЕДЕНИЯ ГИА ВЫПУСКНИКОВ IX КЛАССОВ ОУ ПЕРМСКОГО КРАЯ В 2011 году
ПОРЯДОК ПРОВЕДЕНИЯ ГИА ВЫПУСКНИКОВ IX КЛАССОВ ОУ ПЕРМСКОГО КРАЯ В 2011 году КОРРЕКТИРОВКА ТАМОЖЕННОЙ СТОИМОСТИ ТОВАРОВ
КОРРЕКТИРОВКА ТАМОЖЕННОЙ СТОИМОСТИ ТОВАРОВ Урок русского языка в 4 «Д» классе Обобщающий урок по теме «Глагол» Учитель Дукина Анжелика Геннадьевна
Урок русского языка в 4 «Д» классе Обобщающий урок по теме «Глагол» Учитель Дукина Анжелика Геннадьевна Верстка макета рекламной веб-страницы «Мастер ЦМИ» с помощью языка гипертекстовой разметки HTML и стилей CSS
Верстка макета рекламной веб-страницы «Мастер ЦМИ» с помощью языка гипертекстовой разметки HTML и стилей CSS Как человек реагирует на явления в жизни и искусстве
Как человек реагирует на явления в жизни и искусстве  Гжельская роспись
Гжельская роспись Проект внесения изменений в правила землепользования и застройки города Перми
Проект внесения изменений в правила землепользования и застройки города Перми Работа в среде Турбо Паскаль. Чтение и составление программ циклических вычислительных процессов
Работа в среде Турбо Паскаль. Чтение и составление программ циклических вычислительных процессов Машина. Основные понятия, классификация
Машина. Основные понятия, классификация Федеральные стандарты оценки
Федеральные стандарты оценки Бизнес-план строительного магазина «СтройДВОР»
Бизнес-план строительного магазина «СтройДВОР»  Технологические процессы сборки гидроклапана
Технологические процессы сборки гидроклапана Сущность флюсокислородной резки. Билет 15
Сущность флюсокислородной резки. Билет 15 Топография мышц Читает: к.м.н. Аристова Елена Серафимовна
Топография мышц Читает: к.м.н. Аристова Елена Серафимовна Тип подшипника. Схема установки подшипника на вал
Тип подшипника. Схема установки подшипника на вал МОДЕЛЬ ИЗМЕНЕНИЙ В Сатир
МОДЕЛЬ ИЗМЕНЕНИЙ В Сатир Презентация Непрерывный трудовой стаж. Исчисление непрерывного трудового стажа.
Презентация Непрерывный трудовой стаж. Исчисление непрерывного трудового стажа. Московский лабиринт
Московский лабиринт