Презентация на тему "ВМА - КТ в диагностике заболеваний и новообразований полых органов желудочно-кишечного тракта" - скачать
Содержание
- 2. П и щ е в о д – фиброзно-мышечная трубка, расположена между глоткой и желудком. Ширина
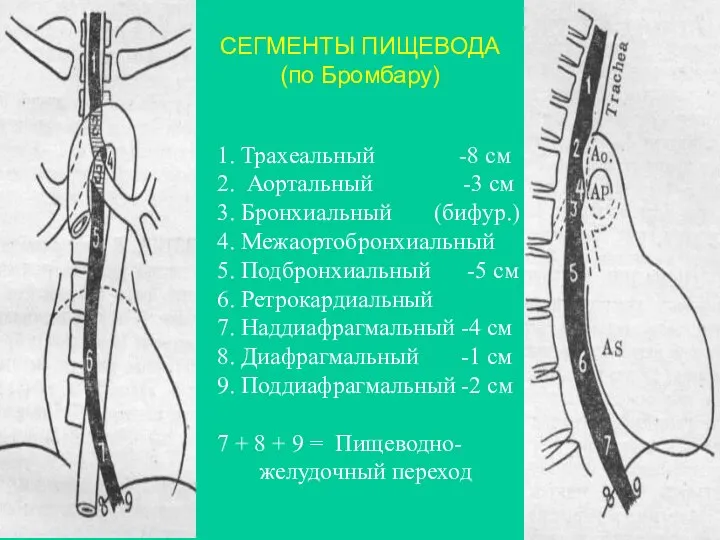
- 3. 1. Трахеальный -8 см 2. Аортальный -3 см 3. Бронхиальный (бифур.) 4. Межаортобронхиальный 5. Подбронхиальный -5
- 4. Компьютерная томография при заболеваниях пищевода ПОКАЗАНИЯ - определение степени распространения патологического процесса за пределы стенки пищевода
- 5. ЗАБОЛЕВАНИЯ ПИЩЕВОДА, ВЫЯВЛЯЕМЫЕ ПРИ КТ Деформации и смещения Варикозное расширение вен Дивертикулы Грыжи пищеводного отверстия диафрагмы
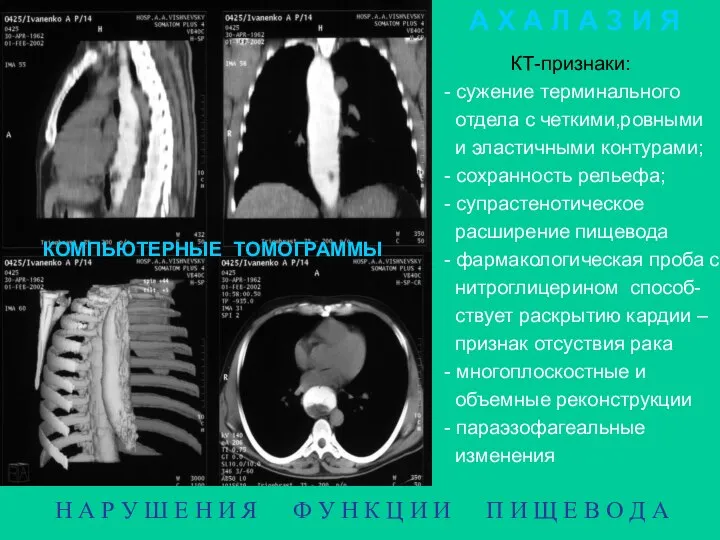
- 6. Н А Р У Ш Е Н И Я Ф У Н К Ц И И
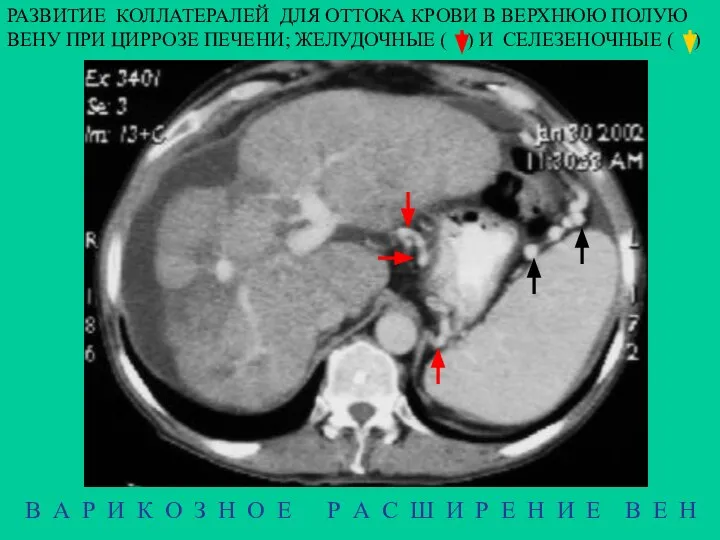
- 7. В А Р И К О З Н О Е Р А С Ш И Р
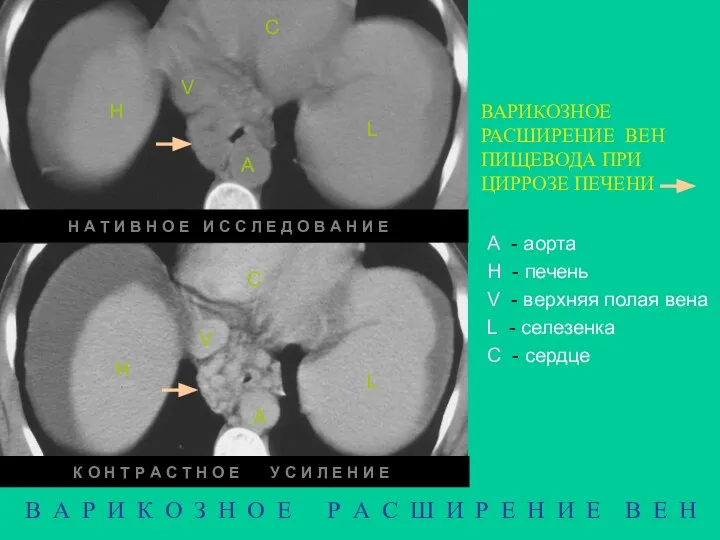
- 8. В А Р И К О З Н О Е Р А С Ш И Р
- 9. В А Р И К О З Н О Е Р А С Ш И Р
- 10. ДИВЕРТИКУЛЫ ПИЩЕВОДА СТОЙКОЕ ВЫПЯЧИВАНИЕ СТЕНКИ, ОБРАЗУЮЩЕЕ ДОПОЛНИТЕЛЬНУЮ ПОЛОСТЬ, СОЕДИНЕННУЮ ШЕЙКОЙ С ПРОСВЕТОМ ОРГАНА ЭТИОЛОГИЯ - заболевания
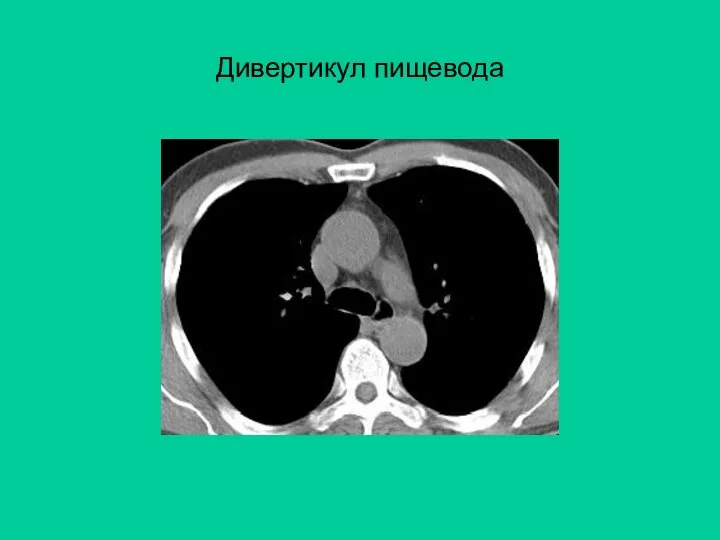
- 11. Дивертикул пищевода
- 12. ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ ЭТИОЛОГИЯ инволютивное расширение ПОД (старше 50 лет), травма, повышение внутрибрюшного давления КЛИНИКА
- 13. ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПИЩЕВОДА СОСТАВЛЯЮТ ПРИМЕРНО 1% ВСЕХ ОПУХОЛЕЙ ЛОКАЛИЗАЦИЯ - от 3 сегмента книзу, где в
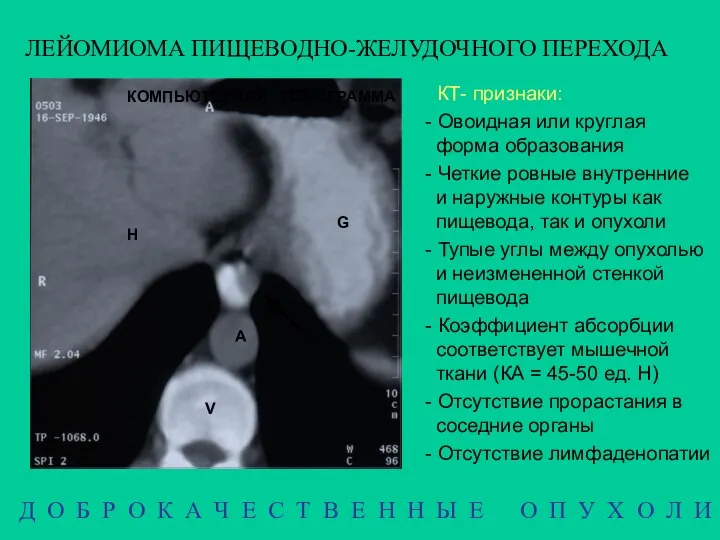
- 14. ЛЕЙОМИОМА ПИЩЕВОДНО-ЖЕЛУДОЧНОГО ПЕРЕХОДА КОМПЬЮТЕРНАЯ ТОМОГРАММА КТ- признаки: - Овоидная или круглая форма образования - Четкие ровные
- 15. З Л О К А Ч Е С Т В Е Н Н Ы Е О
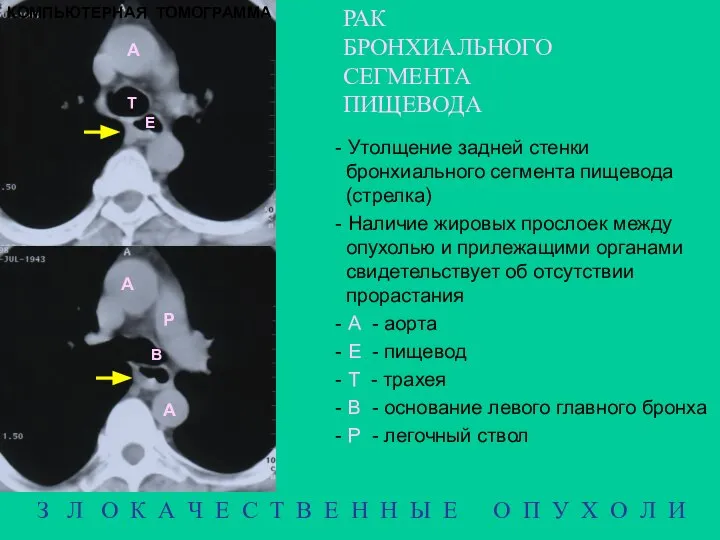
- 16. РАК БРОНХИАЛЬНОГО СЕГМЕНТА ПИЩЕВОДА А А Е А Т B З Л О К А Ч
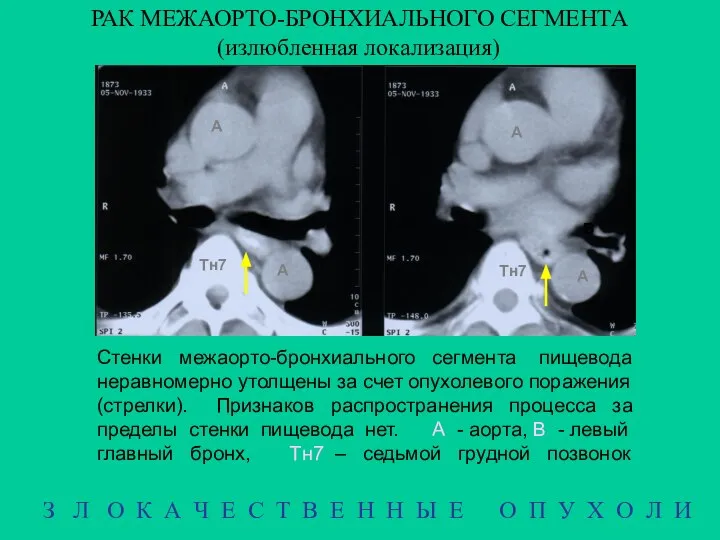
- 17. РАК МЕЖАОРТО-БРОНХИАЛЬНОГО СЕГМЕНТА (излюбленная локализация) З Л О К А Ч Е С Т В Е
- 18. Плоскоклеточный рак средней трети пищевода
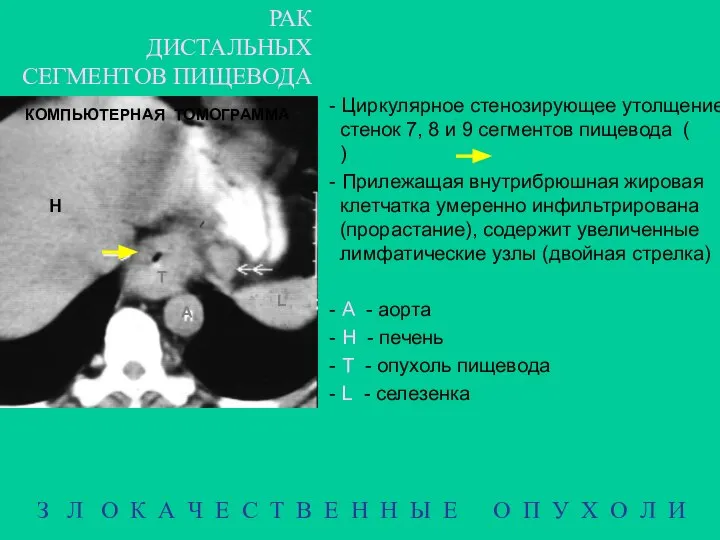
- 19. РАК ДИСТАЛЬНЫХ СЕГМЕНТОВ ПИЩЕВОДА З Л О К А Ч Е С Т В Е Н
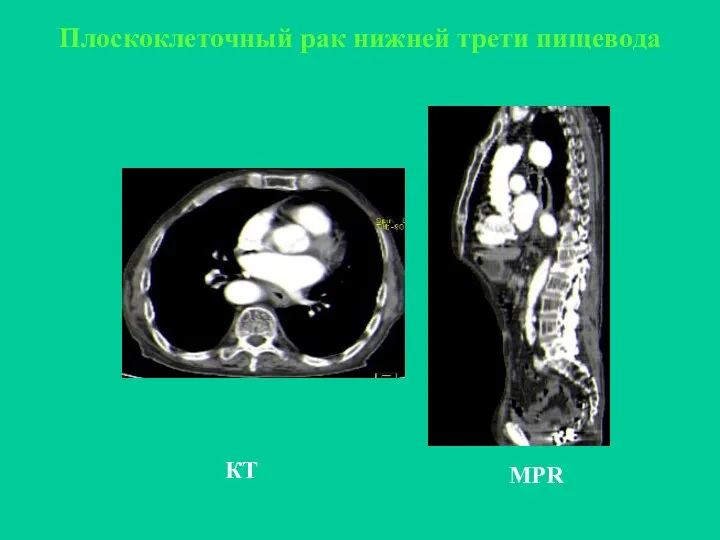
- 20. КТ Плоскоклеточный рак нижней трети пищевода MPR
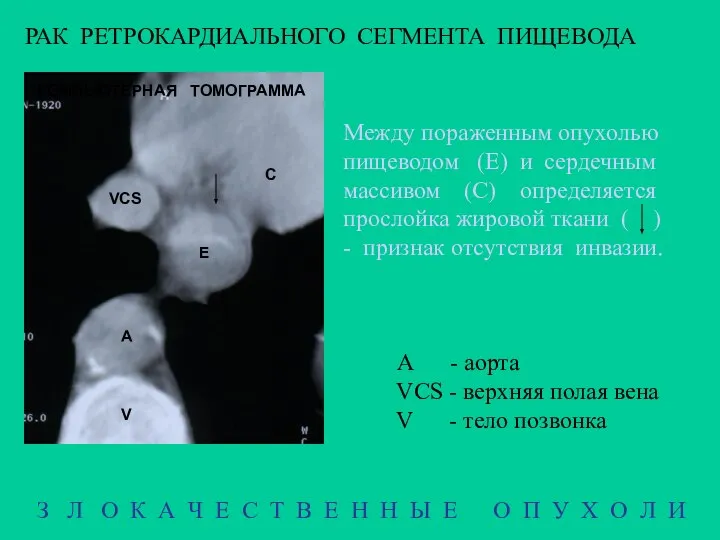
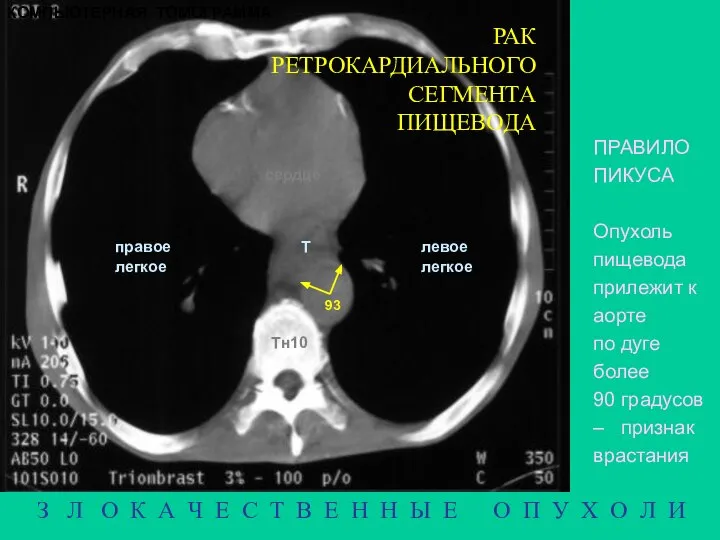
- 21. РАК РЕТРОКАРДИАЛЬНОГО СЕГМЕНТА ПИЩЕВОДА Е A VCS V З Л О К А Ч Е С
- 22. З Л О К А Ч Е С Т В Е Н Н Ы Е О
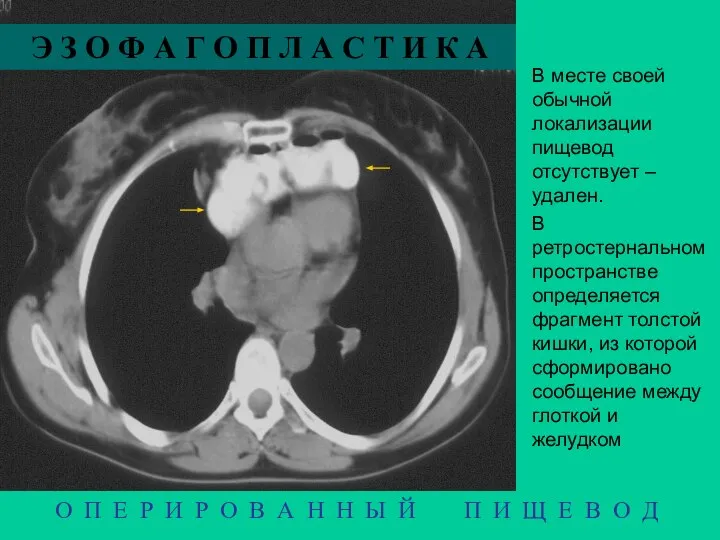
- 23. О П Е Р И Р О В А Н Н Ы Й П И Щ
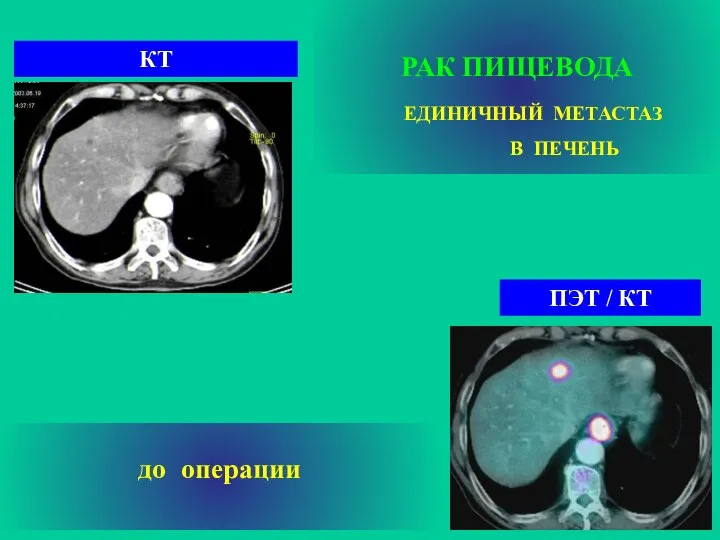
- 24. РАК ПИЩЕВОДА ЕДИНИЧНЫЙ МЕТАСТАЗ В ПЕЧЕНЬ ПЭТ / КТ КТ до операции
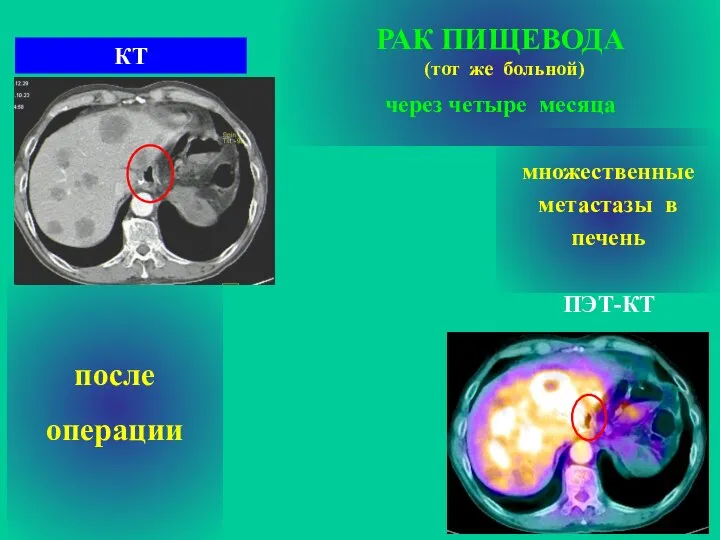
- 25. РАК ПИЩЕВОДА (тот же больной) через четыре месяца после операции ПЭТ-КТ КТ множественные метастазы в печень
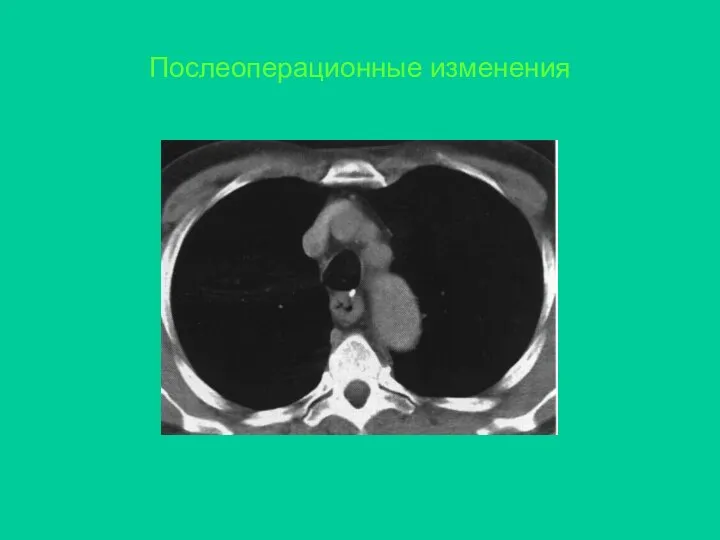
- 26. Послеоперационные изменения
- 27. И Н О Р О Д Н Ы Е Т Е Л А П И Щ
- 28. Заболевания желудка, выявляемые при КТ Дивертикулы желудка Доброкачественные опухоли Рак желудка Язвенная болезнь желудка и прободение
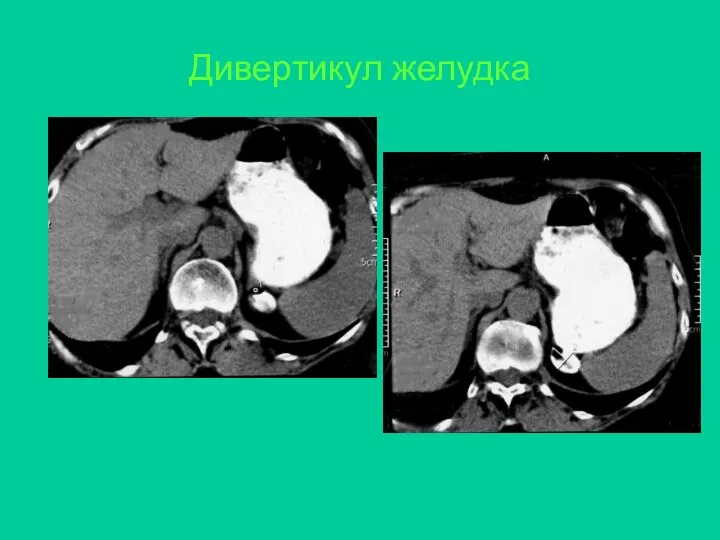
- 29. Дивертикул желудка
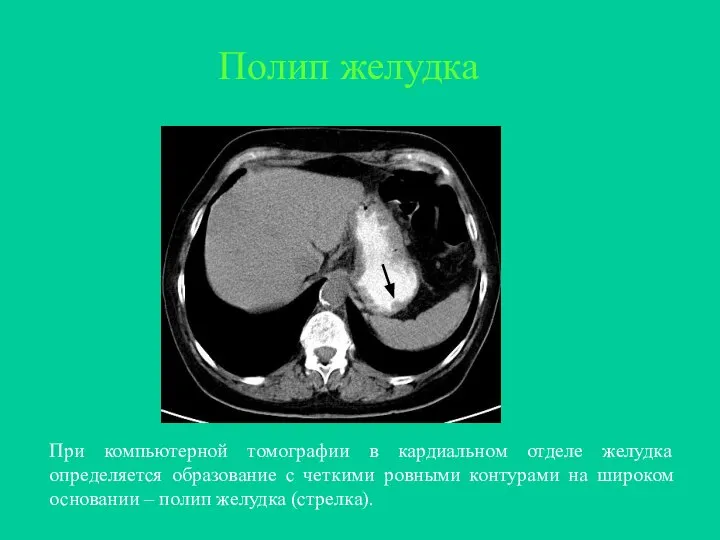
- 30. При компьютерной томографии в кардиальном отделе желудка определяется образование с четкими ровными контурами на широком основании
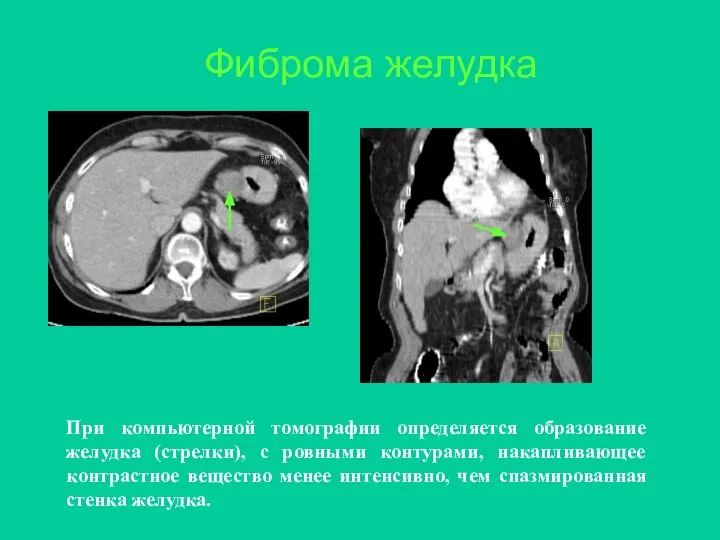
- 31. Фиброма желудка При компьютерной томографии определяется образование желудка (стрелки), с ровными контурами, накапливающее контрастное вещество менее
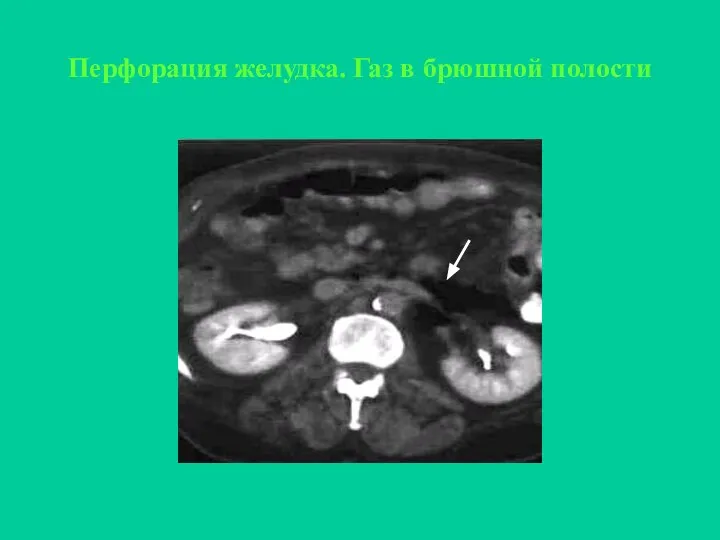
- 32. Перфорация желудка. Газ в брюшной полости
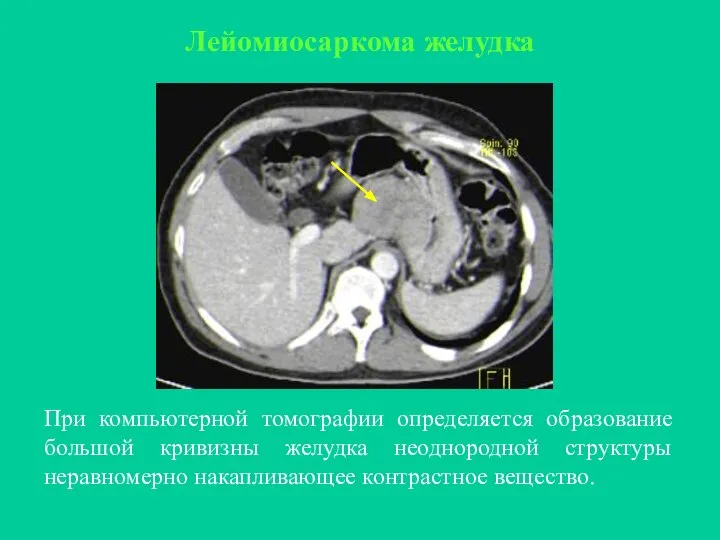
- 33. Лейомиосаркома желудка При компьютерной томографии определяется образование большой кривизны желудка неоднородной структуры неравномерно накапливающее контрастное вещество.
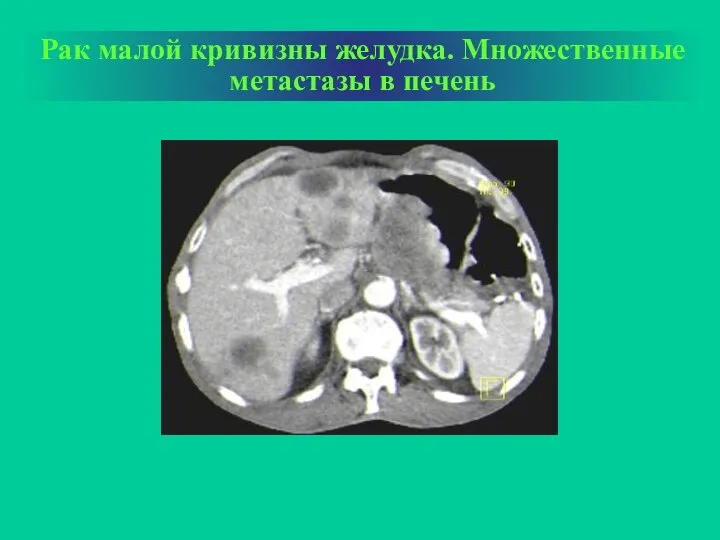
- 34. Рак малой кривизны желудка. Множественные метастазы в печень
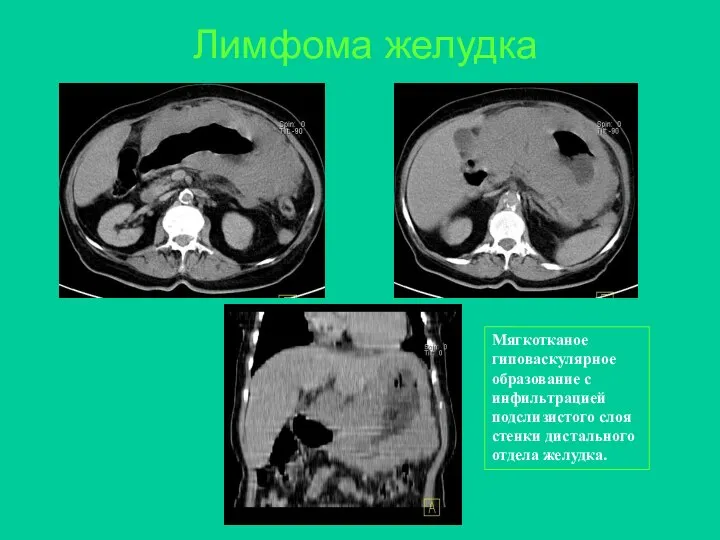
- 35. Лимфома желудка Мягкотканое гиповаскулярное образование с инфильтрацией подслизистого слоя стенки дистального отдела желудка.
- 36. Рак толстой кишки в большинстве развитых стран является наиболее распространенным заболеванием. Его удельный вес среди всех
- 37. Результаты хирургического лечения колоректального рака в течение последних десятилетий не улучшаются, и показатели пятилетней выживаемости остаются
- 38. Канцерогенез является сложным, комплексным, многостадийным и не до конца изученным процессом. Колоректальный рак имеет продолжительную фазу
- 39. Процесс метастазирования, являющийся одним из наиболее важных в патогенезе рака толстой кишки, состоит из сложной цепи
- 40. Пути метастазирования колоректального рака: - лимфогенный - гематогенный - лимфогематогенный - пери- и эндоневральный - по
- 41. Первый лимфатический барьер толстой кишки - надкишечные лимфатические узлы, располагающиеся по стенке её брыжеечного края. Второй
- 42. От анального и нижнеампулярного отделов прямой кишки лимфа оттекает в параректальные, крестцовые, лобково-запирательные, предпузырные, паховые, подвздошные
- 43. Наиболее часто рак толстой кишки метастазирует в печень (20-30%, по системе воротной вены), значительно реже –
- 44. Рак прямой кишки в большинстве случаев поражает среднюю её часть: на расстоянии 0-5 см от наружного
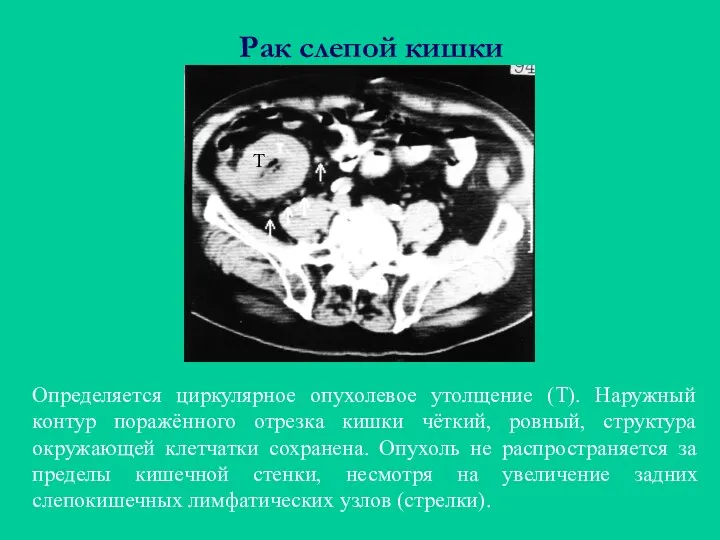
- 45. Рак слепой кишки Определяется циркулярное опухолевое утолщение (Т). Наружный контур поражённого отрезка кишки чёткий, ровный, структура
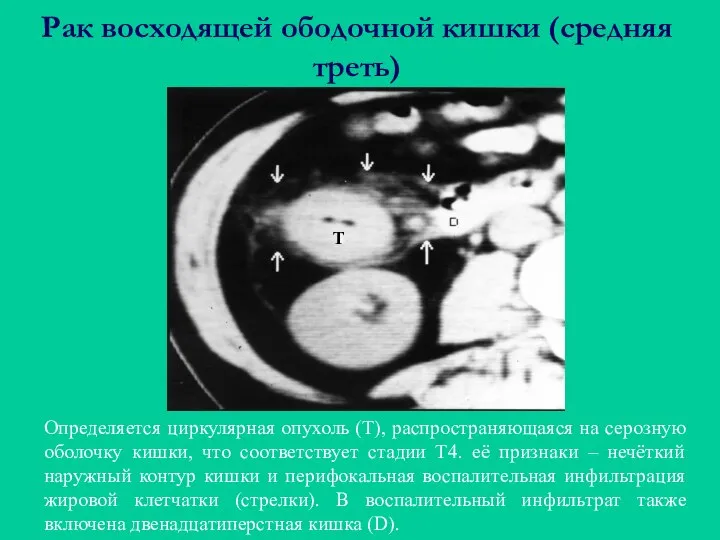
- 46. Рак восходящей ободочной кишки (средняя треть) Определяется циркулярная опухоль (Т), распространяющаяся на серозную оболочку кишки, что
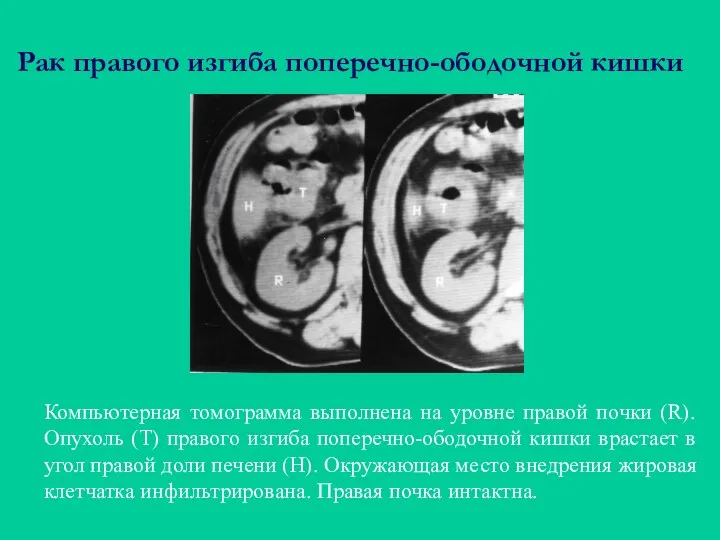
- 47. Рак правого изгиба поперечно-ободочной кишки Компьютерная томограмма выполнена на уровне правой почки (R). Опухоль (Т) правого
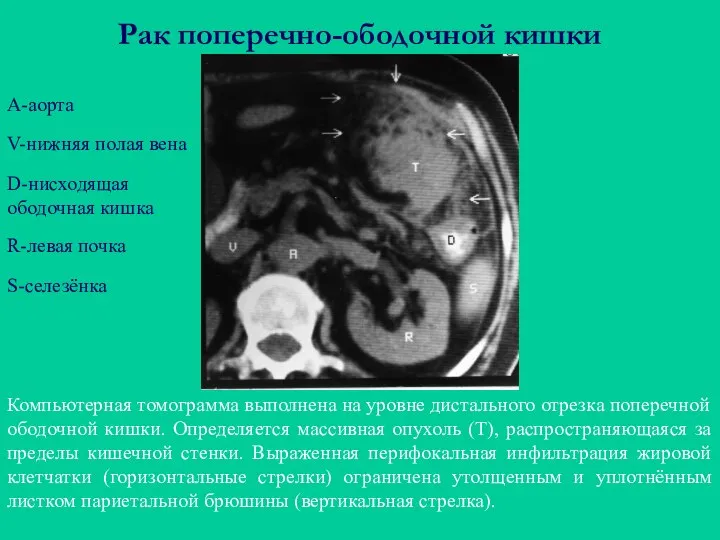
- 48. Рак поперечно-ободочной кишки Компьютерная томограмма выполнена на уровне дистального отрезка поперечной ободочной кишки. Определяется массивная опухоль
- 49. Рак нисходящей ободочной кишки Компьютерная томограмма выполнена на уровне средней трети левой почки. По брыжеечному краю
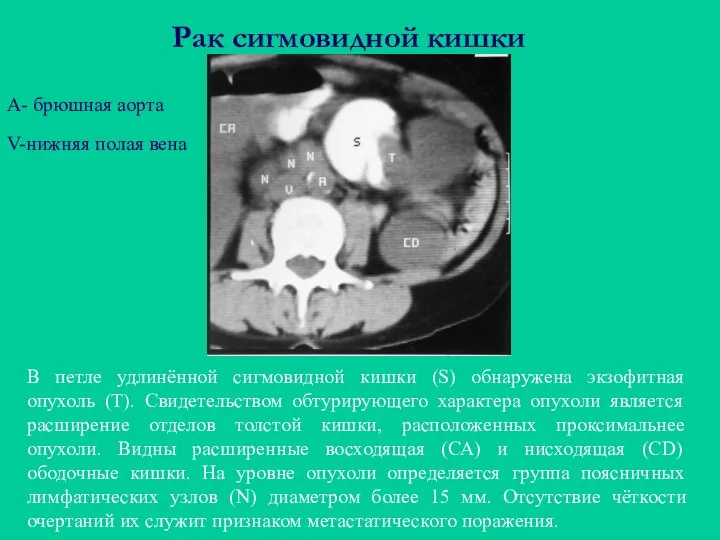
- 50. Рак сигмовидной кишки В петле удлинённой сигмовидной кишки (S) обнаружена экзофитная опухоль (Т). Свидетельством обтурирующего характера
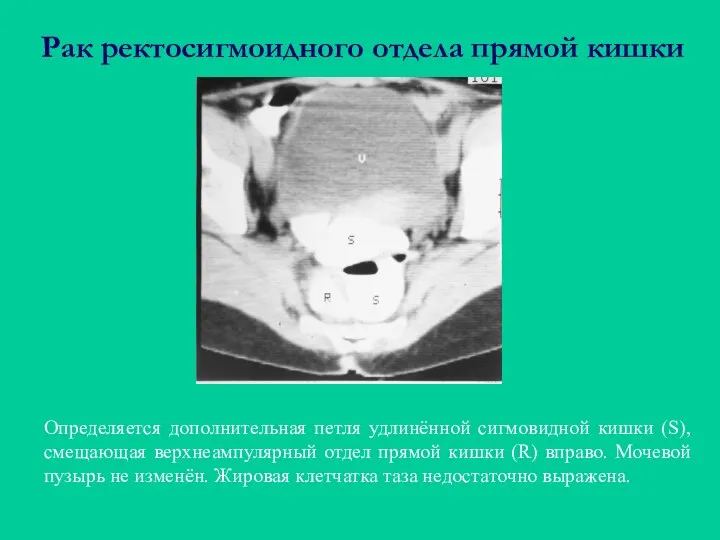
- 51. Рак ректосигмоидного отдела прямой кишки Определяется дополнительная петля удлинённой сигмовидной кишки (S), смещающая верхнеампулярный отдел прямой
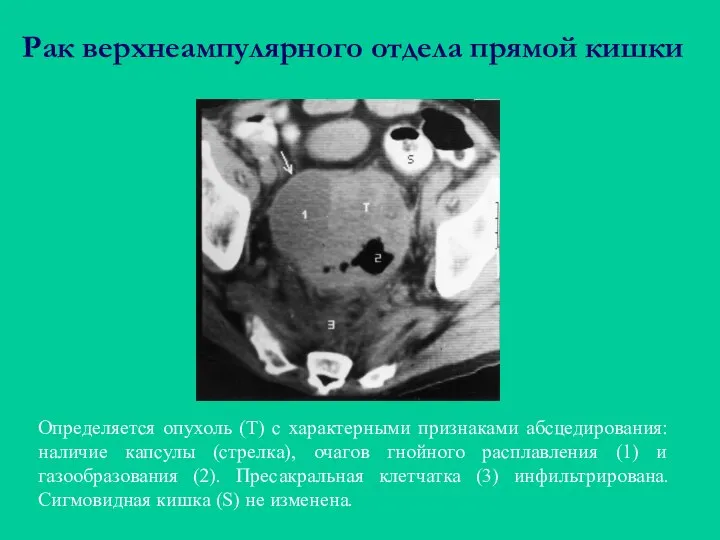
- 52. Рак верхнеампулярного отдела прямой кишки Определяется опухоль (Т) с характерными признаками абсцедирования: наличие капсулы (стрелка), очагов
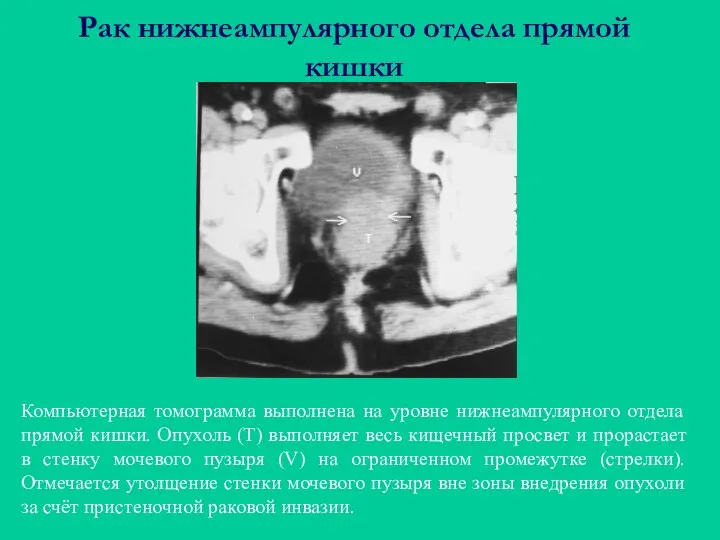
- 53. Рак нижнеампулярного отдела прямой кишки Компьютерная томограмма выполнена на уровне нижнеампулярного отдела прямой кишки. Опухоль (Т)
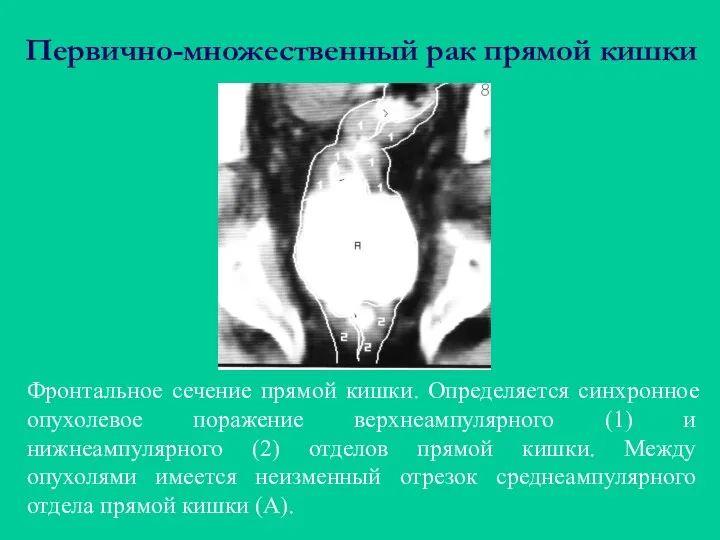
- 54. При первично-множественном раке поражаются одновременно несколько отделов толстой кишки. Отличительным признаком первичной множественности является наличие неизменённого
- 55. Первично-множественный рак прямой кишки Фронтальное сечение прямой кишки. Определяется синхронное опухолевое поражение верхнеампулярного (1) и нижнеампулярного
- 56. Морфологические особенности колоректального рака обусловлены характером роста опухоли по отношению к стенке и просвету кишки. С
- 57. Гистологическая классификация колоректального рака по ВОЗ. - аденокарцинома - слизистая аденокарцинома - перстневидно-клеточный рак - плоскоклеточный
- 58. I стадия: опухоль занимает менее половины окружности кишки, расположена не глубже подслизистого слоя, метастазов нет. IIа
- 59. Оценка местного распространения рака толстой кишки включает определение патологоанатомической формы роста опухоли, её размеров, степени инвазии
- 60. Частыми причинами смерти больных (48,6%) колоректальным раком являются различные осложнения: - обтурационная непроходимость - перфорация стенки
- 61. У больных с циркулярными опухолями течение основного заболевания осложняется кишечной непроходимостью различной степени выраженности. При этом
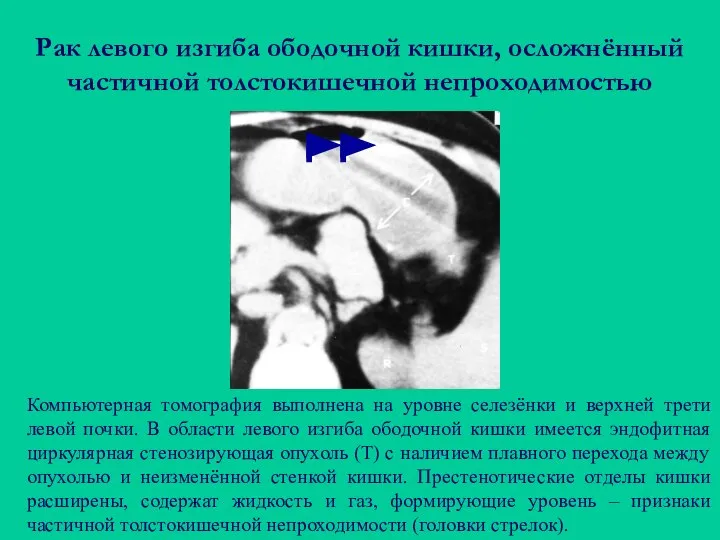
- 62. Рак левого изгиба ободочной кишки, осложнённый частичной толстокишечной непроходимостью Компьютерная томография выполнена на уровне селезёнки и
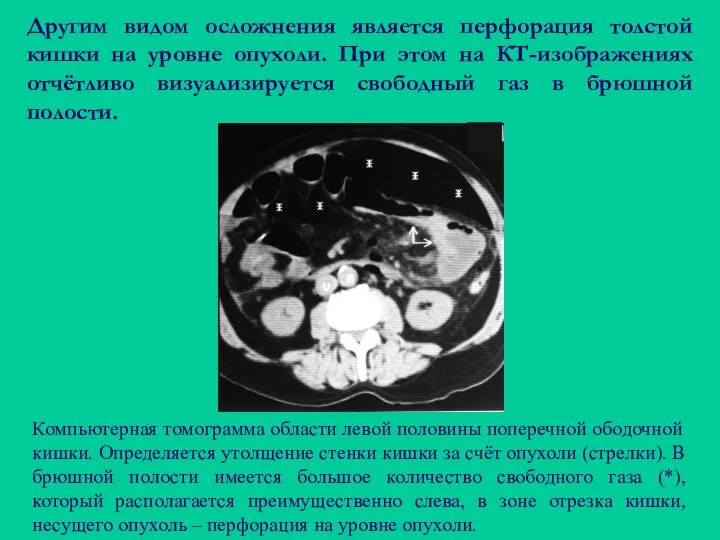
- 63. Другим видом осложнения является перфорация толстой кишки на уровне опухоли. При этом на КТ-изображениях отчётливо визуализируется
- 64. - степень Т1 – соответствует опухолевой инфильтрации кишечной стенки до подслизистого слоя, - степень Т2 –
- 65. КТ-картина прорастания рака толстой кишки при внекишечном распространении опухоли отличается многообразием и зависит от степени, места
- 66. В определении внекишечного распространения опухоли ультразвуковые методы исследования обладают меньшей эффективностью, чем компьютерная томография. КТ является
- 67. Компьютерно-томографическая и эхографическая оценка состояния лимфатических узлов включает в себя обнаружение патологически изменённых лимфатических узлов (таковыми
- 68. Все лимфатические узлы толстой кишки можно подразделить на три группы, условно обозначающие последовательные барьеры лимфооттока толстой
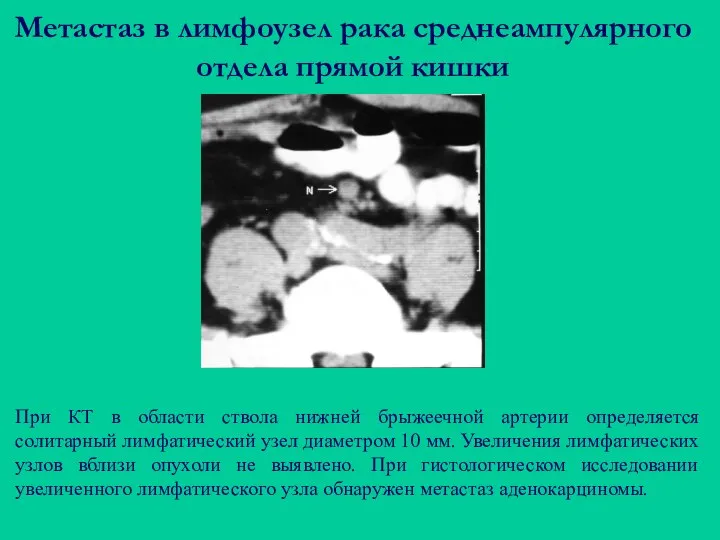
- 69. Метастаз в лимфоузел рака среднеампулярного отдела прямой кишки При КТ в области ствола нижней брыжеечной артерии
- 70. При КТ метастазы в печени у большинства больных определяются в виде одиночных или множественных гиподенсных образований
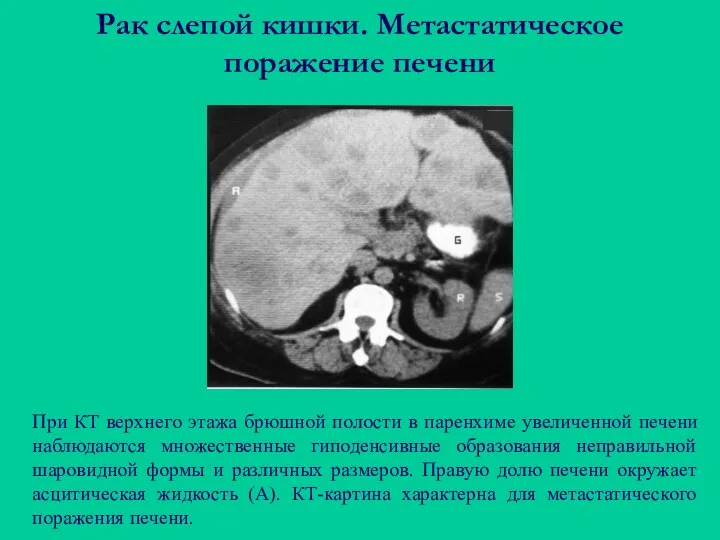
- 71. Рак слепой кишки. Метастатическое поражение печени При КТ верхнего этажа брюшной полости в паренхиме увеличенной печени
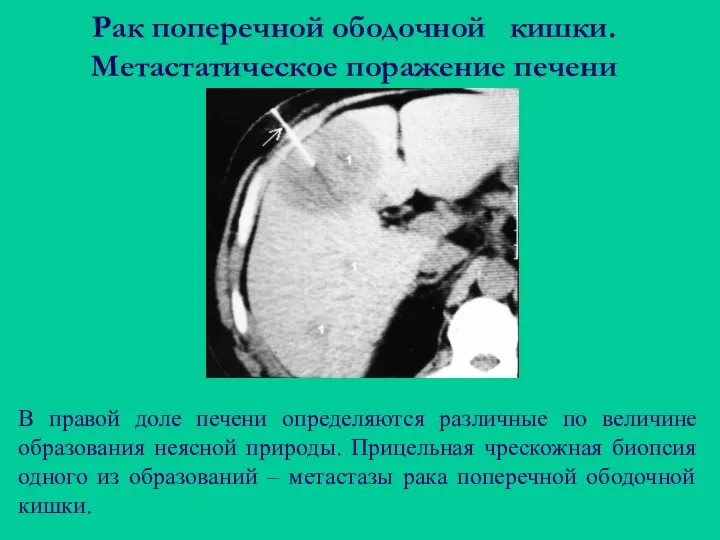
- 72. Рак поперечной ободочной кишки. Метастатическое поражение печени В правой доле печени определяются различные по величине образования
- 73. Метастатическое поражение брюшины при КТ проявляется в виде диффузного неравномерного утолщения её листков за счёт высыпания
- 74. Компьютерная томограмма третьего поясничного позвонка. Определяется нечётко очерченная зона метастатической деструкции (стрелка), деформирующая позвонок и распространяющаяся
- 75. В оценке местного распространения рака толстой кишки (определение анатомического типа роста опухоли, её размеров, степени инвазии
- 76. При использовании КТ после хирургического лечения рака толстой кишки все выявленные при обследовании особенности зависели от
- 77. У больных, перенесших правостороннюю гемиколэктомию (удаление слепой, восходящей ободочной и дистального отдела подвздошной кишок, а также
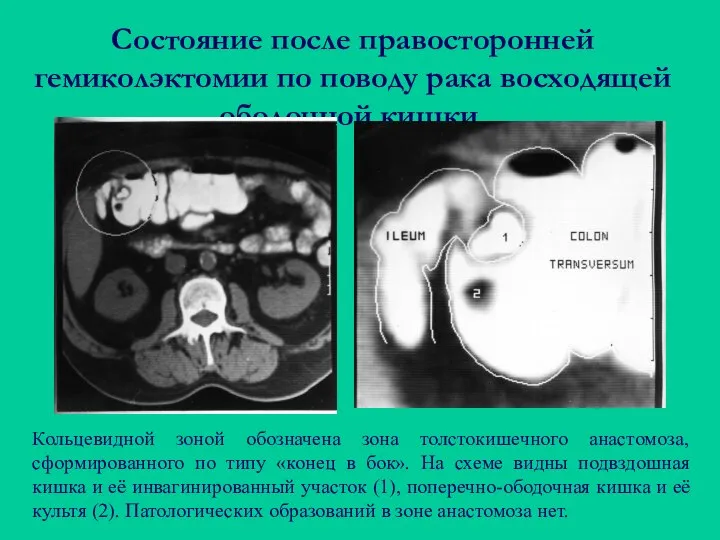
- 78. Состояние после правосторонней гемиколэктомии по поводу рака восходящей ободочной кишки. Кольцевидной зоной обозначена зона толстокишечного анастомоза,
- 79. После резекции поперечной ободочной кишки по поводу небольших опухолей, ограниченных стенкой кишки, в центральных отделах живота
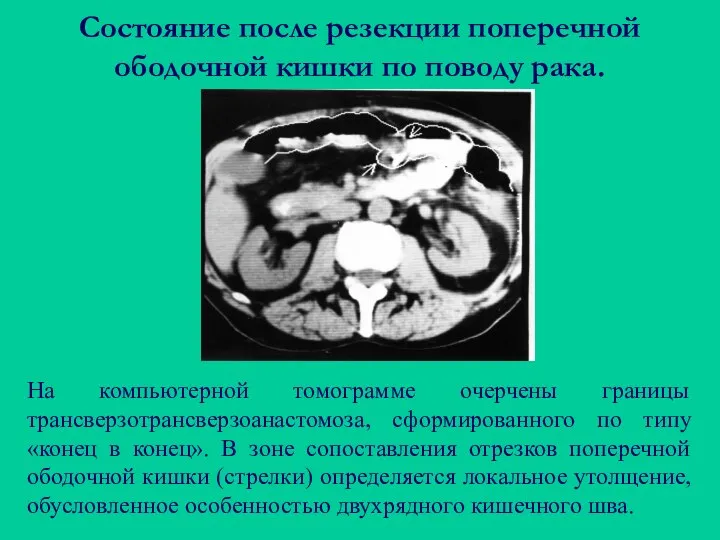
- 80. Состояние после резекции поперечной ободочной кишки по поводу рака. На компьютерной томограмме очерчены границы трансверзотрансверзоанастомоза, сформированного
- 81. После левосторонней гемиколэктомии (удаляются дистальная часть поперечно-ободочной кишки, нисходящая ободочная кишка и проксимальная часть сигмовидной кишки,
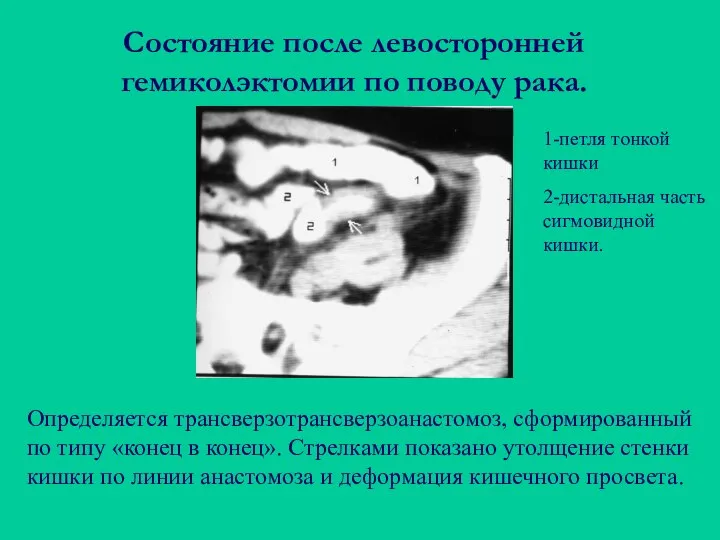
- 82. Состояние после левосторонней гемиколэктомии по поводу рака. Определяется трансверзотрансверзоанастомоз, сформированный по типу «конец в конец». Стрелками
- 83. После резекции с сохранением её непрерывности, также как и при левосторонней гемиколэктомии, анастомоз накладывается по типу
- 84. Состояние после резекции сигмовидной кишки по поводу рака с сохранением непрерывности Представлена реконструкция продольного сечения сигмовидной
- 85. КТ позволяет определить вид выполненного оперативного вмешательства и обнаружить связанные с этим топографо-анатомические особенности при обследовании
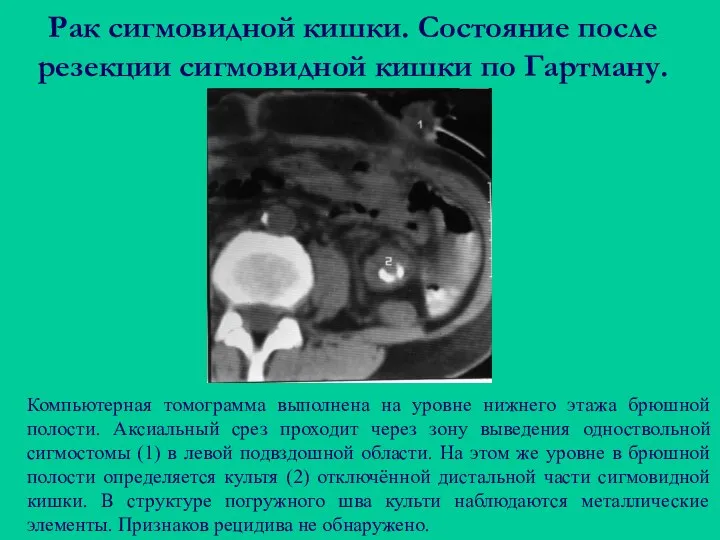
- 86. Рак сигмовидной кишки. Состояние после резекции сигмовидной кишки по Гартману. Компьютерная томограмма выполнена на уровне нижнего
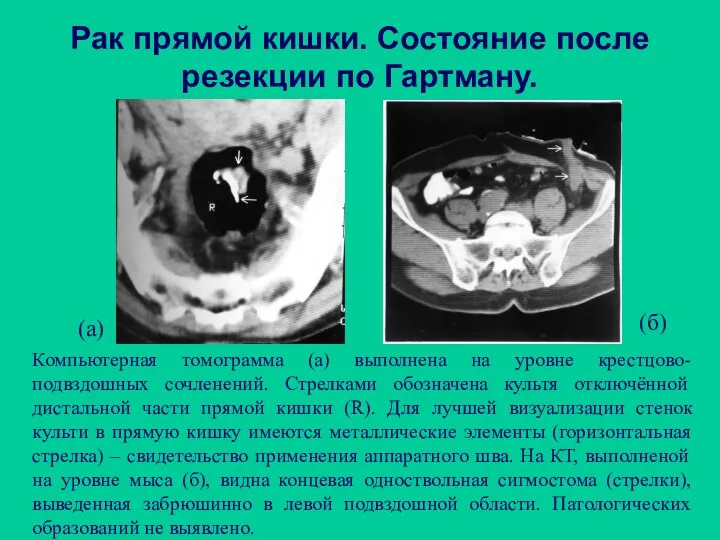
- 87. Рак прямой кишки. Состояние после резекции по Гартману. Компьютерная томограмма (а) выполнена на уровне крестцово-подвздошных сочленений.
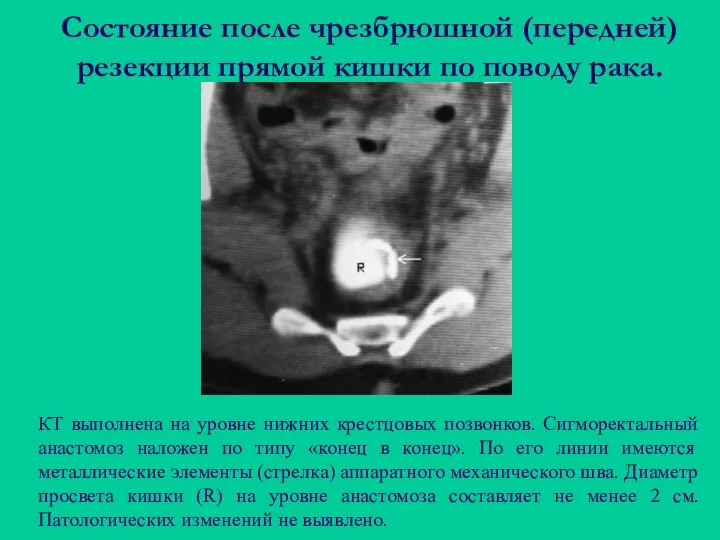
- 88. Состояние после чрезбрюшной (передней) резекции прямой кишки по поводу рака. КТ выполнена на уровне нижних крестцовых
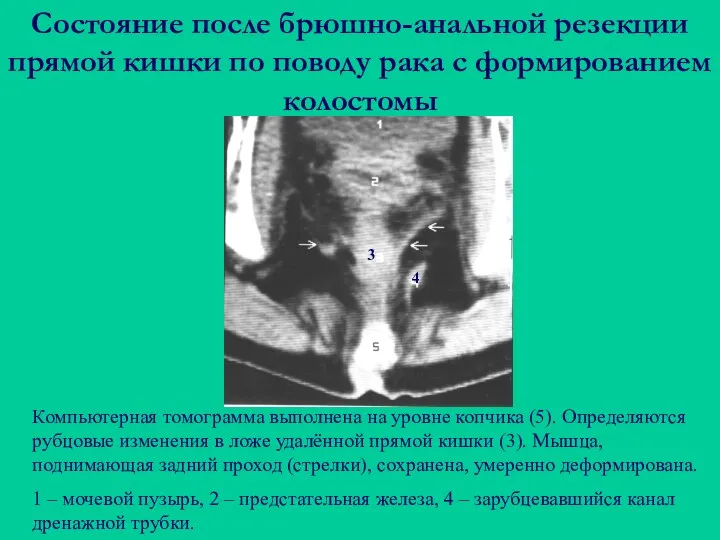
- 89. Состояние после брюшно-анальной резекции прямой кишки по поводу рака с формированием колостомы Компьютерная томограмма выполнена на
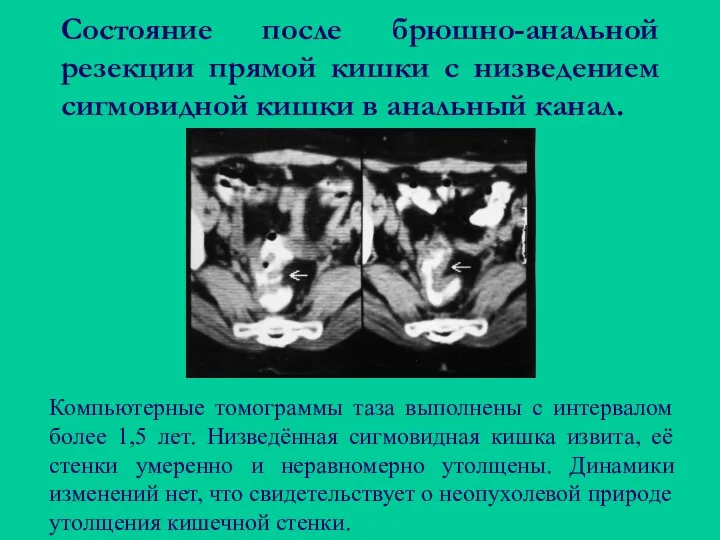
- 90. Состояние после брюшно-анальной резекции прямой кишки с низведением сигмовидной кишки в анальный канал. Компьютерные томограммы таза
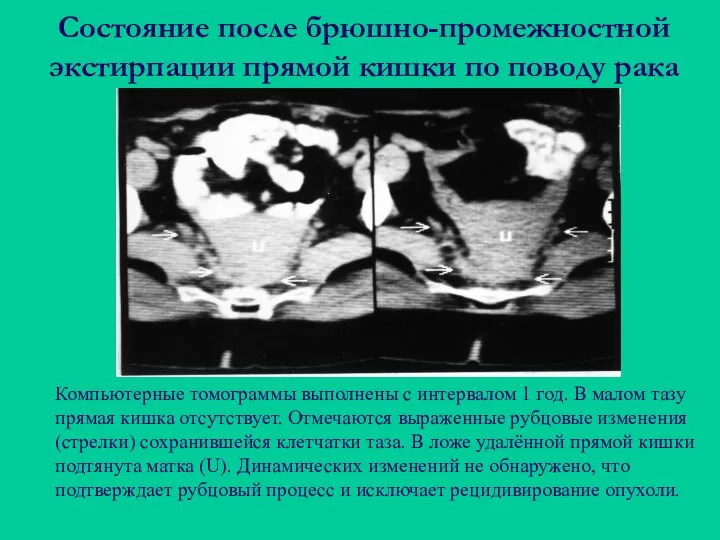
- 91. Состояние после брюшно-промежностной экстирпации прямой кишки по поводу рака Компьютерные томограммы выполнены с интервалом 1 год.
- 92. При выполнении реконструктивно-восстановительных операций, предусматривающих восстановление непрерывности толстой кишки после операции Гартмана путём наложения анастомоза между
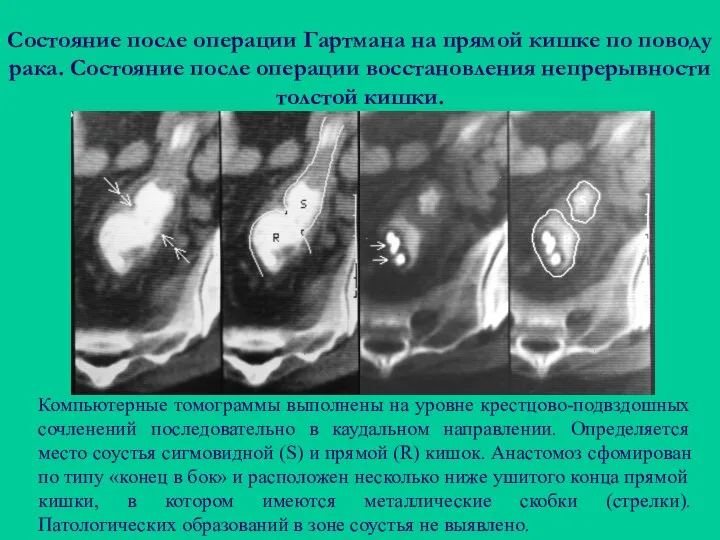
- 93. Состояние после операции Гартмана на прямой кишке по поводу рака. Состояние после операции восстановления непрерывности толстой
- 94. Рецидивы и генерализация рака толстой кишки чаще возникают у мужчин в возрасте от 51 до 60
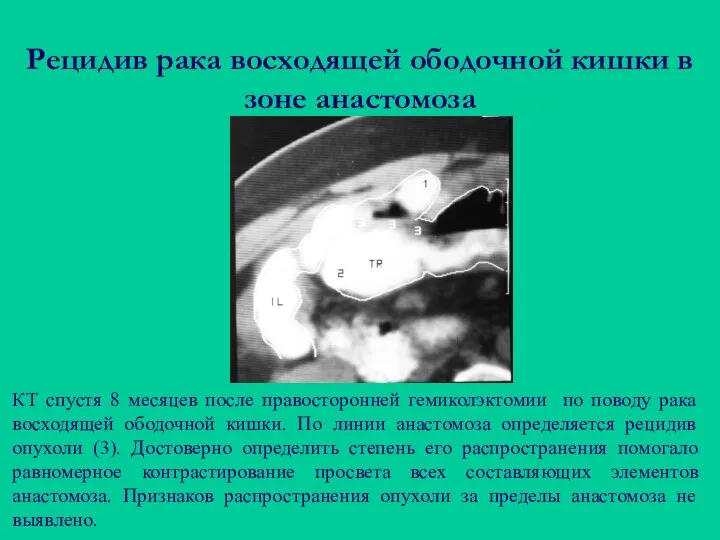
- 95. Рецидив рака восходящей ободочной кишки в зоне анастомоза КТ спустя 8 месяцев после правосторонней гемиколэктомии по
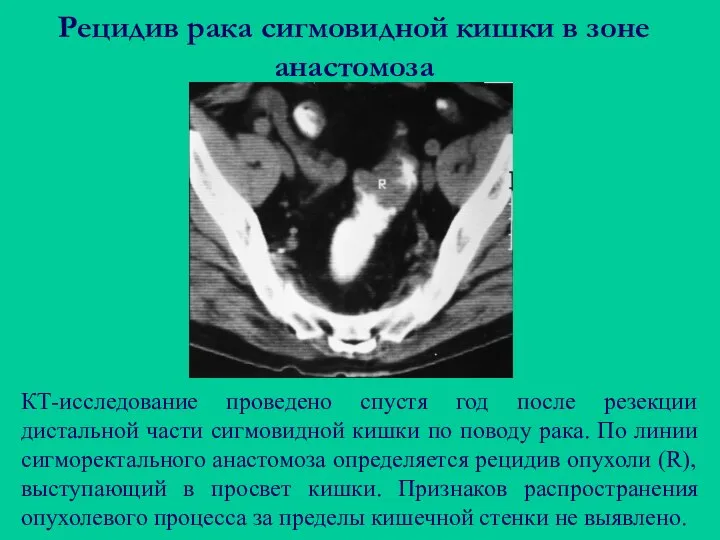
- 96. Рецидив рака сигмовидной кишки в зоне анастомоза КТ-исследование проведено спустя год после резекции дистальной части сигмовидной
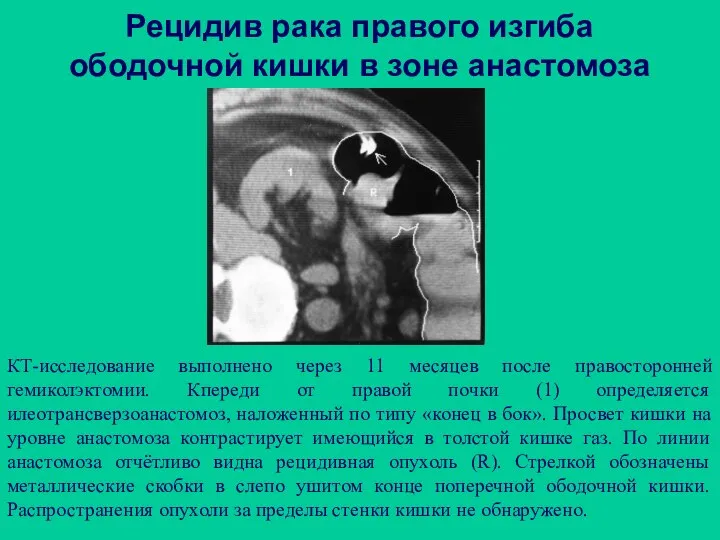
- 97. Рецидив рака правого изгиба ободочной кишки в зоне анастомоза КТ-исследование выполнено через 11 месяцев после правосторонней
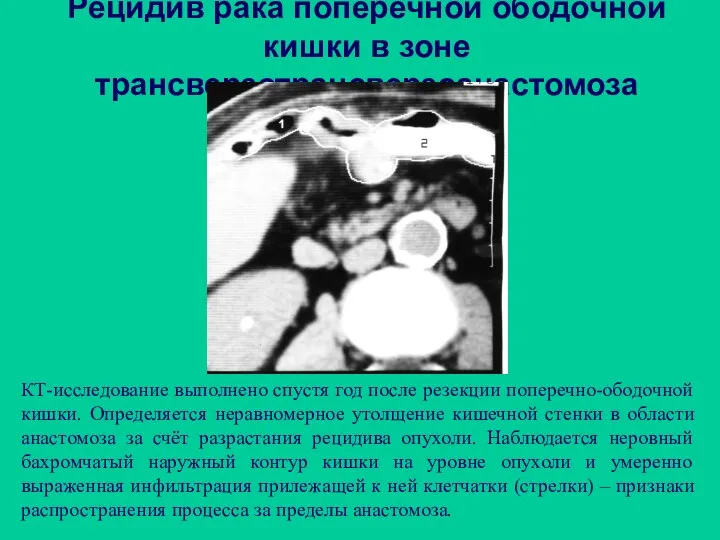
- 98. Рецидив рака поперечной ободочной кишки в зоне трансверзотрансверзоанастомоза КТ-исследование выполнено спустя год после резекции поперечно-ободочной кишки.
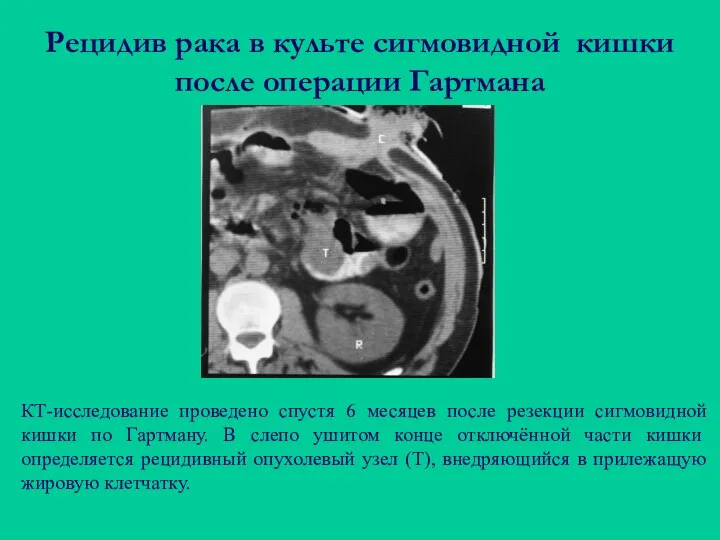
- 99. Рецидив рака в культе сигмовидной кишки после операции Гартмана КТ-исследование проведено спустя 6 месяцев после резекции
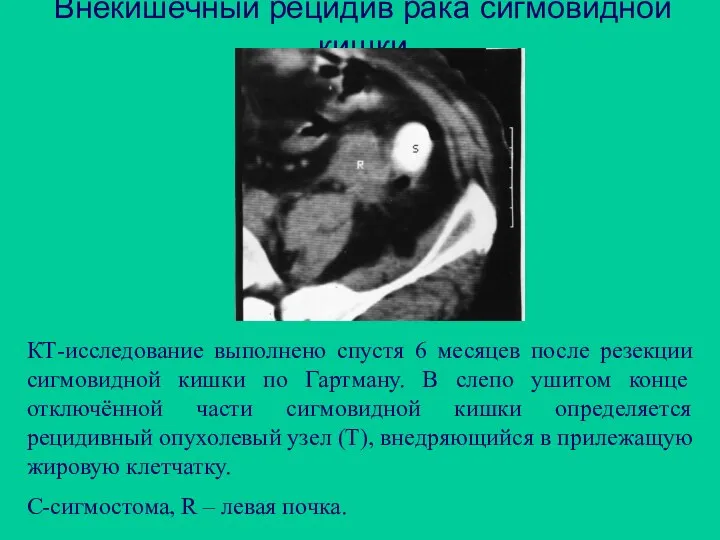
- 100. Внекишечный рецидив рака сигмовидной кишки КТ-исследование выполнено спустя 6 месяцев после резекции сигмовидной кишки по Гартману.
- 101. Внекишечный рецидив рака прямой кишки КТ-исследование проведено через 8 месяцев после брюшно-промежностной экстирпации прямой кишки. В
- 102. Распределение рецидивов по времени их компьютерно-томографического обследования разделяется на рест-рецидив, возникающий в первый год после операции
- 103. Генерализация опухолевого процесса при КТ проявляется метастатическим поражением отдалённых органов и юкстарегионарных лимфатических узлов при различной
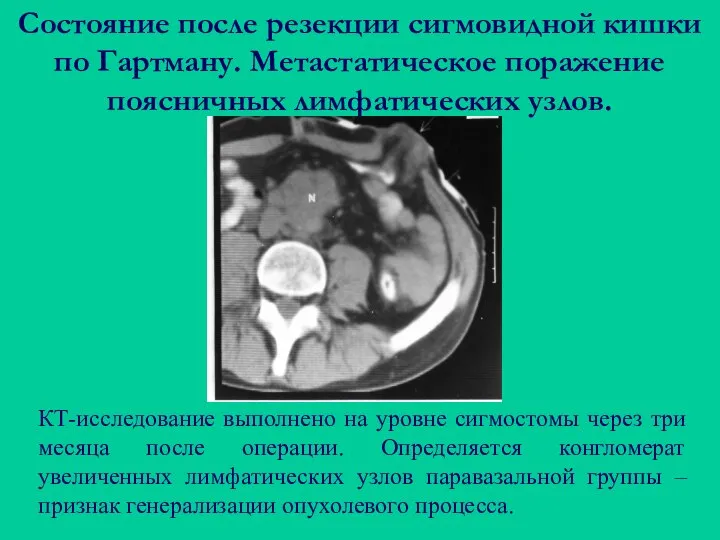
- 104. Состояние после резекции сигмовидной кишки по Гартману. Метастатическое поражение поясничных лимфатических узлов. КТ-исследование выполнено на уровне
- 105. Осложнения раннего послеоперационного периода составляют ранняя кишечная непроходимость и различные гнойно-воспалительные процессы брюшной полости, забрюшинного пространства,
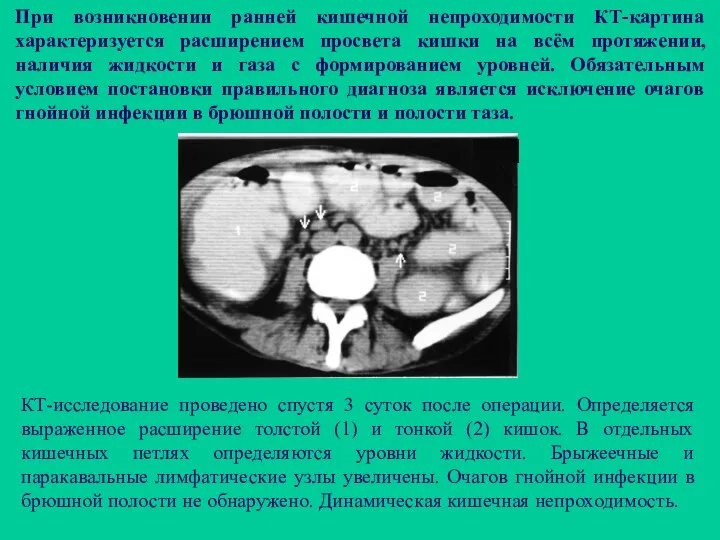
- 106. При возникновении ранней кишечной непроходимости КТ-картина характеризуется расширением просвета кишки на всём протяжении, наличия жидкости и
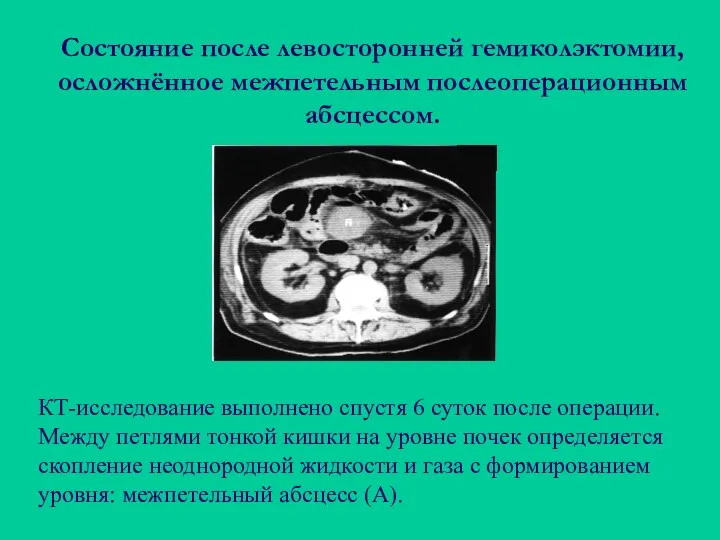
- 107. Состояние после левосторонней гемиколэктомии, осложнённое межпетельным послеоперационным абсцессом. КТ-исследование выполнено спустя 6 суток после операции. Между
- 108. Состояние после брюшно-промежностной экстирпации прямой кишки по поводу рака. Послеоперационный абсцесс в ложе удалённой прямой кишки.
- 109. Состояние после брюшно-промежностной экстирпации прямой кишки по поводу рака. Параколостомический абсцесс. КТ-исследование выполнено через 8 суток
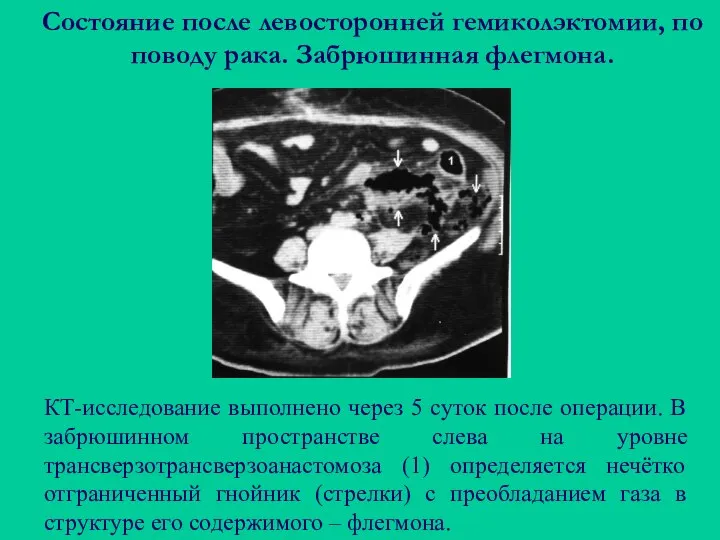
- 110. Состояние после левосторонней гемиколэктомии, по поводу рака. Забрюшинная флегмона. КТ-исследование выполнено через 5 суток после операции.
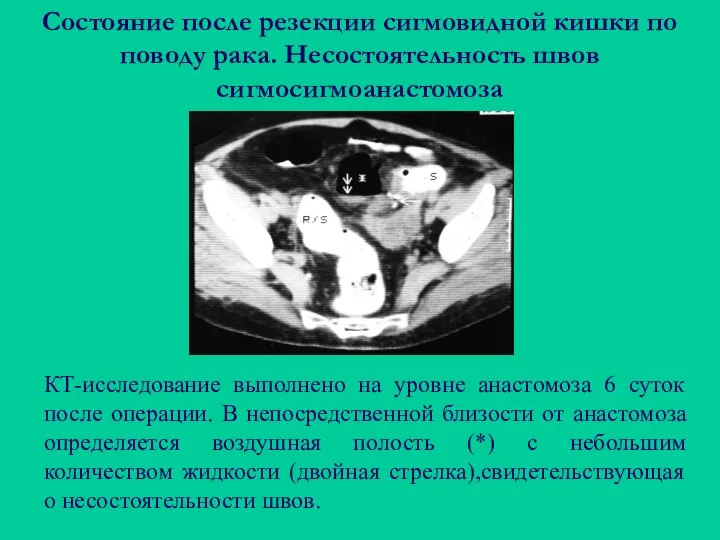
- 111. Состояние после резекции сигмовидной кишки по поводу рака. Несостоятельность швов сигмосигмоанастомоза КТ-исследование выполнено на уровне анастомоза
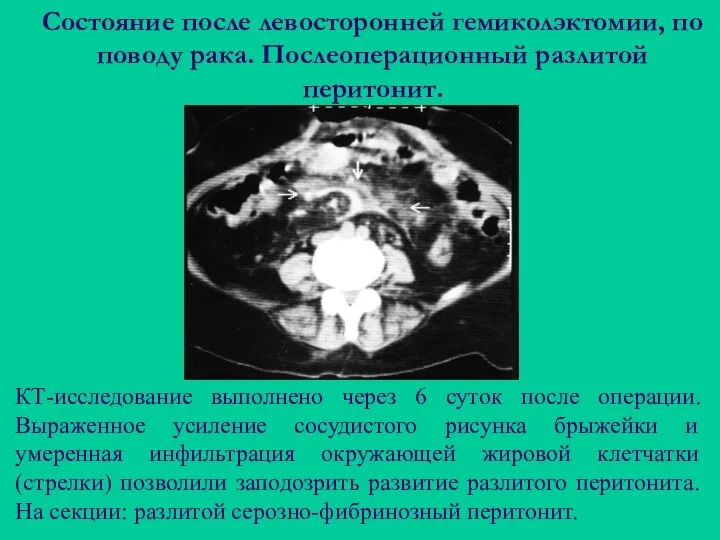
- 112. Состояние после левосторонней гемиколэктомии, по поводу рака. Послеоперационный разлитой перитонит. КТ-исследование выполнено через 6 суток после
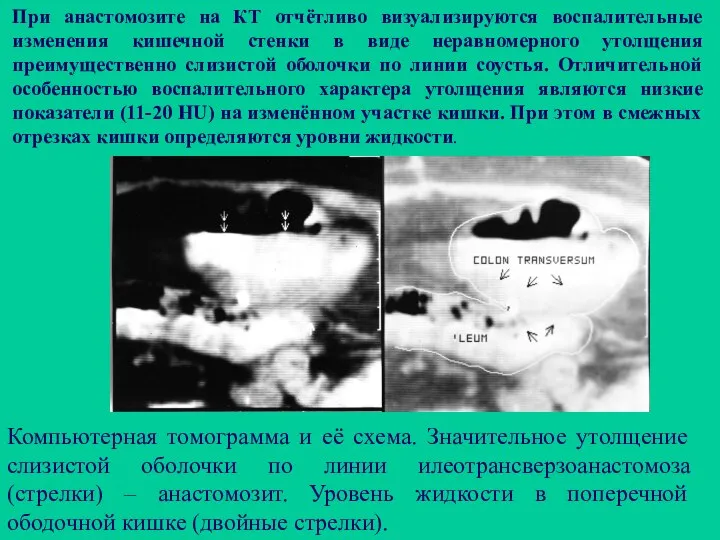
- 113. При анастомозите на КТ отчётливо визуализируются воспалительные изменения кишечной стенки в виде неравномерного утолщения преимущественно слизистой
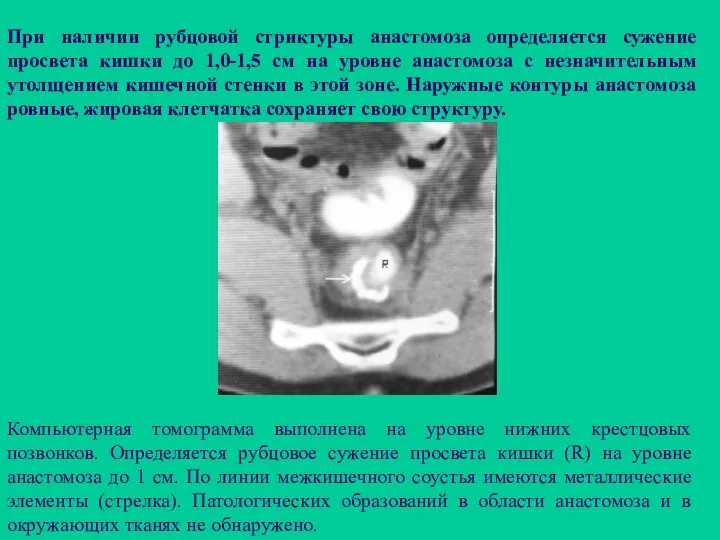
- 114. При наличии рубцовой стриктуры анастомоза определяется сужение просвета кишки до 1,0-1,5 см на уровне анастомоза с
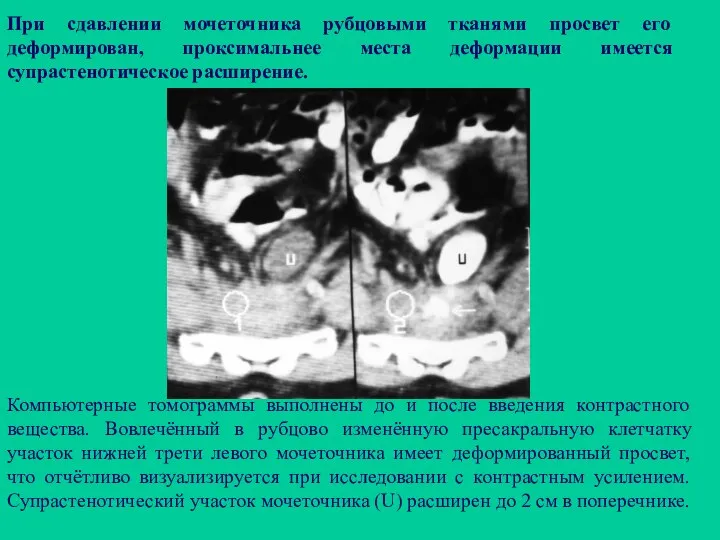
- 115. При сдавлении мочеточника рубцовыми тканями просвет его деформирован, проксимальнее места деформации имеется супрастенотическое расширение. Компьютерные томограммы
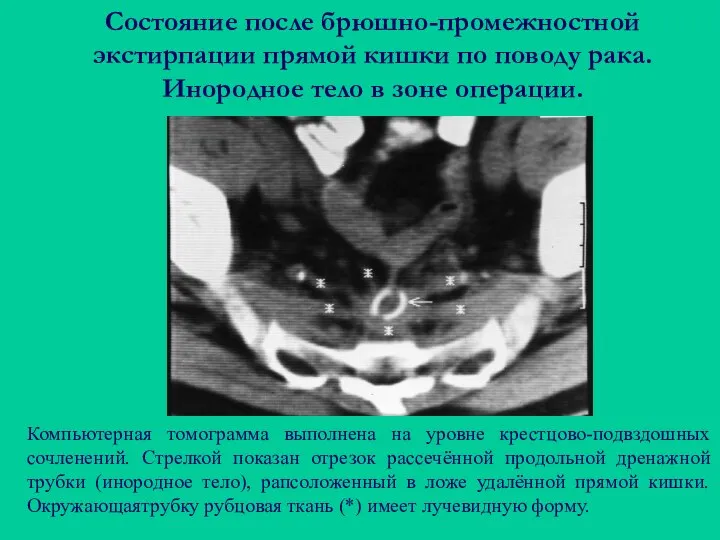
- 116. Состояние после брюшно-промежностной экстирпации прямой кишки по поводу рака. Инородное тело в зоне операции. Компьютерная томограмма
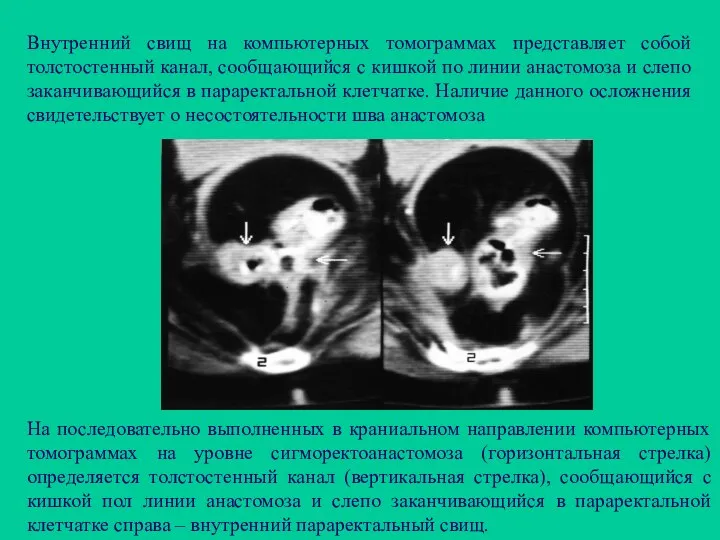
- 117. Внутренний свищ на компьютерных томограммах представляет собой толстостенный канал, сообщающийся с кишкой по линии анастомоза и
- 118. С помощью прицельной аспирационной биопсии под контролем компьютерной томографии возможно верифицировать природу и характер изменений после
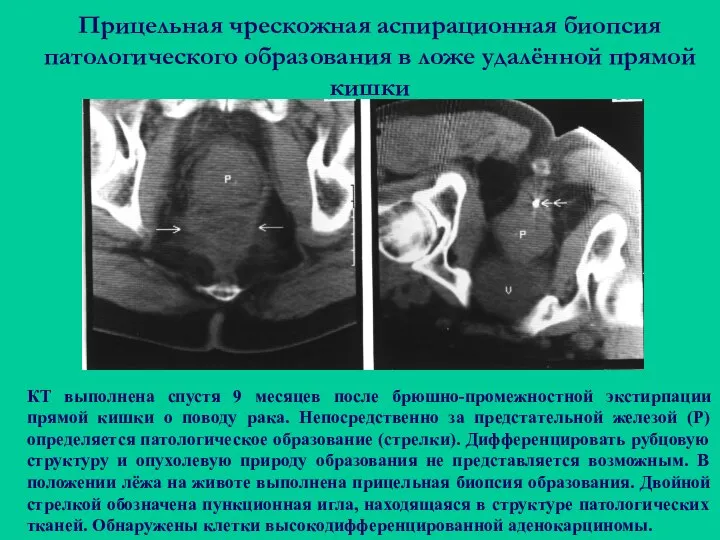
- 119. Прицельная чрескожная аспирационная биопсия патологического образования в ложе удалённой прямой кишки КТ выполнена спустя 9 месяцев
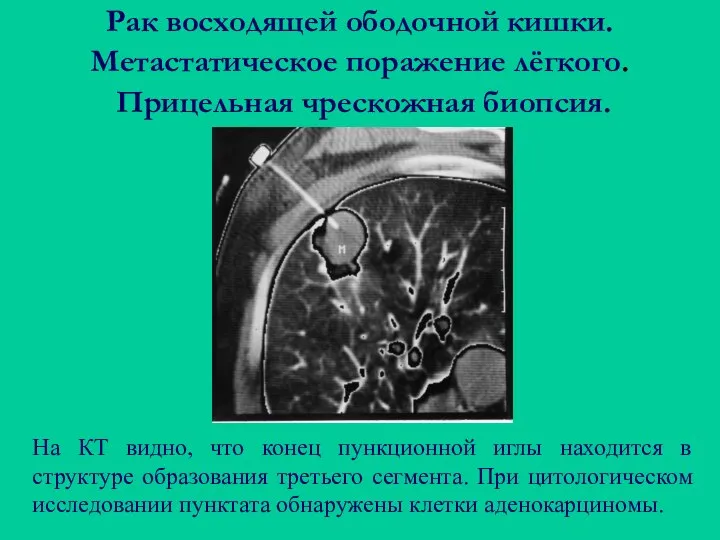
- 120. Рак восходящей ободочной кишки. Метастатическое поражение лёгкого. Прицельная чрескожная биопсия. На КТ видно, что конец пункционной
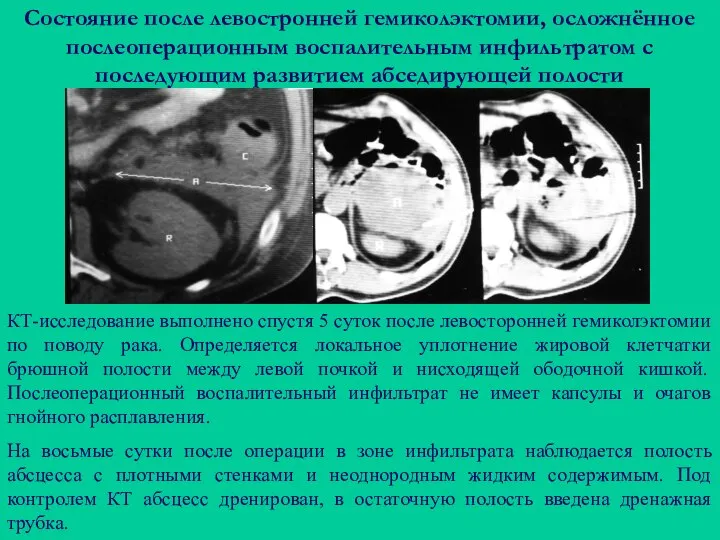
- 121. Состояние после левостронней гемиколэктомии, осложнённое послеоперационным воспалительным инфильтратом с последующим развитием абседирующей полости КТ-исследование выполнено спустя
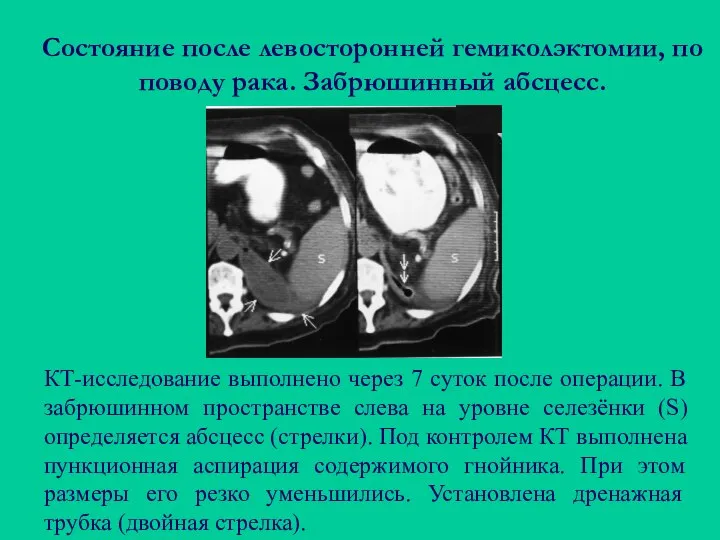
- 122. Состояние после левосторонней гемиколэктомии, по поводу рака. Забрюшинный абсцесс. КТ-исследование выполнено через 7 суток после операции.
- 123. ВЫВОДЫ: Применение КТ на различных этапах лечение рака толстой кишки значительно повышает эффективность диагностики и способствует
- 124. Эффективность КТ в обнаружении отдалённых метастазов рака толстой кишки превышает эффективность трансабдоминальной эхографии и традиционной рентгенографии.
- 125. Традиционное рентгенологическое и эндоскопическое исследование. Трансабдоминальное, трансректальное, трансвагинальное ультравзвуковое исследование. КТ-исследование брюшной полости. Трансабдоминальная эхография и
- 127. Скачать презентацию
























































 Политическая идеология и политическая деятельность
Политическая идеология и политическая деятельность Договор комиссии и его значение
Договор комиссии и его значение  Искусство и духовная жизнь
Искусство и духовная жизнь  Отток клиентов от Дом.ru
Отток клиентов от Дом.ru Инфекционный контроль в хирургическом стационаре. ГУ НИИ Трансплантологии и Искусственных Органов МЗ РФ. Кондрашкина Л.А.,
Инфекционный контроль в хирургическом стационаре. ГУ НИИ Трансплантологии и Искусственных Органов МЗ РФ. Кондрашкина Л.А.,  Пасха. Христос и его крест
Пасха. Христос и его крест Инновационные процессы в образовании
Инновационные процессы в образовании Метод, техника и методика психологического воздействия на этапе следствия. Подготовил: Студен 2-го курса Группы ю-123б
Метод, техника и методика психологического воздействия на этапе следствия. Подготовил: Студен 2-го курса Группы ю-123б  Простые вещества - неметаллы
Простые вещества - неметаллы Презентация Функции руководителя Выполнили студентки 2-го курса экономического факультета направления подготовки финансовый м
Презентация Функции руководителя Выполнили студентки 2-го курса экономического факультета направления подготовки финансовый м Основные понятия деформации среза
Основные понятия деформации среза Электрификация фермы с разработкой внутреннего освещения на основе светодиодов
Электрификация фермы с разработкой внутреннего освещения на основе светодиодов Автоматическая коробка передач
Автоматическая коробка передач Бетонная смесь
Бетонная смесь Социальные эксперименты Антон Гуменский МГИМО, ноябрь 2009
Социальные эксперименты Антон Гуменский МГИМО, ноябрь 2009 Спинной мозг
Спинной мозг  Правописание слов с безударными гласными, глухими и звонкими согласными в корне слов - презентация для начальной школы_
Правописание слов с безударными гласными, глухими и звонкими согласными в корне слов - презентация для начальной школы_ 2014 год Выполнила: воспитатель МБДОУ №20 «Сказка»г. Бор Якушева Елена Андреевна.
2014 год Выполнила: воспитатель МБДОУ №20 «Сказка»г. Бор Якушева Елена Андреевна. «Составление основного производственного плана»
«Составление основного производственного плана» 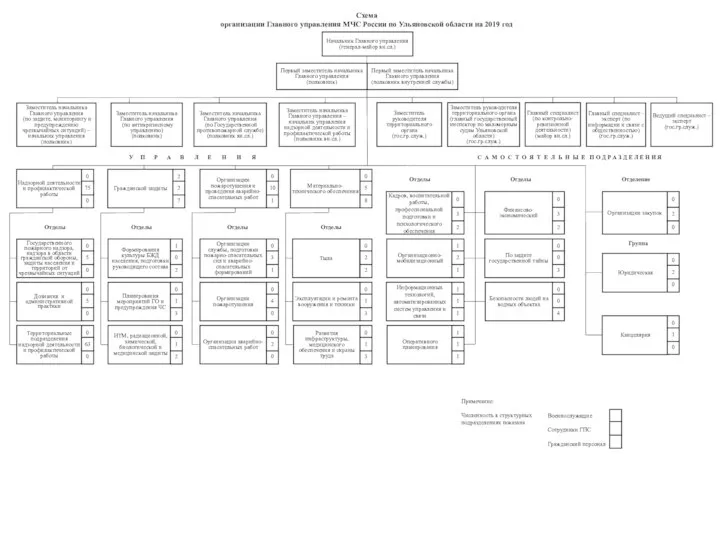 Схема организации Главного управления МЧС России по Ульяновской области на 2019 год
Схема организации Главного управления МЧС России по Ульяновской области на 2019 год Розробка плати балансування та заряду для li-io акумуляторів
Розробка плати балансування та заряду для li-io акумуляторів Национальная система подтверждения соответствия Республики Беларусь. РЕЕСТР
Национальная система подтверждения соответствия Республики Беларусь. РЕЕСТР Честь или участь
Честь или участь Дробященко Наталья Юрьевна Член правления коллегии пенсионных актуариев 5 октября 2006 год
Дробященко Наталья Юрьевна Член правления коллегии пенсионных актуариев 5 октября 2006 год  Разработка реестра ветеранов шахтерского труда с использованием языка веб-программирования PHP и базы данных MySQL
Разработка реестра ветеранов шахтерского труда с использованием языка веб-программирования PHP и базы данных MySQL Существенность в аудите
Существенность в аудите скелет головы
скелет головы ЕГЭ. Игра. История России. Ч. 2.
ЕГЭ. Игра. История России. Ч. 2.