Симптоматология гепатитов, цирроза печени, холецистита, дискипезии желчевыводящих путей Желтухи, портальная гипертензия, симп
Содержание
- 2. Цирроз печени
- 3. Цирроз печени (ЦП) — это хроническое прогрессирующее заболевание с различной степени выраженными признаками функциональной недостаточности печени
- 4. Цирроз печени От циррозов печени в мире ежегодно умирает около 300 000 человек, причем частота циррозов
- 5. Цирроз печени Цирроз печени в своем развитии проходит 3 стадии: 1) компенсированную; 2) субкомпенсированную; 3) декомпенсированную.
- 6. Клиническая картина компенсированной стадии. Жалобы на: тупую постоянную боль в правом подреберье. мелкие диспепсические явления. незначительное
- 7. Клиническая картина субкомпенсированной стадии. При субкомпенсированном циррозе печени присоединяютя астеновегетативный. диспепсический геморрагический. синдром портальной гипертензии
- 8. Клиническая картина субкомпенсированной стадии. При осмотре больных отмечается: желтушность кожи, склер и видимых слизистых оболочек. синдром
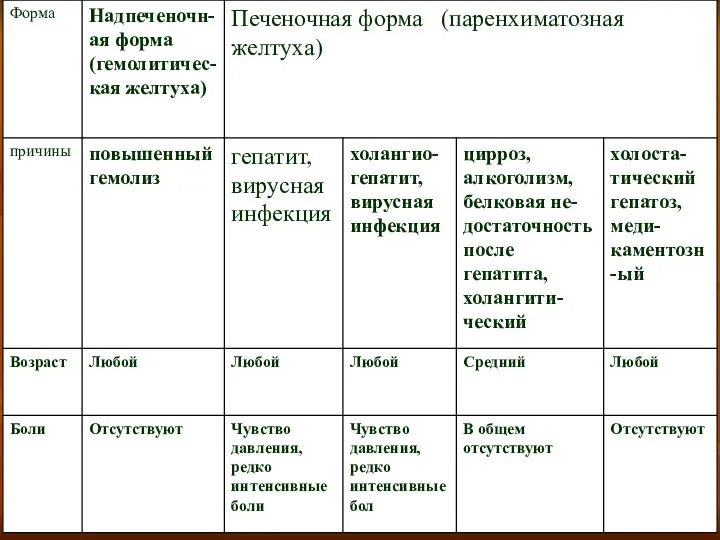
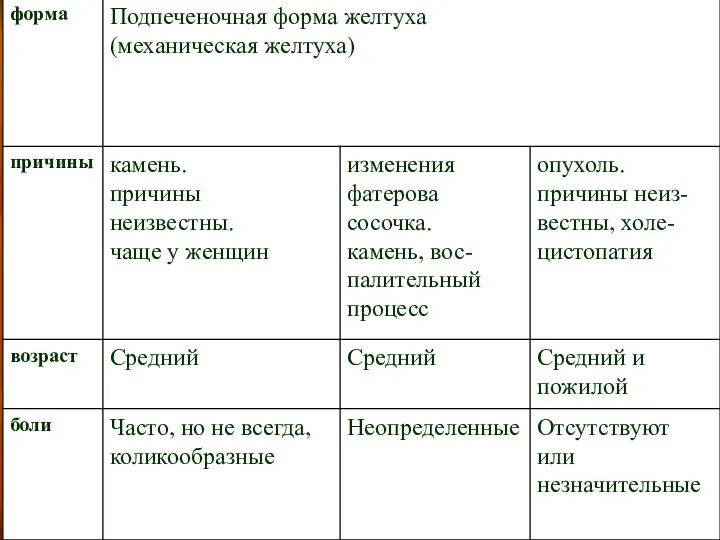
- 9. Клиническая картина декомпенсированной стадии. При ЦП в стадии декомпенсации отмечают уменьшение размеров печени и ее деформацию,
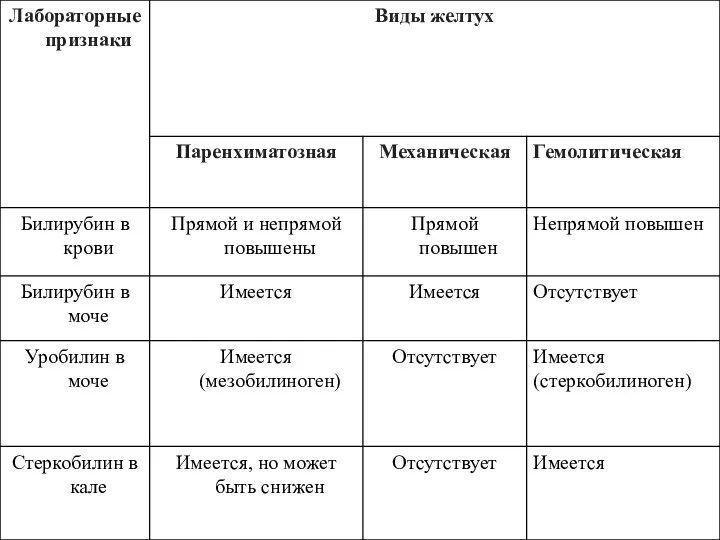
- 10. Лабораторная диагностика Б/х ан. крови повышение активности гаммаглютамилтрансферазы печени (ГГТП), АлАТ, АсАТ, дисиммуноглобулинемия. снижение в крови
- 11. Лабораторная диагностика при эндоскопическом исследовании выявляют варикозное расширение вен нижней трети пищевода и реже кардиального отдела
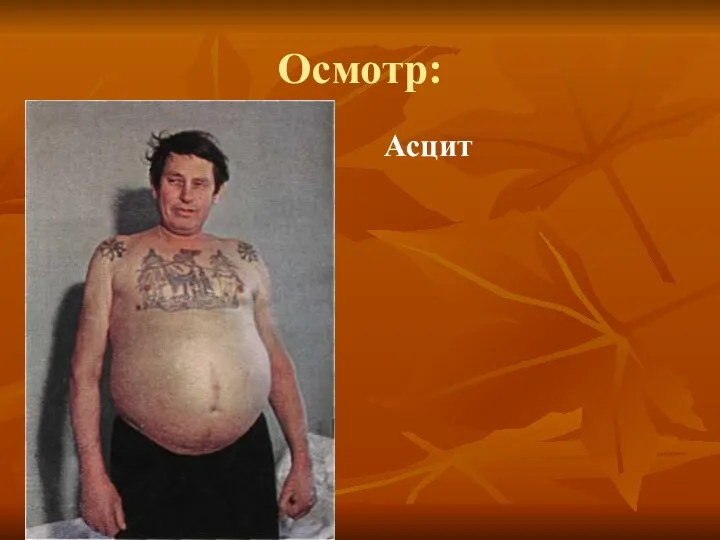
- 12. Осмотр: Асцит
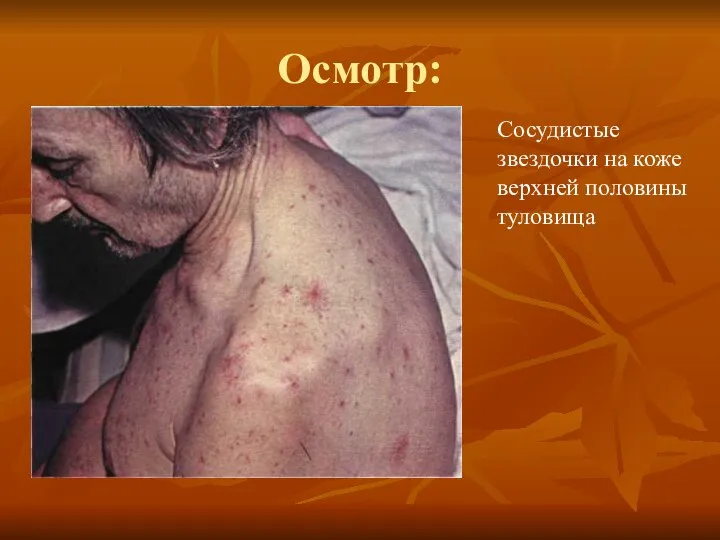
- 13. Осмотр: Сосудистые звездочки на коже верхней половины туловища
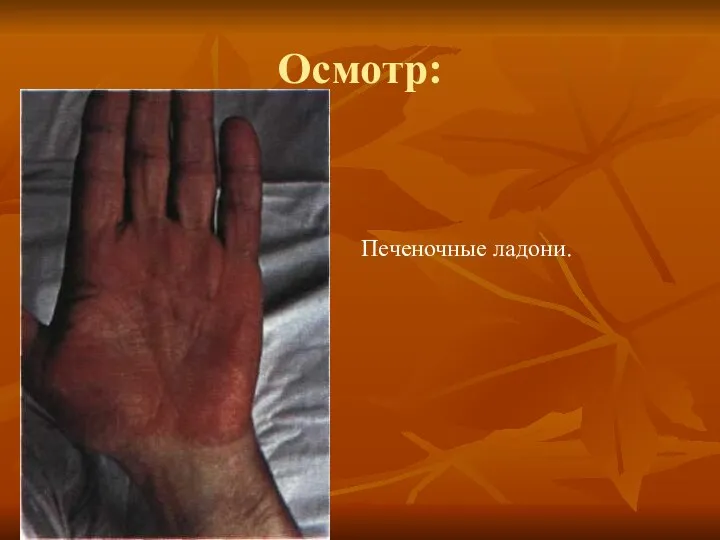
- 14. Осмотр: Печеночные ладони.
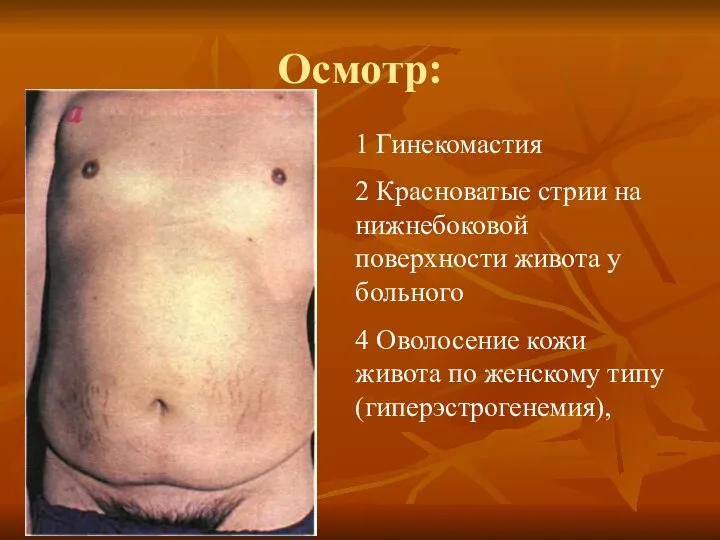
- 15. Осмотр: 1 Гинекомастия 2 Красноватые стрии на нижнебоковой поверхности живота у больного 4 Оволосение кожи живота
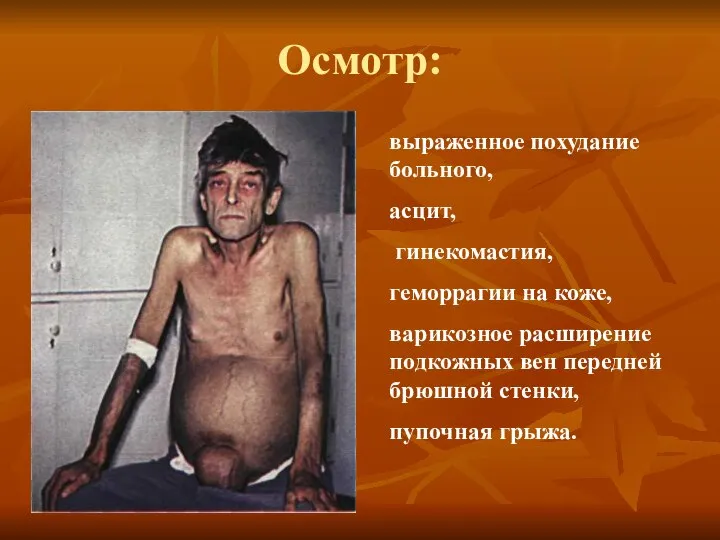
- 16. Осмотр: выраженное похудание больного, асцит, гинекомастия, геморрагии на коже, варикозное расширение подкожных вен передней брюшной стенки,
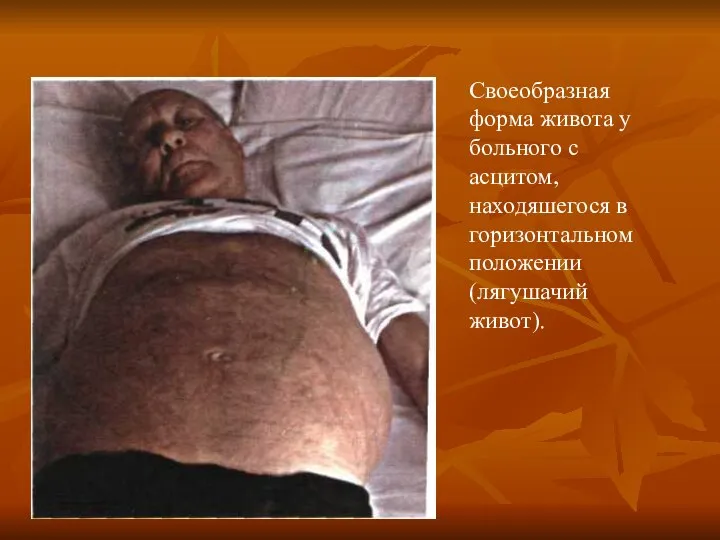
- 17. Своеобразная форма живота у больного с асцитом, находяшегося в горизонтальном положении (лягушачий живот).
- 18. Перкуссия изменение размеров печени наличие свободной жидкости в брюшной полости Пальпация край печени заострен, плотный, безболезненный.
- 20. Хронический панкреатит
- 21. Поджелудочная железа
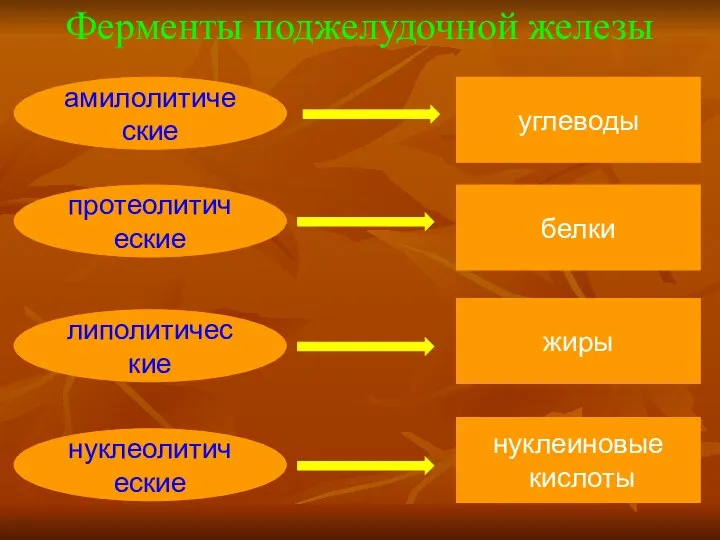
- 22. Ферменты поджелудочной железы амилолитические протеолитические липолитические нуклеолитические углеводы белки жиры нуклеиновые кислоты
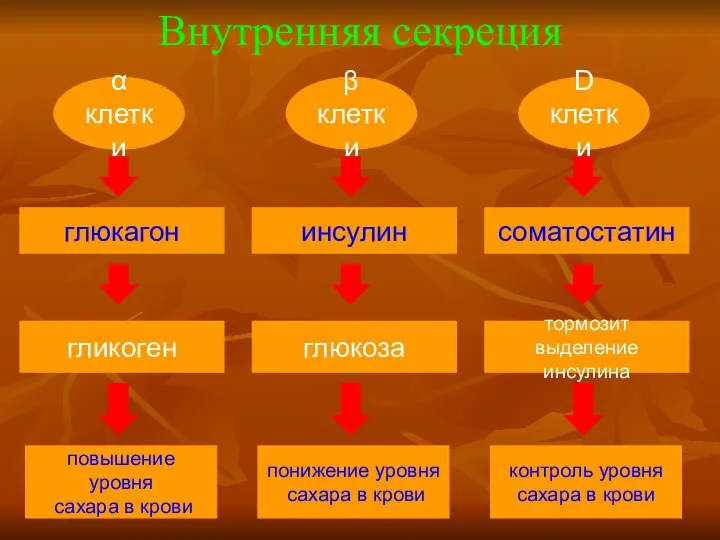
- 23. Внутренняя секреция α клетки гликоген повышение уровня сахара в крови глюкагон β клетки глюкоза понижение уровня
- 24. Определение: Хронический панкреатит это воспалительное заболевание поджелудочной железы, характеризующееся деструкцией ее основных структур с диффузным и
- 25. Классификация хронического панкреатита: обструктивный кальцифицирующий паренхиматозный.
- 26. Хронический обструктивный панкреатит развивается в результате обструкции главного протока поджелудочной железы. Основными причинами развития данной формы
- 27. Хронический кальцифицирующий характеризуется тем, что в протоках обнаруживаются белковые преципитаты или каль-цификаты (камни), кисты и псевдокисты,
- 28. Хронический воспалительный панкреатит характеризуется развитием участков фиброза. При этой форме хронического панкреатита отсутствуют поражения протоков и
- 29. Клиническая картина В клинической картине ведущими являются медленно прогрессирующие признаки эндокринной и экзокринной недостаточности. Боль локализуется
- 30. Клиническая картина Внешнесекреторная недостаточность поджелудочной железы приводит к нарушению кишечного пищеварения и всасывания, к развитию дисбактериоза
- 31. Клиническая картина Расстройства углеводного обмена при хроническом панкреатите выявляются у 2/3 больных и только у половины
- 32. Осмотр: похудание. на коже живота, груди и спины могут быть выявлены ярко-красные пятнышки, правильной округлой формы,
- 33. Пальпация: При пальпации живота обычно выявляют его вздутие, болезненность в эпигастральной области и в левом подреберье.
- 34. Пальпация: Болезненность в точке в левого реберно-позвоночного угла (симптом Мейо-Робсона). Иногда определяется зона кожной гиперестезии соответственно
- 35. ДИАГНОСТИКА Необходимый минимум обследований при хроническом панкреатите включает: 1. Лабораторные исследования. 2. Рентгеновские исследования. 3. УЗИ
- 36. ДИАГНОСТИКА Лабораторные методы исследования, проводимые при хроническом панкреатите, можно разделить на две группы. Первая — выявляет
- 37. ДИАГНОСТИКА Основными признаками хронического панкреатита, выявляемые при рентгенологическом исследовании, включая прицельный снимок брюшной полости в проекции
- 38. ДИАГНОСТИКА При эндоскопическом исследовании верхних отделов желудочно-кишечного тракта у больных хроническим панкреатитом часто выявляются изменения слизистой
- 39. ДИАГНОСТИКА УЗИ позволяет выявить наличие, характер и протяженность патологического процесса в поджелудочной железе. На эхограммах фиброзно
- 40. Хронический холецистит
- 41. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Все механизмы формирования холецистита можно свести к трем, тесно связанным между собой, процессам:
- 42. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Инфицирование желчных ходов и пузыря может происходить следующими путями: 1) восходящим, 2) нисходящим,
- 43. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Дискинезия К застою желчи приводят, прежде всего, камни, рефлекторное сужение пузырного или общего
- 44. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Дискинезия является результатом латентно протекающей желчнокаменной болезни, либо клинически слабо выраженного воспалительного процесса
- 45. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Дискинезия может быть гипертонического (гиперкинетического) и гипотонического (гипокинетического, атонического) типов. Дифференциальный диагноз этих
- 46. Клиническая картина Боли в правом подреберье или в подложечной области. Боль имеет типичную иррадиацию — вверх,
- 47. Клиническая картина Болевой синдром может сопровождаться тошнотой и повторной рвотой с примесью желчи, не приносящей облегчения.
- 48. Клиническая картина общее недомогание. повышение температуры тела. диспептические явления. при флегмонозном холецистите температура тела становится ремитирующей
- 49. Осмотр бледность и желтушность кожных покровов. язык обложен желто-бурым налетом, суховат. подвижность брюшной стенки в верхней
- 50. Пальпация Симптом Кера - значительное усиление болевой чувствительности на вдохе при пальпации желчного пузыря большим пальцем
- 51. Пальпация при флегмонозном холецистите в патологический процесс вовлекается брюшина (перихолецистит), определяется положительный симптом Блюмберга.
- 52. ЭТАПЫ ДИАГНОСТИКИ I. Предположение о заболевании желчных путей (симптом правого подреберья: жалобы, анамнез, объективные данные). II.
- 57. Скачать презентацию










































 Презентация "Сочинение с элементами описания внутреннего состояния по картине Н. Богданова-Бельского «У дверей школы»" - скач
Презентация "Сочинение с элементами описания внутреннего состояния по картине Н. Богданова-Бельского «У дверей школы»" - скач История Олимпийских игр
История Олимпийских игр Состав работ при проектирование усилений несущих конструкций зданий
Состав работ при проектирование усилений несущих конструкций зданий Понятие занятости населения
Понятие занятости населения Средства массовой информации как основной институт политической коммуникации. Проблема независимости СМИ
Средства массовой информации как основной институт политической коммуникации. Проблема независимости СМИ The military factor in contemporary international relation
The military factor in contemporary international relation Адаптация к мышечной деятельности
Адаптация к мышечной деятельности Открытое занятие по лыжам с использованием ИКТ И ЭОР
Открытое занятие по лыжам с использованием ИКТ И ЭОР Методические особенности освоения технологии обработки графической и мультимедийной информации
Методические особенности освоения технологии обработки графической и мультимедийной информации Политические партии
Политические партии Компьютерная алгебра системы счисления
Компьютерная алгебра системы счисления My favorite Krasnodar historic places
My favorite Krasnodar historic places Кривые линии
Кривые линии Царква - неадменная частка складанай сістэмы сацыяльных узаемаадносін
Царква - неадменная частка складанай сістэмы сацыяльных узаемаадносін Тема: «Таможенная политика при Елизавете Петровне». Выполнили студентки первого курса группы Ю-103: Кулемина Дарья и Островская И
Тема: «Таможенная политика при Елизавете Петровне». Выполнили студентки первого курса группы Ю-103: Кулемина Дарья и Островская И Презентация «Наш дружный класс» Авторы проекта: Столярчук Яна, Егорова Анастасия, Чистякова Дарья Руководитель : Царенко На
Презентация «Наш дружный класс» Авторы проекта: Столярчук Яна, Егорова Анастасия, Чистякова Дарья Руководитель : Царенко На Макроекономіка як складова економічної теорії
Макроекономіка як складова економічної теорії Лекции по программированию на ассемблере
Лекции по программированию на ассемблере Святое озеро: Легенда о затонувшей церкви Автор: ученица 4 «Б» класса ГОУ СОШ № 2026 ВАО г. Москвы Внучко Анна. Руководитель: учител
Святое озеро: Легенда о затонувшей церкви Автор: ученица 4 «Б» класса ГОУ СОШ № 2026 ВАО г. Москвы Внучко Анна. Руководитель: учител Познавательно-развивающие игры, как средство формирования лексических навыков на немецком языке в старшем дошкольном возрасте
Познавательно-развивающие игры, как средство формирования лексических навыков на немецком языке в старшем дошкольном возрасте Функции системы социальной защиты населения в современном российском обществе
Функции системы социальной защиты населения в современном российском обществе Письмо Незнайки - презентация для начальной школы_
Письмо Незнайки - презентация для начальной школы_ Павел Татарнікаў
Павел Татарнікаў  Экологическое право
Экологическое право Эко-дизайн в Москве
Эко-дизайн в Москве John Heyduk, Jan Palach Memorial, 1981/2016
John Heyduk, Jan Palach Memorial, 1981/2016 Aishwarya Rai
Aishwarya Rai «Трудности при овладении чтением учащимися и пути их преодоления» Семинар-практикум для родителей
«Трудности при овладении чтением учащимися и пути их преодоления» Семинар-практикум для родителей