Содержание
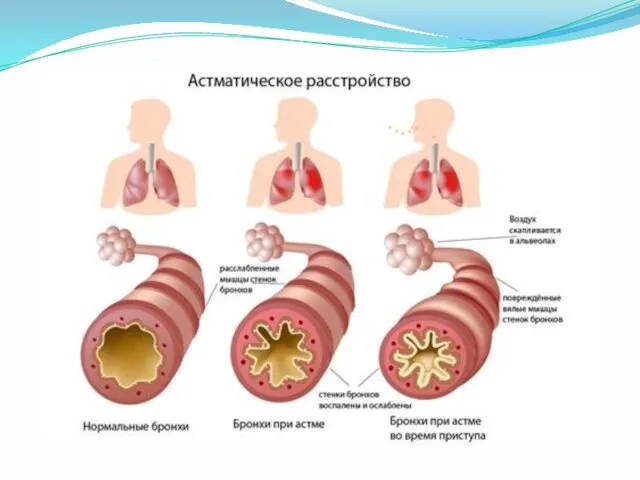
- 2. Что же такое Астматический статус? Астматический статус — это необычный по тяжести, затянувшийся приступ бронхиальной астмы,
- 3. Актуальность вопроса. Астматический статус — это наиболее тяжелое осложнение бронхиальной астмы, угрожающее жизни больного. Летальность при
- 4. Формы астматического статуса. 1. Анафилактическая форма, характеризуется быстрым появлением и прогрессированием бронхиальной обструкции. преимущественно за счет
- 6. Формы астматического статуса. Выраженный бронхоспазм может развиться также в результате раздражения рецепторов воздухоносных путей механическими, физическими,
- 7. Формы астматического статуса. Метаболическая форма астматического статуса характеризуется медленным (в течении нескольких дней) нарастанием признаков бронхиальной
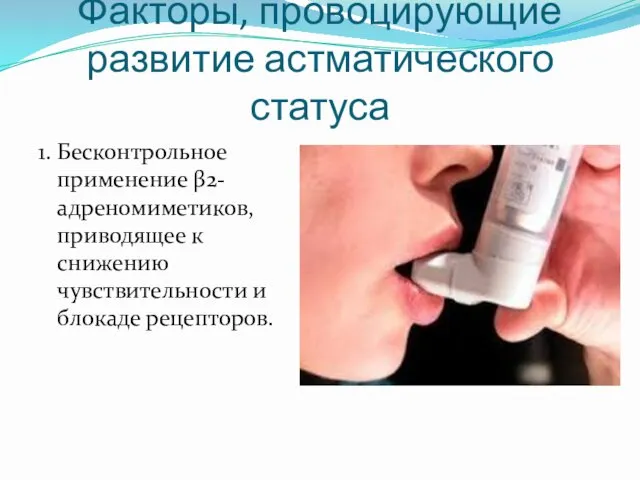
- 9. Факторы, провоцирующие развитие астматического статуса 1. Бесконтрольное применение β2-адреномиметиков, приводящее к снижению чувствительности и блокаде рецепторов.
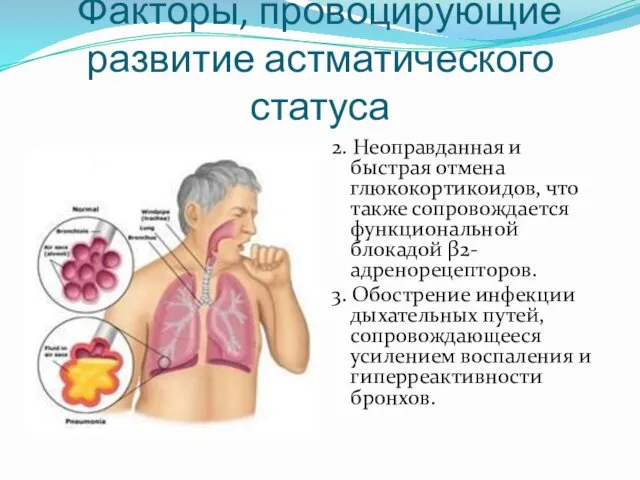
- 10. Факторы, провоцирующие развитие астматического статуса 2. Неоправданная и быстрая отмена глюкокортикоидов, что также сопровождается функциональной блокадой
- 11. Факторы, провоцирующие развитие астматического статуса 4. Психоэмоциональный стресс, физическая нагрузка, неблагоприятные метеоусловия. 5. Массивное воздействие специфических
- 12. Факторы, провоцирующие развитие астматического статуса 6. Прием аспирина, НПВС, а также седативных, снотворных и других препаратов,
- 13. Патогенез развития астматического статуса. В результате действия описанных факторов развивается выраженная и необычная для данного больного
- 15. Патогенез развития астматического статуса Это приводит к резкому увеличению сопротивления воздухоносных путей и нарушению механики дыхания:
- 17. Патогенез развития астматического статуса Со стороны гемодинамики развивается феномен парадоксального пульса, когда во время вдоха уровень
- 18. Клиническая картина. 1 стадия (относительная компенсация) характеризуется развитием выраженного приступа удушья, не купирующегося эффективными ЛС. Возникает
- 19. Клиническая картина. Также отмечается диффузный цианоз и потливость. Перкуторно – коробочный звук над всей поверхностью лёгких.
- 20. Клиническая картина. 2 стадия (стадия декомпенсации или «немого лёгкого»). Состояние тяжёлое. ЧДД больше 30 в минуту.
- 21. Клиническая картина. При аускультации выявляются участки «немого лёгкого» (обычно в нижних отделах) – дыхание здесь не
- 22. Клиническая картина. 3 стадия (гипоксическая и гиперкапническая кома). Состояние крайне тяжёлое. Сознание угнетено вплоть до комы.
- 23. Клиническая картина. Сохраняется феномен «немого лёгкого. Появляется парадоксальное дыхание (втяжение брюшной стенки на вдохе), парадоксальный пульс
- 24. Смерть чаще всего наступает вследствие остановки дыхания и сердечной недостаточности!!!
- 25. Дифференциальная диагностика. 1. Обструкция верхних дыхательных путей, например острый эпиглотит, отек, опухоль гортани или паралич мышц
- 26. Дифференциальная диагностика. 2. Острая сердечная недостаточность. Диагноз ставят на основании данных анамнеза: указаний на сердечно-сосудистые заболевания,
- 27. Дифференциальная диагностика. 3. Тромбоэмболия легочной артерии более чем в 80% случаев проявляется внезапной одышкой. Кроме того,
- 28. Принципы лечения астматического статуса. 1. Лечение начинают с применением ингаляций β2-адреномиметиков (при отсутствии данных об их
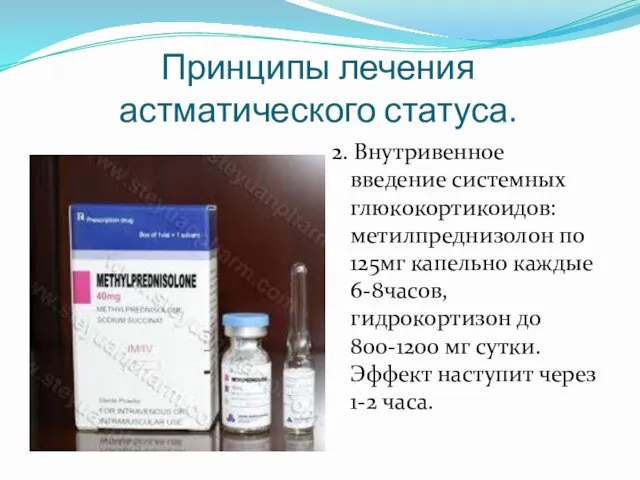
- 29. Принципы лечения астматического статуса. 2. Внутривенное введение системных глюкокортикоидов: метилпреднизолон по 125мг капельно каждые 6-8часов, гидрокортизон
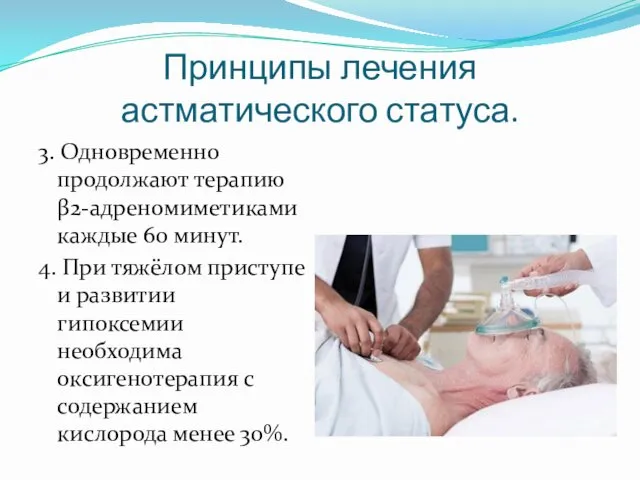
- 30. Принципы лечения астматического статуса. 3. Одновременно продолжают терапию β2-адреномиметиками каждые 60 минут. 4. При тяжёлом приступе
- 31. Принципы лечения астматического статуса. 5. Возможно также назначение эуфиллина в виде внутривенных медленных инъекций в дозе
- 32. Принципы лечения астматического статуса. 7. Отсутствие эффекта терапии и нарастание признаков дыхательной недостаточности является основанием для
- 33. Профилактика и прогноз. Даже если астматический статус удается успешно купировать, прогноз крайне неблагоприятный, так как это
- 35. Скачать презентацию



























 Стокгольмский синдром
Стокгольмский синдром Neurology
Neurology Рак молочной железы
Рак молочной железы Массаж при повреждениях мягких тканей и суставов
Массаж при повреждениях мягких тканей и суставов Medical Education in France
Medical Education in France Заболевания пищевода
Заболевания пищевода Тесты
Тесты b4e9fcd9-dd28-40cb-821c-2c0b542ac37b (1)
b4e9fcd9-dd28-40cb-821c-2c0b542ac37b (1) Цитостатические препараты
Цитостатические препараты Гидронефроз. Әйел жыныс мүшелерінің ісіктерінің
Гидронефроз. Әйел жыныс мүшелерінің ісіктерінің Психолого-педагогическая диагностика личности
Психолого-педагогическая диагностика личности Тромболизис. Тромболитическая терапия
Тромболизис. Тромболитическая терапия Термические повреждения. Электротравма. Химические ожоги
Термические повреждения. Электротравма. Химические ожоги Физиология системы кровообращения. Физиология сердца
Физиология системы кровообращения. Физиология сердца Обернені задачі моделювання. Моделювання фізичних процесів
Обернені задачі моделювання. Моделювання фізичних процесів Профилактика гриппа
Профилактика гриппа Сахарный диабет
Сахарный диабет Специальная психология и специальная педагогика
Специальная психология и специальная педагогика Выделительная система
Выделительная система Описторхоз у детей и не только
Описторхоз у детей и не только Энцефалиты. Этиология, патогенез, классификация и клиника
Энцефалиты. Этиология, патогенез, классификация и клиника Коронавирус
Коронавирус Организация работы медицинской сестры процедурного кабинета
Организация работы медицинской сестры процедурного кабинета Холецистит, өт шығару жолдарының дискинезиясы
Холецистит, өт шығару жолдарының дискинезиясы Клинические и параклинические методы обследования
Клинические и параклинические методы обследования Интенсивная терапия. Острая печеночная недостаточность
Интенсивная терапия. Острая печеночная недостаточность Патофизиология пищеварения
Патофизиология пищеварения Девиантное поведение. Проституция
Девиантное поведение. Проституция