Содержание
- 2. Глиома Глиомы – это первичные опухоли головного мозга, исходящие непосредственно из головного мозга и развивающиеся из
- 3. Классификация Общепринятой и удобной является классификация глиальных опухолей Всемирной организации здравоохранения. В основу этой классификации легли
- 6. Глиобластома опухоль высокой степени злокачественности, составляющая около половины всех астроцитом; супратенториальная опухоль часто встречается у взрослых
- 7. Радиологически внешний вид отражает гистологические особенности в виде некроза, кровоизлияния и неоваскуляризации. Классический и наиболее часто
- 8. Опухоли задней черепной ямки Задняя черепная ямка (ЗЧЯ) наиболее часто является местом локализации опухолей у детей.
- 9. Figure 1: T1-weighted axial MRI showed a (sub)occipital right-sided bone defect and a lesion in the
- 10. Vermis and right cerebellar lesions (arrow) with a peripheral heterogeneous enhancement after contrast injection and mass
- 12. In this case report, we describe a middle-aged man diagnosed with a brainstem glioblastoma who, with
- 17. Скачать презентацию
Глиома
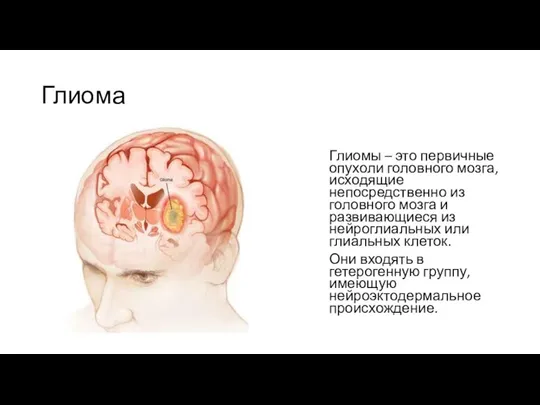
Глиомы – это первичные опухоли головного мозга, исходящие непосредственно из головного
Глиома
Глиомы – это первичные опухоли головного мозга, исходящие непосредственно из головного
Они входять в гетерогенную группу, имеющую нейроэктодермальное происхождение.
Классификация
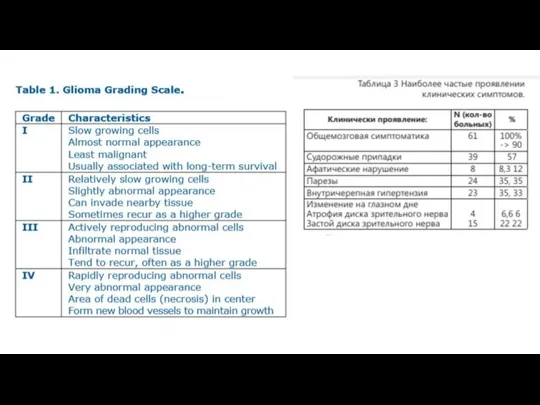
Общепринятой и удобной является классификация глиальных опухолей Всемирной организации здравоохранения. В основу
Классификация
Общепринятой и удобной является классификация глиальных опухолей Всемирной организации здравоохранения. В основу
I степень злокачественности (доброкачественная опухоль): пилоцитарная астроцитома
II степень злокачественности (один признак злокачественности, как правило клеточная атипия): диффузная астроцитома (фибриллярная, протоплазматическая, гемистоцитарная)
III степень злокачественности (два признака из трех, исключая некрозы): анапластическая астроцитома
IV степень злокачественности (три или четыре признака, но обязательно наличие некроза): мультиформная глиобластома
Также глиомы можно разделить по локализации (по отношению к намету мозжечка) на две группы: субтенториальные и супратенториальные.
Глиобластома
опухоль высокой степени злокачественности, составляющая около половины всех астроцитом; супратенториальная опухоль
Глиобластома
опухоль высокой степени злокачественности, составляющая около половины всех астроцитом; супратенториальная опухоль
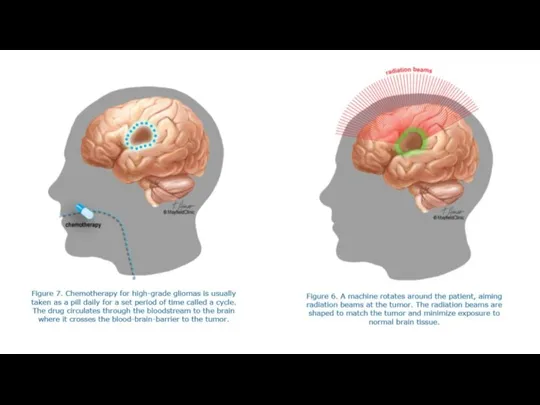
Начало проявления клинических симптомов обычно короткое: до установления диагноза проходит менее 3 мес. Прогноз при глиобластоме чрезвычайно плохой. Только 8–12% пациентов живут 2 года после установления диагноза, также высока частота рецидивирования.
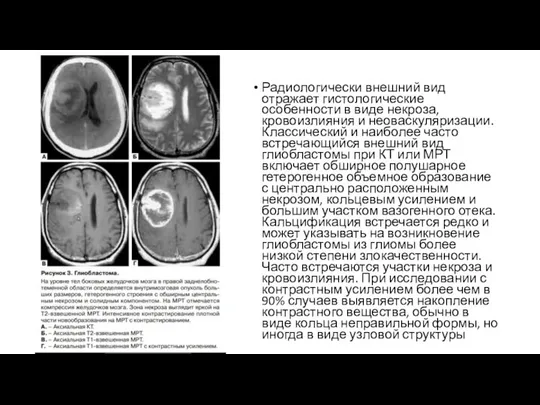
Глиобластома чаще всего возникает в субкортикальном белом веществе височной доли (31%), нередко с вовлечением белого вещества лобной доли, наличием участков некроза, кровоизлияний и распространением на кору мозга.
Радиологически внешний вид отражает гистологические особенности в виде некроза, кровоизлияния и
Радиологически внешний вид отражает гистологические особенности в виде некроза, кровоизлияния и
Опухоли задней черепной ямки
Задняя черепная ямка (ЗЧЯ) наиболее часто является местом
Опухоли задней черепной ямки
Задняя черепная ямка (ЗЧЯ) наиболее часто является местом
Tumors in the posterior fossa are considered critical brain lesions, primarily because of the limited space within the posterior fossa and the potential involvement of vital brain stem nuclei. The clinical presentation depends on the site of the tumor, biological behavior and aggressiveness of the tumor, and the rate of growth. At the time of presentation, the patient may be very ill from severe headache or frequent vomiting due to associated hydrocephalus. Symptoms may be caused by focal compression of the cerebellum or brain stem centers and increased intracranial pressure.
No specific causes for posterior fossa tumors exist. However, genetic factors, such as dysfunction of some tumor suppressor genes (p53 gene) and activation of some oncogenes, may play a role in their development
Figure 1: T1-weighted axial MRI showed a (sub)occipital right-sided bone defect and
Figure 1: T1-weighted axial MRI showed a (sub)occipital right-sided bone defect and
Neurosurgical resection of the lesion was subsequently performed.
Upon recovery from surgery, the patient underwent both radiotherapy and chemotherapy. Six months later, MR-imaging showed progression of the tumor. After another six months metastases were present in the right frontal lobe and spine. The patient died shortly thereafter.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2796235/
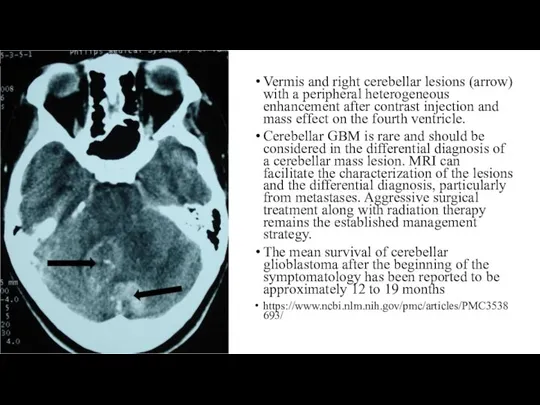
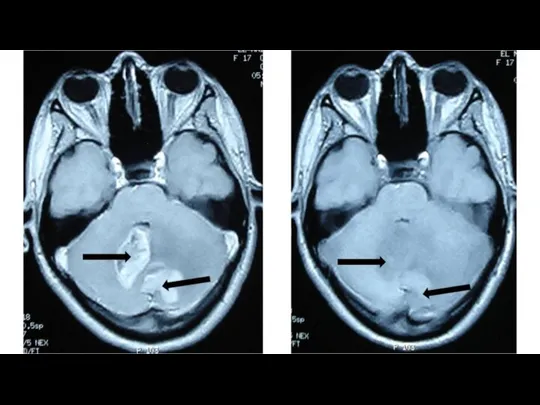
Vermis and right cerebellar lesions (arrow) with a peripheral heterogeneous enhancement
Vermis and right cerebellar lesions (arrow) with a peripheral heterogeneous enhancement
Cerebellar GBM is rare and should be considered in the differential diagnosis of a cerebellar mass lesion. MRI can facilitate the characterization of the lesions and the differential diagnosis, particularly from metastases. Aggressive surgical treatment along with radiation therapy remains the established management strategy.
The mean survival of cerebellar glioblastoma after the beginning of the symptomatology has been reported to be approximately 12 to 19 months
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3538693/
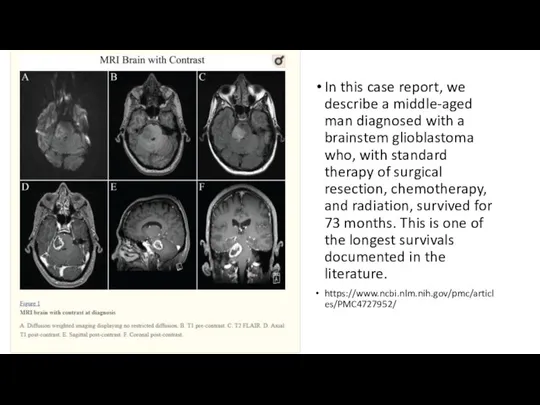
In this case report, we describe a middle-aged man diagnosed with
In this case report, we describe a middle-aged man diagnosed with
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4727952/







 Викторина на тему: «Эмоции, чувства и воля»
Викторина на тему: «Эмоции, чувства и воля» Лучевые синдромы поражения легких
Лучевые синдромы поражения легких Межличностные отношения
Межличностные отношения Керамические массы, применяемые в ортопедической стоматологии
Керамические массы, применяемые в ортопедической стоматологии История вопроса возникновения COVID-19
История вопроса возникновения COVID-19 Основные особенности заражение ВИЧ
Основные особенности заражение ВИЧ Лимфотропная терапия
Лимфотропная терапия Комбинированные оральные контрацептивы
Комбинированные оральные контрацептивы Диспансеризация
Диспансеризация Травма и травматический шок. Классификация, клиника, лечение, профилактика
Травма и травматический шок. Классификация, клиника, лечение, профилактика Метрология в медицине
Метрология в медицине Внутрибольничные инфекции. Тема 10
Внутрибольничные инфекции. Тема 10 Острый живот. Послеоперационный период
Острый живот. Послеоперационный период Бүйрек алмастырушы ем қағидалары
Бүйрек алмастырушы ем қағидалары Патология периода новорожденности
Патология периода новорожденности Методика проведения мероприятий диспансеризации
Методика проведения мероприятий диспансеризации Осложненные инфекции мочевыводящих путей
Осложненные инфекции мочевыводящих путей Методика удаления зубов на нижней челюсти
Методика удаления зубов на нижней челюсти Современные подходы рационального питания детей раннего возраста
Современные подходы рационального питания детей раннего возраста Инфекционная патология у больных гемофилией. Современные подходы к лечению гепатитов
Инфекционная патология у больных гемофилией. Современные подходы к лечению гепатитов Анаэробная инфекция. Газовая гангрена
Анаэробная инфекция. Газовая гангрена ВИЧ- инфекция 2021
ВИЧ- инфекция 2021 Исследования ориентировочной реакции
Исследования ориентировочной реакции Структура психиатрической службы в РФ. Организация психиатрической службы. Законы о психиатрической помощи
Структура психиатрической службы в РФ. Организация психиатрической службы. Законы о психиатрической помощи Гебоидный синдром
Гебоидный синдром МРТ диагностика очаговых поражений головного мозга
МРТ диагностика очаговых поражений головного мозга Острая задержка мочи. Гематурия. Острая почечная недостаточность
Острая задержка мочи. Гематурия. Острая почечная недостаточность Артериальная гипертония: антигипертензивные препараты
Артериальная гипертония: антигипертензивные препараты