Содержание
- 2. Острый лейкоз - заболевание, в основе которого лежит образование клона злокачественных (бластных) клеток, имеющих общую клетку-предшественницу.
- 4. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Лейкоз возникает, когда нарушается нормальная работа костного мозга. Если костный мозг функционирует правильно,
- 5. Этиология и патогенез Возникновение лейкемического процесса связывают с ионизирующим излучением, различными внешними химическими факторами (в т.ч.
- 7. Классификация Различия между ОЛЛ и ОМЛ базируются на морфологических, цитохимических и иммунологических особенностях названных типов лейкозов.
- 8. Острый лимфобластный лейкоз (ОЛЛ) Цитологические варианты
- 9. Клинические проявления Возможные признаки и симптомы ОЛЛ: Частые инфекции Жар Легкое появление синяков Кровотечения, которые трудно
- 10. Острый лимфобластный лейкоз (ОЛЛ)
- 11. Диагностика • ОАК: гипорегенаторная анемия, тромбоцитопения, ускорение СОЭ • Миелограмма • Спинномозговая пункция • УЗИ брюшной
- 12. Диагностика Острого лимфобластного лейкоза у детей Основа диагноза - исследование субстрата опухоли: костномозговая пункция • морфологическое
- 14. ДИАГНОСТИКА Общий анализ крови: возможно снижение уровня гемоглобина и числа тромбоцитов; содержание лейкоцитов - от менее
- 15. Лечение Острого лимфобластного лейкоза (ОЛЛ) у детей Все пациенты с подозреваемым или установленным лейкозом должны быть
- 17. ЛЕЧЕНИЕ Выбор метода химиотерапии и лекарственных средств зависит от группы риска ребенка. Дети с лейкозом высокого
- 18. ЛЕЧЕНИЕ 2. Фаза консолидации/интенсификации Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток, способных к росту и
- 21. Скачать презентацию
Острый лейкоз - заболевание, в основе которого лежит образование клона
Острый лейкоз - заболевание, в основе которого лежит образование клона
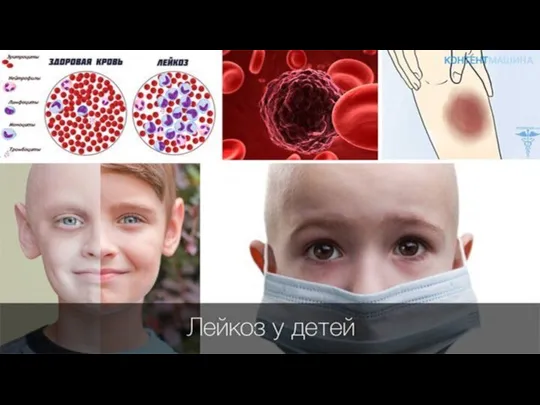
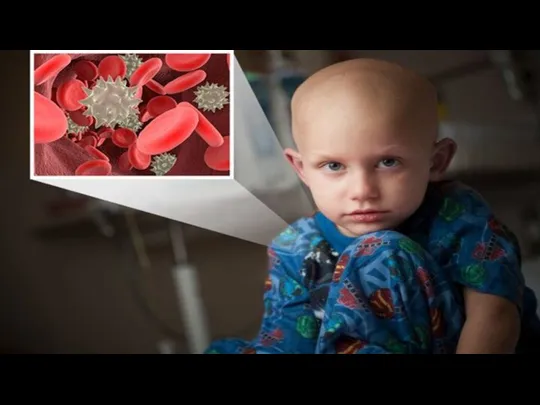
Лейкозы бывают либо острыми, либо хроническими. При острых происходит быстрое развитие симптомов: без лечения болезнь будет стремительно прогрессировать. При хроническом течении болезнь и симптомы развиваются медленно. Острые лейкозы чаще всего возникают у детей. Острый лейкоз подразделяют на лимфобластный (ОЛЛ) и миелобластный (ОМЛ). Распространенность:
~ 1/3 среди ЗНО ~ ½ среди гемобластозов 2-5/100 000 детей 3,5/100 000 детей (УР) Пик заболеваемости в 3-5 лет (40%) Чаще страдают мальчики.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Лейкоз возникает, когда нарушается нормальная работа костного мозга.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Лейкоз возникает, когда нарушается нормальная работа костного мозга.
У пациентов с лейкозом не происходит правильного созревания кроветворных клеток. Кровь вырабатывает слишком много незрелых клеток крови или лейкозных клеток.
Когда это происходит, функция крови нарушается. В ней становится недостаточно:
Эритроцитов — их задачей является доставка кислорода к органам тела. У человека возникает сильное ощущение усталости из-за анемии.
Лейкоцитов — их задачей является борьба с инфекциями и заболеваниями. Человек заболевает.
Тромбоцитов — они отвечают за свертываемость крови. У человека легко возникают кровотечения и гематомы.
Этиология и патогенез
Возникновение лейкемического процесса связывают с ионизирующим излучением, различными
Этиология и патогенез
Возникновение лейкемического процесса связывают с ионизирующим излучением, различными
Генетические факторы имеют несомненное значение как причины острого лейкоза. На это указывает высокая вероятность заболевания у идентичного близнеца больного лейкозом ребенка у детей с синдромом Дауна , анемией Фанкони , синдромом Луи-Бара , синдромом Блума , случа и семейного и врожденного лейкоза. Часты и хромосомные аномалии , обнаруживаемые во многих случаях острого лейкоза , особенно анеплоидия , а основном гиперплоидного характера .
Классификация
Различия между ОЛЛ и ОМЛ базируются на морфологических, цитохимических и
Классификация
Различия между ОЛЛ и ОМЛ базируются на морфологических, цитохимических и
Острый лимфобластный лейкоз (ОЛЛ)
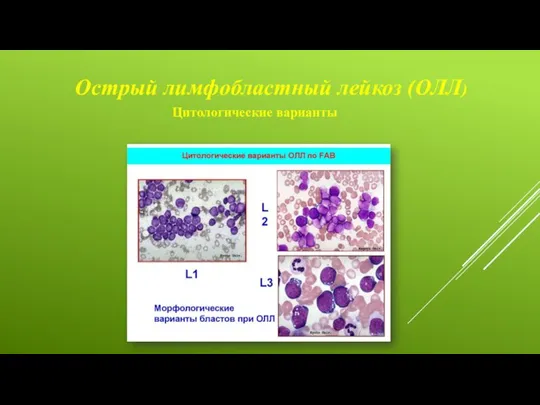
Подразделяют согласно 3 типам на L-1,L-2 и L-3 :
L-1 лимфобласты небольших размеров с гомогенным ядерным хроматином L-2 большие лимфобласты , гетерогенные по размерам , с неправильной мембраной ядра . L-3 –большие лимфобласты с выраженной базофилией цитоплазмы и с характерной ее вакуолизацией , размеры бластов не варьирует.
Острый лимфобластный лейкоз (ОЛЛ)
Цитологические варианты
Острый лимфобластный лейкоз (ОЛЛ)
Цитологические варианты
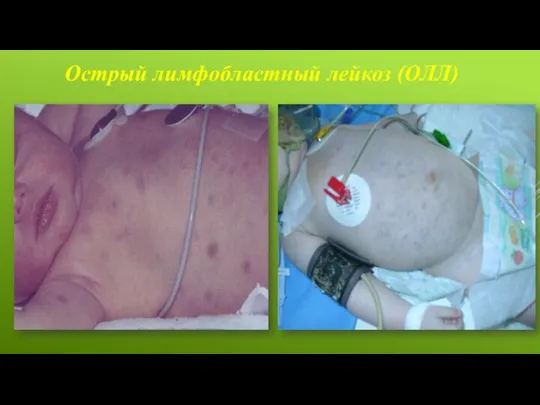
Клинические проявления
Возможные признаки и симптомы ОЛЛ:
Частые инфекции
Жар
Легкое появление синяков
Кровотечения, которые
Клинические проявления
Возможные признаки и симптомы ОЛЛ:
Частые инфекции
Жар
Легкое появление синяков
Кровотечения, которые
Плоские, темно-красные пятна малого размера на коже (петехии), возникающие из-за подкожных кровотечений
Боль в костях или суставах
Уплотнения на шее, в подмышечных впадинах, животе или паху
Боль или ощущение распирания под грудной клеткой
Ощущение сильной усталости или слабости
Бледность
Потеря аппетита
Одышка
Острый лимфобластный лейкоз (ОЛЛ)
Острый лимфобластный лейкоз (ОЛЛ)
Диагностика
• ОАК: гипорегенаторная анемия,
тромбоцитопения, ускорение СОЭ
• Миелограмма
• Спинномозговая пункция
• УЗИ
Диагностика
• ОАК: гипорегенаторная анемия,
тромбоцитопения, ускорение СОЭ
• Миелограмма
• Спинномозговая пункция
• УЗИ
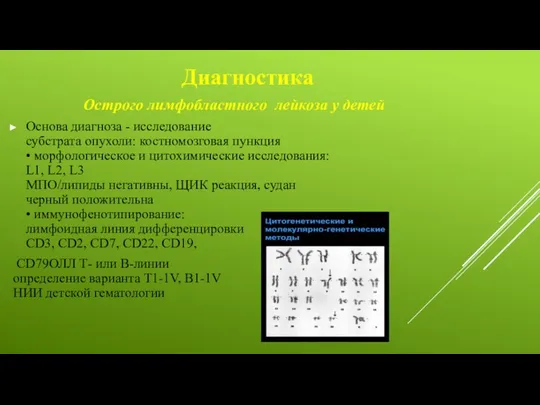
Диагностика
Острого лимфобластного лейкоза у детей
Основа диагноза - исследование
субстрата опухоли:
Диагностика
Острого лимфобластного лейкоза у детей
Основа диагноза - исследование
субстрата опухоли:
СD79ОЛЛ Т- или В-линии определение варианта Т1-1V, В1-1V НИИ детской гематологии
ДИАГНОСТИКА
Общий анализ крови: возможно снижение уровня гемоглобина и числа тромбоцитов;
ДИАГНОСТИКА
Общий анализ крови: возможно снижение уровня гемоглобина и числа тромбоцитов;
Коагулограмма может быть изменена, особенно при промиелоцитарном лейкозе, когда в бластных клетках имеются гранулы, содержащие прокоагулянты.
Биохимический анализ крови при высоком лейкоцитозе может свидетельствовать о почечной недостаточности.
Рентгенограмма органов грудной клетки позволяет выявить медиастинальные массы, которые встречаются у 70% больных с Т-клеточным лейкозом.
Костномозговая пункция: гиперклеточность с преобладанием бластов.
Иммунофенотипирование - определяющий метод в разграничении ОЛЛ и ОМЛ.
Цитогенетические и молекулярные исследования позволяют выявлять хромосомные аномалии, например филадельфийскую хромосому (продукт транслокации части 9-й хромосомы на 22-ю; определяет плохой прогноз при ОЛЛ).
Люмбальная пункция используется для выявления поражения центральной нервной системы (нейролейкоз).
Лечение
Острого лимфобластного лейкоза (ОЛЛ) у детей
Все пациенты с
Лечение
Острого лимфобластного лейкоза (ОЛЛ) у детей
Все пациенты с
Три фазы лечения
Лечение ОЛЛ включает в себя 3 фазы и длится от 2 до 3 лет.
Основным методом лечения ОЛЛ является химиотерапия.
В химиотерапии используются мощные лекарственные препараты для остановки роста опухолевых клеток, уничтожая их или препятствуя их делению. Детям чаще всего назначают комбинацию различных лекарственных препаратов.
Эти препараты могут вводиться в кровоток (внутривенно), приниматься внутрь (перорально) или же вводиться непосредственно в спинномозговую жидкость (интратекально).
ЛЕЧЕНИЕ
Выбор метода химиотерапии и лекарственных средств зависит от группы риска
ЛЕЧЕНИЕ
Выбор метода химиотерапии и лекарственных средств зависит от группы риска
1. Индукция
Целью индукционной терапии является уничтожение бластных клеток в крови и костном мозге и перевод заболевания в ремиссию. Эта фаза обычно длится 4–6 недель. В это же время для уничтожения бластных клеток, остающихся в спинномозговой жидкости, может быть назначена сохраняющая терапия центральной нервной системы (ЦНС) (также называемая профилактической терапией ЦНС). В этом случае препараты вводятся в заполненное жидкостью пространство между тонкими слоями ткани, покрывающими спинной мозг (интратекально).
Для лечения используется комбинация химиотерапевтических препаратов. Эти препараты могут включать в себя винкристин, стероиды и пэгаспаргазу или аспарагиназу Erwinia, иногда с препаратом антрациклинового ряда, таким как доксорубицин или даунорубицин. В некоторых протоколах во время индукционной терапии применяют схему лечения, включающую циклофосфамид, цитарабин и 6-меркаптопурин.
ЛЕЧЕНИЕ
2. Фаза консолидации/интенсификации
Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток,
ЛЕЧЕНИЕ
2. Фаза консолидации/интенсификации
Целью терапии консолидации/интенсификации является уничтожение любых оставшихся клеток,
Пациенту назначают различные лекарственные средства, такие как циклофосфамид, цитарабин и или 6-меркаптопурин (6-МП). Также может назначаться метотрексат с терапией под защитой лейковорином или без нее.
3. Фаза стабилизации/продолжения
Целью поддерживающей терапии, последней и наиболее долгой фазы, является уничтожение любых опухолевых клеток, которые могли бы выжить после первых 2 фаз. Фаза стабилизации может продолжаться 2 или 3 года.
Эта фаза может включать в себя применение таких препаратов, как метотрексат, винкристин, стероиды, 6-меркаптопурин (6-МП). Пациентам с высоким риском могут назначаться антрациклиновые препараты, циклофосфамид и цитарабин.













 Протокол Эхокардиографического исследования
Протокол Эхокардиографического исследования Сиалолитиаз. Анықтамасы. Патанатомиясы
Сиалолитиаз. Анықтамасы. Патанатомиясы Пример оформления клинического случая
Пример оформления клинического случая Регенерация костной ткани. Основные принципы лечения переломов
Регенерация костной ткани. Основные принципы лечения переломов Забор крови на серологическое исследование
Забор крови на серологическое исследование Дети с задержкой психического развития
Дети с задержкой психического развития Схема физической реабилитации при сколиозах, при плоскостопии
Схема физической реабилитации при сколиозах, при плоскостопии Клинический анализ крови и мочи
Клинический анализ крови и мочи Системный медико-экологический мониторинг состояния здоровья населения в районах Республики Саха (Якутия)
Системный медико-экологический мониторинг состояния здоровья населения в районах Республики Саха (Якутия) Балабақшада әлеуметтік-психологиялық жұмысты ұйымдастыру
Балабақшада әлеуметтік-психологиялық жұмысты ұйымдастыру Синдром Шерешевского-Тёрнера
Синдром Шерешевского-Тёрнера Гигиена и режим беременной женщины. Урок № 69
Гигиена и режим беременной женщины. Урок № 69 Аллергияға қарсы дәрілер
Аллергияға қарсы дәрілер Смерть и процесс умирания. (Лекция 3)
Смерть и процесс умирания. (Лекция 3) Мікози (грибкові ураження шкіри)
Мікози (грибкові ураження шкіри) Зерттеу дизайны. Зерттеуді жоспарлау және ұйымдастыру. Зерттеу хаттамалары. Зерттеудің негізгі құжаттары, зерттеу хаттамасы
Зерттеу дизайны. Зерттеуді жоспарлау және ұйымдастыру. Зерттеу хаттамалары. Зерттеудің негізгі құжаттары, зерттеу хаттамасы Rehabilitation council of India act
Rehabilitation council of India act Физическое развитие детей. Факторы, влияющие на физическое развитие. Законы физического развития. Семиотика нарушений
Физическое развитие детей. Факторы, влияющие на физическое развитие. Законы физического развития. Семиотика нарушений Задержка психического развития
Задержка психического развития Побочные эффекты заместительной терапии L-тироксином
Побочные эффекты заместительной терапии L-тироксином Клиническая фармакология глюкокортикостероидов
Клиническая фармакология глюкокортикостероидов Жедел жүрек жетіспеушілігі
Жедел жүрек жетіспеушілігі Идиопатические воспалительные миопатии: дерматомиозит, полимиозит
Идиопатические воспалительные миопатии: дерматомиозит, полимиозит Тік ішек пен көтеншік аурулары
Тік ішек пен көтеншік аурулары Амилоидная агрегация. Прионы
Амилоидная агрегация. Прионы Неонатальная желтуха
Неонатальная желтуха Внутренняя среда организма. Состав и функции крови
Внутренняя среда организма. Состав и функции крови Основные принципы диагностики и оказания реаниматологической помощи при тяжелой огнестрельной и механической травме
Основные принципы диагностики и оказания реаниматологической помощи при тяжелой огнестрельной и механической травме