Содержание
- 2. Чем грозит вирус в настоящее время? Вирус Эпштейна-Барр — один из самых распространённых вирусов в человеческой
- 3. Эпштейн-Барр вирусная инфекция острое или хроническое инфекционное заболевание человека, вызываемое вирусом Эпштейн-Барр из семейства герпетических вирусов
- 4. История открытия вируса и его особенности Вирус Эпштейна-Барр был открыт и описан в 1964 году двумя
- 5. Михаэль Эпштейн и Ивонна Барр
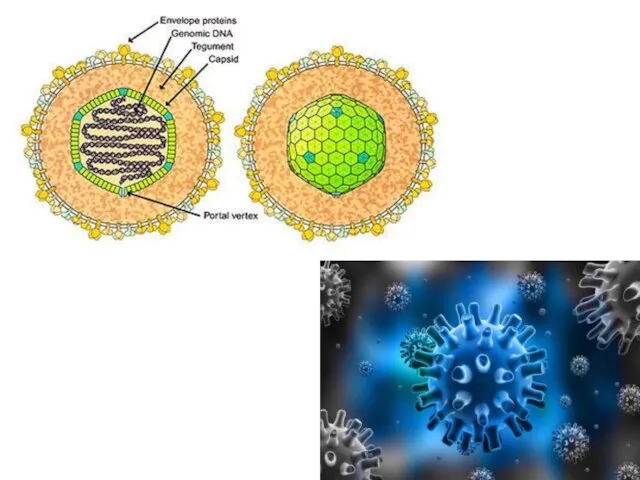
- 6. Этиология ДНК-содержащий вирус из Семейства Herpesviridae является герпесвирусом 4 типа. Вирус имеет сферическую форму с диаметром
- 8. Эпидемиология Источник инфекции – больной клинически выраженной формой и вирусоноситель. Распространенность: повсеместная Восприимчивость : высокая. Сезонность:
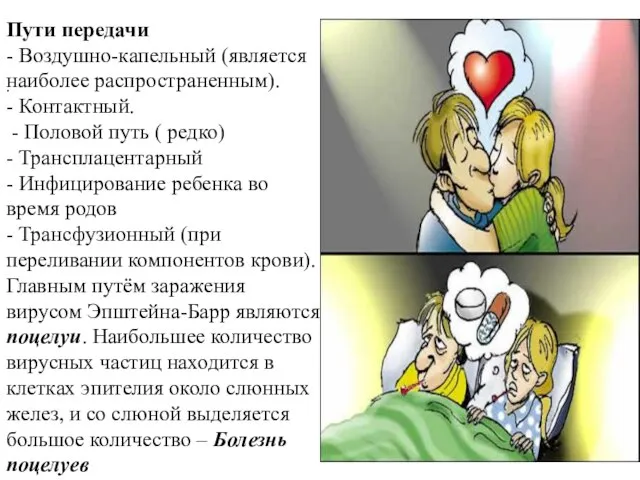
- 9. . Пути передачи - Воздушно-капельный (является наиболее распространенным). - Контактный. - Половой путь ( редко) -
- 10. Патогенез Слизистая носо- и ротоглотки, протоки слюнных желез, лимфоидные образования Первичная репликация вируса гематогенная и лимфогенная
- 11. Клинические формы Инфекционный мононуклеоз острое вирусное заболевание, которое характеризуется лихорадкой, поражением зева, лимфатических узлов, печени, селезенки
- 12. Симптомы инфекционного мононуклеоза Период « малых» признаков (продромальный период): общее недомогание, слабость, вялость; небольшое повышение температуры
- 13. высыпания на коже различного характера (появляются в течение 3 дней от начала заболевания и через несколько
- 14. Клиника: Лихорадка до 38-39 ‘С , полиаденопатия, увеличиваются латеральные и передние шейные , подчелюстные и подмышечные
- 15. Сыпь при мононуклеозе нередкий симптом. Она регистрируется в 25% случаев и появляется на 3 — 5
- 17. Диагностика Диагноз устанавливается по клиническим проявлениям и характерной картине крови ИФА - Нарастание титра АТ в
- 18. Дифференциальная диагностика С инфекциями, протекающими с лихорадкой, полиаденопатией и гепатолиенальным синдромом ( Аденовирусная инфекция, ВИЧ, тифопаратифозными
- 19. Лечение Госпитализация по клиническим показаниям Диета № 5 только при желтухе При лихорадке постельный режим Дезинтоксикация
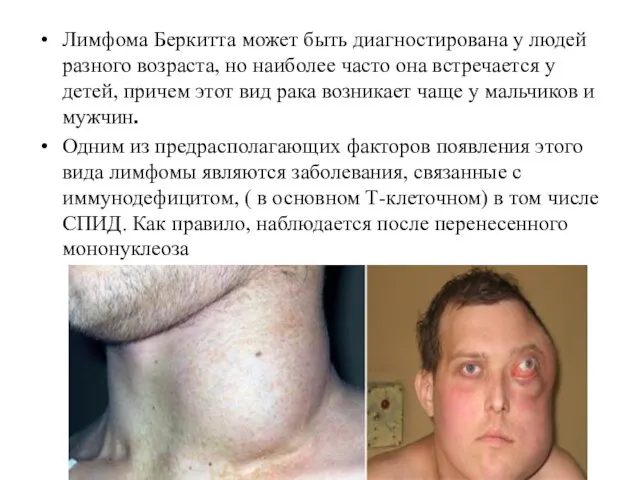
- 20. Лимфома Беркитта это опасное злокачественное образование, относящиеся к классу неходжкинских лимфом. характеризуется поражением В-лимфоцитов и почти
- 21. Лимфома Беркитта может быть диагностирована у людей разного возраста, но наиболее часто она встречается у детей,
- 23. Клиника 4 стадии На 1 стадии процесса развития злокачественного образования болезнь поражает только одну область лимфатических
- 24. При агрессивном течении лимфомы Беркитта у больных нередко наблюдается увеличение внутренних органов, инфильтрация мягких тканей, разрушение
- 25. Диагностика Для подтверждения диагноза врачи, как правило, в первую очередь проводят общий осмотр и сбор анамнеза.
- 26. Лечение Применяют циклофосфан внутривенно по 30-40 мг/кг повторными курсами (однократное введение каждые 10-14 дней, всего 2-3
- 28. Скачать презентацию






















 Самовиховання особистості
Самовиховання особистості Инновационные технологии реабилитации
Инновационные технологии реабилитации Вплив алкоголю та паління на репродуктивну систему і потомство
Вплив алкоголю та паління на репродуктивну систему і потомство Переливание крови
Переливание крови Жыныс жолдары арқылы жұғатын аурулар
Жыныс жолдары арқылы жұғатын аурулар Приступ бронхиальной астмы у детей
Приступ бронхиальной астмы у детей Женский алкоголизм
Женский алкоголизм Сказки детства. Этапы отношений между мужчиной и женщиной
Сказки детства. Этапы отношений между мужчиной и женщиной Интегративные системы и органы чувств
Интегративные системы и органы чувств Медицина Нового времени. Клиническая медицина. Часть 2
Медицина Нового времени. Клиническая медицина. Часть 2 Уход за колостомой
Уход за колостомой Дисметаболические нефропатии. Пиелонефрит у детей. Диагностика Дифференциальная диагностика. Лечение. профилактика
Дисметаболические нефропатии. Пиелонефрит у детей. Диагностика Дифференциальная диагностика. Лечение. профилактика Проблемное поведение: как реагировать, что делать?
Проблемное поведение: как реагировать, что делать? Определение уровеня гликозилированного гемоглобина как основной метод диагностики сахарного диабета
Определение уровеня гликозилированного гемоглобина как основной метод диагностики сахарного диабета Децелюляризація пупкових артерій у серцево-судинної хірургії
Децелюляризація пупкових артерій у серцево-судинної хірургії Аденовирусты инфекциялар
Аденовирусты инфекциялар Хирургиядағы комплайенс
Хирургиядағы комплайенс Методы измерения и критерии оценки состояния здоровья населения и системы здравоохранения
Методы измерения и критерии оценки состояния здоровья населения и системы здравоохранения Врожденная желудочковая тахикардия
Врожденная желудочковая тахикардия Основные сферы общественной жизни, их взаимосвязь
Основные сферы общественной жизни, их взаимосвязь Симпатомиметики, симпатолитики, диуретики, антигистаминные препараты, кортикостероиды
Симпатомиметики, симпатолитики, диуретики, антигистаминные препараты, кортикостероиды Особенности переломов костей у детей
Особенности переломов костей у детей Тіндер мен ағзалар электрографисының биофизикалық негіздері
Тіндер мен ағзалар электрографисының биофизикалық негіздері Жедел бүйрек жетіспеушіліг
Жедел бүйрек жетіспеушіліг Анафилактический шок
Анафилактический шок Методы исследования в психологии
Методы исследования в психологии Острый и хронический ринит, озена
Острый и хронический ринит, озена Дене және сезім мүшелерінің ақауы бар науқастармен арақатынас құру
Дене және сезім мүшелерінің ақауы бар науқастармен арақатынас құру