Дисметаболические нефропатии. Пиелонефрит у детей. Диагностика Дифференциальная диагностика. Лечение. профилактика
Содержание
- 2. План лекции Определение Актуальность проблемы. Эпидемиология Причины оксалатурии Причины уратурии Проявления дисметаболической нефропатии. Этиология Сбор мочи
- 3. Дисметаболические нефропатии Это группа почечных заболеваний, развитие которых связано с нарушением обмена веществ.
- 4. В последнее время у детей все чаще встречаются нарушения обмена, которые приводят к повышенному выведению с
- 5. Этому способствуют загрязнение окружающей среды, употребление в пищу продуктов с химическими добавками, а также наследственные факторы.
- 6. При прогрессировании дисметаболической нефропатии могут возникнуть воспаление почек (нефрит, пиелонефрит), мочекаменная болезнь, цистит. Дисметаболическая нефропатия проявляется
- 7. Причины дисметаболической нефропатии Различные нарушения обмена веществ: наследственные или приобретенные нарушения обмена кальция, щавелевой кислоты, мочевой
- 8. инфекции мочевыводящих путей застой мочи (например, при несвоевременном опорожнении мочевого пузыря, сужении мочевыводящих путей и др.)
- 9. эндокринные заболевания заболевания желудочно-кишечного тракта (глисты, лямблиоз) онкология прием некоторых лекарственных препаратов лучевая терапия
- 10. Проявления дисметаболической нефропатии У детей до 5 лет не имеет специфических проявлений. У детей старшего возраста
- 11. Для уточнения диагноза врач назначает исследование суточного выделения солей с мочой. Чаще всего дисметаболическая нефропатия встречается
- 12. Оксалатно - кальциевая нефропатия Патология обмена щавелевой кислоты, проявляющихся в условиях семейной нестабильности цитомембран. Различают: Первичные
- 13. Причины оксалурии: наследственные дефекты некоторых ферментов повышенное поступление оксалатов с пищей воспалительные заболевания кишечника перенесенные операции
- 14. Первичная гипероксалурия Дефект в метаболизме глиоксиловой кислоты, который приводит к повышенному синтезу и почечной экскреции солей
- 15. Депозиты оксалатов кальция накапливаются в проксимальных канальцах нефронов, интерстиции почек, головном мозге, костях, хрящах, стенках сосудов,
- 16. Процессы кальцификации приобретают генерализованный характер, вследствие чего возникают нарушения функций органов и систем, нефролитиаз, гидронефроз, пиелонефрит,
- 18. Основные клинические симптомы обнаруживаются в раннем возрасте. Болеют чаще девочки. Больные жалуются на боли внизу живота
- 20. Боль в виде почечной колики является следствием острой задержки мочи (механическая закупорка или спазм лоханки и
- 21. Длительность болевого приступа зависит от времени передвижения оксалатного песка или камня по суженным участкам мочевых путей
- 22. При наслоении мочевой инфекции, что часто бывает при этой патологии, отмечается лейкоцитурия, лихорадка, лейкоцитоз, увеличенная СОЭ.
- 23. При появлении признаков хронической почечной недостаточности экскреция оксалатов резко снижается. УЗИ мочевой системы и экскреторная урография
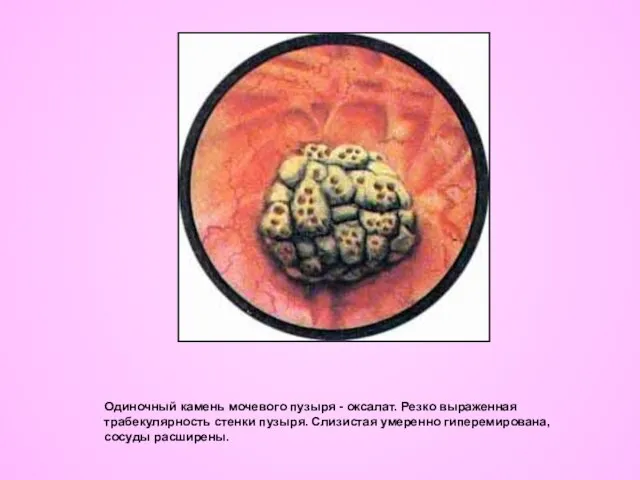
- 24. Одиночный камень мочевого пузыря - оксалат. Резко выраженная трабекулярность стенки пузыря. Слизистая умеренно гиперемирована, сосуды расширены.
- 25. Вторичная гипероксалурия Патология, при которой оксалаты образуются в процессе обмена веществ: Аминокислоты (серина, глицина, оксипролина), Аскорбиновая
- 26. Их количество увеличивается и за счёт приёма: оксалогенных продуктов (шоколада, какао, кофе, шпината, щавеля, петрушки, свеклы,
- 27. Локальное образование оксалатов в почках возможно в связи с разрушением мембранных фосфолипидов на почве ишемии почек.
- 28. Морфологически выявляют деструкцию щеточных каемок в канальцах нефрона, лимфогистиоцитарную инфильтрацию в интерстиции почек. Клинико-лабораторные критерии диагностики
- 29. Лечение Диета, преимущественно растительная, уменьшает функциональную нагрузку на тубулярный аппарат почек. Рекомендуются вегетарианский, рисовый, картофельный супы,
- 30. Котлеты, фарш, суфле, бефстроганов, голубцы с мясом, белый и чёрный хлеб, салат, огурцы, яблоки, груши, арбуз,
- 31. Исключаются продукты, богатые оксалатами, — какао, шоколадные изделия, щавель, шпинат, петрушка, свекла Острые блюда, копчёности, консервы,
- 32. Важно обеспечить высокожидкостный режим во второй половине дня и в ночное время, так как моча в
- 34. Снижение синтеза оксалатов достигается назначением небольших доз: окиси магния (0,25—2 раза в день после еды), витамина
- 35. Для облегчения отхождения кристаллов и конкрементов, уменьшения болевого синдрома и дизурических явлений целесообразно назначать горячие ванны
- 36. С целью уменьшения вероятности кристаллизации оксалатных конкрементов показана фитотерапия в виде настоев. Сбор 1: Сбор 2:
- 37. Настои указанных сборов трав применяют по 75—150 мл в тёплом виде 3 раза в день за
- 38. фитолизин по 1/2—1 чайной ложке в 30—50 мл кипячёной воды — 3—4 недели; уролесан (цистенал) по
- 39. Канефрон Н. Курс лечения — 15—20—30 дней и более. Канефрон Н содержит золототысячник, любисток и розмарин,
- 40. Мульти-Табс В-комплекс. Препарат содержит 7 витаминов группы В, не содержит витамина С. Установлена высокая ранняя эффективность
- 41. При оксалатной нефропатии: аскорбиновая кислота, препараты кальция, шиповник, которые способствуют кристаллизации оксалатных конкрементов. Запрещаются!!!
- 42. Мембраностабилизаторы и антиоксиданты Димефосфои 30—50 мг/кг/сут. 2—3 недели, Ксидифон, Эссэнциале, Унитиол, Липоевая кислота, Витамин А и
- 43. Уратная нефропатия Патология почек, возникающая при нарушении обмена пуринов. Первичные уратные нефропатии - следствие наследственно обусловленного
- 44. Вторичные уратные нефропатии – осложнение: эритремии, миеломной болезни, хронической гемолитической анемии, лекарственной терапии тиазидовыми диуретиками, цитостатиками,
- 45. Энзиматические дефекты выявляются в раннем возрасте. К ним относят дефицит глюкозо-6-фосфатазы, гипоксантин-гуанин-фосфори-бозил-пирофосфатсинтетазы. Выраженный и стойкий дефицит
- 46. Повышению биосинтеза пуриновых оснований способствует также избыточное питание. Накопление кристаллов мочевой кислоты в организме ведет к
- 47. При кислой реакции мочи могут образовываться уратные камни. Следствием высокой степени насыщения пуринами является уменьшение почек
- 48. Множественные яйцевидные формы камни-ураты. На несколько гиперемированной слизистой россыпи более мелких камней и кристаллов солей уратов.
- 49. Клиника Жалобы и клинические симптомы те же, что при оксалатной нефропатии. В моче — небольшой белок,
- 50. По мере прогрессирования склеротических изменений в почках снижается их концентрационная способность, появляются признаки ХПН. В крови
- 51. УЗИ выявляет солевую взвесь, кристаллоидные скопления и камни в почечных лоханках и мочевом пузыре; радиоизотопная ренография
- 52. Лечение Диета молочно-растительная, исключающая продукты, богатые пури-новыми основаниями (печень, почки, мозги, мясные бульоны, сельдь, паштет, шпроты,
- 53. Рекомендуемые блюда: овощное рагу, пшеничная молочная каша, картофель печёный с растительным маслом, свела с лимоном, гречневая
- 54. Важно употребление лимонов, цитратных смесей, бикарбоната натрия. Такая диета способствует ощелачиванию мочи, предупреждению образования солей уратов
- 55. Медикаментозная терапия: аллопуринол (ингибитор ксантиноксидазы) блокирует переход пуриновв мочевую кислоту. Суточная доза — 200—300 мг в
- 56. уролесан (цистенал) —3—5 капель и более на сахаре 3 раза в день перед едой, назначается при
- 57. В лечении уратных нефропатии следует пользоваться лекарственными растениями. Применяют их в виде настоев: берёзу (лист), укроп,
- 58. В комплексной терапии используются мембраностабилизирующая и антиоксидантная терапия. Предупреждение развития вторичных уратных нефропатии возможно при соблюдении
- 59. При лечении обменной нефропатии, помимо приема лекарственных препаратов, требуется соблюдение диеты, особенности которой зависят от характера
- 60. Из минеральных вод при оксалатних солях - лучше использовать слабощелочные: боржоми, славяновскую, смирновскую. При уратных солях
- 61. Три больших фосфата, образующих пирамиду в мочевом пузыре. Слизистая пузыря резко гиперемирована, рисунка сосудов почти не
- 63. Хроническая почечная болезнь и ХПН
- 64. Хроническая почечная недостаточность (ХПН) Клинико-биохимический синдром, возникающий при поражении почек любой этиологии, обусловленный постепенно прогрессирующей утратой
- 65. В отличие от ОПН (острой почечной недостаточности), имеет место необратимость патофизиологических процессов, которые и приводят к
- 66. Ведущими патогенетическими механизмами повреждения функционирующих нефронов в такой ситуации являются: внутригломерулярная гипертензия гиперфильтрация в клубочке нефротоксическое
- 67. Основания для появления концепции ХБП (Хронической болезни почек). В настоящее время наблюдается драматическое увеличение числа больных
- 68. Прогрессивный рост числа таких больных расценивают как пандемию. Указанные выше факторы привели к катастрофическому нарастанию количества
- 69. Росту числа пациентов на ЗПТ способствовал и существовавший долгое время подход к вторичной профилактике терминальной почечной
- 70. В шестидесятых годах прошлого века стало ясным, что многие механизмы прогрессирования хронических заболеваний почек достаточно универсальны
- 71. Не менее существенное значение имело выявление факторов риска развития и прогрессирования хронического патологического процесса в почечной
- 72. Уточнение патогенетических механизмов прогрессирования хронических заболеваний почек, выявление факторов риска их возникновения и развития позволило разработать
- 73. В англоязычной литературе можно было найти около полутора десятков терминов, применяемых для обозначения состояний, связанных с
- 75. Национальным почечным фондом США (National Kidney Foundation – NKF) было предложено понятие хронической болезни почек.
- 76. Разрабатывая концепцию ХБП, эксперты рабочей группы NKF преследовали несколько целей: Определение понятия ХБП и ее стадий
- 77. Хроническая болезнь почек может быть определена как «наличие повреждения почек или снижения уровня функции почек в
- 79. В классификации NKF словосочетание «почечная недостаточность» осталось только в качестве синонима V ст. ХБП. Наличие только
- 80. Нормальная скорость клубочковой фильтрации у детей и подростков
- 81. Классификация хронического заболевания почек и хронической почечной недостаточности
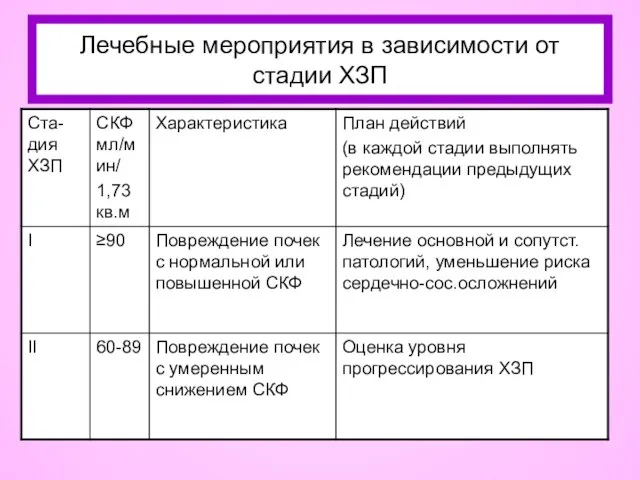
- 82. Лечебные мероприятия в зависимости от стадии ХЗП
- 83. Лечебные мероприятия в зависимости от стадии ХЗП (продолжение)
- 85. Понятие ХБП, прямо не связанное с нозологическим диагнозом, не отменяет нозологического подхода к диагностике конкретного заболевания
- 86. Термин ХБП, едва появившись, завоевал права гражданства не только в США, но и во многих других
- 87. Признаки, связанные с развитием ренальной дисфункции и мало зависящие от основного патологического процесса в почках, начинают
- 88. Падение СКФ ниже 30% от нормального уровня приводит к появлению: симптомов уремической интоксикации, к нарастанию гипорегенераторной
- 89. Вторичный гиперпаратиреоз наряду с ацидозом приводит к развитию остеодистрофии, которая может проявляться патологическими переломами. Нарушения кальций-фосфорного
- 90. По мере прогрессирования ХБП у больных выявляются нарушения гемокоагуляции, что сопровождается легким образованием у них подкожных
- 91. Имеющаяся поначалу полиурия может сменяться олигурией, приводящей к гипергидратации и отекам внутренних органов, в том числе
- 92. Постепенно нарастает общемозговая симптоматика: вялость, сонливость, апатия, иногда нарушения ритма сна. Практически для всех больных характерна
- 93. При условии раннего выявления основного почечного патологического процесса (ГН, вторичные нефропатии, диабетическая нефропатия и пр.) и
- 94. Проблема оценки скорости клубочковой фильтрации в практической медицине. Гломерулярная ультрафильтрация — начальный и основной механизм мочеобразования.
- 95. Причинами острого нарушения функции почек у пациентов с ХБП могут быть: дегидратация (ограничение приема жидкости, неконтролируемое
- 96. Другим важным показателем скорости прогрессирования ХБП является протеинурия. В амбулаторных условиях для ее оценки рекомендуется рассчитывать
- 97. Лечение. Диетические рекомендации. Основные принципы диеты при ХБП сводятся к следующим рекомендациям: Умеренное ограничение потребления NaCI
- 98. Было доказано, что малобелковая диета (МБД) сдерживает скорость прогрессирования ХБП. Адаптивные механизмы МБД у больных с
- 99. МБД обычно прописывают больным, начиная с III ст. ХБП. На II ст. целесообразен рацион с содержанием
- 100. Ренопротекция Комплекс лечебных мероприятий у больных с заболеванием почек, направленный на замедление темпов прогрессирования ХБП. I
- 101. I этап: Адекватная терапия основного почечного заболевания в соответствии с принципами доказательной медицины (оценочный показатель —
- 102. Успешная патогенетическая терапия основного почечного заболевания имеет первостепенное значение в предупреждении формирования гломеруло- и тубулоинтерстициального склероза,
- 103. При гломерулярных заболеваниях АГ формируется, как правило, задолго до снижения функции почек и способствует их прогрессированию.
- 104. При любой почечной патологии, включая диабетическую нефропатию: Если уровень креатинина нормален и СКФ составляет более 90
- 105. Учитывая современные данные о том, что наиболее неблагоприятной с точки зрения повреждения почек является ночная гипертензия,
- 106. Основные группы гипотензивных препаратов, используемых при нефрогенной гипертензии: Диуретики (при СКФ Ингибиторы АПФ и антагонисты АТ1
- 107. Любую гипотензивную терапию при паренхиматозном почечном заболевании следует начинать с нормализации обмена Na в организме. При
- 108. Ограничение потребления соли до 3—5 г/сут (исключением могут быть тубулоинтерстициальные повреждения почек) Препаратами первой линии (очередности)
- 109. Медикаментозная ренопротекция. Ингибиторы АПФ и антагонистыАТ1 рецепторов, что связывают как с гемодинамическими, так и с негемодинамическими
- 110. Стратегия применения ингибиторов АПФ и/или антагонистов АТ1 с целью нефропротекции: Ингибиторы АПФ следует назначать всем больным
- 111. продолжение Клиническим предиктором эффективности ренопротективного действия препаратов является частичная (СПБ При лечении ингибиторами АПФ отмечается феномен
- 112. продолжение Ингибиторы АПФ и антагонисты АТ1 рецепторов оказывают ренопротективное действие вне зависимости от системного гипотензивного эффекта.
- 113. продолжение При недостаточном антипротеинурическом эффекте применения любого препарата одной из групп (иАПФ или АТ1-антагонисты) может быть
- 114. На сегодняшний день β-адреноблокаторы в качестве ренопротективных препаратов занимают последнее место. Однако в связи с недавними
- 115. II этап (пациент с любой почечной патологией и СКФ 59—25 мл/мин). План лечения на этом этапе
- 116. II этап Коррекция нарушений фосфорно-кальциевого обмена. Ранняя коррекция анемии с использованием эритропоэтина. Коррекция дислипопротеидемии. Коррекция метаболического
- 117. При снижении СКФ ниже 60 мл/мин (ХБП III ст.) вся медикаментозная терапия проводится на фоне малобелковой
- 118. С целью избежать возникновения гипо- или гиперволемии необходим более строгий режим в отношении натрия и потребления
- 119. Необходимо учитывать возможность возникновения побочных эффектов от применения ингибиторов АПФ при СКФ 59—30 мл/мин, а именно:
- 120. При уровне креатинина плазмы крови 0,45—0,5 ммоль/л ингибиторы АПФ не являются препаратами первой очереди и используются
- 121. При СКФ ниже 60 мл/мин начинают проводить терапию нарушений фосфорно-кальциевого обмена, анемии, дислипопротеидемии, ацидоза.
- 122. Малобелковая диета с ограничением молочных продуктов способствует уменьшению общего количества неорганического кальция, поступающего в организм. При
- 123. Все эти факторы предрасполагают больных к развитию гипокальциемии. Если у больного с ХБП регистрируется гипокальциемия при
- 124. Заболевания почек сами по себе, как правило, не оказывают влияния на уровень 25(ОН)D3, но в случаях
- 125. Когда отмечаются высокие концентрации паратгормона (более 200 пг/мл) при нормальной концентрации холекальциферола, необходимо применение препаратов 1,25(ОН)2D3
- 126. Анемия— один из наиболее характерных признаков ХБП. Обычно она формируется при снижении СКФ до 30 мл/мин.
- 127. Коррекция анемии при ХБП с помощью эритропоэтина замедляет темпы прогрессирования ПН Из побочных эффектов лечения эритропоэтином
- 128. Коррекция дислипопротеидемии Уремическая дислипопротеидемия (ДЛП) начинает формироваться при снижении СКФ ниже 50 мл/мин. В практической работе
- 129. Учитывая характер липидных нарушений (гипертриглицеридемия, гипо-а-холестеринемия), теоретически препаратами выбора должны являться фибраты (гемфиброзил).
- 130. Однако их применение при ПН чревато развитием серьезных побочных эффектов в виде рабдомиолиза, так как препараты
- 131. При ХБП нарушена почечная экскреция ионов водорода, образующихся в организме в результате метаболизма белков и отчасти
- 132. Малобелковая диета способствует поддержанию КОС, поэтому с выраженными явлениями метаболического ацидоза приходится встречаться на поздних стадиях
- 133. Обычно больные хорошо переносят метаболический ацидоз до тех пор, пока уровень бикарбоната не падает ниже 15—17
- 134. Легкие степени ацидоза больные субъективно переносят легко, поэтому оптимальным является ведение больных на уровне дефицита оснований
- 135. При ацидозе нарушается минеральный состав костной ткани (костный буфер), подавляется почечный синтез 1,25(ОН)2D3; Эти факторы могут
- 136. III этап Проведения комплекса лечебных мероприятий у больных с ХБП знаменует собой непосредственную подготовку пациента к
- 137. Благодарю за внимание!!!
- 139. Скачать презентацию





































































































































 Изменения в организме женщины во время беременности
Изменения в организме женщины во время беременности Бронхиальная астма: современные подходы к диагностике и лечению
Бронхиальная астма: современные подходы к диагностике и лечению Оценка лабораторной диагностики сибирской язвы в объектах окружающей среды
Оценка лабораторной диагностики сибирской язвы в объектах окружающей среды Отеки. Определение понятия. Механизм развития. Виды отеков
Отеки. Определение понятия. Механизм развития. Виды отеков История развития Всероссийской службы медицины катастроф (ВСМК). Определение, задачи и основные принципы организации помощи
История развития Всероссийской службы медицины катастроф (ВСМК). Определение, задачи и основные принципы организации помощи Органы мочевыделительной системы
Органы мочевыделительной системы Безопасность медицинского персонала при оказании помощи больным
Безопасность медицинского персонала при оказании помощи больным Торлы құрылым және оның организмдегі орны, лимбикалық жүйе
Торлы құрылым және оның организмдегі орны, лимбикалық жүйе Пиелонефрит. Этиология пиелонефрита
Пиелонефрит. Этиология пиелонефрита Лікувальні стратегії остеоартриту: чи можливі альтернативні рішення?
Лікувальні стратегії остеоартриту: чи можливі альтернативні рішення? Системные васкулиты
Системные васкулиты Иммунная система организма. Антигены
Иммунная система организма. Антигены Свертывание крови. Гемостаз
Свертывание крови. Гемостаз АФО новорожденного ребенка
АФО новорожденного ребенка Исследование мокроты
Исследование мокроты Эритроциттегі глюкоза-6-фосфатдегидрогеназа ферменті тапшылығына байланысты туындайтын гемолиздік анемия
Эритроциттегі глюкоза-6-фосфатдегидрогеназа ферменті тапшылығына байланысты туындайтын гемолиздік анемия Эндокринные средства (гормоны и их антагонисты)
Эндокринные средства (гормоны и их антагонисты) Кровозамінні перфузійні розчини
Кровозамінні перфузійні розчини Характеристика нозологических групп обучающихся
Характеристика нозологических групп обучающихся Эмоциональные тона. Поведение, реакции, эмоции
Эмоциональные тона. Поведение, реакции, эмоции Анализ системного воспалительного ответа при применении различных методик искусственного кровообращения
Анализ системного воспалительного ответа при применении различных методик искусственного кровообращения Сестринский уход при объемных процессах центральной нервной системы. Эпилепсия. Судорожный синдром
Сестринский уход при объемных процессах центральной нервной системы. Эпилепсия. Судорожный синдром Регуляция двигательной системы ортезами. Мануальная медицина
Регуляция двигательной системы ортезами. Мануальная медицина Клинический случай
Клинический случай Первая помощь при огнестрельных ранениях
Первая помощь при огнестрельных ранениях Работа мышц
Работа мышц Жатыр миомасы
Жатыр миомасы ВИЧ-инфекция и беременность
ВИЧ-инфекция и беременность