Содержание
- 2. План: 1. Свертывающая система крови. Тромбоциты, их строение, роль в гемостазе 2. Сосудисто-тромбоцитарный гемостаз (первичный). 3.
- 3. Система свертывания крови является составной частью большой системы регуляции агрегатного состояния крови (система РАСК), которая поддерживает
- 4. Понятие «система PACK» позволяет выделить основные механизмы ее деятельности: 1) механизмы гемостаза (их несколько) обеспечивают остановку
- 5. Ферментативная теория свертывания крови – основоположник А.А. Шмидт (1872). Его теорию поддержал и уточнил П. Моравиц
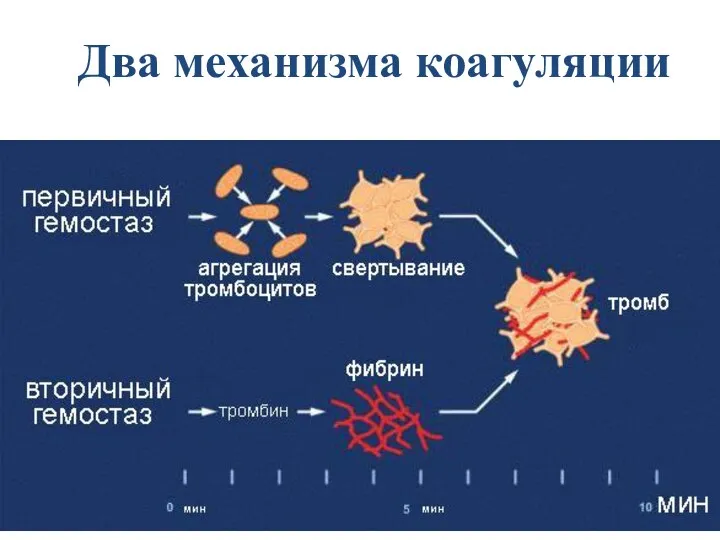
- 6. Процесс свертывания крови включает три фазы: 1. Предфаза включает сосудисто-тромбоцитарный гемостаз, 2. Собственно процесс свертывания крови
- 7. Два механизма коагуляции
- 8. Таким образом в процесс гемостаза вовлечены 3 компонента: стенки кровеносных сосудов; форменные элементы крови, в первую
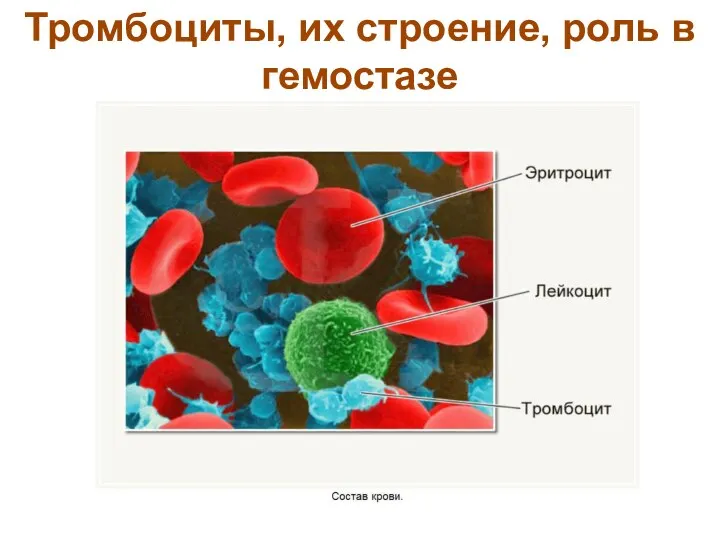
- 9. Тромбоциты, их строение, роль в гемостазе
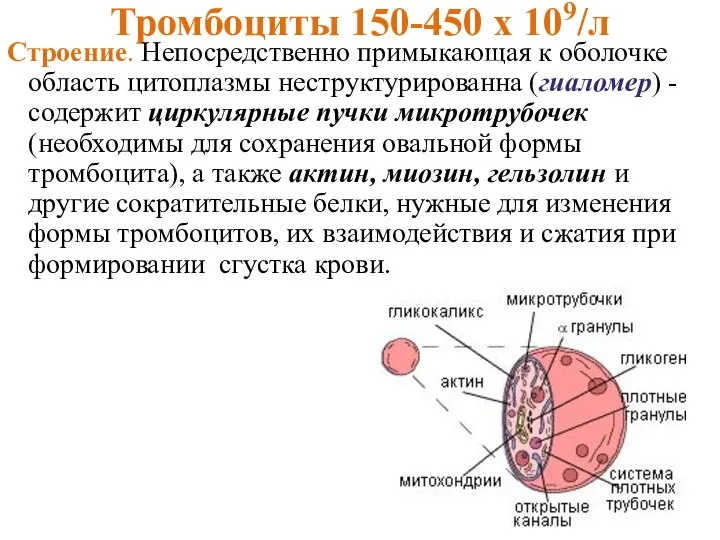
- 10. Тромбоциты 150-450 х 109/л Строение. Непосредственно примыкающая к оболочке область цитоплазмы неструктурированна (гиаломер) - содержит циркулярные
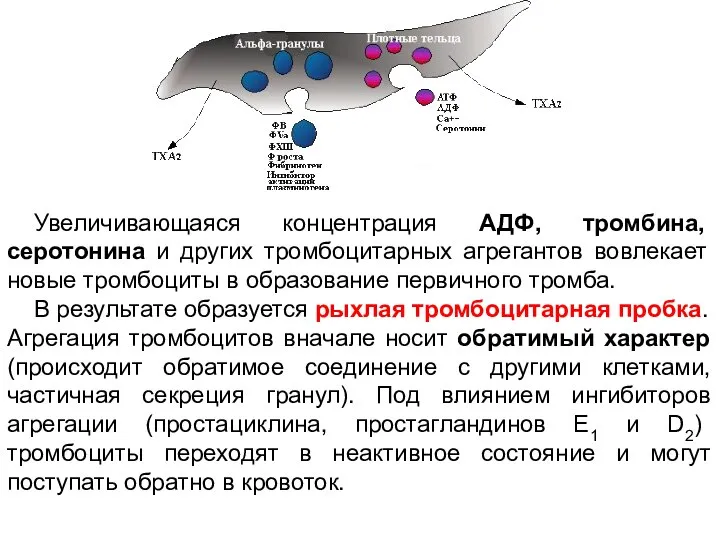
- 11. Центральная часть содержит фиолетовые гранулы, называется грануломером. Выделяют гранулы трех типов: 1. α (альфа)-гранулы содержат различные
- 12. 2. δ (дельта)-гранулы — небелковые гранулы высокой электронно-оптической плотности, содержат серотонин, гистамин, ионы Са2+, АДФ, АТФ.
- 13. Значение тромбоцитов в организме 1. Участвуют в гемостазе. В гемостазе тромбоциты осуществляют следующие функции: ангиотрофическая —
- 14. коагуляционная — участие в процессе свертывания крови и в регуляции фибринолиза; репаративная — ростовые факторы тромбоцитов
- 15. Сосудисто-тромбоцитарный гемостаз (первичный) 1. Рефлекторный спазм поврежденных сосудов. После повреждения сосуда наступает первичный спазм сосуда, который
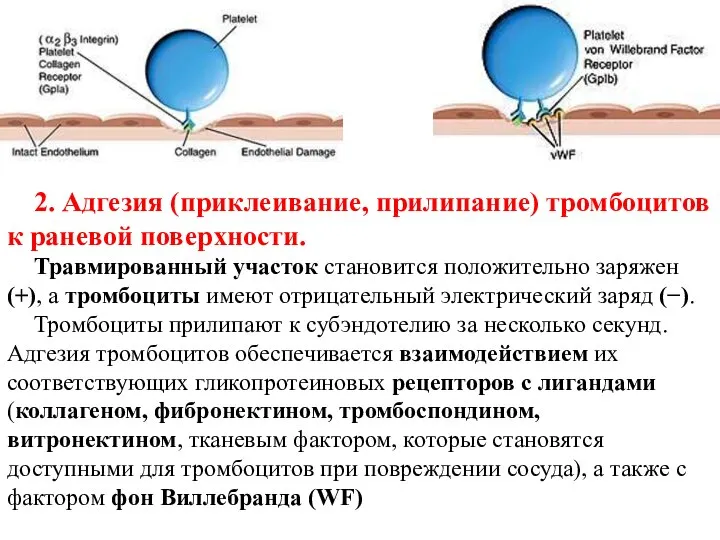
- 16. 2. Адгезия (приклеивание, прилипание) тромбоцитов к раневой поверхности. Травмированный участок становится положительно заряжен (+), а тромбоциты
- 17. Фактор фон Виллебранда (WF) — мультимерный гликопротеин, содержится в основном в альфа-гранулах тромбоцитов и частично в
- 18. Повреждение сосудов сопровождается немедленной активацией тромбоцитов, что обусловлено появлением высоких концентраций АДФ (из разрушающихся эритроцитов и
- 19. 3. Обратимая агрегация (скучивание, образование конгломерата) тромбоцитов у места повреждения Первичный стимул к агрегации дают коллаген,
- 20. Увеличивающаяся концентрация АДФ, тромбина, серотонина и других тромбоцитарных агрегантов вовлекает новые тромбоциты в образование первичного тромба.
- 21. 4. Необратимая агрегация тромбоцитов Необратимые изменения агрегации тромбоцитов наступают через 2–3 мин с момента повреждения сосудов
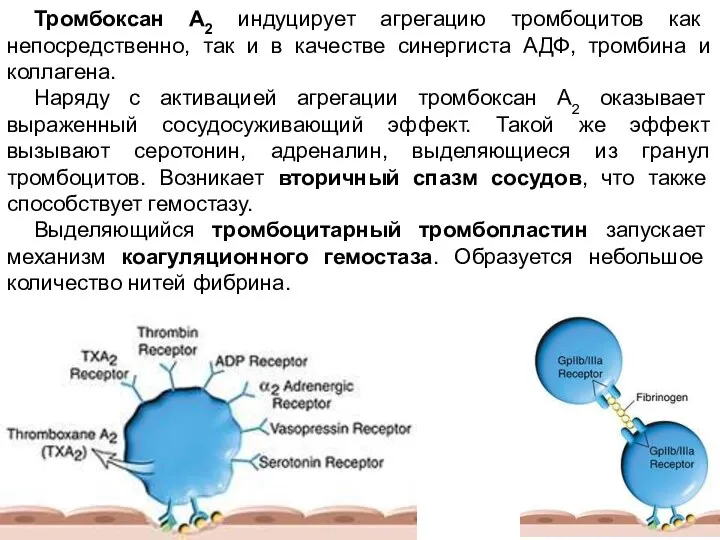
- 22. Тромбоксан А2 индуцирует агрегацию тромбоцитов как непосредственно, так и в качестве синергиста АДФ, тромбина и коллагена.
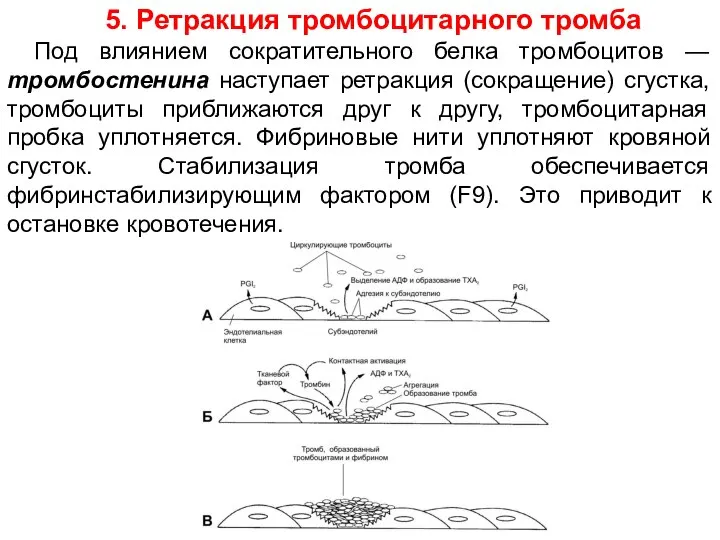
- 23. 5. Ретракция тромбоцитарного тромба Под влиянием сократительного белка тромбоцитов — тромбостенина наступает ретракция (сокращение) сгустка, тромбоциты
- 24. Коагуляционный гемостаз В коагуляционном гемостазе принимают участие: Плазменные факторы свертывания крови. Факторы свертывания крови форменных элементов
- 25. FI - фибриноген. FII - протромбин. FIII - тромбопластин. FIV - ион кальция (Ca++). FV -
- 26. Тканевые факторы свертывания крови Простациклин (в эндотелии сосудов) — является мощным ингибитором агрегации. Тканевой тромбопластин. Им
- 27. I фаза - образование активного тромбопластина - протромбиназы. В этом процессе различают внешнюю (тканевую) и внутреннюю
- 28. Под влиянием тромбина в присутствии ионов Ca++ процесс образования нерастворимого фибрина протекает в 3 этапа: Первый
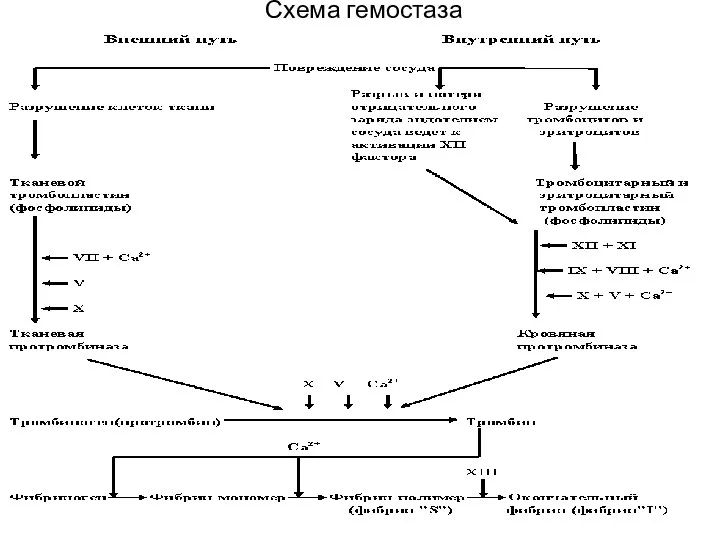
- 29. Схема гемостаза
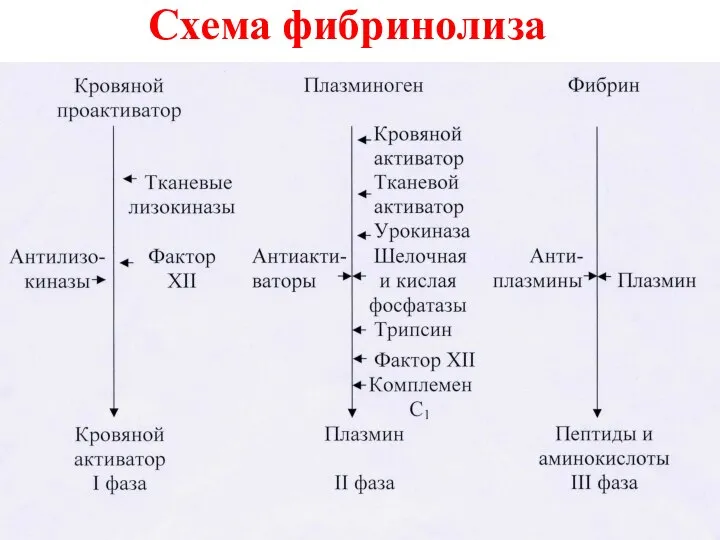
- 30. Схема фибринолиза
- 31. Механизмы, поддерживающие жидкое состояние крови: Гладкая поверхность эндотелия сосудов. отрицательные заряды стенки сосудов и форменных элементов
- 32. Первичные антикоагулянты - антитромбопластины, антитромбины. Антитромбин II (гепарин). Гепарин тормозит все фазы гемокоагуляции.. Антитромбин III -
- 33. Вторичные антикоагулянты Антитромбин I (фибрин). Способен адсорбировать значительное (до 90%) количество тромбина. Антикоагулянты, образующиеся при фибринолизе
- 34. Кровезамещающие растворы должны отвечать следующим основным требованиям: стерильность; идентичность физико-химическим свойствам плазмы (осмолярность и др.); отсутствие
- 35. Препараты кровезаменителей 1. Растворы коллоидов (способны длительно циркулировать в сосудистом русле): а) растворы гемодинамического ряда (поддерживют
- 36. 2. Растворы для парентерального питания: а) препараты, возмещающие потребность в белке: гидролизаты белка (казеина гидролизат); смеси
- 37. 3. Растворы кристаллоидов: а) солевые растворы: — простые: физиологический раствор (0,9 % NaCl), раствор гидрокарбоната натрия,
- 38. Классификация препаратов крови 1. Цельная консервированная кровь. 2. Препараты форменных элементов крови: эритроцитарная масса; лейкоцитарная масса;
- 40. Скачать презентацию




























 Расчеты на жесткость при прямом плоском изгибе. Перемещения при изгибе
Расчеты на жесткость при прямом плоском изгибе. Перемещения при изгибе Судебная власть во Франции Выполнила студентка группы Ю-104 Чуева Яна
Судебная власть во Франции Выполнила студентка группы Ю-104 Чуева Яна тро
тро Ответственность и импульс
Ответственность и импульс Отношения между классами. Клиенты и наследники
Отношения между классами. Клиенты и наследники 6 класс лучший
6 класс лучший Консалтинговый продукт «Бизнес-планирование»
Консалтинговый продукт «Бизнес-планирование» Презентация "Занятость и трудоустройство" - скачать презентации по Экономике
Презентация "Занятость и трудоустройство" - скачать презентации по Экономике Снаряжение для выхода в лес
Снаряжение для выхода в лес Интеллектуальная игра для учащихся 3-4 классов “Битва эрудитов ”
Интеллектуальная игра для учащихся 3-4 классов “Битва эрудитов ” Физическая культура в системе воспитания детей школьного возраста
Физическая культура в системе воспитания детей школьного возраста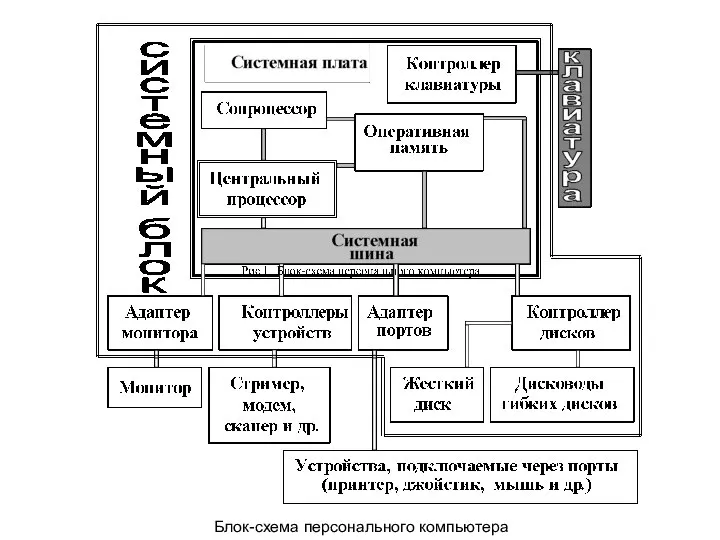 Составляющие персонального компьютера
Составляющие персонального компьютера Bewerbungsschreiben
Bewerbungsschreiben Презентация
Презентация Тема 12. Административная ответственность и правонарушение
Тема 12. Административная ответственность и правонарушение  القيمة المقترحة
القيمة المقترحة Революция и православные святыни Тамбова
Революция и православные святыни Тамбова Путешествие в Северную столицу
Путешествие в Северную столицу  Процентный риск
Процентный риск  Семиотика и синдромология поражений суставов
Семиотика и синдромология поражений суставов Стороженко Олекса Петрович (1806-1874)
Стороженко Олекса Петрович (1806-1874) Торгівля людьми. Масштаби проблеми. Основні дефініції поняття. Причини торгівлі людьми
Торгівля людьми. Масштаби проблеми. Основні дефініції поняття. Причини торгівлі людьми Сборочные чертежи
Сборочные чертежи Выполнила группа финансистов
Выполнила группа финансистов Политическое сознание и политическое поведение
Политическое сознание и политическое поведение Осушительные мелиорации
Осушительные мелиорации Смешные моменты из "Сватов"
Смешные моменты из "Сватов" Стратегическое развитие организации. Тема 4
Стратегическое развитие организации. Тема 4