Содержание
- 2. Инфекции, передаваемые половым путем Е.П.Цыганкова, Д.Л. Вознесенский, П.В.Плешков
- 3. Традиционные, «классические» венерические инфекции: Сифилис Гонорея Шанкроид (мягкий шанкр) Лимфогранулематоз венерический
- 4. ИППП с преимущественным поражением половых органов: Урогенитальный хламидиоз Урогенитальный трихомониаз Урогенитальный микоплазмоз Генитальный герпес Папилломавирусные инфекции
- 5. Инфекции, которые могут передаваться половым путём, с преимущественным поражением других органов: ВИЧ-инфекция Гепатит В и С
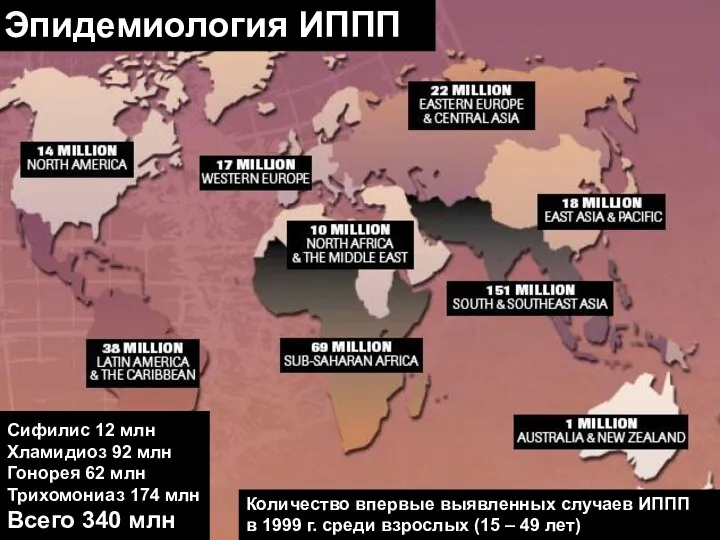
- 6. Эпидемиология ИППП Сифилис 12 млн Хламидиоз 92 млн Гонорея 62 млн Трихомониаз 174 млн Всего 340
- 7. Хламидийная инфекция
- 8. Хламидийная инфекция: широко распространённые, разнообразные по патогенезу и клиническим проявлениям заболевания людей и животных. Хламидиозы
- 9. Этиология хламидийной инфекции: Хламидии – облигатные, грамотрицательные, внутриклеточные патогены; кокковидные, мелкие бактерии; внутриклеточные паразиты с уникальным
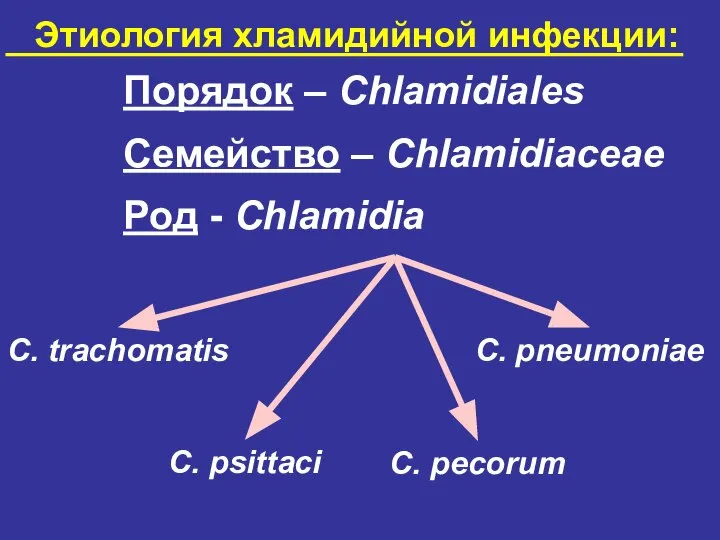
- 10. Этиология хламидийной инфекции: Порядок – Chlamidiales Семейство – Chlamidiaceae Род - Chlamidia C. trachomatis C. pneumoniae
- 11. Этиология хламидийной инфекции: C. trachomatis Имеет 18 антигенных серотипов A – C – вызывают трахому D
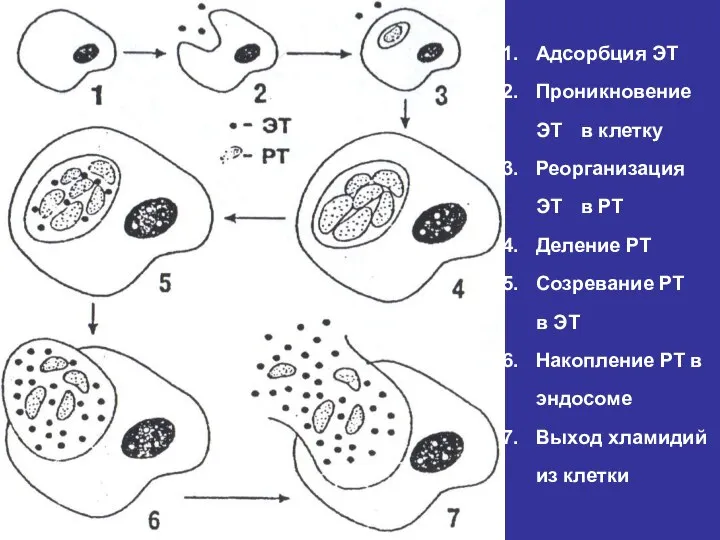
- 12. Этиология хламидийной инфекции: Жизненный цикл хламидий состоит из 2-х фаз Элементарные тельца Ретикулярные тельца
- 13. Спороподобные Мелкие Неподвижные Контагиозные Метаблически неактивны Способны к внеклеточному существованию Не чувствительны к АБП Этиология хламидийной
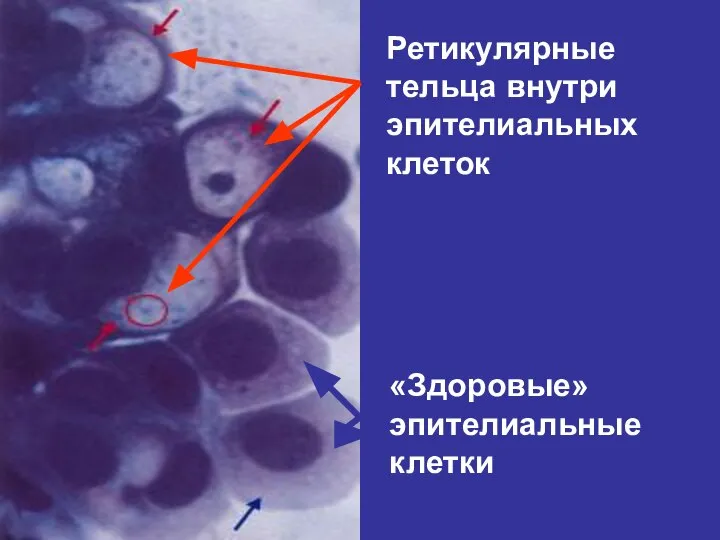
- 14. Ретикулярные тельца внутри эпителиальных клеток «Здоровые» эпителиальные клетки
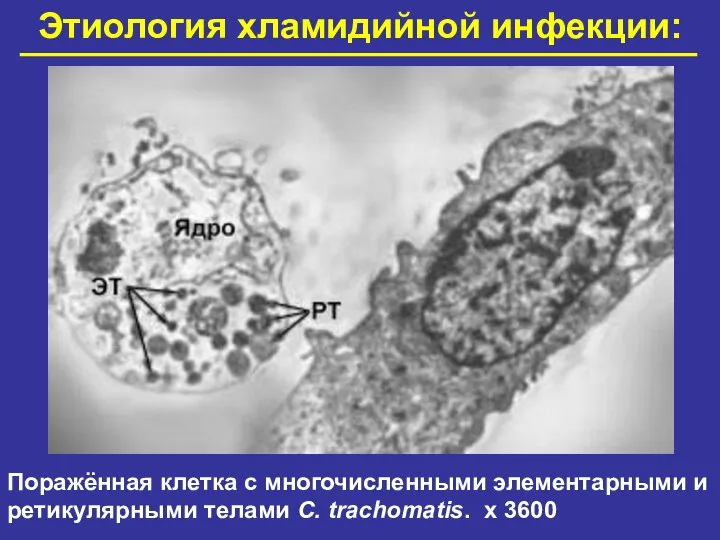
- 15. Этиология хламидийной инфекции: Поражённая клетка с многочисленными элементарными и ретикулярными телами C. trachomatis. х 3600
- 16. Адсорбция ЭТ Проникновение ЭТ в клетку Реорганизация ЭТ в РТ Деление РТ Созревание РТ в ЭТ
- 17. Этиология хламидийной инфекции: C.trachomatis при большом увеличении. Ретикулярные и элементарные тела. Отпочковывание элементарных тел от материнского
- 18. Свойства хламидий: Жизнеспособны во внешней среде в течение 2- 3 сут. В дехлорированной воде сохраняются до
- 19. Эпидемиология урогенитального хламидиоза: Источник инфекции – больной человек с манифестной или бессимптомной формой заболевания. Пути передачи:
- 20. Эпидемиология урогенитального хламидиоза: Группы риска: Лица с большим количеством половых партнёров Афроамериканцы Больные гонореей
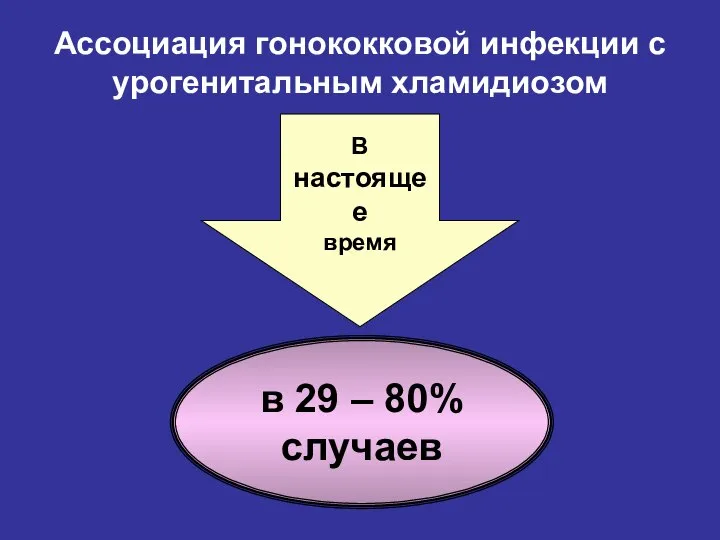
- 21. Ассоциация гонококковой инфекции с урогенитальным хламидиозом В настоящее время в 29 – 80% случаев
- 22. Количество впервые выявленных случаев УГХ в 1999 г. среди взрослых (15 – 49 лет).
- 23. Патогенез урогенитального хламидиоза: Облигатный внутриклеточный паразит Обладает тропизмом к макрофагам, цилиндрическому и переходному эпителию Склонность к
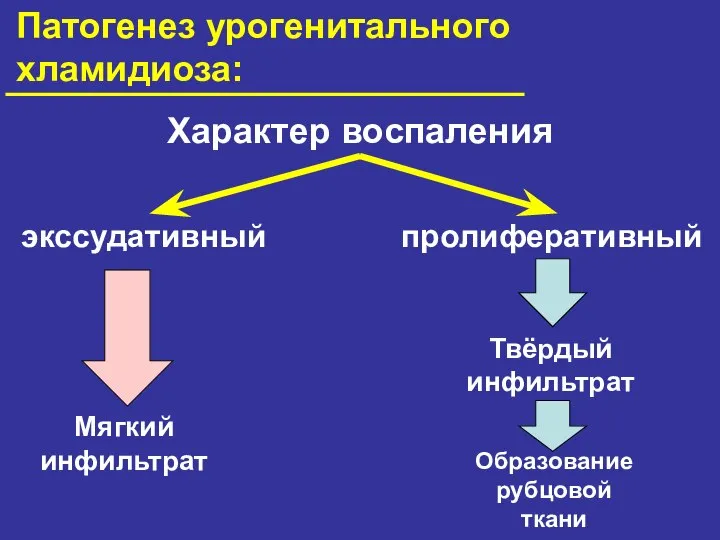
- 24. Патогенез урогенитального хламидиоза: Характер воспаления экссудативный пролиферативный Мягкий инфильтрат Твёрдый инфильтрат Образование рубцовой ткани
- 25. Патогенез урогенитального хламидиоза: Многоочаговость поражений а) мочеполовой тракт б) конъюнктива в) суставы г) прямая кишка д)
- 26. 2. Возможность развития восходящих и диссеминированных процессов 3. Развитие гиперпластических процессов 4. Развитие болезни Рейтера 5.
- 27. Классификация урогенитального хламидиоза: МКБ X: 1. Хламидийные инфекции нижних отделов МПТ а) цервицит; б) цистит; в)
- 28. Классификация урогенитального хламидиоза: Клиническая классификация: По течению: 1) Свежий (давность заболевания до 2-х мес) а) острый;
- 29. Классификация урогенитального хламидиоза: Клиническая классификация: 1) Неосложнённый; 2) Осложнённый (с указанием топического диагноза). 1) Мужчин; 2)
- 30. Клиника урогенитального хламидиоза: Инкубационный период в среднем 10 – 15 дней Хламидиоз не имеет специфической клинической
- 31. У мужчин Передний уретрит: Течение изначально, как правило, хроническое, малосимптомное (редко острое) Симптомы – зуд, болезненность
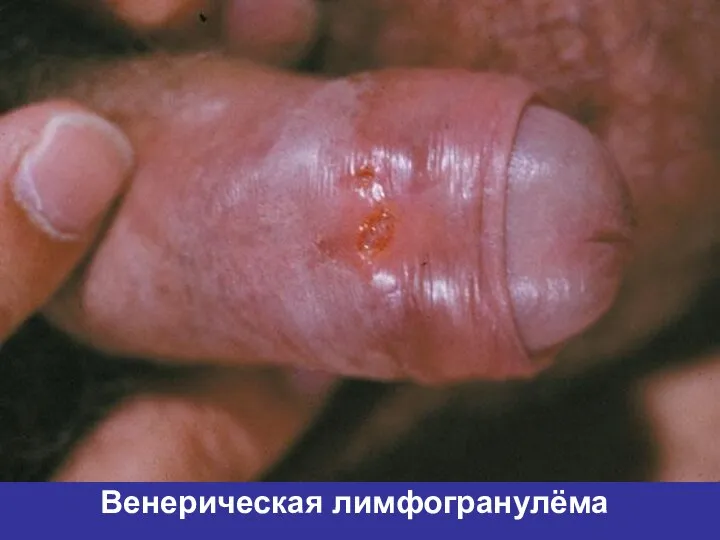
- 33. Венерическая лимфогранулёма
- 34. У мужчин Тотальный уретрит: Течение изначально, как правило, хроническое, малосимптомное (с редкими обострениями) Симптомы – боли
- 35. У мужчин Осложнения: Парауретрит Куперит Везикулит Тизонит Эпидидимит (острый, подострый, хронический) Простатит (катаральный, фолликулярный, паренхиматозный) Клиника
- 36. У женщин наиболее часто встречаются: Уретрит – зуд, болезненность в начале мочеиспускания, скудные слизистые выделения. При
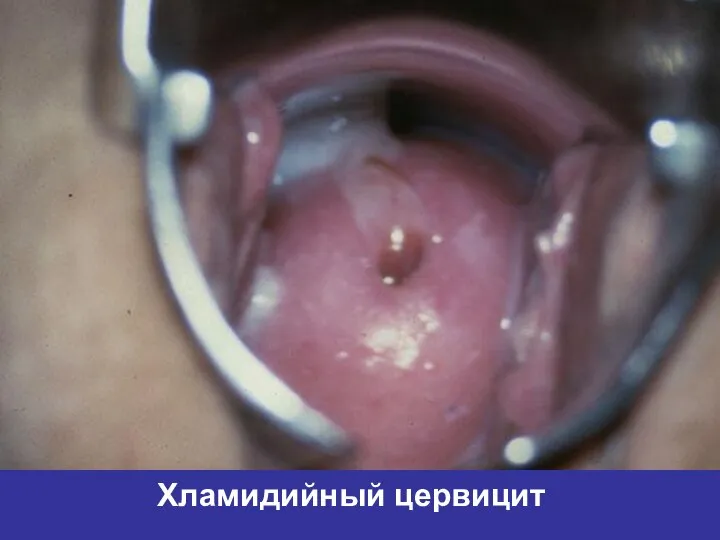
- 37. Хламидийный цервицит
- 38. У женщин Реже патологический процесс проявляется в виде: Парауретрита Вестибулита Вагинита Бартолинита Клиника урогенитального хламидиоза: В
- 39. Клиника урогенитального хламидиоза: У женщин Возможен восходящий процесс с развитием ВЗОМТ: Эндометрит Сальпингит Сальпингоофорит До 80%
- 40. Клиника урогенитального хламидиоза: У женщин Особенности течения у беременных: Многоочаговость поражений; Воспалительные явления не выражены (асимптомность
- 41. Клиника урогенитального хламидиоза: Особенности течения у детей: Инфицирование происходит перинатально Помимо поражения половых органов возможно вовлечение
- 42. Хламидийный конъюнктивит
- 43. Болезнь Рейтера Системное заболевание хламидийной этиологии, которое проявляется триадой симптомов: Уретрит и/или цервицит Реактивный ассиметричный артрит
- 45. Болезнь Рейтера Страдают преимущественно мужчины в возрасте до 40 лет Заболевание полиэтилогическое Развивается как аутоиммунная реакция
- 46. Хламидийный перигепатит Синдром Fitz – Hygh - Curtis Болезненность в правой верхней части живота Начинается внезапно
- 47. Диагностика урогенитального хламидиоза Материал для исследования на хламидии: Соскоб со слизистой уретры и/или цервикального канала Соскоб
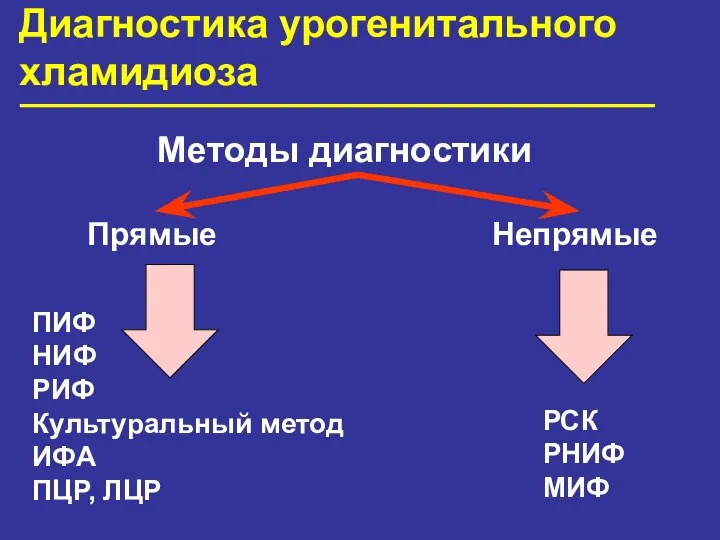
- 48. Диагностика урогенитального хламидиоза Методы диагностики Прямые Непрямые ПИФ НИФ РИФ Культуральный метод ИФА ПЦР, ЛЦР РСК
- 49. ПИФ. ЭТ. РТ.
- 50. Лечение урогенитального хламидиоза Неосложнённая инфекция нижних отделов МПТ Препараты выбора: Азитромицин перорально 1,0 г однократно или
- 51. Трихомониаз
- 52. Урогенитальный трихомониаз Этиология Возбудитель – Trichomonas vaginalis – одноклеточный простейший жгутиковый микроорганизм Впервые описан в 1836
- 53. Свойства Trichomonas vaginalis Имеет грушевидное тело Размеры 18 – 40 мкм Подвижный (органеллы движения жгутики и
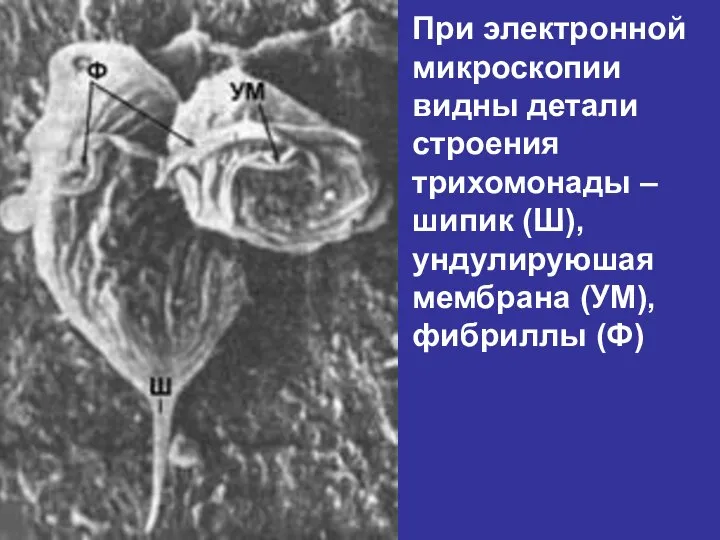
- 54. При электронной микроскопии видны детали строения трихомонады – шипик (Ш), ундулируюшая мембрана (УМ), фибриллы (Ф)
- 55. Эпидемиология трихомониаза Строгий паразит человека Основной путь передачи – половой. Для девочек возможен бытовой путь Чаще
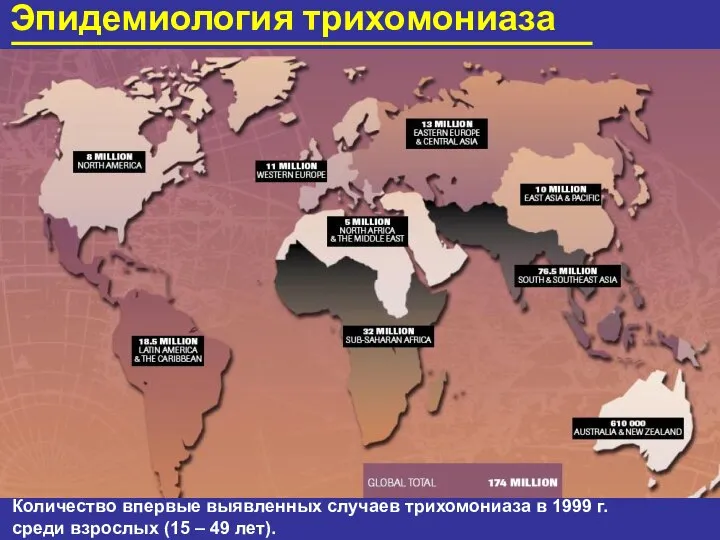
- 56. Эпидемиология трихомониаза Количество впервые выявленных случаев трихомониаза в 1999 г. среди взрослых (15 – 49 лет).
- 57. Патогенез трихомониаза Локализация паразитирования: У женщин – уретра, влагилище, железы преддверия, цервикальный канал У мужчин -
- 58. 4.Факторы адгезии на эпителиальных клетках – протеолитические ферменты 6.Способна инвагинировать клетку-хозяина 7.Часто ассоциирована с др. ИППП
- 59. Проникают в организм per continuitatem Паразитируют либо на поверхнос-ти клеток, либо в подслизистом слое Поражают: эпителиальные
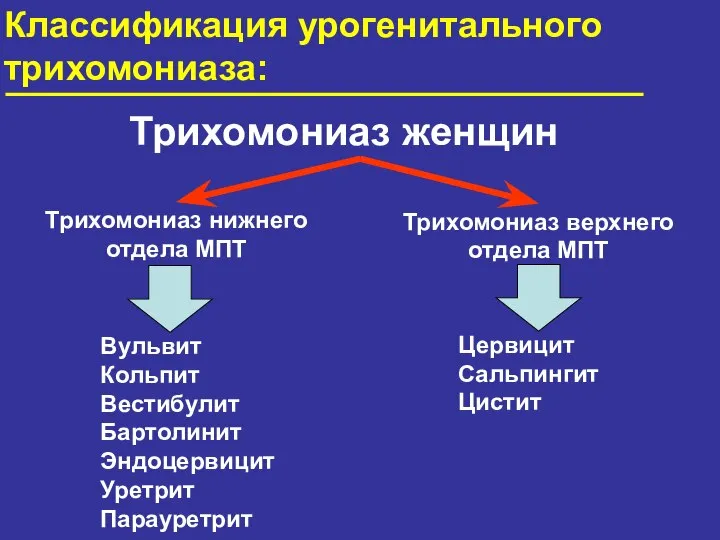
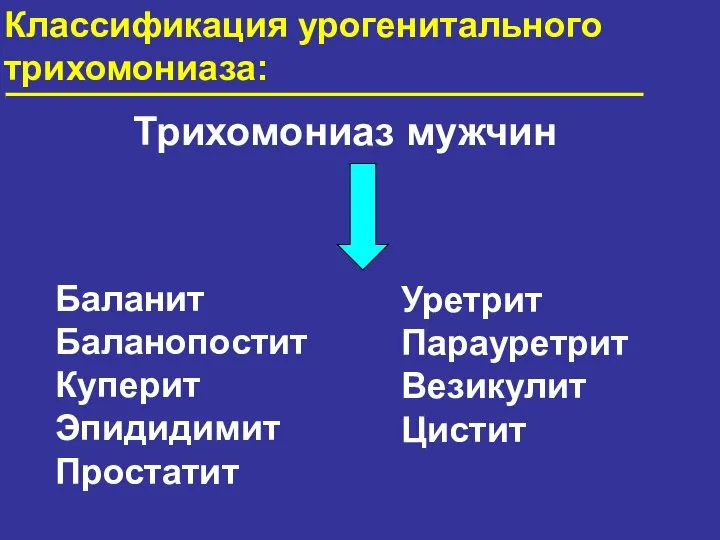
- 60. Классификация урогенитального трихомониаза: Урогенитальный трихомониаз Трихомониаз других локализаций Трихомонадная инфекция неуточнённая МКБ X
- 61. Клиническая классификация: По течению: 1) Свежий (давность заболевания до 2-х мес) а) острый; б) подострый; в)
- 62. Классификация урогенитального трихомониаза: Трихомониаз женщин Вульвит Кольпит Вестибулит Бартолинит Эндоцервицит Уретрит Парауретрит Трихомониаз нижнего отдела МПТ
- 63. Трихомониаз мужчин Баланит Баланопостит Куперит Эпидидимит Простатит Классификация урогенитального трихомониаза: Уретрит Парауретрит Везикулит Цистит
- 64. Клиника урогенитального Трихомониаза у мужчин: Инкубационный период – от 3 дней до 3 – 4 недель
- 65. Губки уретры отёчны, гиперемированы При пальпации уретры – в области лонного сочленения инфильтрация двухстаканная проба мочи:
- 66. Клиника урогенитального Трихомониаза у мужчин: При подострой и торпидой формах трихомонадного уретрита Клиническая симптоматика скудная Возможно
- 67. Клиника урогенитального трихомониаза у мужчин: Хронический трихомонадный уретрит Постоянные скудные слизисто-гнойные выделения Частое мочеиспускание Зуд, жжение
- 68. Моча при двухстаканной пробе мутная в обеих порциях с примесями (хлопья, нити) Императивные позывы к мочеиспусканию
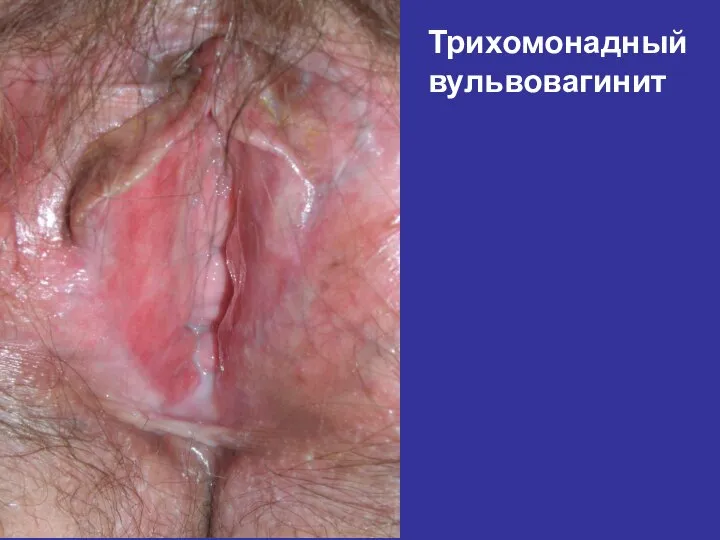
- 69. Клиника урогенитального Трихомониаза у женщин: Воспалительные явления более выражены Симптомы вагинита: гиперемия, лёгкая кровоточивость слизистой Обильные
- 70. Воспалительные явления усиливаются после менструации Зуд, жжение в области наружных половых органов Дерматит, эрозии, язвы на
- 71. Трихомонадный вульвовагинит
- 72. Клиника урогенитального трихомониаза: Трихомонадный цервицит Умеренная гиперемия Обширные эрозии Петехиальная сыпь (Sm «клубничной шейки» Наличие гранулематозных
- 74. Клиника урогенитального Трихомониаза у женщин: Восходящий процесс при трихомониазе встречается редко При хронизации процесса воспалитель-ные явления
- 75. Диагностика урогенитального трихомониаза: Материал для исследования – патологическое отделяемое, смывы, моча Методы диагностики: Микроскопия (нативный и
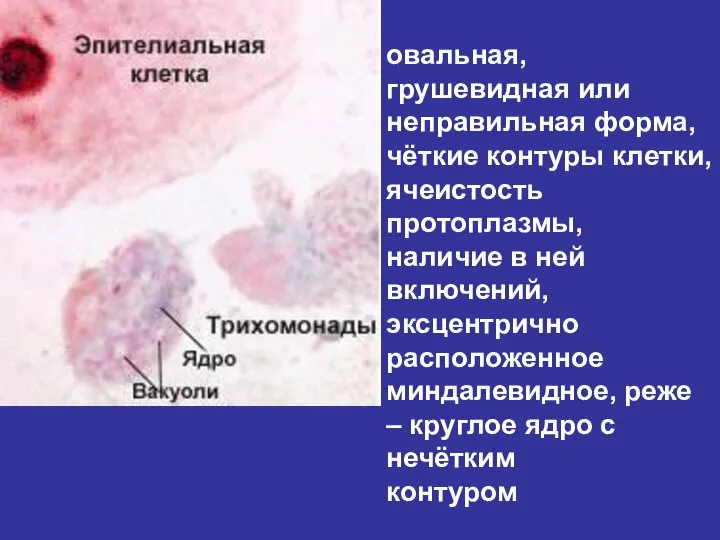
- 76. овальная, грушевидная или неправильная форма, чёткие контуры клетки, ячеистость протоплазмы, наличие в ней включений, эксцентрично расположенное
- 79. Лечение урогенитального трихомониаза: Рекомендуемые схемы: Орнидазол 1,5 г внутрь однократно перед сном, или Метронидазол 2,0 г
- 80. Бактериальный вагиноз
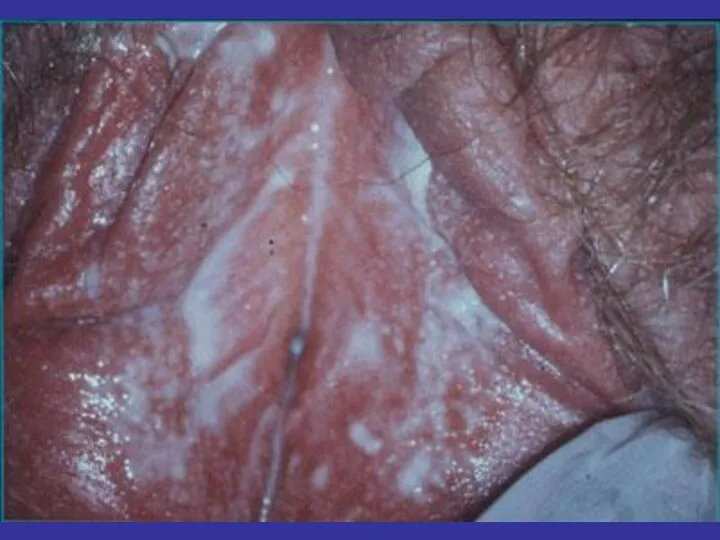
- 81. Бактериальный вагиноз Клинический синдром, не относящийся к ИППП
- 82. Бактериальный вагиноз – состояние, вызванное замещением нормальной микрофлоры влагалища (лактобацилл) на Gardnerella vaginalis и анаэробы (Bacteroides,
- 83. Анаэробные и факультативные бактерии при определенных условиях усиленно размножаются и вызывают дисбаланс вагинальной флоры без воспалительных
- 84. Факторы риска Частая смена половых партнеров. Использование внутриматочных контрацептивов. Воспалительные заболевания мочеполовой сферы. Прием антибактериальных препаратов,
- 85. Бактериальный вагиноз может явиться причиной: Инфекционных осложнений течения беременности; Инфицирования амнионической жидкости; Хорионамнионита; Преждевременных родов; Послеродового
- 86. Эпидемиология. Уровень заболеваемости значительно варьирует от 20% до 90%. В Западной Европе БВ ежегодно диагностируется у
- 87. Бактериальный вагиноз. Патогенез. Факторы способствующие развитию бактериального вагиноза Эндогенные Экзогенные Изменение гормонального статуса Снижение иммунобиологической реактивности
- 88. Бактериальный вагиноз. Патогенез. Происходят значительные качественные и количественные изменения влагалищной флоры и влагалищной среды:
- 89. резкое снижение количества или отсутствие преимущественно лактобактерий, продуцирующих Н2О2; увеличение количества G.vaginalis и Г(-) анаэробных бактерий;
- 90. Уменьшение или отсутствие лактобацилл приводит к повышению рН (≥4,5) «Заселение» слизистой влагалища анаэробами и G. vaginalis
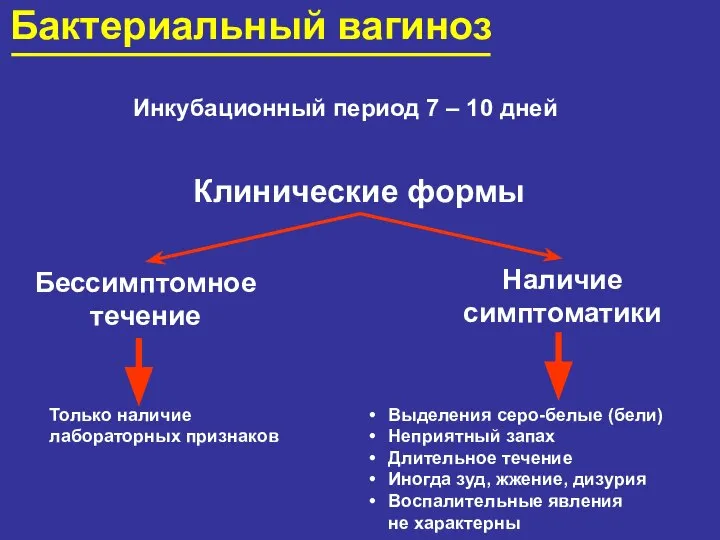
- 91. Бактериальный вагиноз Инкубационный период 7 – 10 дней Клинические формы Бессимптомное течение Наличие симптоматики Только наличие
- 94. Бактериальный вагиноз I степень (компенсированная) – отсутствие лактобациллярной флоры при неизменённых эпителиоцитах; симптомы отсутствуют II степень
- 95. Диагностика Микроскопия Культуральный метод ДНК-методы (ПЦР, ЛЦР)
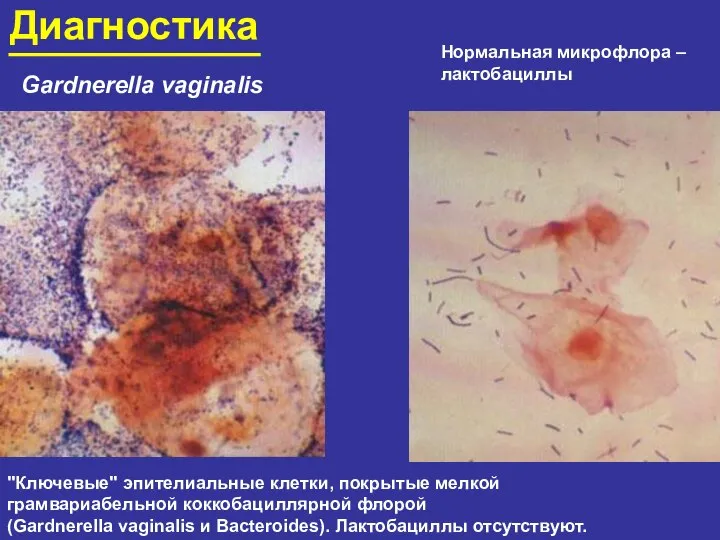
- 96. Диагностика Gardnerella vaginalis "Ключевые" эпителиальные клетки, покрытые мелкой грамвариабельной коккобациллярной флорой (Gardnerella vaginalis и Bacteroides). Лактобациллы
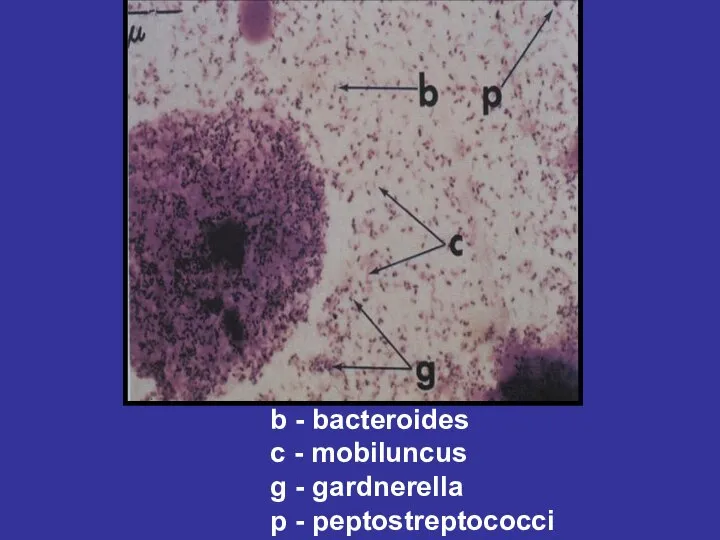
- 97. b - bacteroides c - mobiluncus g - gardnerella p - peptostreptococci
- 98. Диагностика Клинический диагноз БВ основывается на критериях Амсель. Обнаружение так называемых «ключевых» клеток (плоские эпителиальные клетки,
- 99. Диагностика Наличие не менее 3-х из 4-х критериев может служить основанием для установления диагноза "бактериальный вагиноз".
- 100. Диагностические критерии Обнаружение "ключевых" клеток (> 20%). Небольшое количество лейкоцитов (1-2 в п/зр) во влагалищном отделяемом
- 101. Направление в лечении Восстановление нормального биоценоза влагалища Десенсибилизирующая терапия Иммунокоррегирующая терапия Симптоматическая терапия Коррекция дисбиоза кишечника
- 102. Лечение 1-й этап: подавление избыточного количества анаэробных бактерий. Предпочтительнее использовать местнодействующие препараты: Клиндамицин-крем 2% 5,0 г
- 104. Комбинированные препараты: Тержинан, содержащий тернидазол, нистатин, неомицин, преднизолон, в виде вагинальных таблеток. Полижинакс (неомицин, полимиксин В,
- 105. Лечение 2-й этап: восстановление биоценоза влагалища.
- 106. Заселение влагалища молочнокислыми бактериями; Назначается диета, содержащая молочнокислые бактерии (биокефиры, йогурты, квашеная капуста), Дополнительные препараты молочных
- 107. Критерии излеченности Первое контрольное клинико-лабораторное обследование следует проводить через неделю после завершения терапии, повторное через 4-6
- 108. Генитальный герпес
- 109. Генитальный герпес (ГГ) Инфекция, вызываемая вирусом простого герпеса 2 типа (ВПГ-2), принадлежащего к семейству Herpes Viridae
- 110. Частота обнаружения ВПГ-2 и частота клинически активных случаев заболевания ассоциированы с рядом факторов: - Возраст; -
- 111. Непосредственный контакт слизистых оболочек и кожных покровов с инфицированными выделениями (половой контакт, внутриутробное заражение, инфицирование в
- 112. Патогенез репродукция вируса происходит в эпителии в месте внедрения; патогенетические изменения при герпесе связаны с интеграцией
- 113. попав в организм, вирус там пожизненно персистирует, обуславливая изменение клеточного и гуморального иммунитета; персистирование ВПГ в
- 114. Клиника Инкубационный период - от 12 до 18 дней; Первичный клинический эпизод возникает у лиц впервые
- 115. Клиника Первичный клинический эпизод у лиц, имеющих АТ к ВПГ-2: симптомы менее интенсивны, чем у лиц
- 116. Клиника снижение иммунологической реактивности интеркуррентные заболевания солнечная радиация некоторые психические состояния (стрессы) переутомление физиологические состояния (гормональный
- 117. 1.Манифестная (типичная) 2.Атипичная - диссеминированная, мигрирующая, зостериформная, отечная, эрозивно-язвенная, некротическая 3.Абортивная Клинические формы ГГ
- 118. Течение ГГ Легкое течение спорадические рецидивы с ремиссией не менее 4х месяцев; Средняя тяжесть - 4-6
- 119. Диагностика ГГ 1.Вирусологический (обнаружение и идентификация вирусов) 2.Цитоморфологические (микроскопия) 3. Серологические методы (РСК, РПГА, ИФА) 4.Метод
- 120. Лечение ГГ 1. Противовирусные препараты: А. Аномальные нуклеотиды - ацикловир, фамцикловир, алцикловир. Б. Специфические ингибиторы -
- 121. ПАПИЛЛОМАВИРУСНЫЕ ИНФЕКЦИИ ЧЕЛОВЕКА (ВПЧ) Этиопатогенез ВПЧ-инфекции: высокоспецифичный член семейства Parva Viridae; мелкий ДНК-вирус; внутриклеточный паразит; ВПЧ
- 122. ПАПИЛЛОМАВИРУСНЫЕ ИНФЕКЦИИ ЧЕЛОВЕКА (ВПЧ) Морфологические различия коррелируют с клиническими разновидностями ВПЧ: ВПЧ-1 – вызывает развитие подошвенных
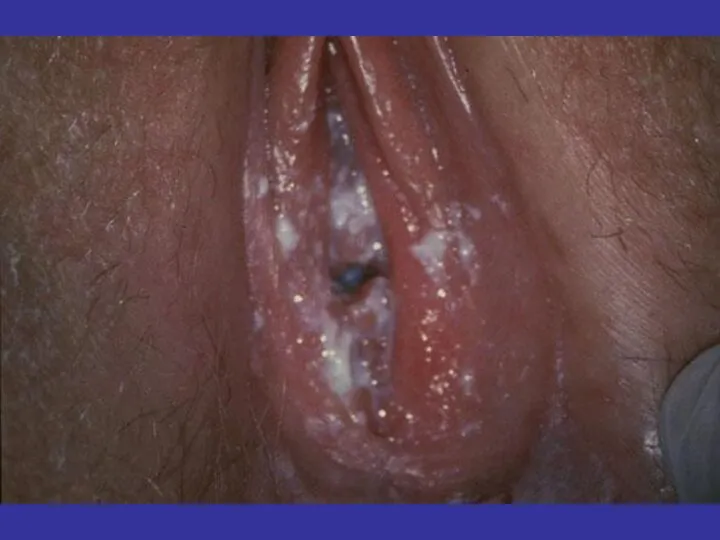
- 123. Клинические проявления ВПЧ-инфекции слизистых оболочек и аногенитальной области: ПАПИЛЛОМАВИРУСНЫЕ ИНФЕКЦИИ ЧЕЛОВЕКА (ВПЧ) Остроконечные кондиломы. Папилломы слизистых
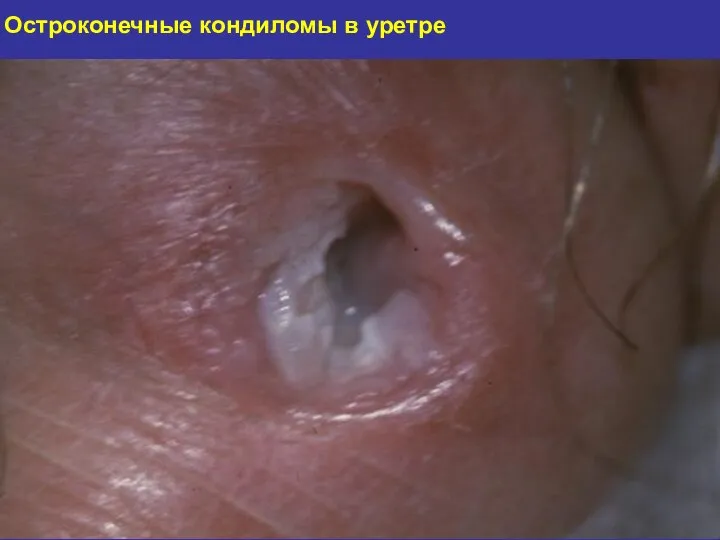
- 125. Остроконечные кондиломы в уретре
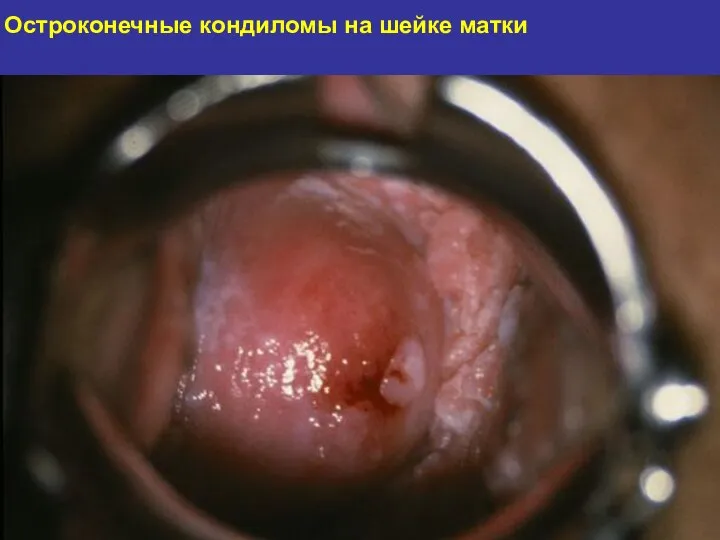
- 126. Остроконечные кондиломы на шейке матки
- 127. ПАПИЛЛОМАВИРУСНЫЕ ИНФЕКЦИИ ЧЕЛОВЕКА (ВПЧ) Экзофитные кондиломы являются типичной доброкачественной формой вируса (6,11 типы). Эндофитные поражения ВПЧ:
- 131. Формы ПВИ 1. Клиническая 2. Субклиническая (только после обработки шейки матки 3% р-ром уксусной кислоты и
- 132. Диагностика ВПЧ - инфекции Цитология (Папаниколау – мазки) Кольпоскопия – выявляет уксуснобелый эпителий, лейкоплакию и немые
- 133. Лечение ВПЧ - инфекции Эксцизия: хирургический скальпель электропетля ультразвуковой скальпель СО2 – лазер Деструкция: химическая электрокоагуляция
- 134. Урогенитальный кандидоз
- 135. Урогенитальный кандидоз Часто встречающееся воспалительное заболевание, вызываемое дрожжеподоб- ными грибами рода Candida. У женщин относится к
- 136. Урогенитальный кандидоз Факторы риска изменение общей реактивности организма длительное применение АБП, цитостатиков, глюкокортикоидов, гормональных контрацептивов; эндокринные
- 137. Урогенитальный кандидоз Наиболее частым возбудителем является Candida albicans, Candida glabrata, реже С. tropicalis, C.pseudotropicalis, C. krusei.
- 138. Патогенез урогенитального кандидоза Прикрепление (адгезия) грибов к поверхности слизистой оболочки с ее колонизацией; Внедрение в эпителий;
- 139. КЛАССИФИКАЦИЯ Острый урогенитальный кандидоз. Хронический (рецидивирующий) урогенитальный кандидоз
- 140. характеризуется: Урогенитальный кандидоз многоочаговостью поражения мочеполовых органов; вовлечением в патологический процесс внутренних органов; упорным хроническим, рецидивиру-ющим
- 142. Диагностика урогенитального кандидоза Микроскопия патологического материала (нативный препарат) Микроскопия (окраска по Граму) Культуральное исследование (посев на
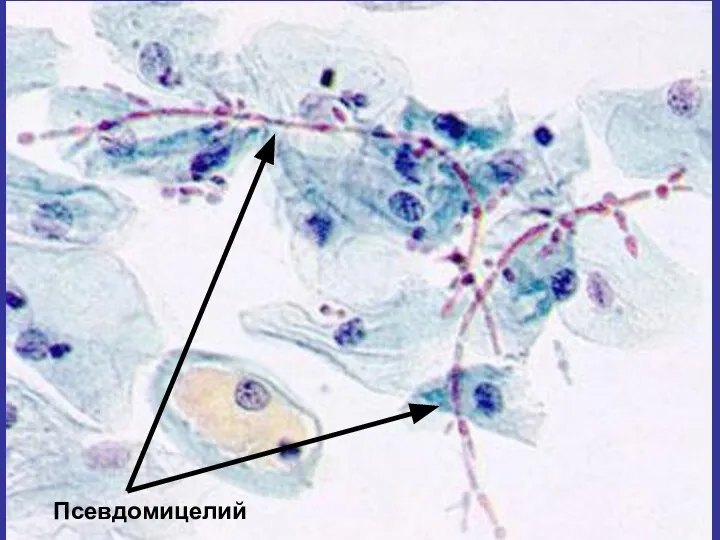
- 143. Псевдомицелий
- 144. Лечение урогенитального кандидоза Для лечения острых форм заболевания обычно применяется местное лечение. Рекомендуемые схемы: Клотримазол 200
- 145. Лечение урогенитального кандидоза у детей Рекомендуемая схема: Флюконазол 1-2 мг на 1 кг массы тела –
- 147. Скачать презентацию
























































































































 Международный терроризм
Международный терроризм Suomen kielen neljästoista XIV oppitunti
Suomen kielen neljästoista XIV oppitunti Презентация Особенности развития маркетинга в России
Презентация Особенности развития маркетинга в России Вина не может быть много. Может быть мало бокалов.
Вина не может быть много. Может быть мало бокалов.  Живопись России
Живопись России КАШАГАН гигантское нефтяное месторождение
КАШАГАН гигантское нефтяное месторождение DC Comics - одна из самых популярных студий комиксов
DC Comics - одна из самых популярных студий комиксов Эта такая интересная фонетика! Таран Елена Александровна, учитель русского языка и литературы. МОУ «Средняя общеобразовательн
Эта такая интересная фонетика! Таран Елена Александровна, учитель русского языка и литературы. МОУ «Средняя общеобразовательн Муниципальное бюджетное дошкольное образовательное учреждение детский сад №2 «Ладушки» муниципального образования Староминск
Муниципальное бюджетное дошкольное образовательное учреждение детский сад №2 «Ладушки» муниципального образования Староминск Группа ираноязычных кочевых и полукочевых племён - саки
Группа ираноязычных кочевых и полукочевых племён - саки Презентация "Архитектура средневекового города" - скачать презентации по МХК
Презентация "Архитектура средневекового города" - скачать презентации по МХК кгу «Красносельская СШ» Воспитатель: Рыбаченко Т.Б.
кгу «Красносельская СШ» Воспитатель: Рыбаченко Т.Б. Праздник весны в Китае
Праздник весны в Китае ГТО - путь к здоровью
ГТО - путь к здоровью На связи с госорганами Асия Кобжасарова Июль 2011 ОЮЛ «Ассоциация по защите прав предпринимателей города Астаны» - презентация
На связи с госорганами Асия Кобжасарова Июль 2011 ОЮЛ «Ассоциация по защите прав предпринимателей города Астаны» - презентация Описание слайда:
Воспалительные заболевания женской половой сферы в практике ВОП
Описание слайда:
Воспалительные заболевания женской половой сферы в практике ВОП БРАК И ПОРЯДОК ЕГО ЗАКЛЮЧЕНИЯ Корнев Денис T-114
БРАК И ПОРЯДОК ЕГО ЗАКЛЮЧЕНИЯ Корнев Денис T-114  Структурные конструкции
Структурные конструкции ИНФОРМАЦИОННЫЕ СИСТЕМЫ В ЭКОНОМИКЕ
ИНФОРМАЦИОННЫЕ СИСТЕМЫ В ЭКОНОМИКЕ Amici miei il fiorentino
Amici miei il fiorentino МОУ «Лицей № 66» 2011 -2012 учебный год
МОУ «Лицей № 66» 2011 -2012 учебный год Морфемика, словообразование, морфология в Грамматике русского языка
Морфемика, словообразование, морфология в Грамматике русского языка  Вода и ее свойства. Для ответа на вопросы щелкай мышкой по номеру вопроса. Кнопка Дальше! позволяет перейти к следующему вопросу.
Вода и ее свойства. Для ответа на вопросы щелкай мышкой по номеру вопроса. Кнопка Дальше! позволяет перейти к следующему вопросу. Туристские походы и подготовка к ним
Туристские походы и подготовка к ним Объекты промышленной собственности
Объекты промышленной собственности Повседневная жизнь населения. История России. 6 класс
Повседневная жизнь населения. История России. 6 класс Разработка технологической документации на проведение капитального ремонта участка магистрального нефтепровода закрытым метод
Разработка технологической документации на проведение капитального ремонта участка магистрального нефтепровода закрытым метод «Умные» вещи в современном мире
«Умные» вещи в современном мире