Содержание
- 2. Пневмония полиэтиологическое инфекционно-воспалительное заболевание нижних дыхательных путей с локализацией воспаления дистальнее терминальных бронхиол (в альвеолах и/или
- 3. Эпидемиология Заболеваемость внебольничной пневмонией в РФ, согласно исследованиям, проведенным с должным рентгенологическим контролем, составляет 4-17 на
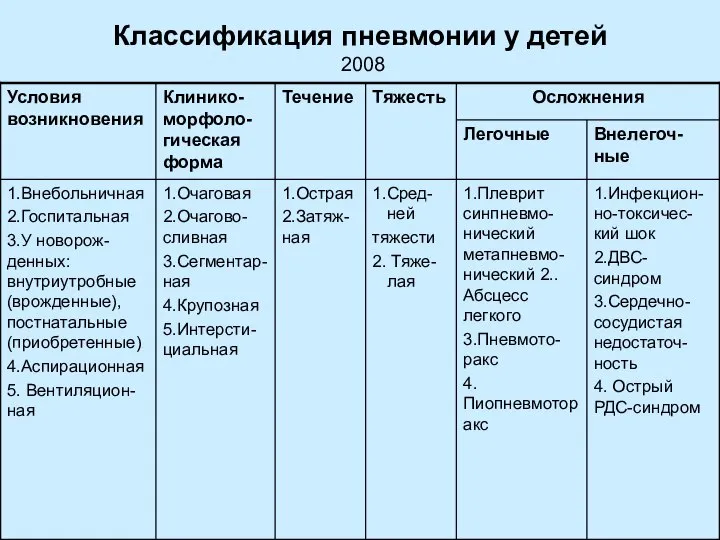
- 4. Классификация пневмонии у детей 2008
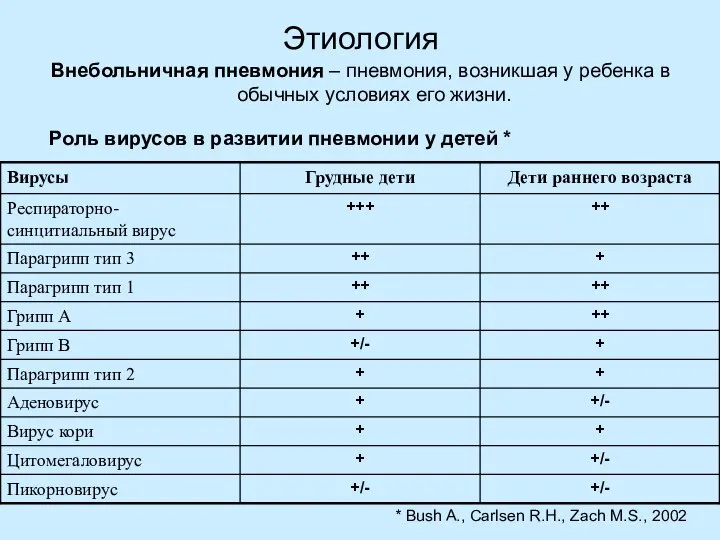
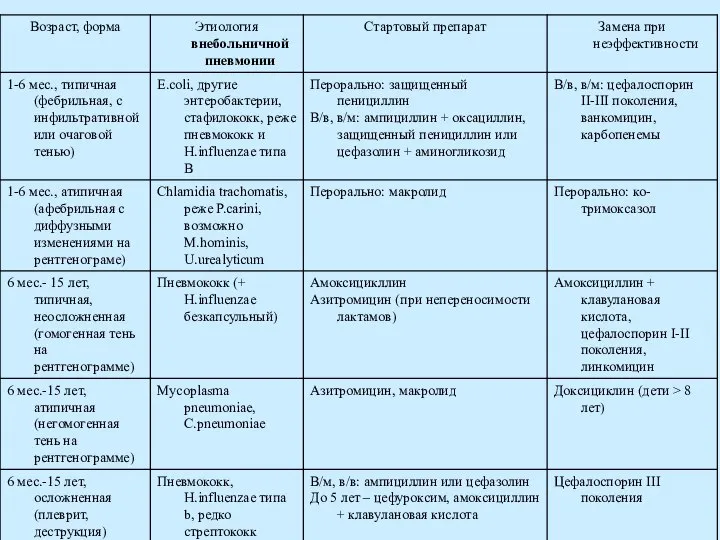
- 5. Этиология Внебольничная пневмония – пневмония, возникшая у ребенка в обычных условиях его жизни. * Bush A.,
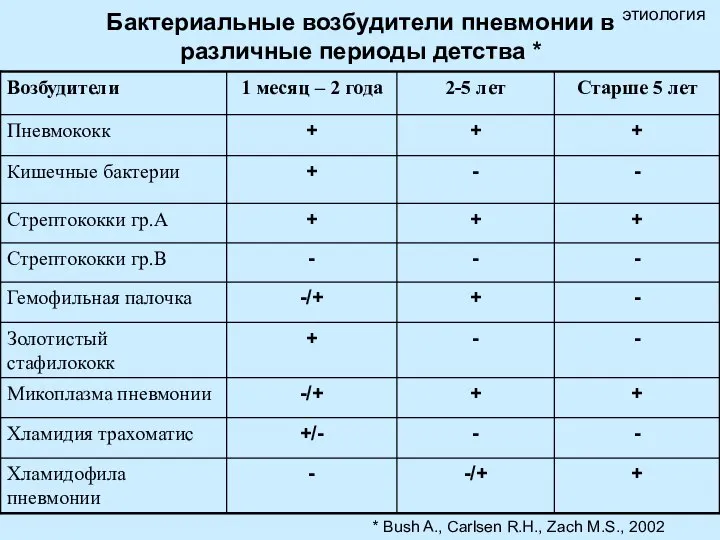
- 6. Бактериальные возбудители пневмонии в различные периоды детства * этиология * Bush A., Carlsen R.H., Zach M.S.,
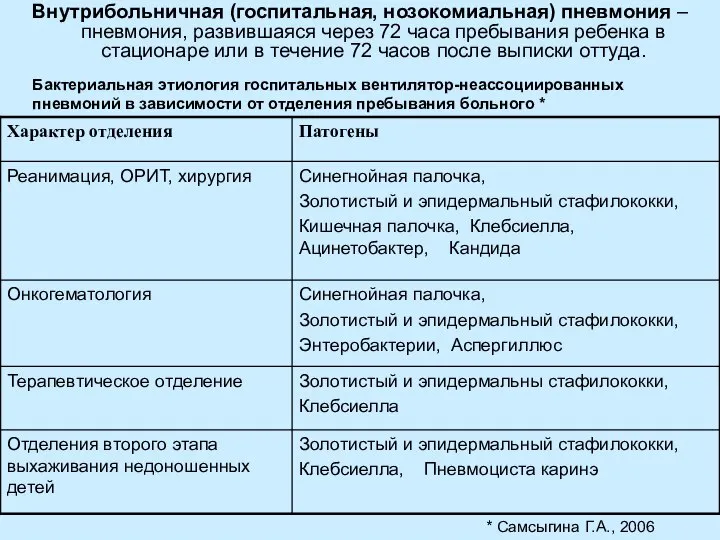
- 7. Внутрибольничная (госпитальная, нозокомиальная) пневмония – пневмония, развившаяся через 72 часа пребывания ребенка в стационаре или в
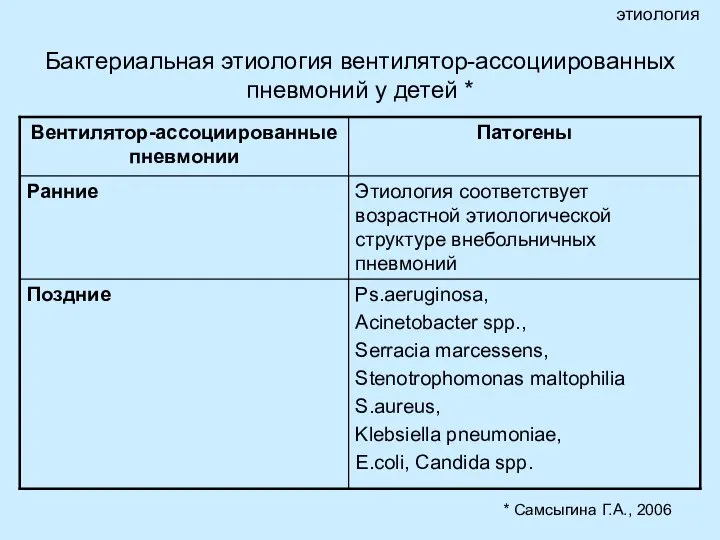
- 8. Бактериальная этиология вентилятор-ассоциированных пневмоний у детей * этиология * Самсыгина Г.А., 2006
- 9. Этиология врожденной пневмонии этиология
- 10. Крупозная пневмония - вариант долевой пневмонии, вызванной отдельными штаммами пневмококка, контагиозное инфекционно-аллергическое заболевание Особенности: острейшее начало
- 11. Затяжная пневмония Диагностируется на сроках от 6 недель до 8 месяцев у детей встречается редко морфологически
- 12. Патогенез Колонизация дыхательных путей и распространение в нижние отделы респираторного тракта (пути) бронхогенный (аутоинфекция при большинстве
- 13. Развитие воспалительной инфильтрации. Пневмония: паренхиматозная (альвеолярная): мелкоочаговая, очаговая, очагово-сливная, сегментарная, долевая (лобарная). Обычно бактериальной этиологии, нейтрофильная
- 14. III. Дыхательная недостаточность – это состояние организма, при котором возможности легких обеспечить нормальный газовый состав крови
- 15. IV. Гипоксия дыхательная гемическая (анемия) циркуляторная тканевая патогенез
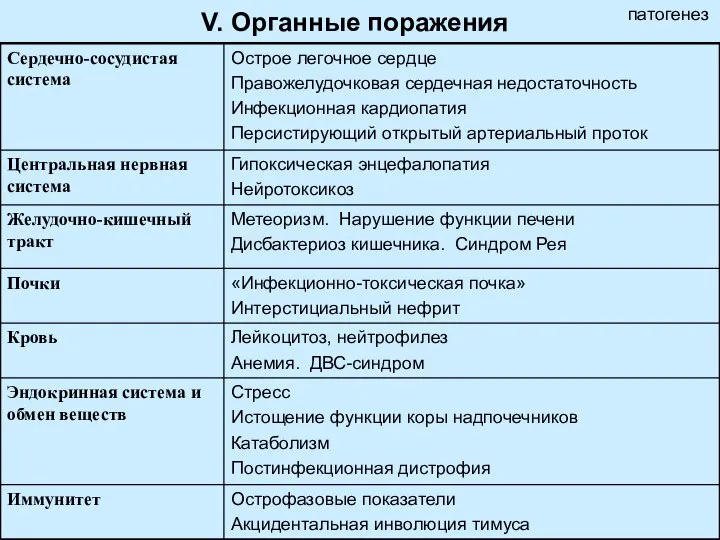
- 16. V. Органные поражения патогенез
- 17. Алгоритм диагностики внебольничной пневмонии Начало осмотра (критерии ВОЗ): лихорадка более 38 0С более 3 дней и/или
- 18. Основные диагностические критерии врожденной пневмонии: очаговые инфильтративные тени на рентгенограмме грудной клетки (при проведении рентгенографического исследования
- 19. Вспомогательные диагностические критерии: лейкоцитоз более 21×109/л (в сочетании со сдвигом лейкоцитарной формулы влево более 11% или
- 20. Диагностика внутрибольничной пневмонии Клинико-рентгенографическими критериями госпитальной пневмонии являются: появление «свежих» очагово-инфильтративных изменений на рентгенограмме и три
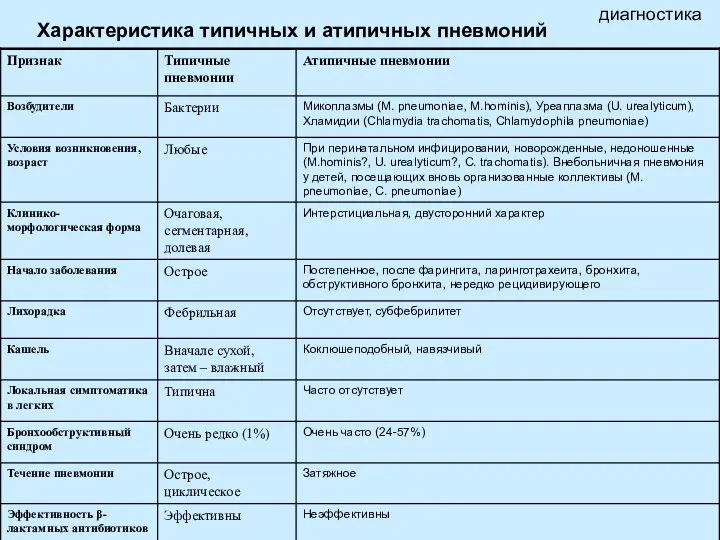
- 21. Характеристика типичных и атипичных пневмоний диагностика
- 22. Рентгенодиагностика пневмоний Тип инфильтрации: Альвеолярный тип – наблюдается при заполнении воспалительным экссудатом воздухосодержащих альвеол (air-space consolidation,
- 23. Рентгенологическая диагностика. Стадии пневмонии. Стадия инфильтрации (первая неделя болезни). Затенение легочной ткани без четких контуров и
- 24. Тяжесть пневмонии обусловлена дыхательной, сердечной недостаточностью, инфекционным токсикозом, наличием осложнений. Критерии тяжелого течения пневмонии (Самсыгина Г.А.,
- 25. Осложнения Синпневмонический плеврит – гнойный, фибринозно-гнойный развивается одновременно с пневмонической инфильтрацией. Метапневмонический плеврит - серозно-фибринозный, иммунопатологической
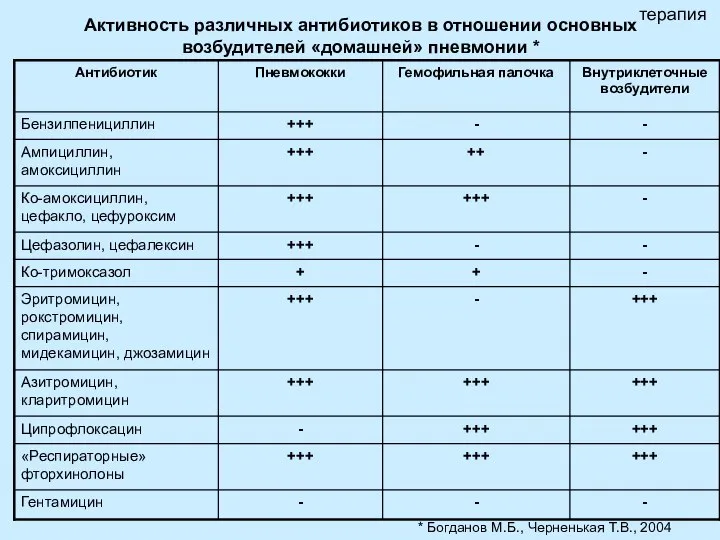
- 26. Активность различных антибиотиков в отношении основных возбудителей «домашней» пневмонии * * Богданов М.Б., Черненькая Т.В., 2004
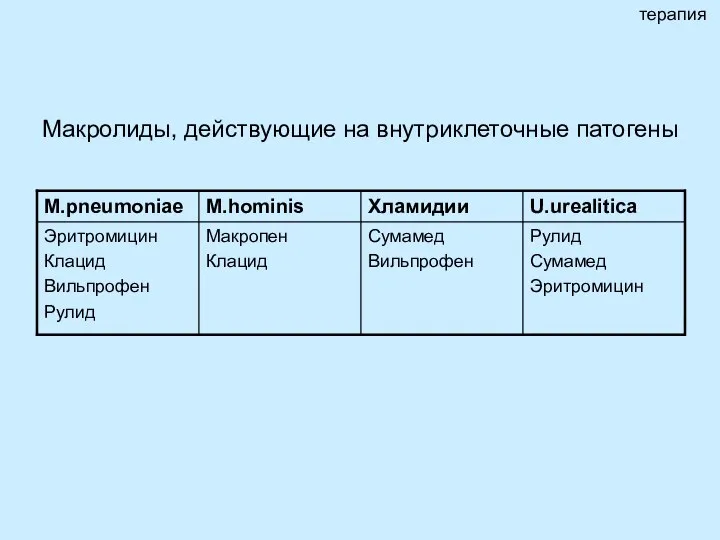
- 27. Макролиды, действующие на внутриклеточные патогены терапия
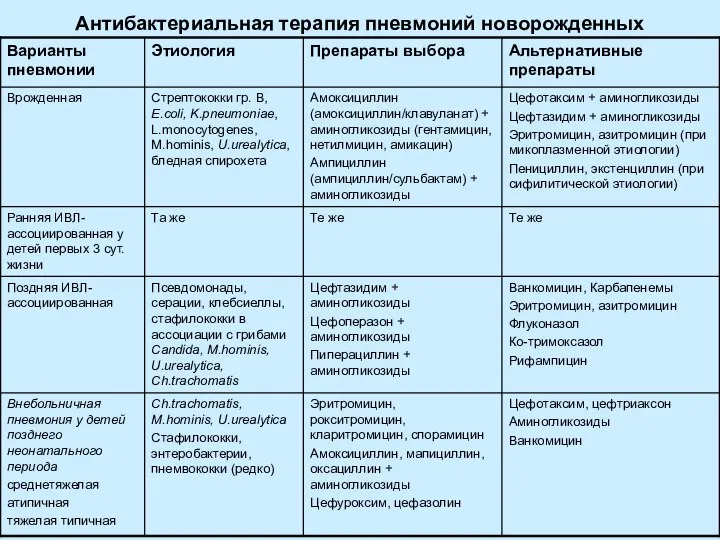
- 29. Антибактериальная терапия пневмоний новорожденных
- 30. Деэскалационная терапия госпитальной пневмонии Назначение АБ широкого спектра с бактерицидным механизмом действия, создающих высокие концентрации в
- 32. Скачать презентацию

















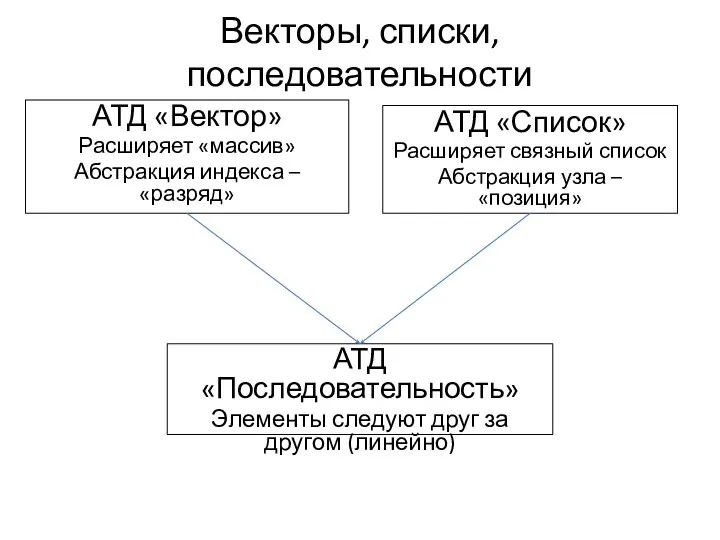 Векторы, списки, последовательности
Векторы, списки, последовательности Измерение параметров, характеризующих светопропускание (светопоглощение) оптических материалов
Измерение параметров, характеризующих светопропускание (светопоглощение) оптических материалов Викторина
Викторина Анализ логистических рисков в цепи поставок
Анализ логистических рисков в цепи поставок  Фольклорный коллектив «Бура́новские ба́бушки»
Фольклорный коллектив «Бура́новские ба́бушки» Геометрический метод
Геометрический метод  Изготовление хронограммы спортивного упражнения
Изготовление хронограммы спортивного упражнения Кто и что определяет правильность наших поступков
Кто и что определяет правильность наших поступков Местоимение
Местоимение Михайло Ломоносов
Михайло Ломоносов КИШЕЧНАЯ НЕПРОХОДИМОСТЬ
КИШЕЧНАЯ НЕПРОХОДИМОСТЬ  Управление Проектами – Фундамент Успешного Интернет Бизнеса Анар Умурзакова, MSPM, PMP Go Project Management
Управление Проектами – Фундамент Успешного Интернет Бизнеса Анар Умурзакова, MSPM, PMP Go Project Management  5S on technical workshop. Бережливое производство
5S on technical workshop. Бережливое производство Tseli_NATO_na_sovremennom_etape_2016-2019_gg
Tseli_NATO_na_sovremennom_etape_2016-2019_gg Экономика предприятия: цели, организационные формы
Экономика предприятия: цели, организационные формы Інтер'єрі в стилі Бароко
Інтер'єрі в стилі Бароко Правила раскрытия скобок. алгебра. 7 класс. презентация
Правила раскрытия скобок. алгебра. 7 класс. презентация Социокультурные особенности социологии массовых коммуникаций в Армении
Социокультурные особенности социологии массовых коммуникаций в Армении Что такое fixed gear
Что такое fixed gear Аэродромный обзорный радиолокатор "АОРЛ-1АС"
Аэродромный обзорный радиолокатор "АОРЛ-1АС" Алгоритмы сортировки
Алгоритмы сортировки МЕСТНОЕ САМОУПРАВЛЕНИЕ И МУНИЦИПАЛЬНОЕ УПРАВЛЕНИЕ: ТЕОРИЯ И МЕТОДОЛОГИЯ
МЕСТНОЕ САМОУПРАВЛЕНИЕ И МУНИЦИПАЛЬНОЕ УПРАВЛЕНИЕ: ТЕОРИЯ И МЕТОДОЛОГИЯ  Смешанные боевые единоборства (также ММА) - боевые искусства
Смешанные боевые единоборства (также ММА) - боевые искусства Форум "Культурный БУМ". Цели и задачи
Форум "Культурный БУМ". Цели и задачи British parliamentary Format
British parliamentary Format Роль и место контрактов международной торговли в таможенном оформлении товаров Выполнили студентки 3 курса ФТД гру
Роль и место контрактов международной торговли в таможенном оформлении товаров Выполнили студентки 3 курса ФТД гру Правовое положение производственных кооперативов Выполнил: трушко павел олегович
Правовое положение производственных кооперативов Выполнил: трушко павел олегович  Аттестационная работа. История олимпийских игр. Факты и события
Аттестационная работа. История олимпийских игр. Факты и события