Содержание
- 2. Период новорожденности - наиболее критический возрастной этап жизни, в котором процессы адаптации едва намечаются. Продолжительность периода
- 3. Профилактика и лечение болезни периода новорожденности представляет актуальную проблему не только для дерматологов, но и для
- 4. Классификация заболевания кожи в период новорожденности: Физиологическая желтуха новорожденных Омфалит Подкожный адипонекроз Слеродема новорожденных Склерема новорожденных
- 5. 1. Физиологическая желтуха новорожденных Появляется у 80% на 2-3 день жизни. Редко к концу 1-ых суток
- 6. 2. Омфалит –воспаление кожи вокруг остатков пупочного канатика. В норме мумифицированный остаток пупочного канатика отпадает обычно
- 7. Разновидность омфалита Мокнущий пупок (катаральный омфалит). При затянувшемся заживлении пупочной ранки наблюдается ее мокнутие, серозное отделяемое
- 8. Собственно омфалит Пупочная область значительно выпячивается, она гиперемирована, отечна, инфильтрирована. Радиально от пупочной ранки отходят тонкие
- 9. Собственно омфалит (продолжение) Дыхание становится поверхностным, учащенным. Ноги приведены к животу, температура повышается умеренно (37,2-37,5о С).
- 10. Лечение омфалита: При мокнущем пупке (катаральный омфалит) ежедневно тщательно промывают пупочную ранку 3% раствором перекиси водорода,
- 11. Профилактика омфалита Пупок обрабатывается сначала 3% раствором перекиси водорода, а затем 5% раствором перманганата калия, 1%
- 12. 3. Подкожный адипонекроз. (Adiponecrosis subcutanea) Возникает на 1-2 неделе жизни у крупных детей при тяжело протекающих
- 13. 4. Склеродема новорожденных. Появляется на 2-4 день жизни ребенка, чаще у недоношенных детей. Клиника: на коже
- 14. 5. Склерема новорожденных Развивается у недоношенных детей с гипотрофией на 3-4 день жизни. Клиника: начинается с
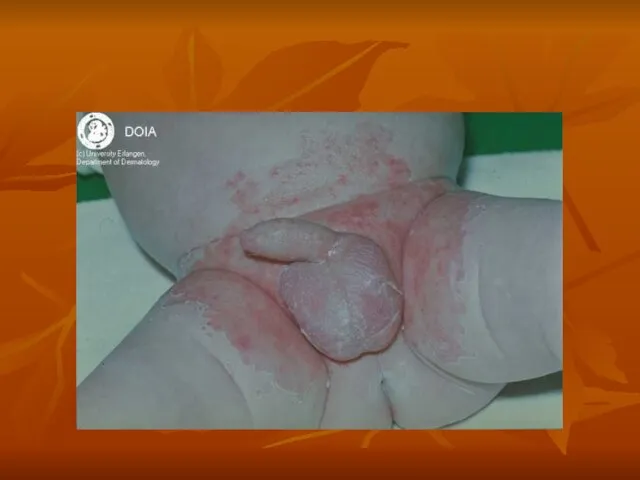
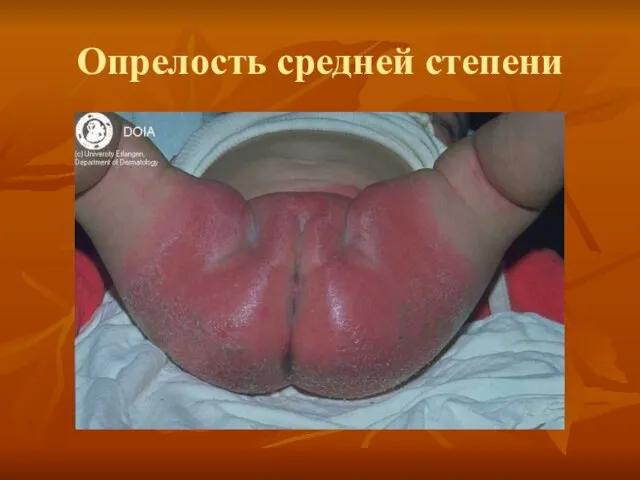
- 15. 6. Опрелости (Intertrigo). Возникают в местах трения и мацирации кожи (паховые складки, половые органы, шея.) По
- 17. Опрелость средней степени
- 18. 7. Потница. Появляется чаще у полных детей при их перегревании. Различают: 1) Кристаллическую потницу- на коже
- 19. 8. Себорейный дерматит Выделяют 3 формы: 1.Легкая- в складках паховых, бедренных, подмышечных гиперимия, шелушение. Общее состояние
- 21. Лечение: госпитализация, антибиотики, плазма, гамма-глобулин, местно - горманальные мази и УФО.
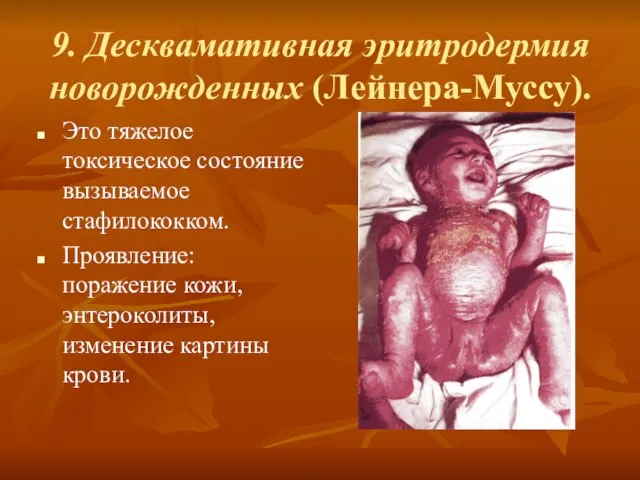
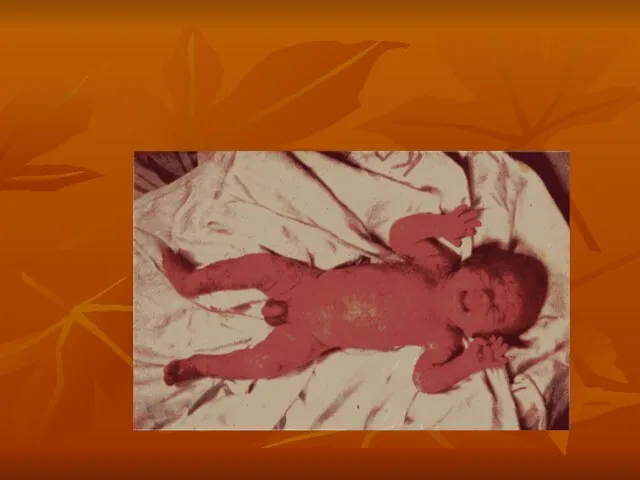
- 22. 9. Десквамативная эритродермия новорожденных (Лейнера-Муссу). Это тяжелое токсическое состояние вызываемое стафилококком. Проявление: поражение кожи, энтероколиты, изменение
- 23. Поражение кожи: вся кожа гиперимирована, эрозирована, покрыта серозно-гнойными корками. Общее состояние тяжелое: понос, рвота, пневмонии, сепсис.
- 24. Лечение: госпитализация, антибиотики, кортикостероиды, витамины, антистафилококковая плазма, гемотез. Местно мази с антибиотиками.
- 25. СТАФИЛОКОККОВЫЕ ПИОДЕРМИТЫ У НОВОРОЖДЕННЫХ Везикулопустулез – поверхностная стафилодермия новорожденных. Способствуют заболеванию – перегревание, потливость, мацерация кожи,
- 26. ПСЕВДОФУРУНКУЛЕЗ Фингера Воспаление потовых желез, иногда как продолжение везикопустулеза . Локализация: волосистая часть головы, шея, спина,
- 27. ЭПИДЕМИЧЕСКАЯ ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ Заболевание контагиозно, возникает чаще всего в 1-ю неделю жизни ребенка. Источник заражения -
- 29. ЭКСФОЛИАТИВНЫЙ ДЕРМАТИТ НОВОРОЖДЕННЫХ (дерматит Риттера) Это наиболее тяжелая форма пиодермии в период новорожденности. Возбудитель заболевания патогенный
- 31. Скачать презентацию
























 Бодряки
Бодряки ТЕМА УРОКА: СВОЙСТВА ФУНКЦИЙ НЕПРЕРЫВНЫХ НА ОТРЕЗКЕ
ТЕМА УРОКА: СВОЙСТВА ФУНКЦИЙ НЕПРЕРЫВНЫХ НА ОТРЕЗКЕ Моральный фактор и антикоррупционное поведение сотрудника ОВД. (Тема 5)
Моральный фактор и антикоррупционное поведение сотрудника ОВД. (Тема 5) Киіз үй тренингі
Киіз үй тренингі Принципиальные схемы ёмкостных и индуктивных трёхточек. Назначение элементов, токи, принцип работы. Лекция 12
Принципиальные схемы ёмкостных и индуктивных трёхточек. Назначение элементов, токи, принцип работы. Лекция 12 Изменения посадки и остойчивости судна
Изменения посадки и остойчивости судна Кратчайшие пути, максимальные потоки и минимальные разрезы на орграфах
Кратчайшие пути, максимальные потоки и минимальные разрезы на орграфах Этапы развития молодежной работы на приходе
Этапы развития молодежной работы на приходе Święty Łukasz Ewangelista
Święty Łukasz Ewangelista Климатообразование
Климатообразование Военные автомобили СССР
Военные автомобили СССР Промышленность России
Промышленность России Презентация на тему "Педагогическая технология "Портфолио"" - скачать презентации по Педагогике
Презентация на тему "Педагогическая технология "Портфолио"" - скачать презентации по Педагогике Аттестационная работа. Методическая разработка по выполнению работы учащимися на тему «В здоровом теле здоровый дух»
Аттестационная работа. Методическая разработка по выполнению работы учащимися на тему «В здоровом теле здоровый дух» Оперативная память. Базовое аппаратное обеспечение PC
Оперативная память. Базовое аппаратное обеспечение PC Стартап без инвестора или ради чего вы это делаете?
Стартап без инвестора или ради чего вы это делаете? I have an IDEA. Международный алгоритм шифрования данных
I have an IDEA. Международный алгоритм шифрования данных Структура тиристора, ВАХ и принцип работы
Структура тиристора, ВАХ и принцип работы Простой герпес Выполнила: студентка 304 группы Ларина Татьяна
Простой герпес Выполнила: студентка 304 группы Ларина Татьяна Свиридов Георгий Васильевич - музыкально -общественный деятель
Свиридов Георгий Васильевич - музыкально -общественный деятель Инженерная графика
Инженерная графика Классификация осужденных
Классификация осужденных Вольеры и будки для собак
Вольеры и будки для собак Культура и общество
Культура и общество Кафедра теории рыночной экономики и инвестирования М А К Р О Э К О Н О М И К А ТЕМА 7.Кредитно- денежная политика
Кафедра теории рыночной экономики и инвестирования М А К Р О Э К О Н О М И К А ТЕМА 7.Кредитно- денежная политика Олимпийский бокс в России и СССР
Олимпийский бокс в России и СССР 14 січня - Новий Рік за старим стилем, або свято Василя
14 січня - Новий Рік за старим стилем, або свято Василя Haskell тілінде тізімдер мен жолдарды өңдеу. Зертханалық жұмыс №5
Haskell тілінде тізімдер мен жолдарды өңдеу. Зертханалық жұмыс №5