Содержание
- 2. II. Пародонтит - (К 05.2 - К 05.3 - К 05.4) воспаление тканей пародонта, характеризующееся прогрессирующей
- 3. Классификация агрессивных форм пародонтита (PageR.C, Schroeder H. E., 1982) I. Препубертатный пародонтит (возраст до 12 лет)
- 4. Быстропрогрессирующий пародонтит (БПП) относится к атипичным формам воспалительных заболевании пародонта. Атипичность БПП проявляется в том, что
- 5. начало развития деструктивных изменений в тканях пародонта в постювенильном или молодом возрасте, генерализованное прогрессирующее разрушение костного
- 6. Первый симптом воспалительного заболевания пародонта (кровоточивость дёсен при чистке зубов) появляется у пациентов за5-6лет до явлений
- 7. в период обострения, на фоне удовлетворительной гигиены полости рта и отсутствия признаков острого воспаления в тканях
- 8. У незначительного количества пациентов с БПП в период обострения явления острого воспаления выраженный отек и гиперемия
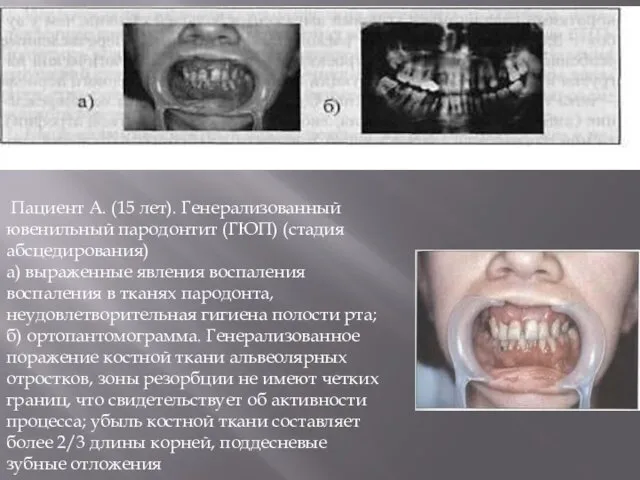
- 9. Пациент А. (15 лет). Генерализованный ювенильный пародонтит (ГЮП) (стадия абсцедирования) а) выраженные явления воспаления воспаления в
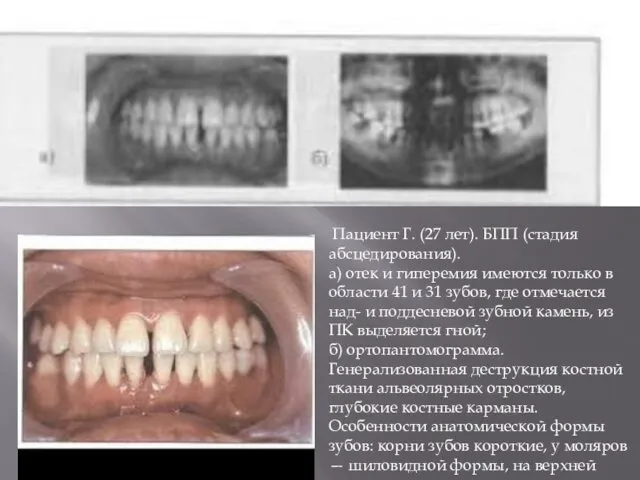
- 10. Пациент Г. (27 лет). БПП (стадия абсцедирования). а) отек и гиперемия имеются только в области 41
- 11. при БПП течение заболевания волнообразное, с периодами частых обострений (чаще 1 раза в 3 месяца) и
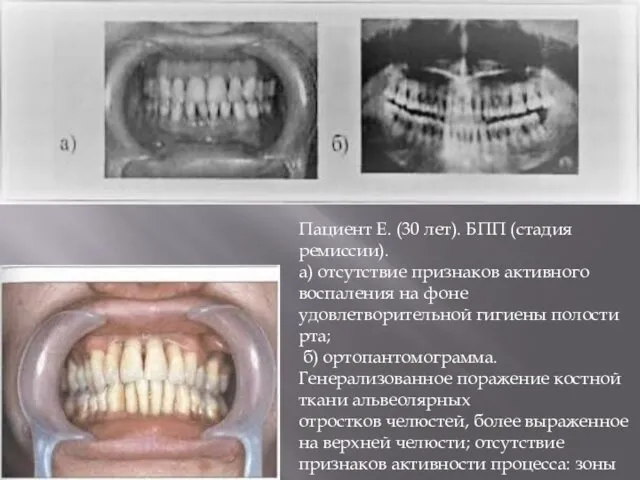
- 12. Пациент Е. (30 лет). БПП (стадия ремиссии). а) отсутствие признаков активного воспаления на фоне удовлетворительной гигиены
- 13. десневой край плотный, нет кровоточивости десен при зондовой пробе нет экссудации из пародонтальных карманов, уменьшается подвижность
- 14. Диагноз быстропрогрессирующего пародонтита может быть поставлен на основании данных клинического, рентгенологического, микробиологического и иммунологического исследований, которые
- 15. 6)при фазовоконтрастной микроскопии в составе микрофлоры пародонтальных карманов отмечается преобладание подвижных и извитых форм факультативных анаэробов;
- 16. ЗАБОЛЕВАНИЯ ПАРОДОНТА СПРОГРЕССИРУЮЩИМ ЛИЗИСОМ ТКАНЕЙ (ПАР0Д0НТ0ЛИЗ) Существует группа заболеваний пародонта, сопутствующая целому ряду общих заболеваний различного
- 17. В зависимости от характера общей патологии заболевания с прогрессирующим лизисом пародонта можно разделить на следующие группы:
- 18. 2.Наследственныезаболевания 1)Десмодонтоз (наследственная энзимопатия); 2)Синдром Папийона-Лефевра(наследственная кератодермия — ауто-сомно-рециссивныйтип наследования) 3)Синдром Элерса-Данлоса(наследственно обусловленная коллагенопатия VIII типа
- 19. 3.Врожденные заболевания 1)Синдром Дауна (трисомия 21 хромосомы, монголизм, хромосомная болезнь) 4.Эндокринные заболевания 1)Сахарный диабет в декомпенсированной
- 20. Для заболеваний с быстропрогрессирующим лизисом тканей пародонта можно выделить общие признаки: 1.Возникновение заболеваний чаще всего происходит
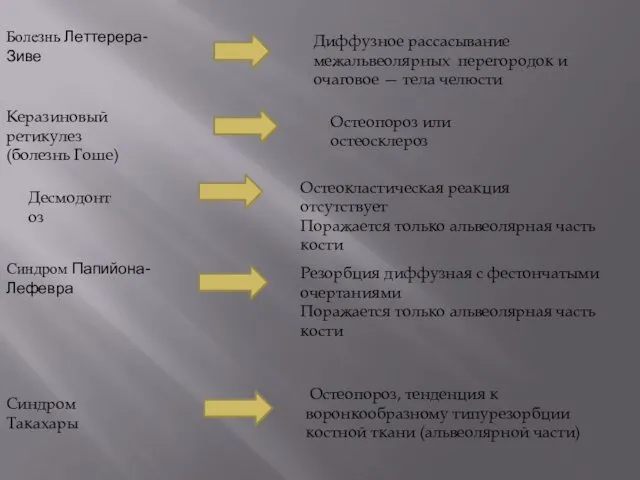
- 22. Изменения костных структур (особенности рентгенологической картины) Общее: остеопороз, тенденция к воронкообразному типу резорбции костной ткани альвеолярной
- 23. Болезнь Леттерера-Зиве Диффузное рассасывание межальвеолярных перегородок и очаговое — тела челюсти Керазиновый ретикулез (болезнь Гоше) Остеопороз
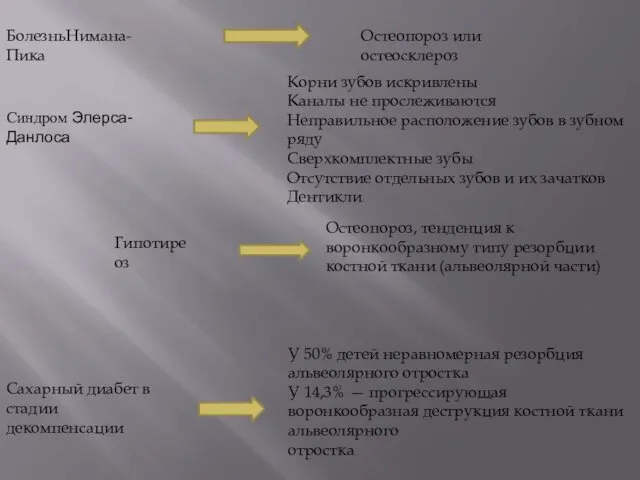
- 24. БолезньНимана-Пика Остеопороз или остеосклероз Синдром Элерса-Данлоса Корни зубов искривлены Каналы не прослеживаются Неправильное расположение зубов в
- 26. Скачать презентацию


















 Созылмалы энтерит
Созылмалы энтерит ЛФК при анкилозирующем спондилоартрите
ЛФК при анкилозирующем спондилоартрите Теория поколений. Поколения X, Y, Z
Теория поколений. Поколения X, Y, Z Иммуноглобулин человека нормальный
Иммуноглобулин человека нормальный Преэклампсия. Факторы риска
Преэклампсия. Факторы риска Правила личной гигиены
Правила личной гигиены Осложнения сахарного диабета
Осложнения сахарного диабета Сестринский уход в педиатрии. Наследственные и врожденные заболевания новорожденных
Сестринский уход в педиатрии. Наследственные и врожденные заболевания новорожденных Американская классическая школа психологии.Теория Г. Эмерсона
Американская классическая школа психологии.Теория Г. Эмерсона Интерннің өзіндік жұмысы
Интерннің өзіндік жұмысы Лабораторная диагностика сердечно-сосудистых заболеваний
Лабораторная диагностика сердечно-сосудистых заболеваний Профессиональный стандарт. Педагог-психолог (психолог в сфере образования)
Профессиональный стандарт. Педагог-психолог (психолог в сфере образования) Балалардағы ауыз қуысының аурулары
Балалардағы ауыз қуысының аурулары Сирингомиелия. Байланысқан сирингомиелия
Сирингомиелия. Байланысқан сирингомиелия Мультисистемные проявления заболеваний органов пищеварения
Мультисистемные проявления заболеваний органов пищеварения Функціональна діагностика захворювань нервової системи
Функціональна діагностика захворювань нервової системи Грибковые заболевания кожи. Микозы волосистой части головы
Грибковые заболевания кожи. Микозы волосистой части головы Гигиена детей и подростков
Гигиена детей и подростков Наружный генитальный эндометриоз. Классификация. Этиопатогенез. Диагностика
Наружный генитальный эндометриоз. Классификация. Этиопатогенез. Диагностика Ишемический инфаркт мозга
Ишемический инфаркт мозга Авторский алгоритм получения предварительных оттисков у пациентов с полным отсутствием зубов
Авторский алгоритм получения предварительных оттисков у пациентов с полным отсутствием зубов Методы восстановительного лечения в акушерстве и гинекологии
Методы восстановительного лечения в акушерстве и гинекологии Бүйрек амилоидозы
Бүйрек амилоидозы Медицина Древней Индии и Китая. Лекция 3
Медицина Древней Индии и Китая. Лекция 3 Оценка тяжести состояния пациентов с острым панкреатитом
Оценка тяжести состояния пациентов с острым панкреатитом Цитокинотерапия. Цитокиндер
Цитокинотерапия. Цитокиндер Anaflakti̇k şok
Anaflakti̇k şok Thinking About Psychology. The Science of Mind and Behavior 3e
Thinking About Psychology. The Science of Mind and Behavior 3e