Содержание
- 2. Лимфогранулематоздың анықтамасы: Жіктелуі: Клиникалық белгілері: Лимфа бездерінің анатомиясы: Лимфогранулематоздың эпидемиологиясы: Лимфогранулематоздың диагностикасы: Лимфогранулематозды емдеу әдістері: Ходжкин
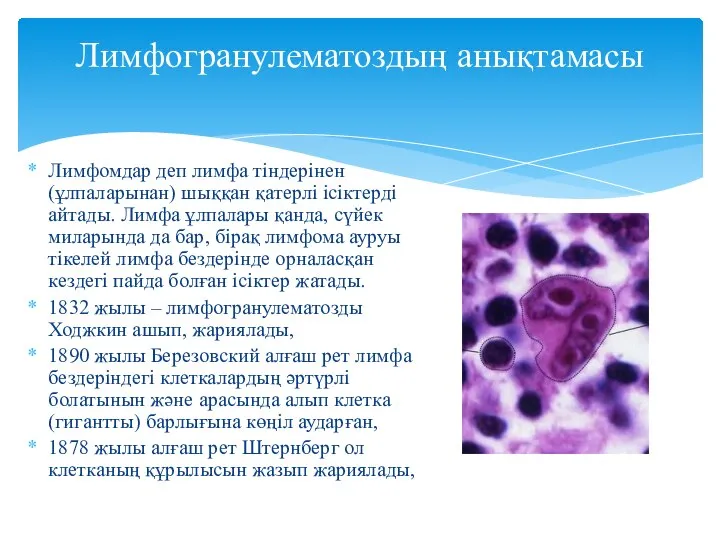
- 3. Лимфомдар деп лимфа тіндерінен (ұлпаларынан) шыққан қатерлі ісіктерді айтады. Лимфа ұлпалары қанда, сүйек миларында да бар,
- 4. Барлық лимфомдарды: Ходжкин Ходжкин лимфомасы емес Клиникалық жіктелуі: Жедел Жеделдеу Созылмалы Жіктелуі: Oрналасуы бойынша: 1. Мойындағы,
- 5. Ол1965 жылы Париж бен Нью-Йоркте өткен халық аралық симпозиумда, ұсынылған (Бернард, Каплан, Люкес, Петерс т.б) 11-2
- 6. Берішті-түйіндік лимфагрануломатоз Аралас клеткалық лимфагрануломатоз
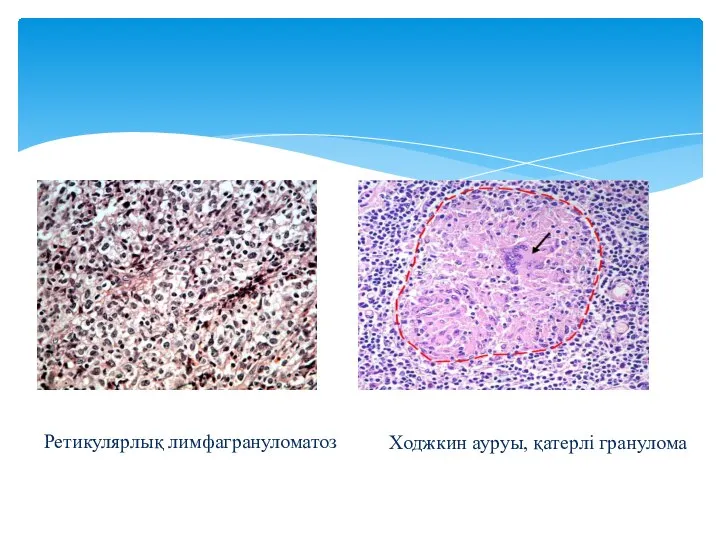
- 7. Ретикулярлық лимфагрануломатоз Ходжкин ауруы, қатерлі гранулома
- 8. 1. Дене қызуының 38° асуы, 2. Моншақтаған түнгі тердің болуы, 3. Алғашқы салмағынан - 10% аса
- 9. Ағзада 150 топқа жататын лимфа бездері бар, олар қалыпты жағдайда «соя бұршағына» ұқсас, көлемі 0,1 мм-ден
- 10. Ходжкин ауруында лимфа бездері зақымданса, лимфа ұлпалары (тін дері) бар басқа мүшелерде (бауыр, көк бауыр, өкпе
- 11. Гистологиялық құрылысы. Лимфа бездеріндегі өзгеріс әртүрлі пішінді клеткалы гранулемадан басталады, олармен бірге лимфоциттер, ретикулярлы клеткалар, нейтрофильді
- 12. Клиникалық ең аз диагностикалық тәсіл ісіктің орналасқан жеріне байланысты. Егер беткей жатқан лимфа бездері (сырт орналасқан)
- 13. 20 ғасырдың ортасына дейін лимфогранулематозды радикальды жоспар бойынша, тек сәуле шоқтарымен емдеген бұл жоспарда зақымданған лимфа
- 14. Лимфогранулематоздың ең тиімді емі қазір химиотерапия болып саналады. Ол аурудың барлық өсу дәрежесінде қолданады, әсіресе, аурудың
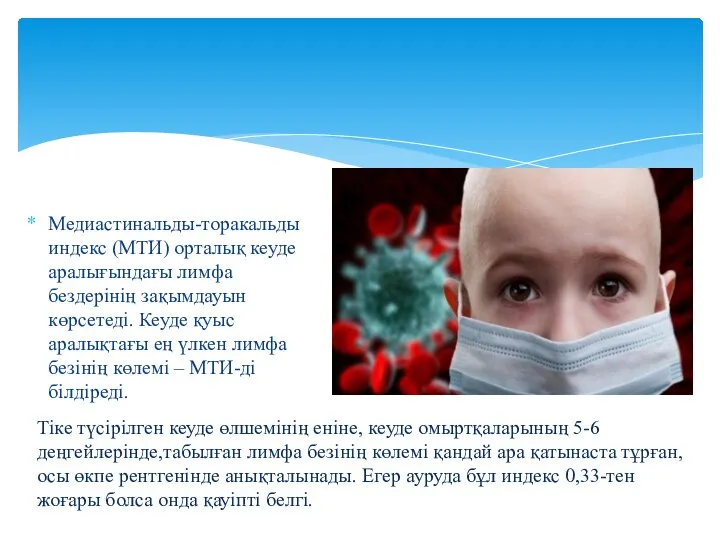
- 15. Медиастинальды-торакальды индекс (МТИ) орталық кеуде аралығындағы лимфа бездерінің зақымдауын көрсетеді. Кеуде қуыс аралықтағы ең үлкен лимфа
- 16. Өте әлсіз ауруларда тек бір дәрі ғана пайдаланады. Қазір ABVD(адриамицин, блеомицин, винбластин, дакарбазин) үлгісі өте тиімді
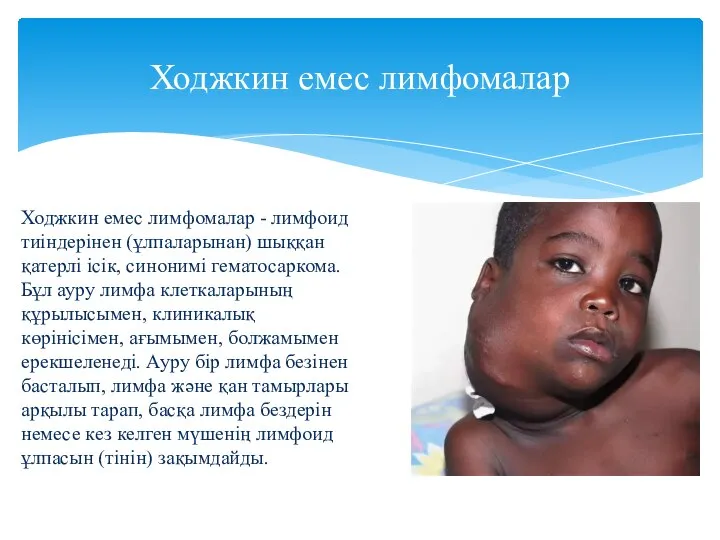
- 17. Ходжкин емес лимфомалар Ходжкин емес лимфомалар - лимфоид тиіндерінен (ұлпаларынан) шыққан қатерлі ісік, синонимі гематосаркома. Бұл
- 18. Лимфома бірнеше лимфоциттерден, оны өндіретін клеткалардан пайда болып, ол лимфа бездерінде біркелкі орналаспайды. Осыларға байланысты аурудың
- 19. Аурушаңдық көрсеткіші Америка мен Канада да басым, ал ең төменгі деңгейі – Малиде, Қытайда, және .
- 21. Скачать презентацию













 Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты Заглоточный абсцесс
Заглоточный абсцесс О взаимодействии здравоохранения и Русской Православной Церкви в решении демографических проблем
О взаимодействии здравоохранения и Русской Православной Церкви в решении демографических проблем Основы реабилитации: Инфракрасное излучение
Основы реабилитации: Инфракрасное излучение Изменения в ВНЧС при ортодонтическом вмешательстве
Изменения в ВНЧС при ортодонтическом вмешательстве Қазақстан Республикасының Мемлекеттік фармакопеясы
Қазақстан Республикасының Мемлекеттік фармакопеясы Системная склеродермия
Системная склеродермия Этиология анаэробных раневых, гнойно-воспалительных, и септических инфекций
Этиология анаэробных раневых, гнойно-воспалительных, и септических инфекций Природное и общественное. Отличия человека от животного
Природное и общественное. Отличия человека от животного Реабилитация хирургических больных. Врачебно-трудовая экспертиза. Функции ВКК, МСЭК
Реабилитация хирургических больных. Врачебно-трудовая экспертиза. Функции ВКК, МСЭК Швы хирургические
Швы хирургические Организационно-правовые аспекты первой помощи
Организационно-правовые аспекты первой помощи Осмотр больного неврологического профиля
Осмотр больного неврологического профиля Пищевые токсикоинфекции
Пищевые токсикоинфекции Клинический случай. Лечение зуба 4.5. Кариес дентина
Клинический случай. Лечение зуба 4.5. Кариес дентина Клиническая фармакология препаратов, влияющих на функцию пищеварительной системы
Клиническая фармакология препаратов, влияющих на функцию пищеварительной системы Оценка функционального состояния пациента
Оценка функционального состояния пациента Презентация по медицине Трансплантация органов и тканей
Презентация по медицине Трансплантация органов и тканей  ГБУЗ МО Дмитровская городская больница гинекологическое отделение
ГБУЗ МО Дмитровская городская больница гинекологическое отделение Вакцины. Вакцинация против пневмококковой инфекции
Вакцины. Вакцинация против пневмококковой инфекции Цитомегаловирусты, герпестік, хламидиялық инфекция және жүктілік
Цитомегаловирусты, герпестік, хламидиялық инфекция және жүктілік Акмеология как условие повышения качества образования
Акмеология как условие повышения качества образования Принципы диспансерного наблюдения детей
Принципы диспансерного наблюдения детей Выписка, получение, хранение и учет лекарственных средств
Выписка, получение, хранение и учет лекарственных средств Гормональные средства. Часть 1
Гормональные средства. Часть 1 Скрининг рака шейки матки. Региональная программа Тамбовской области
Скрининг рака шейки матки. Региональная программа Тамбовской области Мужская половая система
Мужская половая система Диагностика и лечение миокардитов
Диагностика и лечение миокардитов