Содержание
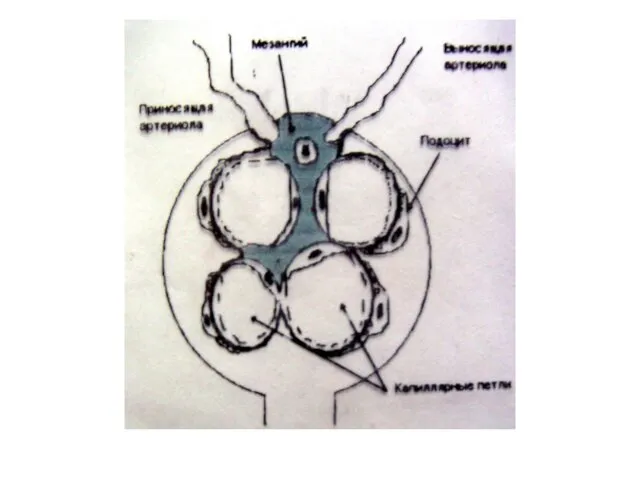
- 3. Строение гломерулярной мембраны
- 4. Базальная мембрана Заряд селективный барьер: отрицательный заряд отталкивает отрицательно заряженные молекулы (альбумины) Размер-селективный барьер: Клиренс =1
- 5. Этиология ГН Первичные (идиопатические) Вторичные: Инфекционные (бактериальные, вирусные, паразитарные), При аутоиммунных системных заболеваниях и васкулитах (СКВ,
- 6. Патогенез иммунного воспаления клубочков: Иммунно-комплексное 80% АТ к базальной мембране 5% Прямая активация комплемента – менее
- 7. Патогенез АНЦА-ассоциированных ГН АНЦА активируют нейтрофилы, которые освобождают медиаторы воспаления и повреждают клетки эндотелия
- 8. Методы определения иммунных механизмов повреждения клубочков: Иммунологические показатели крови (ЦИК, АТ к базальной мембране, АТ к
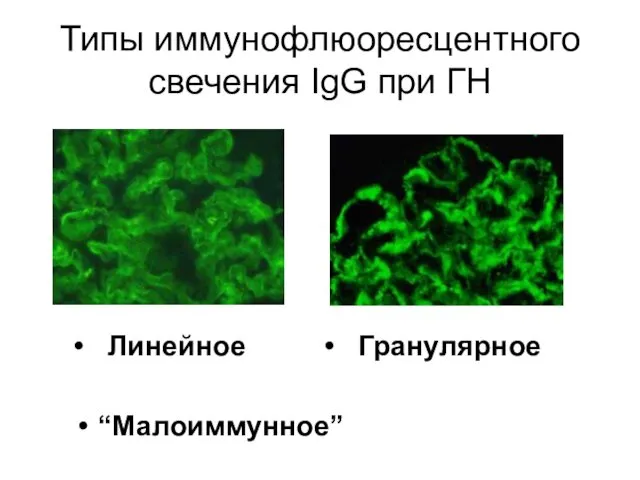
- 9. Типы иммунофлюоресцентного свечения IgG при ГН • Линейное • Гранулярное “Малоиммунное”
- 10. Морфологические варианты ГН ГН «минимальных изменений» Мембранозный ГН Фокально-сегментарный гломерулярный гиалиноз Мезангио-пролиферативный ГН Мембранозно-пролиферативный ГН Диффузный
- 11. Гломерулонефрит минимальных изменений Сращение отростков ножек подоцитов
- 12. Мембранозный гломерулонерит Надмембранозные отложения, разделенные выступами базальной мембраны
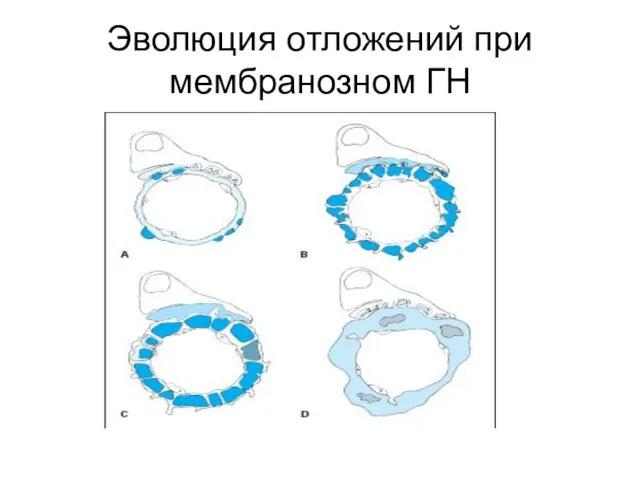
- 13. Эволюция отложений при мембранозном ГН
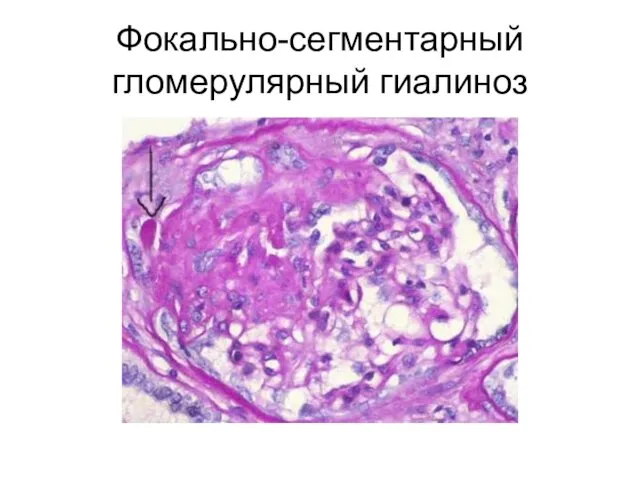
- 14. Фокально-сегментарный гломерулярный гиалиноз
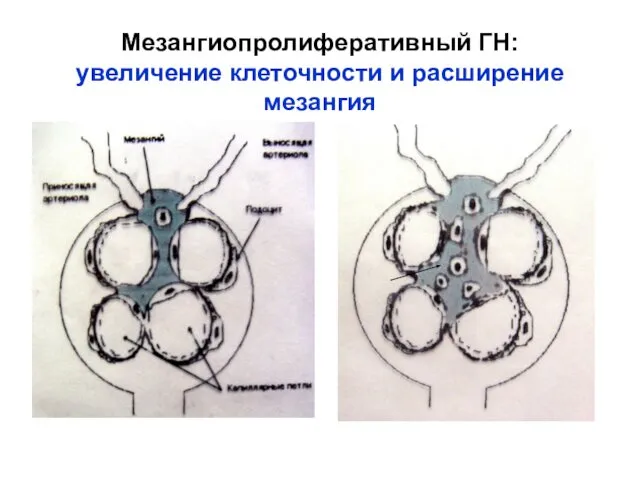
- 15. Мезангиопролиферативный ГН: увеличение клеточности и расширение мезангия
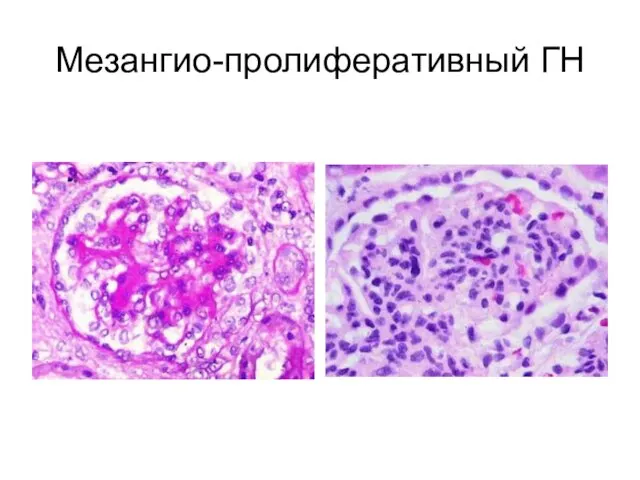
- 16. Мезангио-пролиферативный ГН
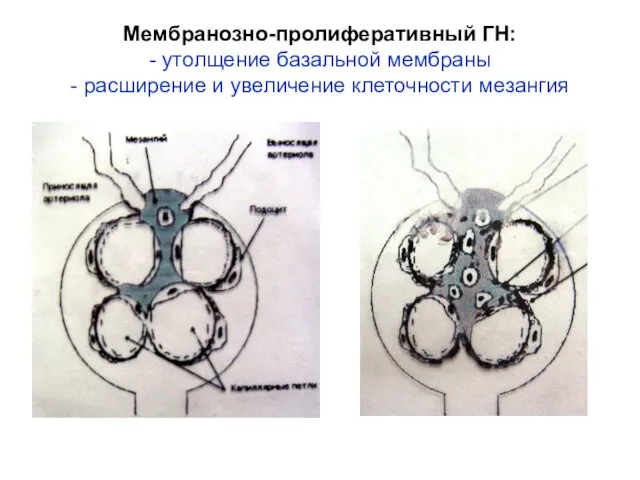
- 17. Мембранозно-пролиферативный ГН: - утолщение базальной мембраны - расширение и увеличение клеточности мезангия
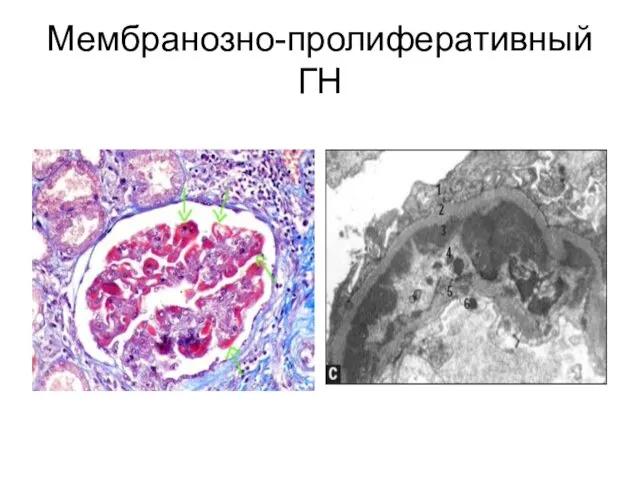
- 18. Мембранозно-пролиферативный ГН
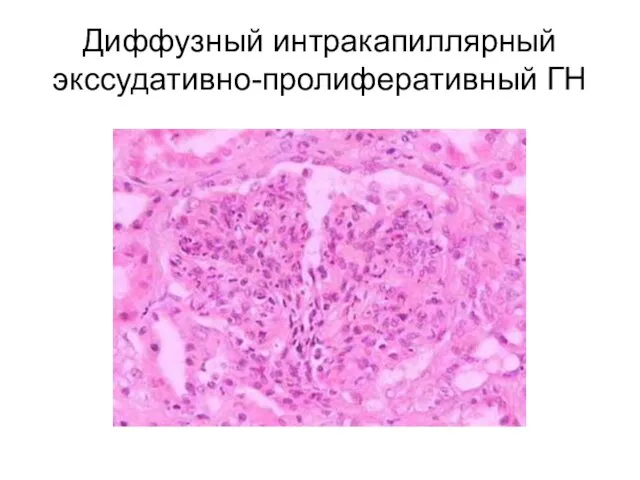
- 19. Диффузный интракапиллярный экссудативно-пролиферативный ГН
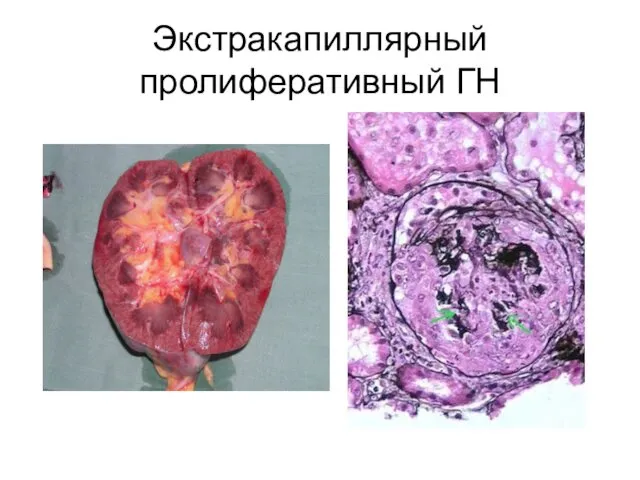
- 20. Экстракапиллярный пролиферативный ГН
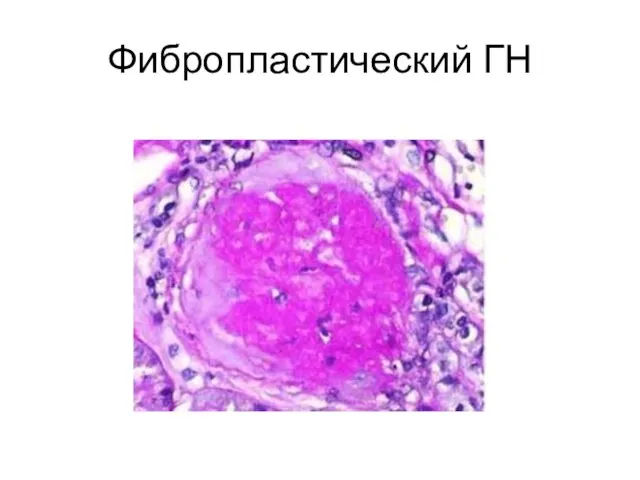
- 21. Фибропластический ГН
- 22. Клиническая классификация ГН по МКБ 10: Нефритический синдром (острый – недели; подострый – месяцы; хронический –
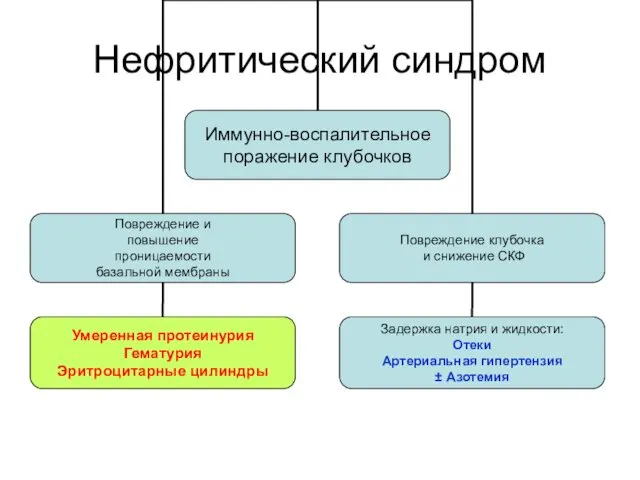
- 23. Нефритический синдром
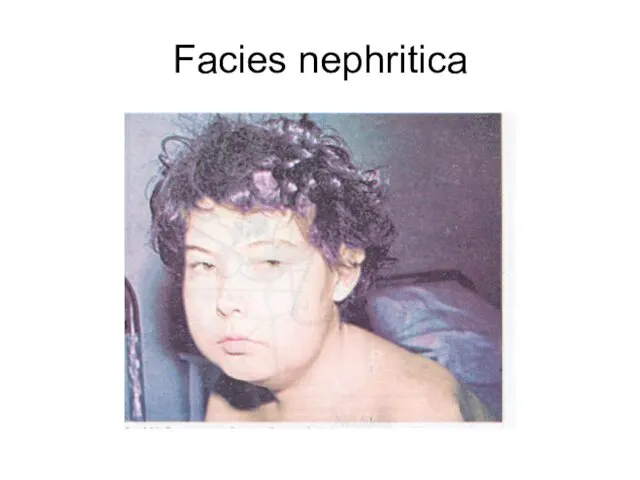
- 24. Facies nephritica
- 25. Острый нефритический синдром: Нефритический синдром, развивающийся в течение нескольких дней и сохраняющийся до нескольких недель или
- 26. Нефритогенные штаммы бета-гемолитического стрептококка группы А (имеющие М12,18, 25, 49, 55 и реже другие антигены) вызывают
- 27. Постстрептококковый ГН Латентный период 1-2 недели после ангины и 3-6 недель после кожных инфекций Острый нефритический
- 28. Лечение острого постстрептококкового ГН Диета – бессолевая, ограничение жидкости (диурез+500 мл), умеренное ограничение белка в период
- 29. Быстропрогрессирующий нефритический синдром Нефритический синдром, характеризующийся быстропрогрессирующим, как правило, необратимым снижением скорости клубочковой фильтрации более чем
- 30. Быстропрогрессирующий ГН Этиология Первичный идиопатический Ассоциированный с инфекцией (сепсис, инфекционный эндокардит, инфекция сосудистых шунтов) При системных
- 31. Хронический нефритический синдром: Постоянный или рецидивирующий нефритический синдром в течение многих лет с постепенным необратимым прогрессированием
- 32. Клинические варианты течения хронического ГН Латентный (изолированный мочевой синдром без внепочечных проявлений) Гематурический Гипертензионный Отечный (возможно
- 33. Основные клинические ситуации, позволяющие заподозрить хронический ГН 1. Стойкие изменения в анализах мочи 2. Выявление необъяснимой
- 34. Прогноз при хронических гломерулонефритах в зависимости от морфологического варианта ГП минимальных изменений – сохранность функции почек
- 35. Этапы диагностики при нефритическом синдроме Выявить «активный осадок мочи» и дифференцировать с другими гематуриями Оценить остроту
- 36. Этапы диагностики при нефритическом синдроме Есть ли системные и общие симптомы или ГН первичный? Уточнить этиологию
- 37. Нефротический синдром (нефроз) Массивная протеинурия >3,5 г на 1,73 м² в сутки (>2 г/м² или практически
- 38. Метаболические осложнения нефротического синдрома Гиперкоагуляция (тромбозы, тромбоэмболии) Белковая недостаточность Железодефицитная анемия Гипокальциемия, вторичный гиперпаратиреоидизм Снижение уровня
- 40. План обследования при ГН Анализы мочи – общий, суточная протеинурия, электрофорез и иммуноэлектрофорез белков мочи (исключить
- 41. Формулировки диагноза Острый постстрептококковый гломерулонефрит с нормальной функцией почек Синдром Вегенера, вторичный быстропрогрессирующий гломерулонефрит (экстракапиллярный пролиферативный),
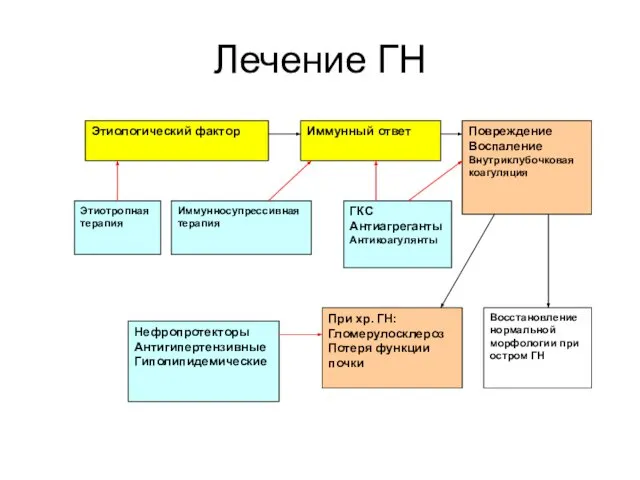
- 42. Лечение ГН
- 43. ГН ассоциированный с инфицированием вирусом гепатита В или С Противовирусная терапия (α-интерферон и рибавирин), но не
- 44. Патогенетическая терапия при БПГН и хроническом ГН 1. Глюкокортикостероиды Внутрь ежедневно 1-2 мг/кг/сутки ПЗ 1-2 мес
- 45. Замедление прогрессирования почечной недостаточности при хроническом ГН Этиотропная терапия при возможности Патогенетическая иммуносупресивная и противовоспалительная терапия,
- 47. Скачать презентацию






























 Неотложная помощь при механической асфиксии
Неотложная помощь при механической асфиксии «Дом для мамы»: я выбираю жизнь
«Дом для мамы»: я выбираю жизнь Дошкольный возраст. Педиатрия
Дошкольный возраст. Педиатрия Базовые диагностические услуги многопрофильных медицинских Центров Москвы. Обзор медицинского рынка ЦФО и Москвы
Базовые диагностические услуги многопрофильных медицинских Центров Москвы. Обзор медицинского рынка ЦФО и Москвы Theories of persoonality. Psychoanalytic theories
Theories of persoonality. Psychoanalytic theories CAD/CAM технология в челюстно-лицевых дефектах
CAD/CAM технология в челюстно-лицевых дефектах Рахит у детей
Рахит у детей CAR-T клетки
CAR-T клетки Орталық және шеткі қан түзу мүшелері
Орталық және шеткі қан түзу мүшелері Выписка, получение, хранение и учет лекарственных средств
Выписка, получение, хранение и учет лекарственных средств Акушерлік іс және гинекология
Акушерлік іс және гинекология Нейропсихология. Нейропсихологическое исследование дошкольников и младших школьников
Нейропсихология. Нейропсихологическое исследование дошкольников и младших школьников Өкпе трансплантациясы. Трансплантация легких
Өкпе трансплантациясы. Трансплантация легких Сестринский процесс при воспалительных заболеваниях женских половых органов неспецифической, специфической этиологии, НМЦ
Сестринский процесс при воспалительных заболеваниях женских половых органов неспецифической, специфической этиологии, НМЦ Геморрагическая лихорадка Эбола
Геморрагическая лихорадка Эбола Сыроеды
Сыроеды Сифилис
Сифилис Эджуайз – техниканың элементті базасы
Эджуайз – техниканың элементті базасы Первая доврачебная помощь в условиях ДОЛ
Первая доврачебная помощь в условиях ДОЛ Рентгенологическое исследование тазобедренных суставов
Рентгенологическое исследование тазобедренных суставов Диагностика и и лечение неотложных состояний в онкогинекологии (кровотечения,острая кишечная непроходимость)
Диагностика и и лечение неотложных состояний в онкогинекологии (кровотечения,острая кишечная непроходимость) Блиц. Иммунопрофилактика. Холодная цепь
Блиц. Иммунопрофилактика. Холодная цепь Дезорганизация системы здравоохранения в условиях пандемии covid-19
Дезорганизация системы здравоохранения в условиях пандемии covid-19 Перенашивание беременности
Перенашивание беременности Зоонозды инфекциялардың қоздырғыштары - бруцелла, иерсиния, бацилла, франциселла, лептоспира, листериоз
Зоонозды инфекциялардың қоздырғыштары - бруцелла, иерсиния, бацилла, франциселла, лептоспира, листериоз Гипертонические препараты
Гипертонические препараты Врожденные пороки сердца
Врожденные пороки сердца Дискогенные заболевания позвоночника собак. Распространенность дископатий среди плотоядных животных
Дискогенные заболевания позвоночника собак. Распространенность дископатий среди плотоядных животных