Содержание
- 2. Гранулематоз Вегенера -гигантоклеточный гранулематозно-некротический системный васкулит с выборочным поражением верхних и нижних дыхательных путей, легких и
- 3. Эпидемиология Ежегодно выявляется 8 случаев на 1000000. ГВ развивается у лиц среднего возраста (35–45 лет), чаще
- 4. ПАТОГЕНЕЗ Нарушения иммунитета, клеточного и гуморального Образование антинейтрофильных цитоплазматических аутоантител (АНЦА): против протеиназы-3(ПР3) – сериновая протеаза
- 5. Образуются ЦИК с фиксацией их в стенке сосуда. Происходит активация комплемента, который путем хемотаксиса действует на
- 6. Характеризуется триадой: Поражение верхних дыхательных путей Поражение легких Поражение почек (гломерунофрит)
- 7. Классификация Выделяют 2 формы: локализованную и генерализованную. Болезнь включает 4 стадии: I) Риногенная (гнойно-некротический, язвенно-некротический риносинусит,
- 8. Поражение верхних дыхательных путей выявляется у 90% больных и проявляется: ринитом с язвенно-некротическими изменениями слизистой оболочки
- 9. Поражение легких наблюдается у 80% больных. кашель с гнойно-сукровичной мокротой; кровохаркание; одышка, иногда стридорозное дыхание; нарушение
- 10. У 2/3 больных развивается быстро прогрессирующий гломерулонефрит: Протеинурия 3г/сут и более; Микрогематурия Нарушение функции почек, сопровождающийся
- 11. Поражение других органов и систем при ГВ Асимметричная полинейропатия Асептический менингит и гранулематозное поражение ЦНС. Перикардит,
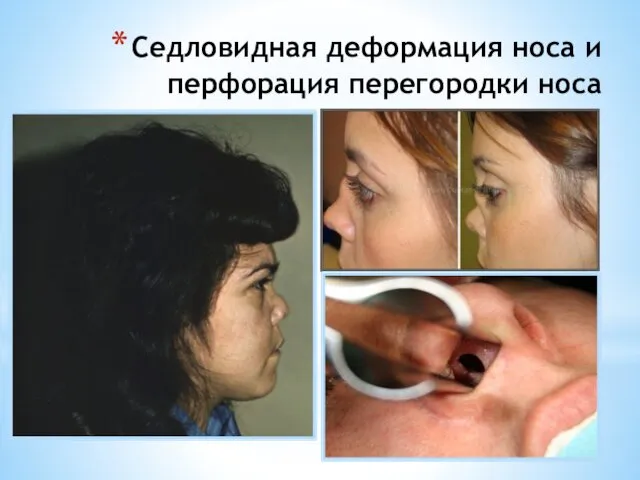
- 12. Седловидная деформация носа и перфорация перегородки носа
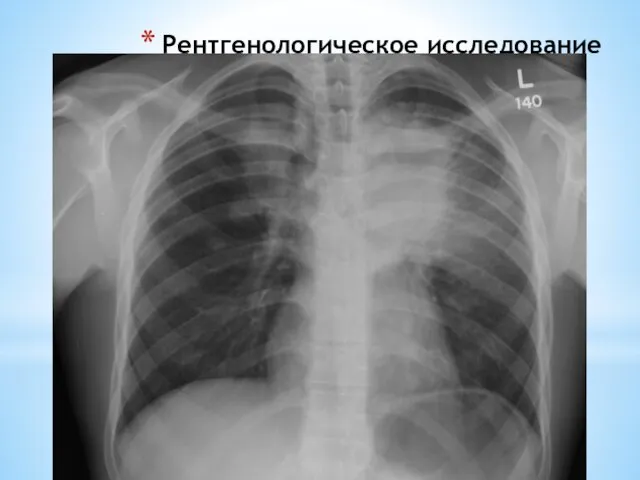
- 13. Рентгендиагностика Рентгенологическое исследование придаточных пазух носа - тумороподобное утолщение слизистой оболочки. При рентгенографии легких двусторонняя диссеминация
- 14. Рентгенологическое исследование
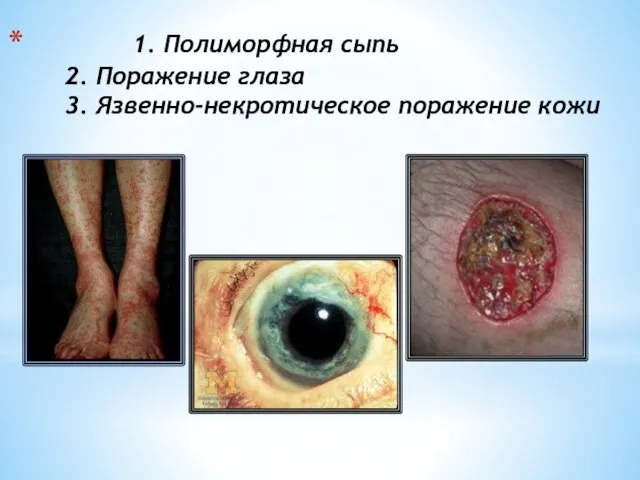
- 15. 1. Полиморфная сыпь 2. Поражение глаза 3. Язвенно-некротическое поражение кожи
- 16. Лабораторные исследования нормохромная анемия, тромбоцитоз, нейтрофильный лейкоцитоз, увеличение СОЭ; повышение содержания IgG и IgA, ЦИК; повышение
- 17. Повышение уровня ANCA определяется у 40–99% больных: у 30–40 % больных с ограниченными или генерализованными формами
- 18. Критерии диагноза
- 19. Биопсия и гистологические исследования биопсия и гистологическое исследование пораженных участков носоглотки, легких, почек и других тканей.
- 20. Лечение Базисной терапией для лечения ГВ являются цитостатические препараты. Для индукции ремиссии применяют циклофосфамид(ЦФ) в дозе
- 21. Наиболее эффективно применение ЦФ в виде пульс терапии 15мг/кг(не более 1г) через 2 недели 1-2 раза,
- 22. Кортикостероиды применяются исключительно в составе комбинированной терапии с цитостатиками. Начинают с пульс-терапии – трехкратного внутривенного введения
- 23. Плазмаферез и гемосорбция рекомендуются при острых формах гранулематоза Вегенера, плохо поддающихся лечению иммунодепрессантами, особенно при быстропрогрессирующем
- 24. Ко-тримоксазол( бисептол) (сульфаметоксазол 400 мг и триметоприм 80 мг) назначают для поддержания ремиссии после терапии цитостатиками
- 25. Синдром Гудпасчера
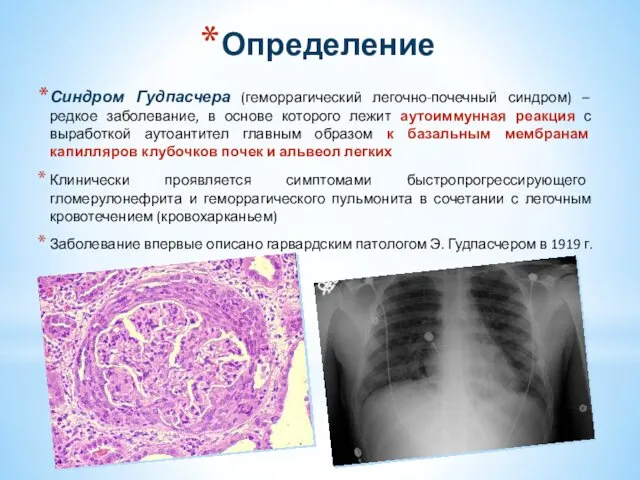
- 26. Определение Синдром Гудпасчера (геморрагический легочно-почечный синдром) – редкое заболевание, в основе которого лежит аутоиммунная реакция с
- 27. Эпидемиология Распространенность заболевания – 0,5 на 1 млн населения К 1984 г. в мировой литературе описано
- 28. Этиология До настоящего времени не известна Предполагается генетическая предрасположенность, маркер – наличие HLA-DRW2 Связь с бактериальными
- 29. Патогенез Основная теория патогенеза – аутоиммунная Этиологические факторы → антигенная трансформация базальных мембран легочных альвеол и
- 30. Патогенез Продуцируемые аутоантитела связываются с антигеном мембран в присутствии С3-комплемента с последующим развитием воспалительного процесса, иммунные
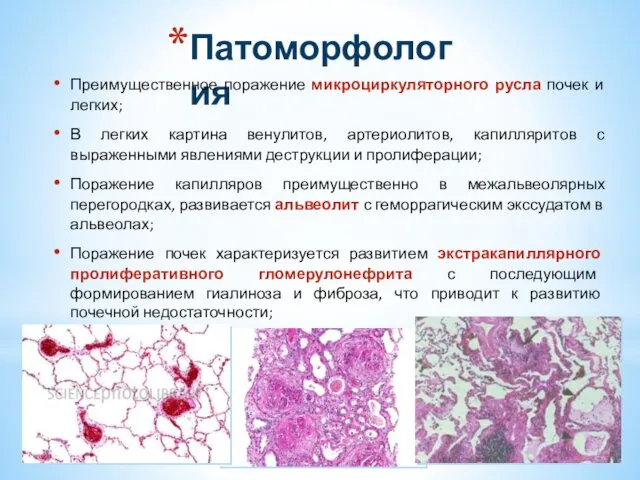
- 31. Патоморфология Преимущественное поражение микроциркуляторного русла почек и легких; В легких картина венулитов, артериолитов, капилляритов с выраженными
- 32. Клиническая картина В большинстве случаев заболевание развивается внезапно после ОРВИ, проявляется симптомами поражения легких: кровохарканием или
- 33. Объективный статус При осмотре – резкая бледность кожных покровов без признаков цианоза; При перкуссии легочный звук
- 34. Лабораторные и инструментальные исследования Умеренный лейкоцитоз уже на ранних стадиях болезни, анемия; СОЭ обычно значительно повышена
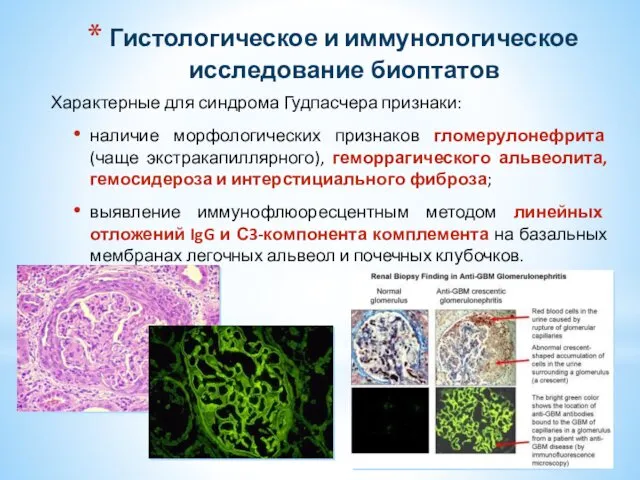
- 35. Гистологическое и иммунологическое исследование биоптатов Характерные для синдрома Гудпасчера признаки: наличие морфологических признаков гломерулонефрита (чаще экстракапиллярного),
- 36. Диагностические критерии При постановке диагноза синдрома Гудпасчера целесообразно пользоваться следующими критериями: 1. Сочетание легочной патологии и
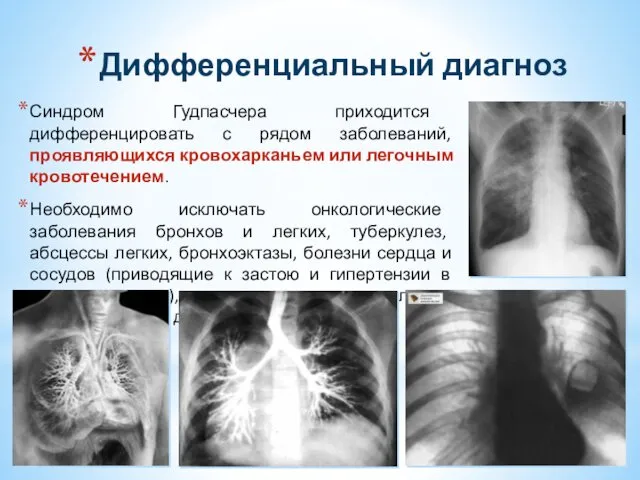
- 37. Дифференциальный диагноз Синдром Гудпасчера приходится дифференцировать с рядом заболеваний, проявляющихся кровохарканьем или легочным кровотечением. Необходимо исключать
- 38. Лечение Кортикостероиды в больших дозах (преднизолон до 100 мг/сут) в сочетании с цитостатическими препаратами (азатиоприн по
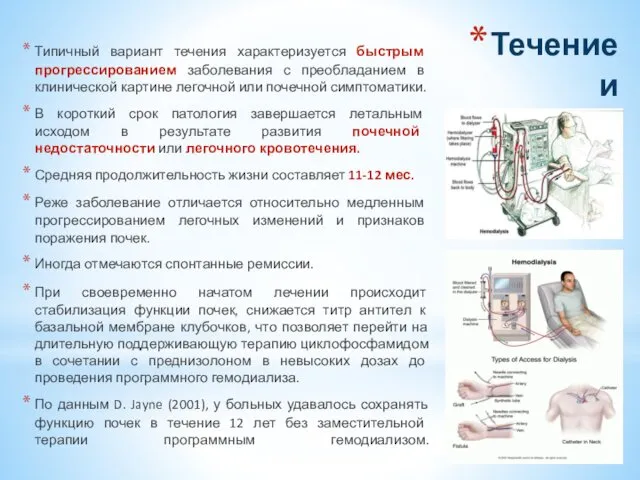
- 39. Течение и прогноз Типичный вариант течения характеризуется быстрым прогрессированием заболевания с преобладанием в клинической картине легочной
- 41. Скачать презентацию

























 Протокол Эхокардиографического исследования
Протокол Эхокардиографического исследования Сиалолитиаз. Анықтамасы. Патанатомиясы
Сиалолитиаз. Анықтамасы. Патанатомиясы Пример оформления клинического случая
Пример оформления клинического случая Регенерация костной ткани. Основные принципы лечения переломов
Регенерация костной ткани. Основные принципы лечения переломов Забор крови на серологическое исследование
Забор крови на серологическое исследование Дети с задержкой психического развития
Дети с задержкой психического развития Схема физической реабилитации при сколиозах, при плоскостопии
Схема физической реабилитации при сколиозах, при плоскостопии Клинический анализ крови и мочи
Клинический анализ крови и мочи Системный медико-экологический мониторинг состояния здоровья населения в районах Республики Саха (Якутия)
Системный медико-экологический мониторинг состояния здоровья населения в районах Республики Саха (Якутия) Балабақшада әлеуметтік-психологиялық жұмысты ұйымдастыру
Балабақшада әлеуметтік-психологиялық жұмысты ұйымдастыру Синдром Шерешевского-Тёрнера
Синдром Шерешевского-Тёрнера Гигиена и режим беременной женщины. Урок № 69
Гигиена и режим беременной женщины. Урок № 69 Аллергияға қарсы дәрілер
Аллергияға қарсы дәрілер Смерть и процесс умирания. (Лекция 3)
Смерть и процесс умирания. (Лекция 3) Мікози (грибкові ураження шкіри)
Мікози (грибкові ураження шкіри) Зерттеу дизайны. Зерттеуді жоспарлау және ұйымдастыру. Зерттеу хаттамалары. Зерттеудің негізгі құжаттары, зерттеу хаттамасы
Зерттеу дизайны. Зерттеуді жоспарлау және ұйымдастыру. Зерттеу хаттамалары. Зерттеудің негізгі құжаттары, зерттеу хаттамасы Rehabilitation council of India act
Rehabilitation council of India act Физическое развитие детей. Факторы, влияющие на физическое развитие. Законы физического развития. Семиотика нарушений
Физическое развитие детей. Факторы, влияющие на физическое развитие. Законы физического развития. Семиотика нарушений Задержка психического развития
Задержка психического развития Побочные эффекты заместительной терапии L-тироксином
Побочные эффекты заместительной терапии L-тироксином Клиническая фармакология глюкокортикостероидов
Клиническая фармакология глюкокортикостероидов Жедел жүрек жетіспеушілігі
Жедел жүрек жетіспеушілігі Идиопатические воспалительные миопатии: дерматомиозит, полимиозит
Идиопатические воспалительные миопатии: дерматомиозит, полимиозит Тік ішек пен көтеншік аурулары
Тік ішек пен көтеншік аурулары Амилоидная агрегация. Прионы
Амилоидная агрегация. Прионы Неонатальная желтуха
Неонатальная желтуха Внутренняя среда организма. Состав и функции крови
Внутренняя среда организма. Состав и функции крови Основные принципы диагностики и оказания реаниматологической помощи при тяжелой огнестрельной и механической травме
Основные принципы диагностики и оказания реаниматологической помощи при тяжелой огнестрельной и механической травме