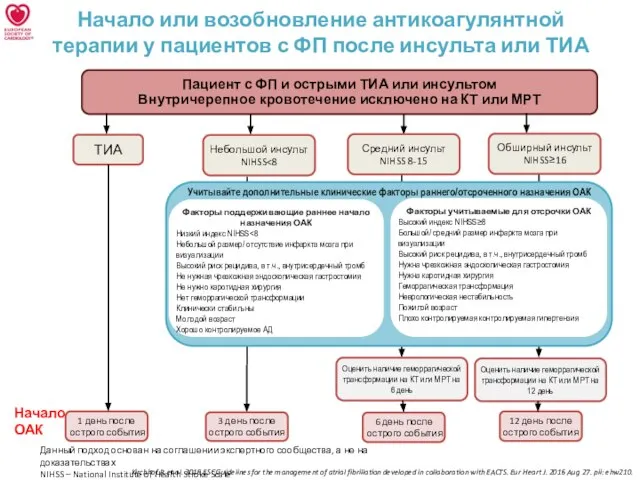
Начало или возобновление антикоагулянтной терапии у пациентов с ФП после инсульта
или ТИА
Kirchhof P. et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J. 2016 Aug 27. pii: ehw210.
Пациент с ФП и острыми ТИА или инсультом
Внутричерепное кровотечение исключено на КТ или МРТ
ТИА
Факторы учитываемые для отсрочки ОАК
Высокий индекс NIHSS≥8
Большой/ средний размер инфаркта мозга при визуализации
Высокий риск рецидива, в т.ч., внутрисердечный тромб
Нужна чрезкожная эндоскопическая гастростомия
Нужна каротидная хирургия
Геморрагическая трансформация
Неврологическая нестабильность
Пожилой возраст
Плохо контролируемая контролируемая гипертензия
Факторы поддерживающие раннее начало назначения ОАК
Низкий индекс NIHSS<8
Небольшой размер/ отсутствие инфаркта мозга при визуализации
Высокий риск рецидива, в т.ч., внутрисердечный тромб
Не нужная чрезкожная эндоскопическая гастростомия
Не нужно каротидная хирургия
Нет геморрагической трансформации
Клинически стабильны
Молодой возраст
Хорошо контролируемое АД
1 день после острого события
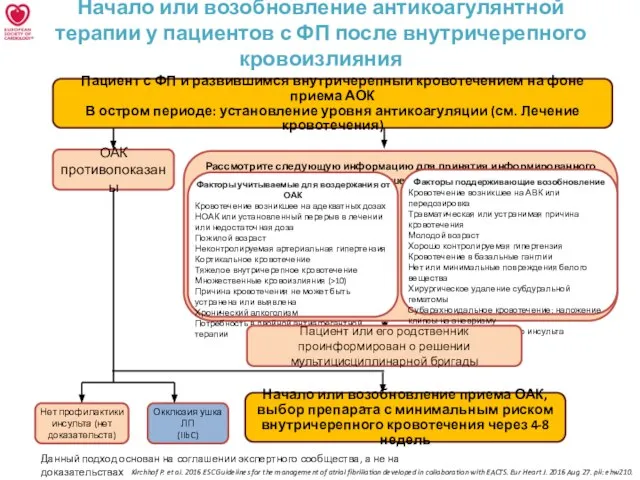
Данный подход основан на соглашении экспертного сообщества, а не на доказательствах
NIHSS – National Institute of Health Stroke Scale
Учитывайте дополнительные клинические факторы раннего/отсроченного назначения ОАК
Небольшой инсульт
NIHSS<8
Средний инсульт
NIHSS 8-15
Обширный инсульт
NIHSS≥16
Начало ОАК
3 день после острого события
6 день после острого события
12 день после острого события
Оценить наличие геморрагической трансформации на КТ или МРТ на 6 день
Оценить наличие геморрагической трансформации на КТ или МРТ на 12 день













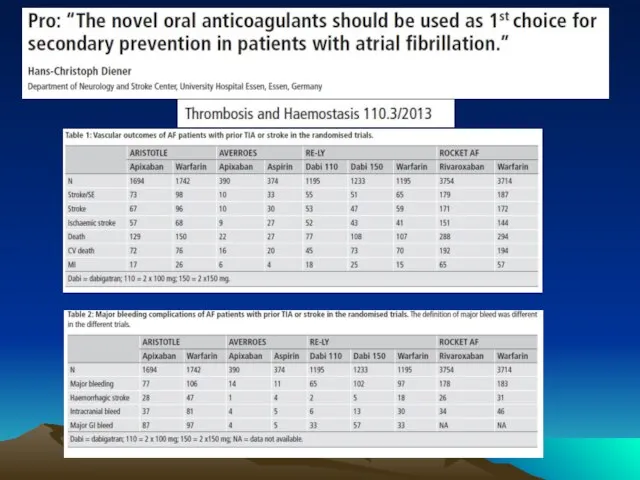
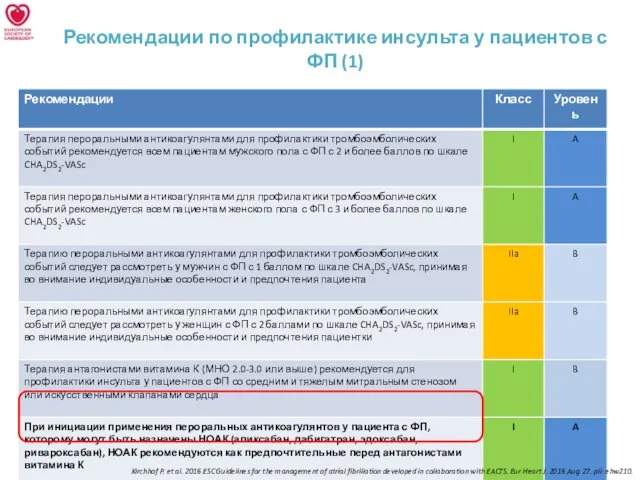


 Капризы и упрямства
Капризы и упрямства Тұқым қуалайтын отбасылық гепатоздар
Тұқым қуалайтын отбасылық гепатоздар Билет №8. Травматология
Билет №8. Травматология Тренинг стрессоустойчивости
Тренинг стрессоустойчивости Медицинадағы психологиялық күрделі жағдайлар және оларды ескерту
Медицинадағы психологиялық күрделі жағдайлар және оларды ескерту Кодирование причин смерти по МКБ-10 в случаях болезней системы кровообращения
Кодирование причин смерти по МКБ-10 в случаях болезней системы кровообращения Ишемическая болезнь сердца. Бета-блокаторы
Ишемическая болезнь сердца. Бета-блокаторы Слайд лекция № 4. М-холиномиметики, антихолинэстеразные средства. Серотонинергические средства
Слайд лекция № 4. М-холиномиметики, антихолинэстеразные средства. Серотонинергические средства Кисты печени
Кисты печени Что должен знать каждый мастер о бородавках. Мастер-класс
Что должен знать каждый мастер о бородавках. Мастер-класс АНДефибр
АНДефибр Зәр шығару жүйесі
Зәр шығару жүйесі Острая ревматическая лихорадка у детей
Острая ревматическая лихорадка у детей ОЖЖ жиі зақымдайтын жүйелі атрофиялар. Тұқым қуалайтын атаксия. Жұлынды бұлшықеттік атрофия және туысқандық синдромдар
ОЖЖ жиі зақымдайтын жүйелі атрофиялар. Тұқым қуалайтын атаксия. Жұлынды бұлшықеттік атрофия және туысқандық синдромдар Использование здоровьесберегающих технологий в работе педагога ДОУ
Использование здоровьесберегающих технологий в работе педагога ДОУ О заболеваемости туберкулезом населения Промышленного района в 2015 г. и мерах профилактики
О заболеваемости туберкулезом населения Промышленного района в 2015 г. и мерах профилактики Профилактика ОРВИ и гриппа
Профилактика ОРВИ и гриппа Система здравоохранения в России. Роль младшего медперсонала в системе ПМСП населению
Система здравоохранения в России. Роль младшего медперсонала в системе ПМСП населению Психология личности спортсмена
Психология личности спортсмена Методы обследования ребёнка в практике врача детского стоматолога
Методы обследования ребёнка в практике врача детского стоматолога Работа по развитию зрительного восприятия
Работа по развитию зрительного восприятия Ноотропы – лекарства или миф
Ноотропы – лекарства или миф Қартаюдың биологиялық, медициналық және әлеуметтік негіздері. Қартаю теориялары
Қартаюдың биологиялық, медициналық және әлеуметтік негіздері. Қартаю теориялары Global coronavirus deaths pass 1m with no sign rate is slowing
Global coronavirus deaths pass 1m with no sign rate is slowing Имплантация в стоматологии
Имплантация в стоматологии Туберкулез. Саркоидоз. Микозы
Туберкулез. Саркоидоз. Микозы Муниципальное автономное учреждение Реабилитационно - оздоровительный центр
Муниципальное автономное учреждение Реабилитационно - оздоровительный центр Oral cavity
Oral cavity