Содержание
- 2. Летальный исход – самое трагическое, чем может завершиться беременность, и изучение обстоятельств, приведших к смерти матери,
- 3. «Near miss» - Это пациентки с органной дисфункцией, требующие интенсивной терапии и перевода в реанимационное отделение,
- 4. Материнские случаи почти погибших женщин определяются как случаи женщин, близких к смерти из-за осложнений, возникших во
- 5. Согласно данным ВОЗ (2009), критериями состояния near miss являются: 1. Дисфункция сердечно-сосудистой системы: - шок; -
- 6. 3. Почечная дисфункция: - олигурия, не отвечающая на введение жидкости и диуретики,; - тяжелая острая азотемия
- 7. Потенциально опасные для жизни условия: Массивное послеродовое кровотечение; Тяжелая преэклампсия; Эклампсия; Сепсис / тяжелая системная инфекция;
- 8. Основные ошибки оказания помощи при АК: Недооценка объема кровопотери; Нарушение этапности оказания помощи; Отсроченное оперативное вмешательство;
- 9. Основные проблемы оказания помощи при сепсисе: Позднее обращение пациентки в стационар; Поздняя диагностика сепсиса; Некачественное обследование;
- 10. При гипертензивных расстройствах: Позднее обращение пациентки; Недооценка тяжести состояния; Запоздалое родоразрешение; Неадекватное лечение.
- 11. Организационные аспекты предотвращения МС. «Модель трех задержек» (ВОЗ, 2002): Задержка на этапе принятия решения о необходимости
- 13. Скачать презентацию







 Операции на врожденные пороки шеи
Операции на врожденные пороки шеи Поражения в результате внутреннего радиоактивного заражения
Поражения в результате внутреннего радиоактивного заражения Фармацевтическое консультирование в вопросах лечения дисбактериоза. Пробиотики и пребиотики
Фармацевтическое консультирование в вопросах лечения дисбактериоза. Пробиотики и пребиотики Биохимия онкогенеза
Биохимия онкогенеза Периоды детского возраста, характеристика
Периоды детского возраста, характеристика Организация проведения научных исследований в медицине. Концепция развития медицинской науки до 2020 года в РК
Организация проведения научных исследований в медицине. Концепция развития медицинской науки до 2020 года в РК Мониторинг врожденных пороков развития
Мониторинг врожденных пороков развития Сальмонеллёзы. Клиническая картина
Сальмонеллёзы. Клиническая картина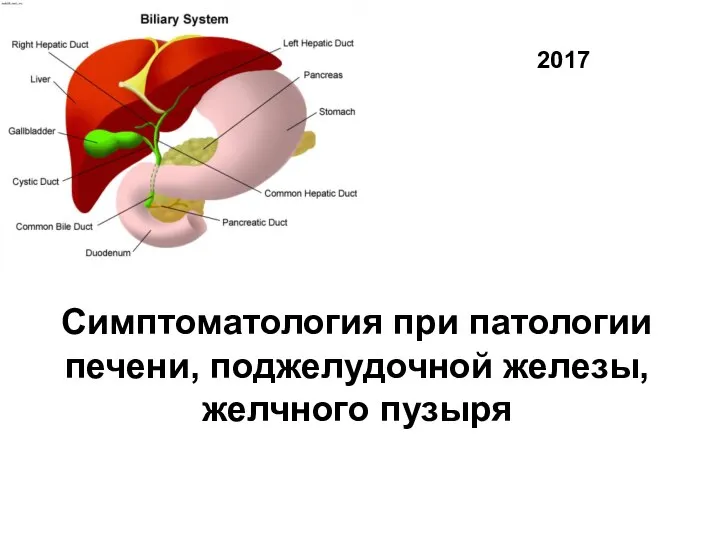 Симптоматология при патологии печени, поджелудочной железы, желчного пузыря
Симптоматология при патологии печени, поджелудочной железы, желчного пузыря Решение диагностических и тактических задач при эхинококкозах человека
Решение диагностических и тактических задач при эхинококкозах человека Ғылыми зерттеу: түсінік, пән және ғылыми зерттеу объектісі. Ғылыми зерттеулерді жіктеу, негізгі түрлері
Ғылыми зерттеу: түсінік, пән және ғылыми зерттеу объектісі. Ғылыми зерттеулерді жіктеу, негізгі түрлері Общий адаптационный синдром. Роль гуморальных факторов в регуляции неспецифической адаптации организма к стрессу
Общий адаптационный синдром. Роль гуморальных факторов в регуляции неспецифической адаптации организма к стрессу Чем опасен клещ
Чем опасен клещ Дәлелді медицина мамандарының қоғамы туралы түсінік. ТМД және біздің елдегі дәлелді медицина орталықтары
Дәлелді медицина мамандарының қоғамы туралы түсінік. ТМД және біздің елдегі дәлелді медицина орталықтары Мектепке дейінгі сөйлеу тілі бұзылған балаларға
Мектепке дейінгі сөйлеу тілі бұзылған балаларға Тест на ваше нынешнее душевное состояние
Тест на ваше нынешнее душевное состояние Искусство презентации
Искусство презентации Мальабсорбция синдромы
Мальабсорбция синдромы Әлеуметтік төтенше жағдайлар. Темекі шегу
Әлеуметтік төтенше жағдайлар. Темекі шегу Личность. «В наш век миром правят личности, а не идеи» Оскар Уайльд
Личность. «В наш век миром правят личности, а не идеи» Оскар Уайльд Ожоговый шок
Ожоговый шок Проект на тему: Око і зір
Проект на тему: Око і зір Страхи у детей дошкольного возраста
Страхи у детей дошкольного возраста Антифосфолипидный синдром
Антифосфолипидный синдром Особенности психического развития, обучения и воспитания детей с нарушением слуха
Особенности психического развития, обучения и воспитания детей с нарушением слуха Антропометрия. Взвешивание
Антропометрия. Взвешивание Правильная техника снятия ЭКГ
Правильная техника снятия ЭКГ Основные методы исследований функций ведущих систем организма
Основные методы исследований функций ведущих систем организма