Содержание
- 2. ИСТОРИЧЕСКАЯ СПРАВКА В1870 г. впервые в мире резекция шейного отдела пищевода была осуществлена у человека Черни.
- 3. ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА Заболеваемость населения различных стран мира раком пищевода (мировой стандарт)
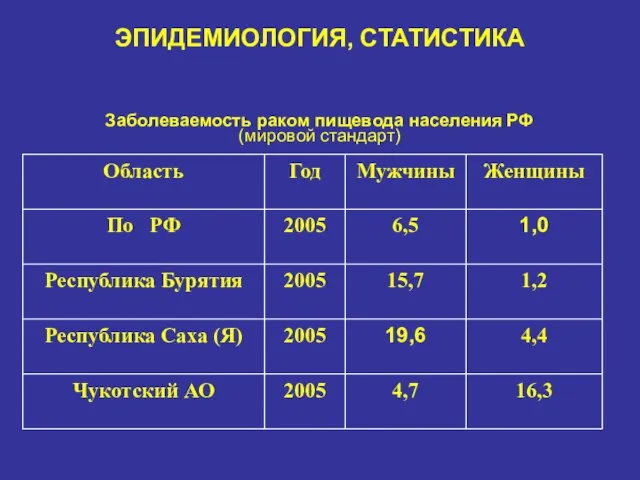
- 4. ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА Заболеваемость раком пищевода населения РФ (мировой стандарт)
- 5. ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА Структура заболеваемости ЗН населения РС (Я) в 2005 г. М Ж
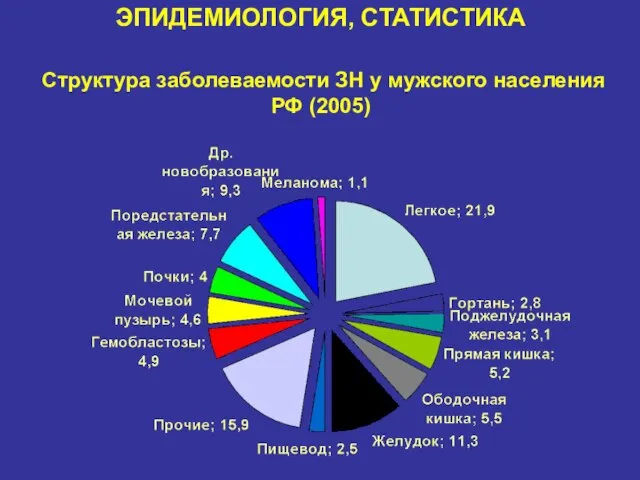
- 6. ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА Структура заболеваемости ЗН у мужского населения РФ (2005)
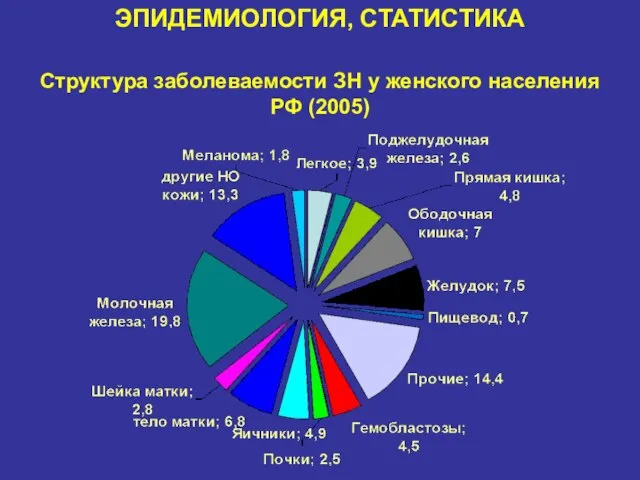
- 7. ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА Структура заболеваемости ЗН у женского населения РФ (2005)
- 8. Факторы риска: ♦ Курение. Существуют определенные указания на то, что развитию рака пищевода способствует курение (в
- 9. Фоновые заболевания: (1) Ахалазия. Развитие рака при наличии кардиоспазма объясняют постоянным раздражением застаивающейся в пищеводе пищей.
- 10. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ ● Тип: ♦ Наиболее часто встречающаяся форма - плоскоклеточный рак. ♦ На втором месте
- 11. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ ● По локализации - по Байбурову Ш.М. (1970) из 1090 больных имели рак: ♦
- 12. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ Макроскопические формы: ♦ Узловой или экзофитный рак. (Мозговидный рак) встречается в 30-35%. Оп. растет
- 13. Классификация МАИР ♦ Первичная опухоль - Т Т - нет проявления первичной опухоли. Тis - преинвазивная,
- 14. Классификация ♦ Отдалённые метастазы – М. Мх – недостаточно данных за отдаленные метастазы. М0 - нет
- 15. Клиническая классификация (отечественная) I - чётко отграниченная небольшая опухоль, прорастающая только слизистую и подслизистую оболочки, не
- 16. Метастазирования ♦ Рак шейного отдела пищевода. Характерно раннее метастазирование в средостение, клеточные пространства шеи; надключичные области.
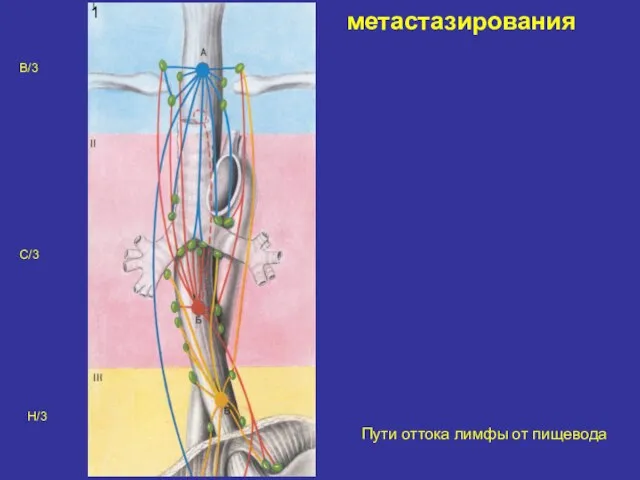
- 17. метастазирования Пути оттока лимфы от пищевода 1 В/3 С/3 Н/3
- 18. Клиническая картина ● Симптомы, характерные для поражения пищевода: II IV ♦ Дисфагия (затруднённое глотание). Стойкая дисфагия
- 19. Клиническая картина ♦ Гнилостный запах изо рта указывает длительную задержку пищи в расширенном супрастенотическом отделе пищевода
- 20. Клиническая картина ♦ Б. В. Петровский больных РП подразделяет на 3 группы: У больных первой группы
- 21. Диагностика ● Рентгенконтрастное исследование позволяет определить локализацию и протяжённость оп. Ro- признаки: - нарушение структуры рельефа
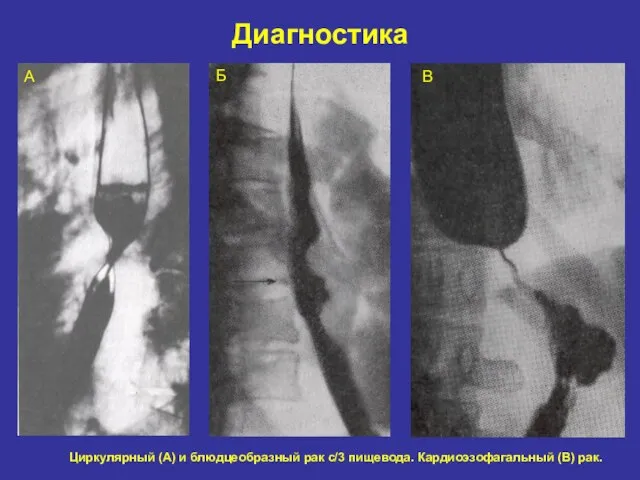
- 22. Диагностика А Б В Циркулярный (А) и блюдцеобразный рак с/3 пищевода. Кардиоэзофагальный (В) рак.
- 23. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ♦ Ахлалазия (кардиоспазм) - болеют лица молодого и среднего возраста. Анамнез длительный. Симптом дисфагия
- 24. Хирургическое лечение Хирургическое вмешательство, как основной метод лечения при раке пищевода проводиться у 27,3% больных. Послеоперационная
- 25. Хирургическое лечение ♦ Операционные доступы (а) Правосторонняя торакотомия - При раке среднегрудного и верхнегрудного отделов пищевода
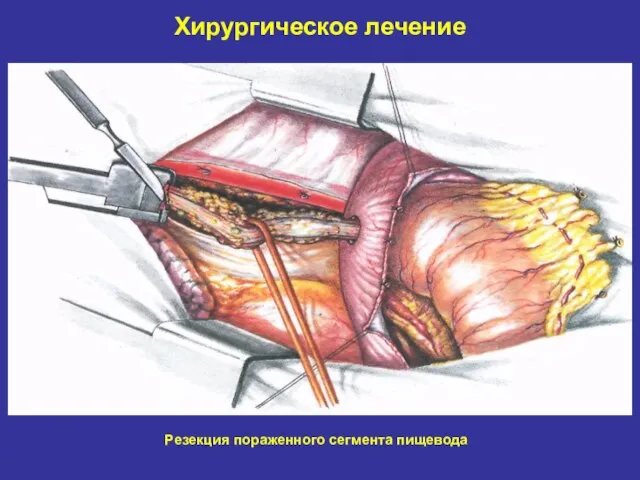
- 26. Хирургическое лечение Резекция пораженного сегмента пищевода
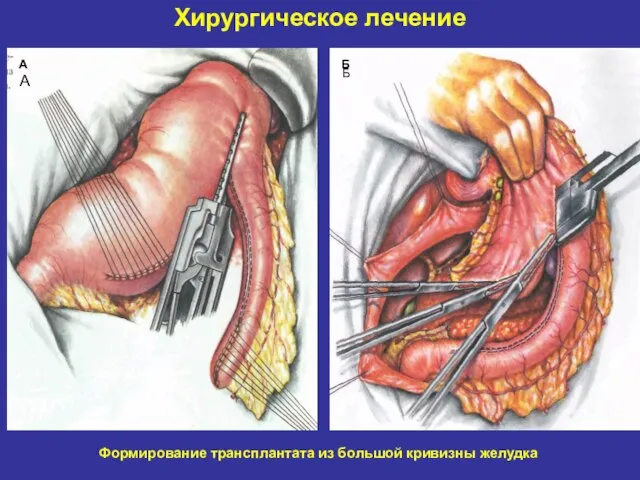
- 27. Хирургическое лечение А А Б Б Формирование трансплантата из большой кривизны желудка
- 28. Хирургическое лечение Прошивание конца пищевода и трансплантата
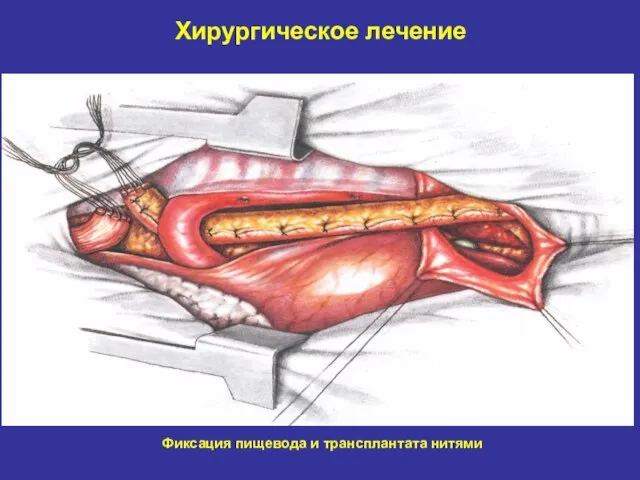
- 29. Хирургическое лечение Фиксация пищевода и трансплантата нитями
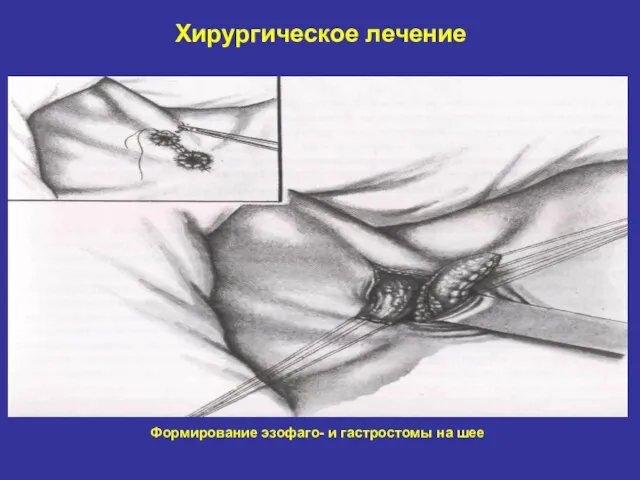
- 30. Хирургическое лечение Формирование эзофаго- и гастростомы на шее
- 31. Результаты ● Результаты. По данным В.В.Двойрина с соавт. (1992, 1993), абсолютное число заболевших раком пищевода в
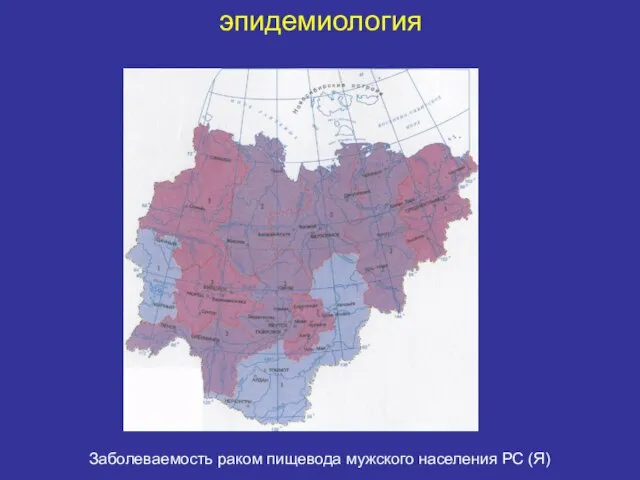
- 32. эпидемиология Заболеваемость раком пищевода мужского населения РС (Я)
- 34. Скачать презентацию





















 Реакция отторжения трансплантата
Реакция отторжения трансплантата ҚР Қоғамдық денсаулық сақтау мамандарын дайындаудағы білім беру стандарттарының мәселелері және оларды жетілдіруге бағытталған
ҚР Қоғамдық денсаулық сақтау мамандарын дайындаудағы білім беру стандарттарының мәселелері және оларды жетілдіруге бағытталған Индивидуальный подбор лекарственных средств
Индивидуальный подбор лекарственных средств Разгибательные вставления головки плода
Разгибательные вставления головки плода Первая доврачебная помощь
Первая доврачебная помощь Функциональная диагностика в кардиологии
Функциональная диагностика в кардиологии Электролиты, микроэлементы
Электролиты, микроэлементы Основы лечебного классического массажа
Основы лечебного классического массажа Симптомы и синдромы при артериальной гипертензии и гипотензии. Гипертонические кризы. Синдром поражения миокарда
Симптомы и синдромы при артериальной гипертензии и гипотензии. Гипертонические кризы. Синдром поражения миокарда Роль и место Минздрава РФ в структуре государственных органов
Роль и место Минздрава РФ в структуре государственных органов Первая помощь при несчастных случаях на производстве
Первая помощь при несчастных случаях на производстве Профилактика онкологических заболеваний
Профилактика онкологических заболеваний Евпаторийский медицинский колледж
Евпаторийский медицинский колледж Лекарства
Лекарства Организация трансфузионной помощи. Донорство
Организация трансфузионной помощи. Донорство Карієс у школярів різних вікових груп
Карієс у школярів різних вікових груп СПИД – сведи вероятность к нулю!
СПИД – сведи вероятность к нулю! Лихорадка. Биологическая роль лихорадки
Лихорадка. Биологическая роль лихорадки Диагностические возможности гемосканирования как метода доклинической диагностики
Диагностические возможности гемосканирования как метода доклинической диагностики Polski Czerwony Krzyż
Polski Czerwony Krzyż Липиды. Классификация липоидов
Липиды. Классификация липоидов Здоровый образ жизни
Здоровый образ жизни Оценка нарушения функции дыхательной системы в практике МСЭ
Оценка нарушения функции дыхательной системы в практике МСЭ Дерматологический статус. Задачи
Дерматологический статус. Задачи Кампилобактериоз. История и распространение
Кампилобактериоз. История и распространение Внимание. Память. Запоминание
Внимание. Память. Запоминание Патологическая анатомия острых и хронических форм верхушечного периодонтита
Патологическая анатомия острых и хронических форм верхушечного периодонтита Атом энергиясын бейбіт мақсатта пайдалану. Радиоактивті изотоптар мен иондаушы сәулелер көздерін медицинада қолдану
Атом энергиясын бейбіт мақсатта пайдалану. Радиоактивті изотоптар мен иондаушы сәулелер көздерін медицинада қолдану