Содержание
- 2. ТЕМАТИКА ЛЕКЦИИ: Методы обследования больных в нефрологии. Определение понятия "гломерулонефрит". Причины. Этиология заболевания. Клинические проявления. Принципы
- 3. Лабораторные методы можно разделить на количественные пробы и пробы для исследования функции почек (функциональные). Обследование начинается
- 4. Лабораторные методы Функциональные пробы Проба Зимницкого Проба с сухоедением, или проба на концентрацию Проба Реберга
- 5. Инструментальные методы Обзорный снимок мочевой системы Внутривенная урография (экскреторная и инфузионная) Ретроградная пиелография Изотопная ренография Ангиография
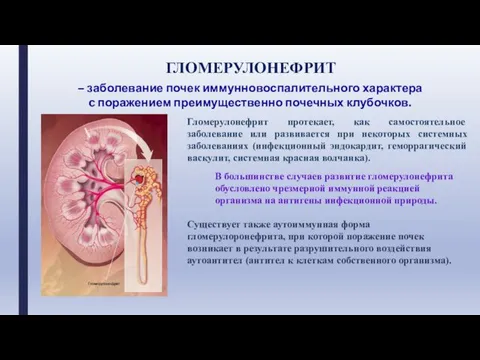
- 6. ГЛОМЕРУЛОНЕФРИТ – заболевание почек иммунновоспалительного характера c поражением преимущественно почечных клубочков. Гломерулонефрит протекает, как самостоятельное заболевание
- 7. ГЛОМЕРУЛОНЕФРИТ Распространенность гломерулонефрита Гломерулонефрит занимает второе место среди приобретенных заболеваний почек у детей после инфекций мочевыводящих
- 8. ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Причины гломерулонефрита Причиной развития гломерулонефрита обычно является острая или хроническая стрептококковая инфекция (ангина, пневмония,
- 9. СИМПТОМЫ Симптомы острого диффузного гломерулонефрита появляются спустя 1-3 недели после инфекционного заболевания, обычно вызванного стрептококками (ангина,
- 10. ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ
- 11. При остром гломерулонефрите наблюдается уменьшение диуреза в первые 3-5 суток от начала заболевания. Затем количество выделяемой
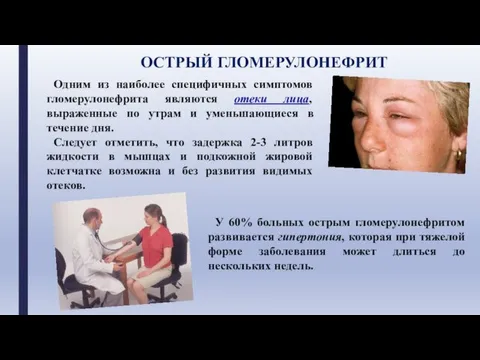
- 12. Одним из наиболее специфичных симптомов гломерулонефрита являются отеки лица, выраженные по утрам и уменьшающиеся в течение
- 13. Выделяют два основных варианта течения острого гломерулонефрита: типичный (циклический). Характерно бурное начало и значительная выраженность клинических
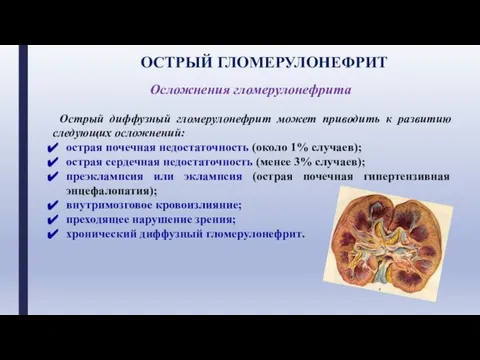
- 14. Осложнения гломерулонефрита Острый диффузный гломерулонефрит может приводить к развитию следующих осложнений: острая почечная недостаточность (около 1%
- 15. Диагностика Постановка диагноза «острый гломерулонефрит» производится на основании анамнеза (недавно перенесенное инфекционное заболевание), клинических проявлений (отеки,
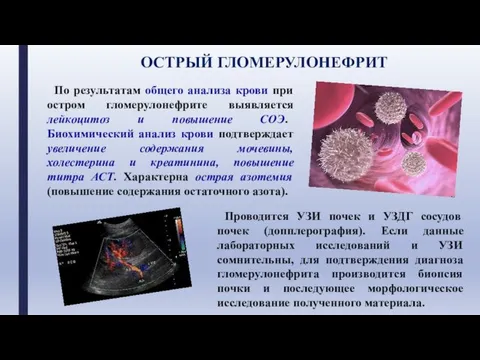
- 16. По результатам общего анализа крови при остром гломерулонефрите выявляется лейкоцитоз и повышение СОЭ. Биохимический анализ крови
- 17. ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Лечение Строгий постельный режим, избегание переохлаждений. В первые дни в питании резко ограничивается поваренная
- 18. ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Лечение 4) В качестве иммунодепрессивной терапии при отсутствии артериальной гипертензии, затянувшемся течении заболевания, а
- 19. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Хронический гломерулонефрит - различные по этиологии и патоморфологии первичные гломерулопатии, сопровождающиеся воспалительными и деструктивными
- 20. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Причины Хронизация и прогрессирование заболевания может являться следствием неизлеченного острого гломерулонефрита. Также встречаются случаи
- 21. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Причины А ТАКЖЕ могут быть: наследственная предрасположенность (дефекты в системе клеточного иммунитета или комплемента)
- 22. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ В этиопатогенетическом отношении выделяют инфекционно-иммунные и неинфекционно-иммунные варианты хронического гломерулонефрита. По патоморфологической картине обнаруживаемых
- 23. Выделяется следующие формы хронического гломерулонефрита: нефротический (преобладают мочевые симптомы); гипертонический (отмечается повышение артериального давления, мочевой синдром
- 24. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Симптоматика хронического гломерулонефрита обусловлена клинической формой заболевания. Симптомы Латентная форма хронического гломерулонефрита встречается у
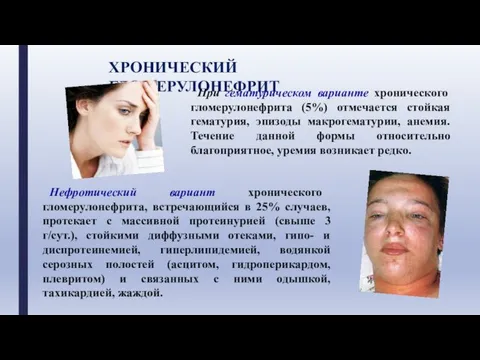
- 25. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ При гематурическом варианте хронического гломерулонефрита (5%) отмечается стойкая гематурия, эпизоды макрогематурии, анемия. Течение данной
- 26. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Гипертензионная форма хронического гломерулонефрита развивается в 20% наблюдений и протекает с артериальной гипертонией при
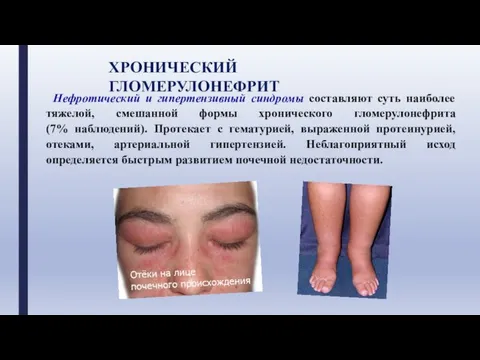
- 27. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Нефротический и гипертензивный синдромы составляют суть наиболее тяжелой, смешанной формы хронического гломерулонефрита (7% наблюдений).
- 28. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Диагностика Ведущими критериями диагностики хронического гломерулонефрита служат клинико-лабораторные данные. При сборе анамнеза учитывается факт
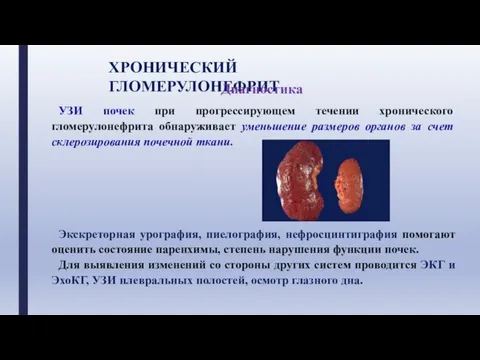
- 29. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Диагностика УЗИ почек при прогрессирующем течении хронического гломерулонефрита обнаруживает уменьшение размеров органов за счет
- 30. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Особенности ухода и терапии при хроническом гломерулонефрите диктуются клинической формой заболевания, скоростью прогрессирования нарушений
- 31. ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Лечение Медикаментозное лечение хронического гломерулонефрита складывается из иммуносупрессивной терапии глюкокортикостероидами, цитостатиками, НПВС; назначения антикоагулянтов
- 32. ГЛОМЕРУЛОНЕФРИТ Сестринский уход за пациентом Именно от правильных действий медицинской сестры в большей мере зависят комфортность
- 34. Скачать презентацию



















 Трипаносомозы. Африканский сонная болезнь. Американский болезнь шагаса
Трипаносомозы. Африканский сонная болезнь. Американский болезнь шагаса История развития реабилитации
История развития реабилитации Кисты и свищи поджелудочной железы, классификация, диагностика, методы лечения
Кисты и свищи поджелудочной железы, классификация, диагностика, методы лечения Неопухолевая патология почек
Неопухолевая патология почек Инфекция и как с ней бороться
Инфекция и как с ней бороться Кровотечения. Остановка кровотечений
Кровотечения. Остановка кровотечений Диагностика геморрагических диатезов у детей
Диагностика геморрагических диатезов у детей Васкулиты системные
Васкулиты системные Выделение. Строение и работа почек
Выделение. Строение и работа почек Анатомия сердца
Анатомия сердца Avoiding stress
Avoiding stress Всемирный день борьбы со СПИДом. СПИД и его профилактика
Всемирный день борьбы со СПИДом. СПИД и его профилактика Иммунология как наука. История развития иммунологии. Понятие иммунитет. Виды иммунитета
Иммунология как наука. История развития иммунологии. Понятие иммунитет. Виды иммунитета Ожирение
Ожирение Основные правила составления тестовых заданий. Типичные дефекты при составлении тестовых заданий
Основные правила составления тестовых заданий. Типичные дефекты при составлении тестовых заданий Классификация желтухи новорожденных по механизму заболеваний
Классификация желтухи новорожденных по механизму заболеваний Жүрек, артериялар және веналар қабырғалар құрылысының адам жасына қарай ерекшеліктері
Жүрек, артериялар және веналар қабырғалар құрылысының адам жасына қарай ерекшеліктері Пульпа
Пульпа Основы правильного питания
Основы правильного питания Некротическая флегмона новорожденных
Некротическая флегмона новорожденных Пломбировочные материалы в стоматологии
Пломбировочные материалы в стоматологии Временное телогеновое выпадение волос. Андрогенетическая алопеция
Временное телогеновое выпадение волос. Андрогенетическая алопеция Патофизиология нервной системы
Патофизиология нервной системы Проктология
Проктология Эмфизематозный карбункул (Gangrena emphysematosa, эмкар)
Эмфизематозный карбункул (Gangrena emphysematosa, эмкар) Этика общения с инвалидами
Этика общения с инвалидами Иммуногенетика. Занятие №3
Иммуногенетика. Занятие №3 Бауыр құрамындағы гликогенді сапалық реакция бойынша анықтау
Бауыр құрамындағы гликогенді сапалық реакция бойынша анықтау