Содержание
- 2. Источник: Росстат (www.gks.ru), сборник «Демографический ежегодник России» за 2006-2014 гг.) Смертность от заболеваний печени/100000 населения
- 3. Динамика Развитие программы ОТП в ФНЦТИО им. ак. В.И. Шумакова по периодам
- 4. 1963 г - T. Старзл – первая трансплантация в США, Денвер 1968 г – Sir Roy
- 5. Донорство Условия: Доноры с констатированной смертью мозга (Brain death). 2. Живые (родственные) доноры (Ю-В Азия –
- 6. Донорство Анамнез жизни АВ0-идентичность Или совместимость, HLA – типирование, Cross-match Индекс Кетле, Формула Chabe Серологическое, Гематологическое,
- 7. Основные заболевания, ведущие к трансплантации печени в Европе (01.1988–12.2011) Показания к трансплантации печени
- 8. Шкала Чайлд-Пью А – 5-6 баллов (низкий операционный риск) – компенсированный цирроз В – 7-9 баллов
- 9. Model for End-Stage Liver Disease M = MELD B – билирубин общий, мг/дл М – МНО
- 10. Противопоказания Абсолютные: СПИД; внепечёночное распространение злокачественных опухолей; активная внепеченочная инфекция (туберкулез и другие); активный алкоголизм; психические
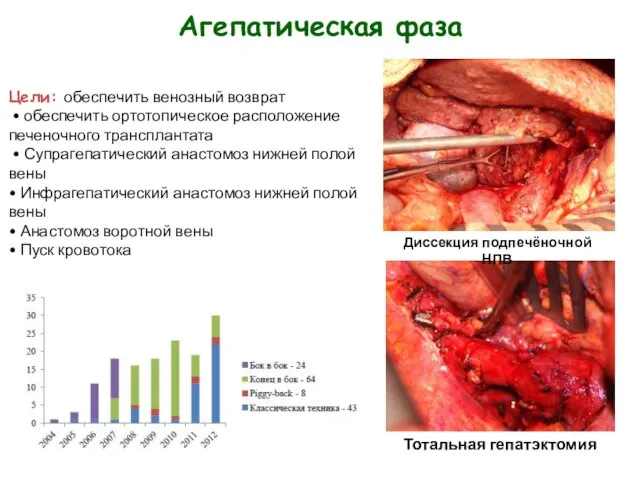
- 11. I. Преангепатическая фаза. Мобилизация поражённой печени II. Агепатическая фаза: обеспечение венозного возврата III. Постангепатическая фаза. Значимые
- 12. Преангепатическая фаза. Гепатэктомия. Доступ: билатеральный субкостальный + срединная стернотомия. Преангепатическая фаза. Мобилизация поражённой печени Выделение нижней
- 13. «Классическая» и Piggyback техники НПВ реципиента сохраняется на всем протяжении Гепатэктомия с удалением части НПВ
- 14. Агепатическая фаза Цели: обеспечить венозный возврат • обеспечить ортотопическое расположение печеночного трансплантата • Супрагепатический анастомоз нижней
- 15. Анастамозирование портальных вен Стандартный анастамоз конец-в-конец В случае невозможности создания анастамоза (тромбоз, повреждение вены, может быть
- 16. Постангепатическая фаза. Наложение артериальных анастамозов Цель: создание артериальных и биллиарных анастамозов.
- 17. Билиарная реконструкция Гепато-еюностомия по типу Roux-Y Конец-в-конец и в бок-в-бок
- 18. Имплантация донорской печени А – печень B – желчный пузырь С – толстая кишка D –
- 19. Окончательный вид импланитрованной печени 1- верхний (поддиафрагмальный) кава-кавальный анастамоз 2 - нижний (подпеченочный) кава - кквальный
- 20. Иммуносупрессия «Иммуносупрессивная терапия - это искусство балансирования между токсичностью и отторжением» (С)
- 21. Протокол трехкомпонентной иммуносупрессии с индукцией после трансплантации печени Схема иммуносупрессии при ТП
- 22. 5летняя выживаемость реципиентов трансплантатов печени ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ Национальные клинические рекомендации, 2013 г
- 23. Сосудистые сложнения после ТП
- 24. Несосудистые осложнения После ТП Билиарные Стриктуры leak ЖКБ Билома Рецидив основного заболевания Гепатиты В\С Гепато- целлулярный
- 25. Клинический случай Портоэнтеростомия по Касаи Порок развития желчевыводящих путей. Билиарная атрезия. Клинический случай Пациентка К., 6
- 26. УЗИ 06.2012: гепатоспленомегалия, неровность контуров печени, повышение эхогенности печени, портальная гипертензия Оперативное вмешательство (06.08.2012 г) гепатэктомия
- 27. Послеоперационные рубцы Плановое обследование 2015г. УЗИ от 30.11.15: 2 гиперэхогенных очага в трансплантате, при в\в контрастировании
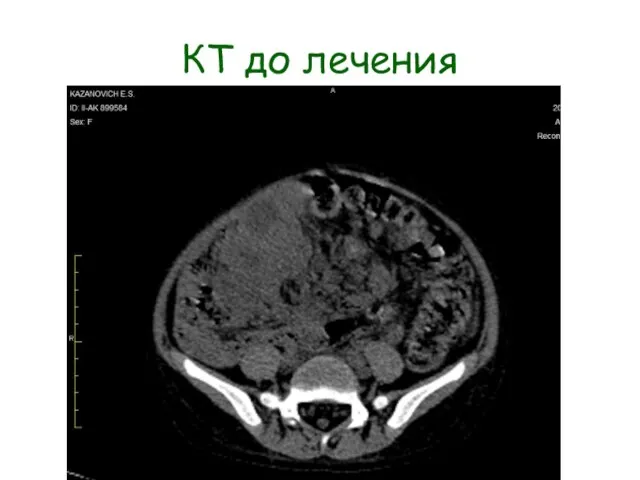
- 28. Жалобы: увеличение размеров живота, уплотнение в нижней его трети. МСКТ: КТ-картина объемного образования брюшной полости с
- 29. КТ до лечения
- 30. Посттрансплантационные лимфопролиферативные заболевания Вторая по частоте причина возникновения злокачественных новообразований после траснплантаций солидных органов Встречается в
- 31. Лимфома Беркитта Лимфома Беркитта – неходжкинская лимфома очень высокой степени злокачественности, происходящая из В-лимфоцитов вследствие цитопатического
- 32. КТ после лечения
- 34. Скачать презентацию





























 Профилактика употребления ПАВ в подростковой среде
Профилактика употребления ПАВ в подростковой среде Буллезный дерматоз. Пузырчатка
Буллезный дерматоз. Пузырчатка Уход за колостомой
Уход за колостомой Заболевания надпочечников. Феохромоцитома. Гиперальдостеронизм. Синдром Иценко-Кушинга
Заболевания надпочечников. Феохромоцитома. Гиперальдостеронизм. Синдром Иценко-Кушинга Эндоскопические методы в диагностике и лечении ЖКК. Желудочно-кишечные кровотечения из верхних отделов пищеварительного тракта
Эндоскопические методы в диагностике и лечении ЖКК. Желудочно-кишечные кровотечения из верхних отделов пищеварительного тракта Университетская ветеринарная клиника - традиции и инновации на страже здоровья ваших любимцев
Университетская ветеринарная клиника - традиции и инновации на страже здоровья ваших любимцев Общие вопросы клинической фармакологии
Общие вопросы клинической фармакологии Технология приготовления липосомальных форм лекарственных препаратов и их применение
Технология приготовления липосомальных форм лекарственных препаратов и их применение Микроорганизмдердің алуан түрлілігі. Бактериялар, ашытқы саңырауқұлақтары, актиномицеттердің ерекшеліктері
Микроорганизмдердің алуан түрлілігі. Бактериялар, ашытқы саңырауқұлақтары, актиномицеттердің ерекшеліктері Разработка и реализация программы профилактики и коррекции синдрома эмоционального выгорания
Разработка и реализация программы профилактики и коррекции синдрома эмоционального выгорания Особенности функционирования иммунной системы при беременности
Особенности функционирования иммунной системы при беременности Обоснованность повода вызова I категории срочности: «боли в сердце»
Обоснованность повода вызова I категории срочности: «боли в сердце» Аралас тамақтандыру
Аралас тамақтандыру Желтухи у новорожденных
Желтухи у новорожденных Как защититься от коронавируса 2019-nCoV
Как защититься от коронавируса 2019-nCoV Алдын алу және эпидемияға қарсы шаралар қағидалары
Алдын алу және эпидемияға қарсы шаралар қағидалары Профилактика наркомании и токсикомании
Профилактика наркомании и токсикомании Ісіктерге қарсы дәрілік заттар
Ісіктерге қарсы дәрілік заттар Гипотеза. ИСПОЛНИТЕЛЬ
Гипотеза. ИСПОЛНИТЕЛЬ История развития конфликтологии
История развития конфликтологии Биологиялық мембраналардың қызметтері
Биологиялық мембраналардың қызметтері Қазақстан Республикасында 12-17 жасар жасөспірімдерді коронавирустық инфекцияға қарсы вакцинациялауды Комирнати
Қазақстан Республикасында 12-17 жасар жасөспірімдерді коронавирустық инфекцияға қарсы вакцинациялауды Комирнати Ранение сосудов в мирное и военное время
Ранение сосудов в мирное и военное время Острая ревматическая лихорадка, хроническая ревматическая болезнь сердца
Острая ревматическая лихорадка, хроническая ревматическая болезнь сердца Толақандылық. Артериальды толақандылық. Венозды толақандылық. Ишемия. Қан ағу. Плазморрагия. Стаз
Толақандылық. Артериальды толақандылық. Венозды толақандылық. Ишемия. Қан ағу. Плазморрагия. Стаз Реанимация и интенсивная терапия острых отравлений. Особенности реанимационного пособия при несчастных случаях
Реанимация и интенсивная терапия острых отравлений. Особенности реанимационного пособия при несчастных случаях Здоровый образ жизни. Профилактическое направление здравоохранения. Виды профилактики
Здоровый образ жизни. Профилактическое направление здравоохранения. Виды профилактики Ботуллизм барысында жүргізілетін іс-шаралар алгоритмі және негіздері
Ботуллизм барысында жүргізілетін іс-шаралар алгоритмі және негіздері