Содержание
- 2. ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ Кашель (основные причины) Непродуктивный (сухой): – вирусные инфекции; –
- 3. Одышка. Экспираторная. Инспираторная. Смешанная (основные причины) Легочные: – БА; – ХОБЛ; – пневмания; – эмфизема легких;
- 4. ОСНОВНЫЕ ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ Дистанционные хрипы (основные причины) – БА; Боль в грудной
- 5. При осмотре грудной клетки оценивают: – симметричность; – дыхательную экскурсию; – показатели дыхания; – тип Симметричность
- 6. Тип грудной клетки Конституциональные формы • нормостеническая • гиперстеническая • астеническая Патологические формы • эмфизематозная •
- 7. Патологические типы дыхания – дыхание Чейн–Стокса – глубина дыхания постепенно нарастает, но спустя около 10 дыхательных
- 8. ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ При пальпации грудной клетки оценивают: – симметричность дыхательных движений; – резистентность; – голосовое
- 9. Голосовое дрожание Определяется на симметричных участках грудной клетки Усиление (уплотнение легочной ткани): – пневмонии; – инфаркт
- 10. Спирометрия Спирометрия – способ изучения жизненной ёмкости лёгких (ЖЕЛ), представляющую собой объём воздуха, который можно полностью
- 11. Спирометрия Кроме ЖЕЛ, проводят измерение и других дыхательных объёмов. Наиболее распространено определение дыхательного воздуха (объём воздуха
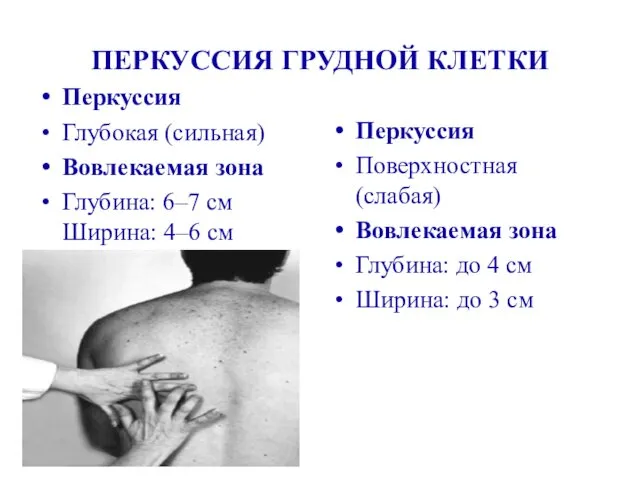
- 12. ПЕРКУССИЯ ГРУДНОЙ КЛЕТКИ Перкуссия Глубокая (сильная) Вовлекаемая зона Глубина: 6–7 см Ширина: 4–6 см Перкуссия Поверхностная
- 13. Техника перкуссии грудной клетки Топографическая Цель: определение границ органов Правила проведения: – производится по топографическим линиям;
- 14. Характеристика перкуторного звука над легкими
- 15. Топографические линии ТОПОГРАФИЧЕСКАЯ ПЕРКУССИЯ
- 16. ТОПОГРАФИЧЕСКАЯ ПЕРКУССИЯ
- 18. АУСКУЛЬТАЦИЯ ЛЕГКИХ Основные дыхательные шумы: – везикулярное дыхание; – бронхиальное дыхание; – бронховезикулярное дыхание
- 19. Проекция основных дыхательных шумов на грудную клетку в норме
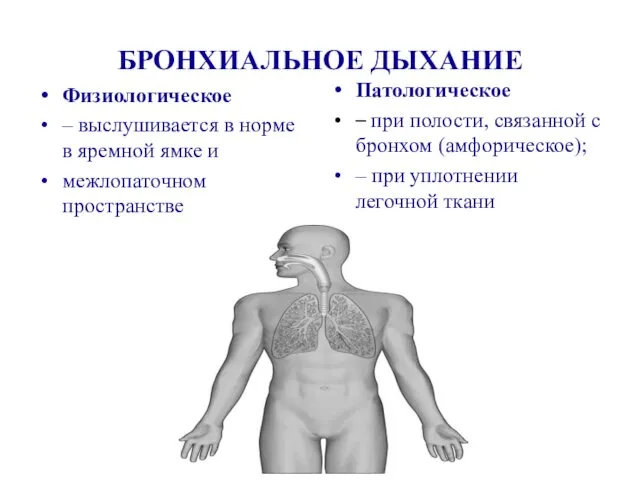
- 20. БРОНХИАЛЬНОЕ ДЫХАНИЕ Физиологическое – выслушивается в норме в яремной ямке и межлопаточном пространстве Патологическое – при
- 21. ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ Физиологическое Ослабление – ожирение; – развитая мускулатура Усиление – пуэрильное дыхание; – тонкая грудная
- 22. Соотношение вдоха и выдоха при различных типах дыхания
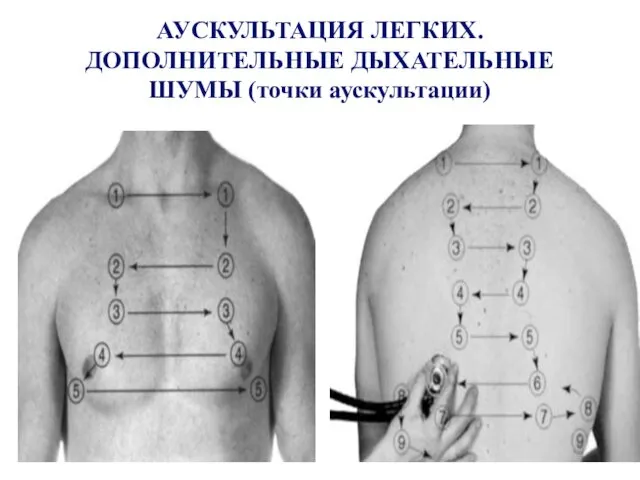
- 23. АУСКУЛЬТАЦИЯ ЛЕГКИХ. ДОПОЛНИТЕЛЬНЫЕ ДЫХАТЕЛЬНЫЕ ШУМЫ (точки аускультации)
- 24. Аускультация. ХРИПЫ Место образования – бронхи. Возникают при передвижении в воздухоносных путях жидких и полужидких масс.
- 25. Хрипы Сухие: – возникают при скоплении вязкого секрета на поверхности слизистой оболочки брон- хов, ее отеке,
- 26. Аускультация 2. Крепитация: – образуется в альвеолах; – выслушивается на высоте вдоха; – не изменяется при
- 27. СИНДРОМ БРОНХОЛЕГОЧНОЙ ИНФЕКЦИИ Причины: – инфекции верхних дыхательных путей (отиты, синуситы, тонзиллиты); – острый бронхит, обострение
- 28. СИНДРОМ БРОНХОЛЕГОЧНОЙ ИНФЕКЦИИ Маркеры воспаления: – повышение температуры тела; – увеличение лейкоцитов крови более 9,0109 л-1;
- 29. СИНДРОМ УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ Анатомический субстрат – значи- тельное уменьшение или полное исчезновение воздушности легоч- ной
- 30. ПЛЕВРАЛЬНЫЙ СИНДРОМ Понятие плеврального синдрома включает в себя: 1. Сухой плеврит 2. Гидроторакс – синдром скопления
- 31. ПЛЕВРАЛЬНЫЙ СИНДРОМ СИНДРОМ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ По составу жидкости различают: Экссудат – воспалительная жидкость,
- 32. ПЛЕВРАЛЬНЫЙ СИНДРОМ СИНДРОМ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ Диагностические признаки Жалобы – одышка Осмотр – сглаженность
- 33. Синдром скопления воздуха в плевральной полости (пневмоторакс) Причины – разрыв висцеральной плевры (буллезная эмфизема, опорожнившийся абсцесс,
- 34. ПЛЕВРАЛЬНЫЙ СИНДРОМ Гидропневмоторакс – одновременное наличие жидкости и газа в плевральной полости Диагностические признаки: Перкуссия –
- 35. БРОНХООБСТРУКТИВНЫЙ СИНДРОМ Причины: – Хронический обструктивный бронхит – Эмфизема легких – БА Методы исследования функции внешнего
- 36. СИНДРОМ ГИПЕРВОЗДУШНОСТИ ЛЕГОЧНОЙ ТКАНИ Анатомический субстрат: – снижение эластической тяги легких; – экспираторный коллапс терминальных бронхиол;
- 37. СИНДРОМ ГИПЕРВОЗДУШНОСТИ ЛЕГОЧНОЙ ТКАНИ Эмфизема легких: – первичная; – вторичная Причины: – частый кашель (хронический бронхит);
- 38. СИНДРОМ ПОЛОСТИ В ЛЕГКОМ Причины: – абсцесс легкого; – абсцедирующая пневмония или инфаркт легкого; – кавернозный
- 39. СИНДРОМ ПОЛОСТИ В ЛЕГКОМ Рентгенологическая картина: характерно наличие ограничен- ного затемнения округлой формы, как правило, на
- 40. СИНДРОМ ОБСТРУКТИВНОГО АПНОЭ ВО СНЕ Причины развития эпизодов апноэ: 1. Центральные: – нарушение центральной регуляции дыхания
- 41. СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ Патофизиологический механизм – нарушение газового состава крови Причины ДН: • вентиляционные нарушения; –
- 42. СИНДРОМ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ Классификация ДН По нарушению ФВД 1. Обструктивнй тип (снижние ОФВ1): – хронический обструктивный
- 43. СИНДРОМ ХРОНИЧЕСКОГО ЛЕГОЧНОГО СЕРДЦА Определение: сердечная недостаточность вследствие болезни легких Причины: – ХОБЛ (самая частая); –
- 44. ЛЕГОЧНАЯ ГИПЕРТОНИЯ Причины Легочные – идиопатическая ЛГ (старое название – первичная ЛГ) – вторичная ЛГ (хронические
- 45. ЛЕГОЧНАЯ ГИПЕРТОНИЯ Диагностические критерии – повышение систолического давления в легочной артерии более 30 мм рт.ст.; –
- 47. Скачать презентацию









































 Медицинские работники
Медицинские работники Беррес Фредерик Скиннер
Беррес Фредерик Скиннер Желудочно-кишечные кровотечения
Желудочно-кишечные кровотечения Организация работы медицинской сестры процедурного кабинета
Организация работы медицинской сестры процедурного кабинета Нарушения сердечного ритма
Нарушения сердечного ритма Симптомы поражения теменной доли
Симптомы поражения теменной доли Методы профилактики глазных заболеваний
Методы профилактики глазных заболеваний Психопатологическая семиотика
Психопатологическая семиотика Diphtheria
Diphtheria Средства для лечения сердечной недостаточности
Средства для лечения сердечной недостаточности Вирусные заболевания
Вирусные заболевания Диспансеризация 2017
Диспансеризация 2017 Первичный гиперальдостеронизм (синдром Конна). Синдром Иценко-Кушинга
Первичный гиперальдостеронизм (синдром Конна). Синдром Иценко-Кушинга Лекция № 14. Аллергия. ГНТ, ГЗТ. Особенности развития, методы диагностики. Иммунологическая толерантность
Лекция № 14. Аллергия. ГНТ, ГЗТ. Особенности развития, методы диагностики. Иммунологическая толерантность Синдром хронической усталости (СХУ)
Синдром хронической усталости (СХУ) Разработка программно-аппаратного комплекса для обработки и визуализации мозговых импульсов на основе нейроинтерфейса
Разработка программно-аппаратного комплекса для обработки и визуализации мозговых импульсов на основе нейроинтерфейса Анализ связи между эхокардиографическими проявлениями поражения сердца и частотой встречаемости фенотипических дисплазий
Анализ связи между эхокардиографическими проявлениями поражения сердца и частотой встречаемости фенотипических дисплазий МатемСРО3
МатемСРО3 Щитовидная железа
Щитовидная железа Тромбоз. Геморрагии
Тромбоз. Геморрагии Основные причины увеличения смертности в трудоспособном возрасте
Основные причины увеличения смертности в трудоспособном возрасте Микробиологическая диагностика туберкулёза
Микробиологическая диагностика туберкулёза Основы здорового образа жизни
Основы здорового образа жизни Гепатит. Признаки и симптомы
Гепатит. Признаки и симптомы Кулинария. Физиология питания
Кулинария. Физиология питания Заикание. Методика Ю.Б. Некрасовой
Заикание. Методика Ю.Б. Некрасовой Абстинентный синдром при употреблении препаратов конопли
Абстинентный синдром при употреблении препаратов конопли Кенеттен өлім. Жүрек-өкпе реанимациясын жүргізу ережелері
Кенеттен өлім. Жүрек-өкпе реанимациясын жүргізу ережелері