Содержание
- 2. Жёлтая лихорадка (ferbis flava) – острая вирусная природно-очаговая болезнь с трансмиссивной передачей возбудителя через укусы комаров,
- 3. Исторические данные Впервые жёлтая лихорадка была описана в 1648 году во время вспышки в Центральной Америке.
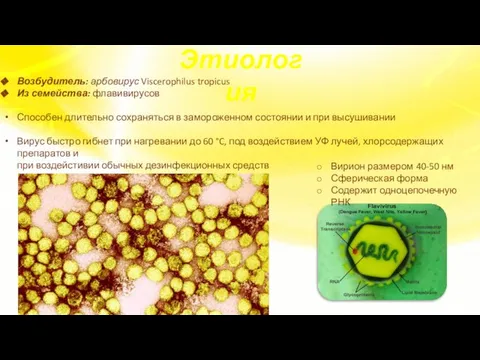
- 4. Возбудитель: арбовирус Viscerophilus tropicus Из семейства: флавивирусов Способен длительно сохраняться в замороженном состоянии и при высушивании
- 5. Эпидемиология Заболевание распространено в тропических и субтропических странах Центральной и Южной Америки, Африки В соответствии с
- 6. Патогенез Укус инфицированным комаром Репликация вируса в лимфатических элементах Поступление в кровь Распространение по всему организму
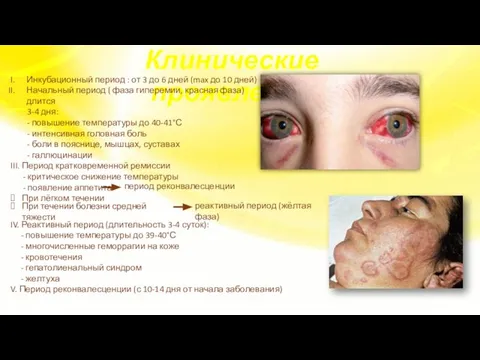
- 7. Клинические проявления Инкубационный период : от 3 до 6 дней (max до 10 дней) Начальный период
- 8. Диагностика Предварительный диагноз выставляется на основании: Прибытия или нахождения в эндемичном регионе Симптомов болезни («седловидная» или
- 9. Лабораторная диагностика Окончательный диагноз подтверждается специфическими лабораторными данными при исследовании крови подозрительного на желтую лихорадку пациента,
- 10. Дифференциальная диагностика Жёлтую лихорадку дифференцируют с : Гриппом Вирусными гепатитами Тропической малярией Желтушной формой лептоспироза Лихорадкой
- 11. Лечение Организационно-режимные мероприятия: госпитализация всех больных в стационар и строгий постельный режим! диета молочно-растительная с комплексом
- 12. Профилактика Проводят уничтожение комаров и мест их выплода, защиту от них помещений и использования индивидуальных средств
- 13. Риск смерти от желтой лихорадки значительно превышает риски, связанные с вакциной. Не следует вакцинировать следующие группы
- 15. Скачать презентацию










 Здоровье лиц пожилого и старческого возраста
Здоровье лиц пожилого и старческого возраста Инфекционная заболеваемость – социально-значимая и управляемая
Инфекционная заболеваемость – социально-значимая и управляемая Респираторлық дистресс синдромының клинико-лабораторлық көрінісі
Респираторлық дистресс синдромының клинико-лабораторлық көрінісі Скелет верхней конечности
Скелет верхней конечности Опухоли и лейкозы
Опухоли и лейкозы Лучевые методы исследования печени и желчевыводящих путей
Лучевые методы исследования печени и желчевыводящих путей Роль медицинской сестры по уходу за пациентами в послеоперационном периоде в хирургическом отделении больницы
Роль медицинской сестры по уходу за пациентами в послеоперационном периоде в хирургическом отделении больницы Ушибы и сотрясение, сдавление грудной клетки и
Ушибы и сотрясение, сдавление грудной клетки и Психиатриялық науқастарды тексеру әдістері
Психиатриялық науқастарды тексеру әдістері Упражнения для глаз
Упражнения для глаз Конструкции и материалы кардиостимуляторов LVAD и RVAD
Конструкции и материалы кардиостимуляторов LVAD и RVAD Введение в клиническую фармакологию
Введение в клиническую фармакологию Тошнота и рвота беременных
Тошнота и рвота беременных Неонатальный сепсис
Неонатальный сепсис Papillomavirus animals
Papillomavirus animals Аллергия. Механизмы развития аллергических реакций. Принципы диагностики и лечения аллергических заболеваний
Аллергия. Механизмы развития аллергических реакций. Принципы диагностики и лечения аллергических заболеваний Кариес. Клиника, диагностика, принципы лечения
Кариес. Клиника, диагностика, принципы лечения Ультразвуковая доплерография
Ультразвуковая доплерография Бронхиальная астма, хроническая обструктивная болезнь легких
Бронхиальная астма, хроническая обструктивная болезнь легких Инфекционная безопасность, классификация ИСМП. Выявление осложнений, регистрация ИСМП
Инфекционная безопасность, классификация ИСМП. Выявление осложнений, регистрация ИСМП Парафинотерапия. Озокеритотерапия
Парафинотерапия. Озокеритотерапия Антиатеросклеротические средства. Роль ингибиторов ПОЛ (антиоксидантов) в профилактике ишемии
Антиатеросклеротические средства. Роль ингибиторов ПОЛ (антиоксидантов) в профилактике ишемии Профилактика ВИЧ - инфекции
Профилактика ВИЧ - инфекции Нарушения ритма при ишемической болезни сердца (ИБС)
Нарушения ритма при ишемической болезни сердца (ИБС) Профилактика психической дезадаптации у старшеклассников: результаты реализации программы «Экзамен без стресса»
Профилактика психической дезадаптации у старшеклассников: результаты реализации программы «Экзамен без стресса» Питание при критических состояниях
Питание при критических состояниях Спирти та етери. Медико-біологічне значення
Спирти та етери. Медико-біологічне значення Первичная и вторичная профилактика ишемического инсульта
Первичная и вторичная профилактика ишемического инсульта