Содержание
- 2. Этиологические факторы Факторы риска (эндогенные) – предопределяют возможность развития заболевания - способность В-лимфоцитов к гиперпродукции IgE
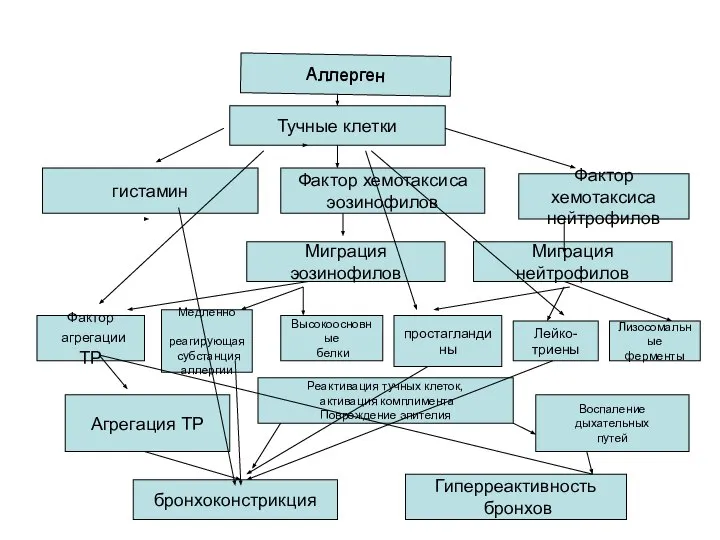
- 3. Тучные клетки гистамин Фактор хемотаксиса эозинофилов Фактор хемотаксиса нейтрофилов Миграция эозинофилов Миграция нейтрофилов Фактор агрегации ТР
- 4. В зависимости от степени тяжести выделяют 4 ступени заболевания - количество ночных и дневных приступов затруднения
- 5. III ступень: персистирующая астма средней степени тяжести – симптомы заболевания возникают ежедневно, в ночное время чаще
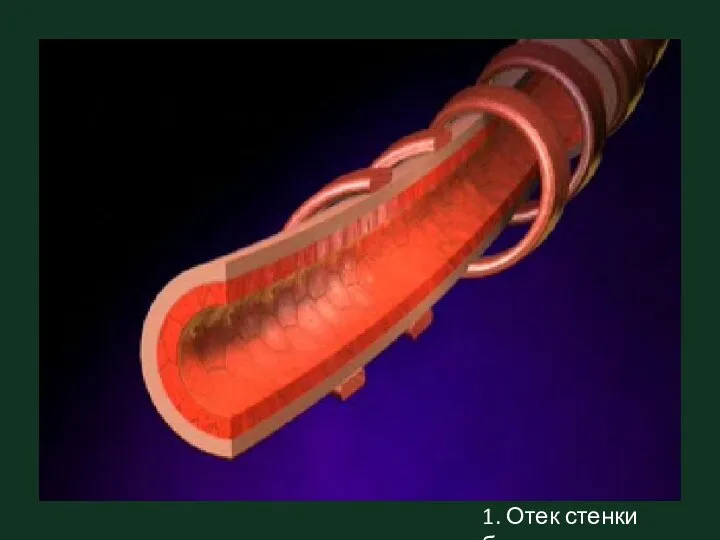
- 6. 1. Отек стенки бронха
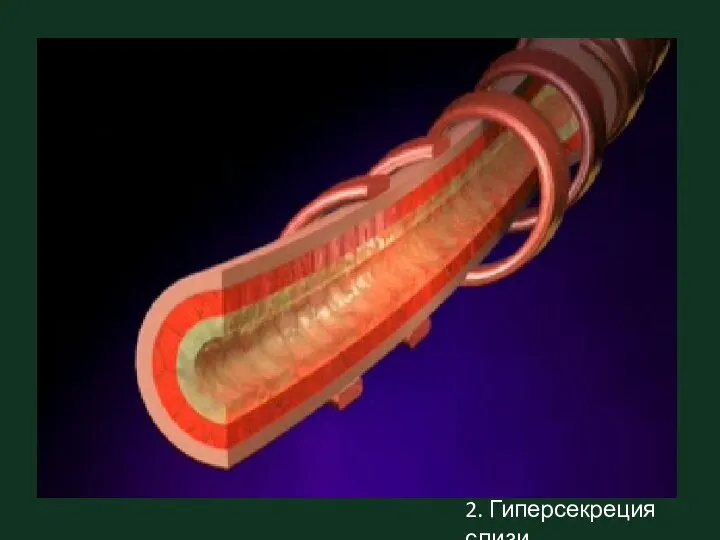
- 7. 2. Гиперсекреция слизи
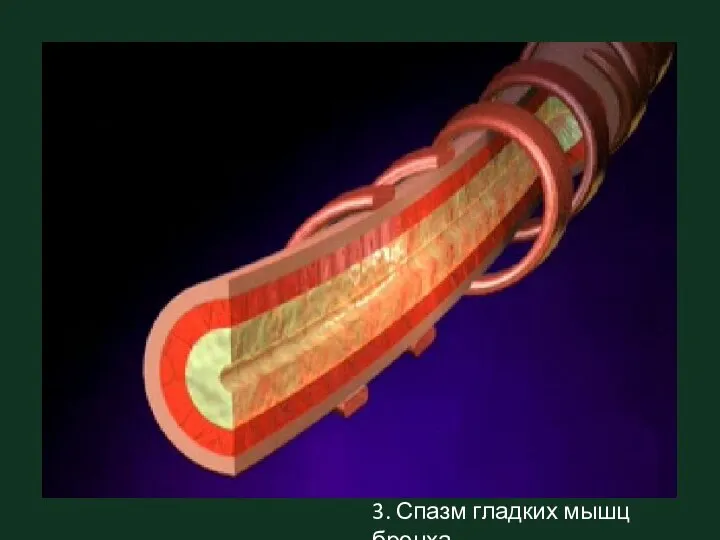
- 8. 3. Спазм гладких мышц бронха
- 9. Лабораторная диагностика бронхиальной астмы. - Исследование мокроты - спирали Куршмана (извитые сгустки слизи), кристаллы Шарко-Лейдена (продукты
- 10. GINA 2010 «…Целью лечения астмы является достижение контроля и поддержание контроля над заболеванием…» www.ginasthma.org
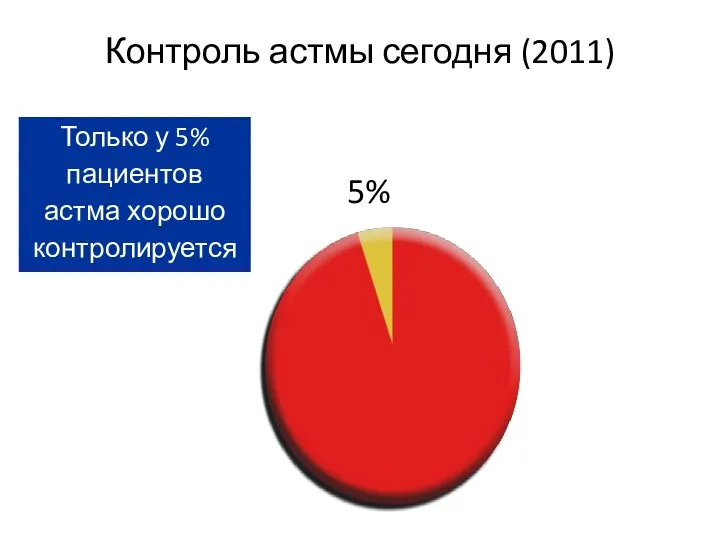
- 11. Контроль астмы сегодня (2011) контроль Только у 5% пациентов астма хорошо контролируется Rabe et al. Eur
- 12. КОНТРОЛИРУЕМАЯ АСТМА состояние, когда бронхиальная астма не имеет своих клинических проявлений на фоне лекарственной терапии, а
- 13. Лечение бронхиальной астмы. Средства для профилактики приступов заболевания (не купируют приступ удушья!) - стабилизаторы мембран тучных
- 14. Стабилизаторы мембран тучных клеток - снижают чувствительность тучных клеток к дегранулирующим агентам, - уменьшают активность эозинофилов,
- 15. Глюкокортикоиды блокируют синтез простагландинов и лейкотриенов, подавляют синтез и эффекты цитокинов, стимулируют созревание β-адренергических рецепторов клеток,
- 16. Антагонисты лейкотриеновых рецепторов – длительное использование снижает активность немедленной и замедленной фазы астматической реакции, уменьшает гиперреактивность
- 17. Адреномиметические препараты (селективные β2-адреномиметики) расслабляют гладкую мускулатуру бронхов во время немедленной астматической реакции, улучшают мукоцилиарный клиренс,
- 18. М-холиноблокаторы предотвращают действие ацетилхолина на м-холинергические рецепторы, (действие препарата начинается через 20-40 мин). целесообразно использование при
- 19. Препараты теофиллина (ксантины) уменьшают спазм гладкой мускулатуры, стимулируют синтез кортизола и катехоламинов, увеличивают активность Т-лимфоцитов супрессоров,
- 20. Ступень 1 (легкая интермиттирующая астма) – отсутствует базисная терапия, используются бронходилататоры для купирования приступов (препараты выбора
- 21. Ступень 3 (персистирующая астма средней степени тяжести) – базисная терапия: ингаляционные глюкокортикоиды по 800-2000 мкг/сут. Возможно
- 22. Ступень 1 Ступень 2 Ступень 3 Ступень 4 Ступень 5 GINA 2010: СТУПЕНИ ТЕРАПИИ Снижать *ИГКС:
- 24. Скачать презентацию
















 Многокоординатное устройство цифрового управления
Многокоординатное устройство цифрового управления Поведение потребителей
Поведение потребителей Аппараты по продаже воды
Аппараты по продаже воды HTML+CSS, верстка
HTML+CSS, верстка Национальный японский костюм
Национальный японский костюм Вишивка
Вишивка НАЛОГИ
НАЛОГИ История о швейной машинки
История о швейной машинки Лазер
Лазер История мировой и отечественной связи
История мировой и отечественной связи Аберрации
Аберрации Presentation National Culture of Ukraine
Presentation National Culture of Ukraine Показатели дыхания и регуляция
Показатели дыхания и регуляция  Особенности обучения учащихся 5-ого класса технике плавания кроль на груди
Особенности обучения учащихся 5-ого класса технике плавания кроль на груди 1
1 ПРОЕКТ «Символика резного декора деревянного дома». Дисциплина «Народный орнамент» специальность: 072601 «Декоративно-прикладное
ПРОЕКТ «Символика резного декора деревянного дома». Дисциплина «Народный орнамент» специальность: 072601 «Декоративно-прикладное  Топливо и химические реакции при его сгорании
Топливо и химические реакции при его сгорании Медальерное искусство
Медальерное искусство От чего зависит успех менеджера? Ключевые моменты
От чего зависит успех менеджера? Ключевые моменты  Перекрытия. Классификация перекрытий
Перекрытия. Классификация перекрытий Интеллектуальный марафон Внеурочная деятельность, 2 класс Автор: Фокина Лидия Петровна, учитель начальных классов МКОУ «СОШ
Интеллектуальный марафон Внеурочная деятельность, 2 класс Автор: Фокина Лидия Петровна, учитель начальных классов МКОУ «СОШ  Эра динозавров - презентация для начальной школы_
Эра динозавров - презентация для начальной школы_ Дисциплина «Теория обучения и воспитания. Часть 2. Теория обучения» Модуль 1. Лекция 3 Дидактические системы и модели обучения, фак
Дисциплина «Теория обучения и воспитания. Часть 2. Теория обучения» Модуль 1. Лекция 3 Дидактические системы и модели обучения, фак Общие закономерности филогенеза
Общие закономерности филогенеза  Responsive web design. Что это и как использовать Никита Лукьянец UX evangelist, nikital@microsoft.com skype:nikiluk
Responsive web design. Что это и как использовать Никита Лукьянец UX evangelist, nikital@microsoft.com skype:nikiluk International strategic management. (Lecture 3)
International strategic management. (Lecture 3) Основы философии Гегель Абсолютный идеализм Подготовили: Шалтаева Е. Ревидович Т.
Основы философии Гегель Абсолютный идеализм Подготовили: Шалтаева Е. Ревидович Т. Программирование на Ассемблере
Программирование на Ассемблере