Содержание
- 4. Девочка, 1 год 1 месяц. Дата рождения: 07.09.2007. Место жительства: г. Сарапул Дата заболевания: 29.10.2008. Дата
- 5. Диагноз СМП: Капилляротоксикоз? Менингококцемия? Диагноз при поступлении: Менингококковая инфекция? Геморрагический васкулит? Диагноз клинический: Менингококковая инфекция, гипертоксическая
- 6. Диагноз заключительный клинический: - основной: Менингококковая инфекция, гипертоксическая форма, менингококцемия. - осложнение: Синдром Уотерхауза-Фридериксена? Полиорганная недостаточность.
- 7. Диагноз патологоанатомический: Осн.: (А39.2) Менингококковая инфекция: менингококцемия (по данным клиники, морфологически: кожная геморрагическая сыпь с очагами
- 8. Осл.: Синдром Уотерхауза-Фридериксена: кровоизлияния в оба надпочечника по типу геморрагического пропитывания всех слоев, некротических изменений эндокриноцитов.
- 9. Девочка заболела остро вечером 29.10. около 21-22 часов с повышения температуры до 39ºС, появления выраженной интоксикации,
- 10. Осмотр врача СМП в 618: температура тела 37ºС, ЧДД 30 в минуту, ЧСС 128 в минуту,
- 11. Осмотр в приемном покое ЦРБ в 640: состояние тяжелое, температура 37,5ºС, ЧДД 42, ЧСС 120. В
- 12. Менингококковая инфекция – острое инфекционное заболевание человека, вызываемое менингококком и характеризующееся разнообразием клинических форм: от назофарингита
- 13. Актуальность: Отличия от других инвазивных инфекций: 1. Особые требования по организации медицинского обслуживания, по диагностике. 2.
- 14. 4. 1/3 – гипертоксические формы, приводящие к летальным исходам. 5. 80% заболевших – дети. 6. 1/4
- 15. Этиология: Возбудитель МИ – Neisseria meningitidis, Гр (-) диплококк, расположен внутри- и внеклеточно, вырабатывает эндо- и
- 16. Выделено 13 серотипов менингококка: наиболее изучены менингококки серогрупп А, В, С, Д, Х, W-135. Серогруппы А,
- 17. Эпидемиология: МИ – типичный антропоноз. Источник инфекции: - менингококконосители (2000 раз); - больные назофарингитом; - больные
- 18. Из-за нестойкости менингококка во внешней среде для заражения имеют значение: - длительность контакта; - скученность детей
- 19. Периодичность МИ с интервалом 8-10 лет. Причины: - смена возбудителя (в прежние годы – менингококк гр.
- 20. Возраст: МИ встречается в любом возрасте, 70-80% всех заболевших – дети до 14 лет, среди них
- 21. Патогенез: Основная роль: - возбудитель; - эндотоксин; - аллергизирующая субстанция.
- 22. Менингококконосительство – высокий уровень иммунологического барьера. Менингококковый назофарингит: - снижение местного иммунитета; - снижение резистентности организма.
- 23. Менингококцемия: • воздействие на эндотелий (микроциркуляторные расстройства): - спазм капилляров; - нарушение проницаемости. • изменение гемокоагуляции
- 24. Гипертоксические (молниеносные) формы: - резко выраженная эндотоксинемия (быстрый и массивный распад микробных клеток); - гиперсенсибилизация; -
- 25. Классификация менингококковой инфекции (В.И. Покровский и соавт., 1976) Локализованные формы: - менингококковое носительство - острый назофарингит
- 26. Клинические формы: Локализованные формы: Менингококконосительство: - нет клинических проявлений - 15-20 дней - неск. недель и
- 27. Менингококковый катаральный назофарингит: - tº 37,5-38ºC 2-3 дня; - острое начало; - першение в горле; -
- 28. заложенность носа; - бледность; - фарингит; - у детей раннего возраста – обильное слизистое или слизисто-гнойное
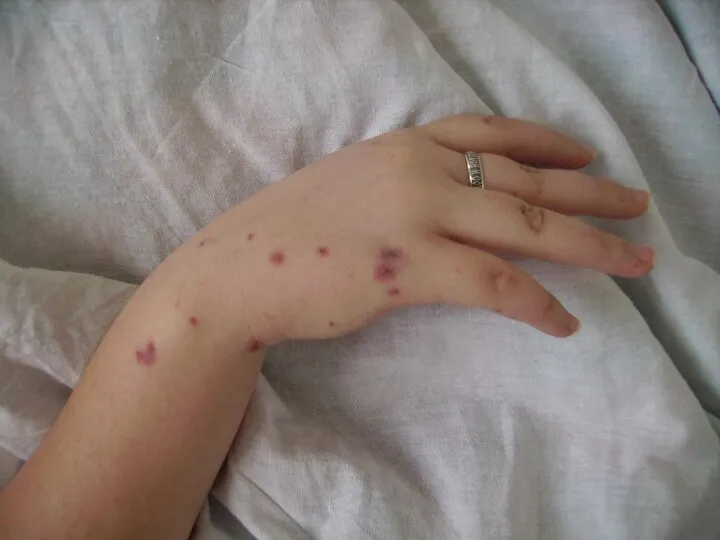
- 29. Генерализованные формы: Менингококцемия – 45% всех ГФ. • tº 39-40ºC 8-10 дней; • интоксикация; • вялость,
- 30. • экзантема: - геморрагическая звездчатая сыпь; - плотная, инфильтрированное основание; - не исчезает при надавливании; -
- 36. Гипертоксическая (сверхострая, молниеносная) форма: Измененная реактивность организма: - перенесенные незадолго до заболевания различные инфекции, травмы; -
- 40. Прогностически неблагоприятные признаки: 1. Ранний возраст детей – до 1 года. 2. Быстрое нарастание геморрагической сливной
- 41. 4. Низкое артериальное давление, плохо поддающееся коррекции гормонами. 5. Гипотермия. 6. Отсутствие менингита. 7. Отсутствие лейкоцитоза
- 42. Менингококцемия с ИТШ I степени (фаза «теплой нормотонии») состояние тяжелое, озноб, t 39-40ºС, возбуждение, бледность кожи,
- 43. ИТШ – II степень (фаза «теплой гипотонии») Состояние очень тяжелое, лицо и кожные покровы бледные с
- 44. ИТШ – III-IV степени (фаза «холодной гипотонии») Состояние критическое, нарушение сознания до комы, кожа синюшно-сероватого цвета,
- 45. Менингококковый менингит: • tº фебрильная; • сильная головная боль; • рвота; • гиперестезия.
- 46. Клинические проявления менингита: 1. общеинфекционные симптомы; 2. общемозговые симптомы (менингеальные, оболочечные); 3. нарушение состава СМЖ.
- 47. Признаки менингеального синдрома: 1. головная боль (чаще диффузная); 2. тошнота; 3. рвота (раздражение n. vagus); 4.
- 48. 5. Менингеальные симптомы: - ригидность мышц затылка; - Брудзинского: верхний, средний, нижний; - Кернига и другие
- 49. Диагностика: - обнаружение в нативном материале диплококков (бактериоскопия ликвора или препарата крови «толстая капля»); - характерный
- 50. Дифференциальный диагноз: • ММ с менингитами бактериальной этиологии: - пневмококк; - Hib; - стафилококк; • ММ
- 51. Лечение: Немедленная госпитализация! Лечение на догоспитальном этапе: - борьба с гипертермией; - предупреждение развития шока (гормоны);
- 52. Рекомендации по лечению больных менингококцемией на догоспитальном этапе Менингококцемия без ИТШ 1. Введение литической смеси: -
- 53. Менингококцемия с ИТШ I степени 1. Введение литической смеси: - Анальгин 50% - 0,1 мл/год жизни,
- 54. ИТШ – II степень 1. Гидрокортизон 30 мг/кг + Преднизолон 10 мг/кг в/в. При отсутствии эффекта
- 55. ИТШ – III-IV степени 1. Гидрокортизон 50-70 мг/кг + преднизолон 15-20 мг/кг в/в. При отсутствии эффекта
- 56. *) При быстрой (до 1 часа) госпитализации больного в стационар от введения антибиотиков рекомендуется воздержаться. **)
- 57. Лечение на госпитальном этапе: - бензилпенициллин 300 тыс./кг через 4 часа, детям первых 3 мес. –
- 58. Профилактика специфическая: 2 вакцины: - менингококковая гр. А (Россия); - «Менинго А+С» (Франция).
- 59. неспецифическая: Санитарно-эпидемиологические правила СП 3.1.2.2156-06 • Реконвалесценты острого назофарингита допускаются в учреждения и организации после окончания
- 61. Скачать презентацию

























































 Сью Таунсенд
Сью Таунсенд Лингво-лагерь Join Us Camp
Лингво-лагерь Join Us Camp Понятие цены Методы ценообразования
Понятие цены Методы ценообразования BERLIN (Spitzname von Berlin ist “Spree-Athen”)
BERLIN (Spitzname von Berlin ist “Spree-Athen”) Презентация "Коммерческие банки" - скачать презентации по Экономике
Презентация "Коммерческие банки" - скачать презентации по Экономике Od osoby, która cię kocha
Od osoby, która cię kocha Индустриальный пейзаж
Индустриальный пейзаж Древние образы, единство формы и декора в народных игрушках - презентация
Древние образы, единство формы и декора в народных игрушках - презентация Принципы БЖД
Принципы БЖД Система органов местного самоуправления
Система органов местного самоуправления Инсталлируемые веб-приложения Service Workers, Cache API, WebRTC
Инсталлируемые веб-приложения Service Workers, Cache API, WebRTC Буддизм
Буддизм Двумерные массивы. Замена строк и столбцов в матрице. Транспонирование матрицы.
Двумерные массивы. Замена строк и столбцов в матрице. Транспонирование матрицы. Математики Франции
Математики Франции ELearnExpo 2005 Moskow 26-27 May www.mmlab.ru Системы поддержки совместного обучения для eLearning Михаил Николаевич Морозов Лаборатория систем мультимед
ELearnExpo 2005 Moskow 26-27 May www.mmlab.ru Системы поддержки совместного обучения для eLearning Михаил Николаевич Морозов Лаборатория систем мультимед Презентация Система правовой охраны интеллектуальной собственности в России
Презентация Система правовой охраны интеллектуальной собственности в России Новейшие строительные материалы в условиях Крайнего Севера
Новейшие строительные материалы в условиях Крайнего Севера Цифровая схемотехника. Диодно-транзисторная логика
Цифровая схемотехника. Диодно-транзисторная логика Педагогический проект «ВО ИМЯ ПОЗНАНИЯ И РАДОСТИ ТРУДА» Срок реализации 15.08.2010г-15.06.2011г Автор – Елена Викторовна Золотенко
Педагогический проект «ВО ИМЯ ПОЗНАНИЯ И РАДОСТИ ТРУДА» Срок реализации 15.08.2010г-15.06.2011г Автор – Елена Викторовна Золотенко  Современный этап развития ядерной энергетики.Реакторы на тепловых и быстрых нейтронах
Современный этап развития ядерной энергетики.Реакторы на тепловых и быстрых нейтронах Валентин Григорьевич Распутин
Валентин Григорьевич Распутин Правовой статус педагогических работников
Правовой статус педагогических работников РОЛЬ ДВИГАТЕЛЬНОЙ АКТИВНОСТИ В КОРРЕКЦИОННО-РАЗВИВАЮЩЕМ ОБУЧЕНИИ ДЕТЕЙ С ОБЩИМ НЕДОРАЗВИТИЕМ РЕЧИ.
РОЛЬ ДВИГАТЕЛЬНОЙ АКТИВНОСТИ В КОРРЕКЦИОННО-РАЗВИВАЮЩЕМ ОБУЧЕНИИ ДЕТЕЙ С ОБЩИМ НЕДОРАЗВИТИЕМ РЕЧИ. Детали машин
Детали машин Презентация на тему "Внематочная беременность" - скачать презентации по Медицине
Презентация на тему "Внематочная беременность" - скачать презентации по Медицине Культура Древнего Египта
Культура Древнего Египта  Мемы в искусстве и культуре
Мемы в искусстве и культуре Презентация Стаж государственной службы: понятие, особенности исчисления. Выслуга лет. Лица, имеющие право на получение пенсии за
Презентация Стаж государственной службы: понятие, особенности исчисления. Выслуга лет. Лица, имеющие право на получение пенсии за