Содержание
- 2. Опухоли головного мозга
- 3. История нейроонкологии 1884 – N.Bennet – диагностировал и удалил опухоль мозга (смерть от сепсиса). 1896 –
- 4. История нейроонкологии 1897 Открытие клиники нервных и душевных болезней ВМедА Открытие первой нейрохирургической операционной с отделением
- 5. История нейроонкологии 1921 (Петроград), 1924 (Москва) – создание крупных нейрохирургических клиник 1926 (Ленинград) – Институт хирургической
- 6. Частота: 10 – 15 случаев на 100 тыс. человек в год. Опухоли головного мозга составляют 6%
- 7. Среди новообразований различных органов опухоли ЦНС у детей занимают по частоте 1-2 место, а у взрослых
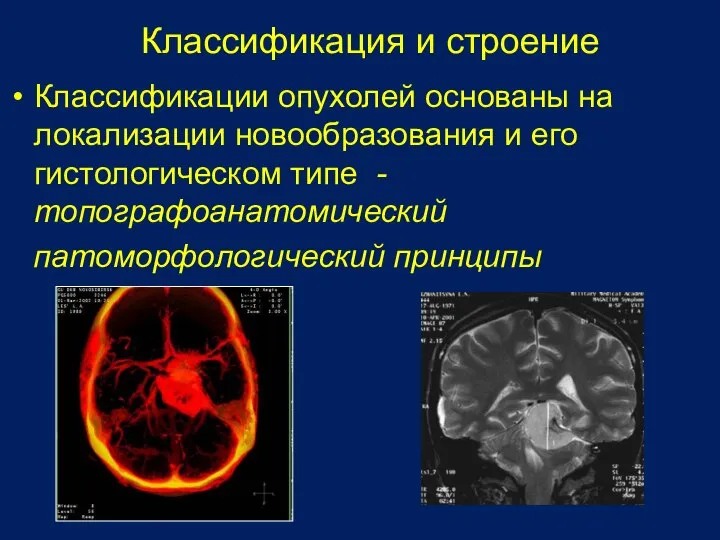
- 8. Классификация и строение Классификации опухолей основаны на локализации новообразования и его гистологическом типе -топографоанатомический патоморфологический принципы
- 9. “гистологическое многообразие и клеточный состав нейроэктодермальных опухолей в каждом случае отражают тот или иной этап морфологической
- 10. 1. По отношению к мозговой ткани выделяют: интрацеребральные (внутримозговые) опухоли — располагаются внутри мозгового вещества (нейроэпителиальные
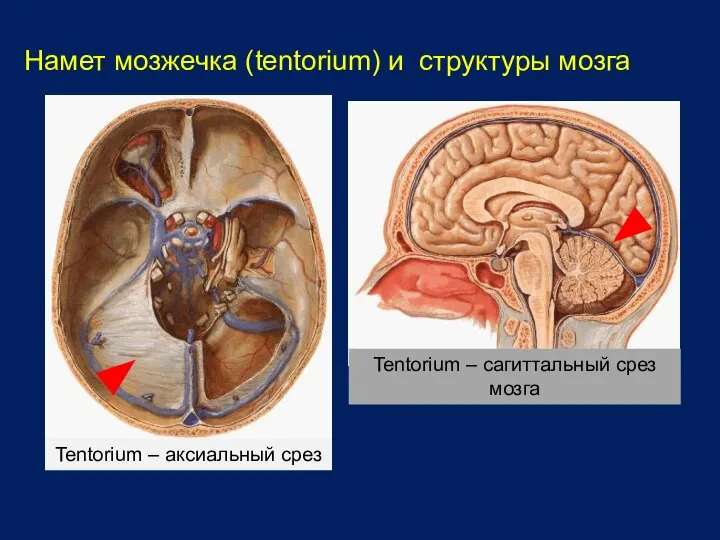
- 11. 2. По отношению к намету мозжечка опухоли подразделяются на: А) супратенториальные — располагаются выше намёта мозжечка
- 12. Намет мозжечка (tentorium) и структуры мозга Tentorium – аксиальный срез Tentorium – сагиттальный срез мозга
- 13. Супратенториальные опухоли (над наметом мозжечка): - по долям мозга: лобной, теменной, височной, затылочной; - боковых и
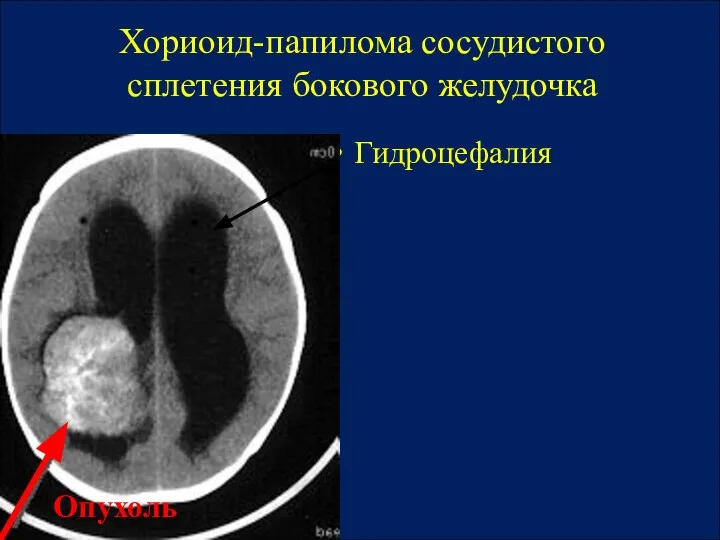
- 15. Хориоид-папилома сосудистого сплетения бокового желудочка Гидроцефалия Опухоль
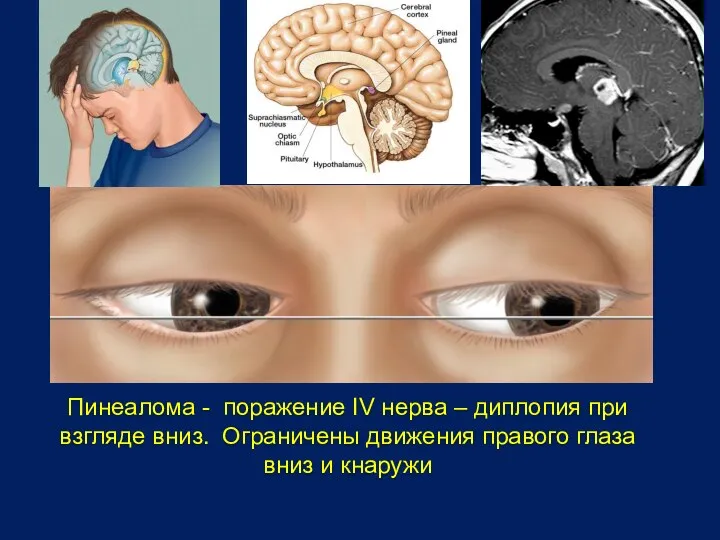
- 16. Пинеалома - поражение IV нерва – диплопия при взгляде вниз. Ограничены движения правого глаза вниз и
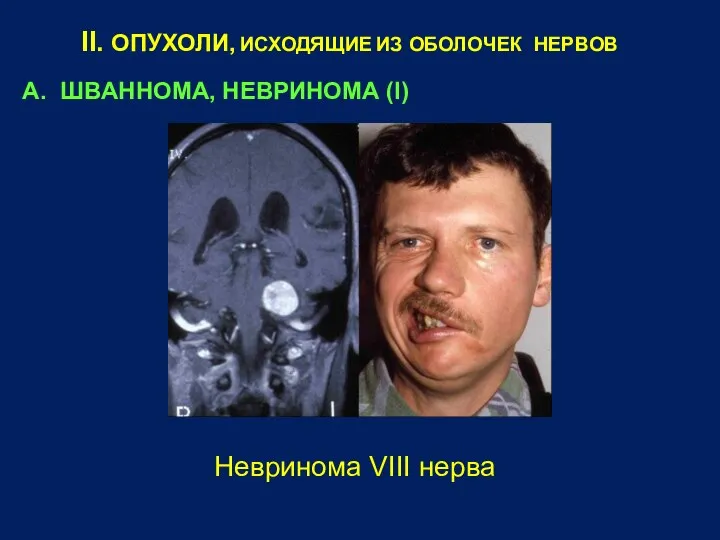
- 17. II. ОПУХОЛИ, ИСХОДЯЩИЕ ИЗ ОБОЛОЧЕК НЕРВОВ А. ШBAНHOMA, НЕВРИНОМА (I) Невринома VIII нерва
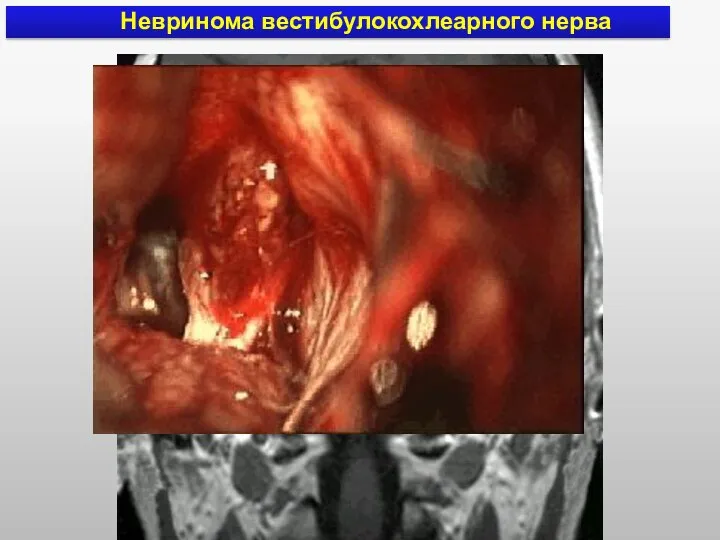
- 18. Невринома вестибулокохлеарного нерва
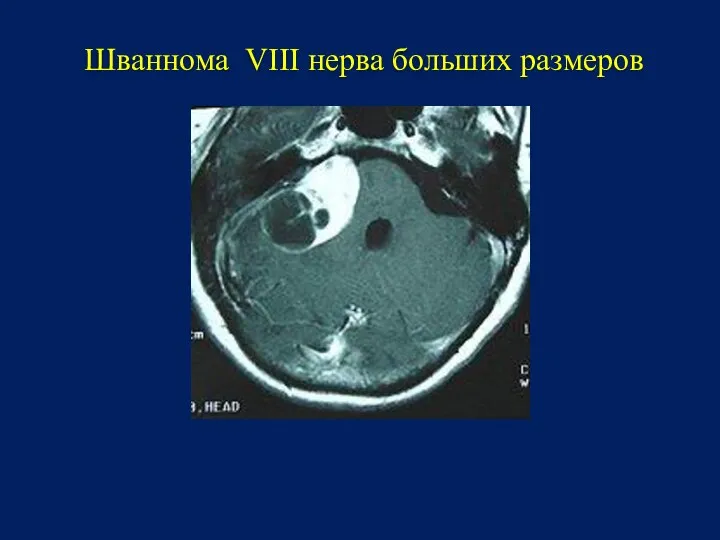
- 19. Шваннома VIII нерва больших размеров
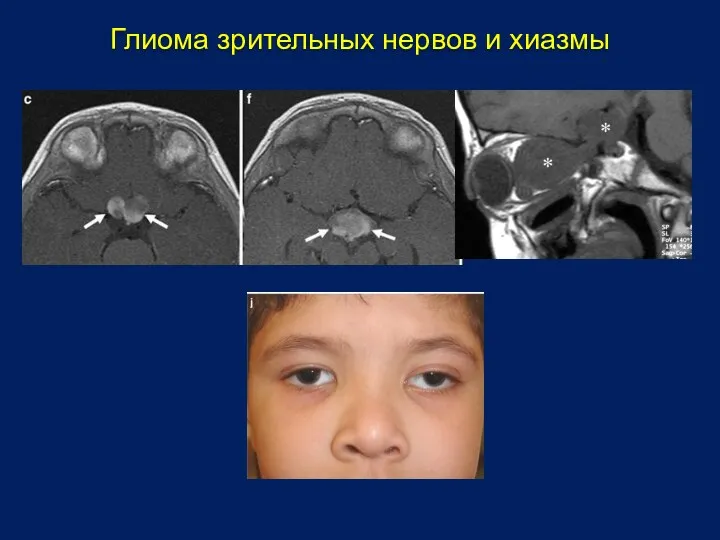
- 20. Глиома зрительных нервов и хиазмы
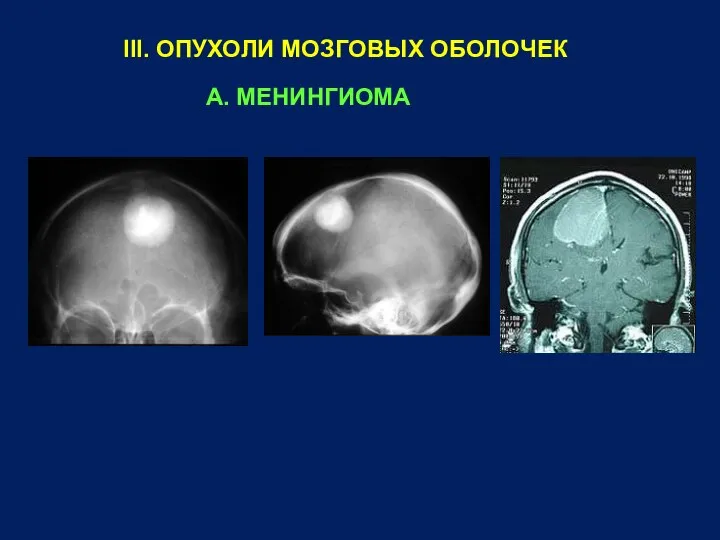
- 21. III. ОПУХОЛИ МОЗГОВЫХ ОБОЛОЧЕК А. МЕНИНГИОМА
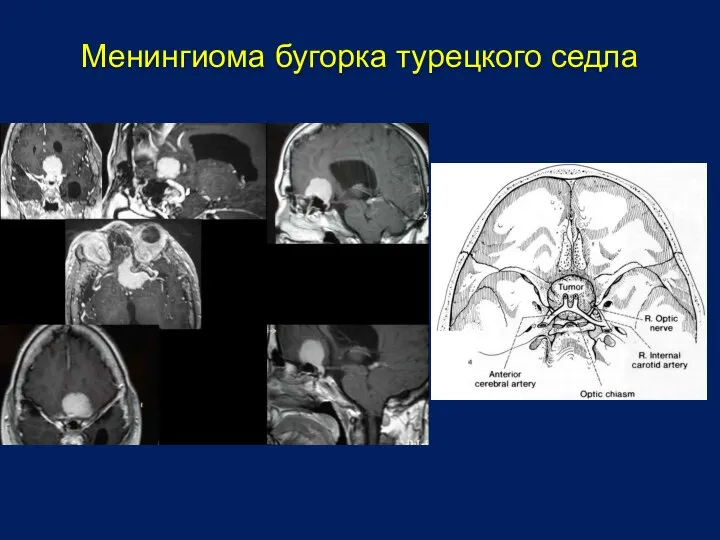
- 22. Менингиома бугорка турецкого седла
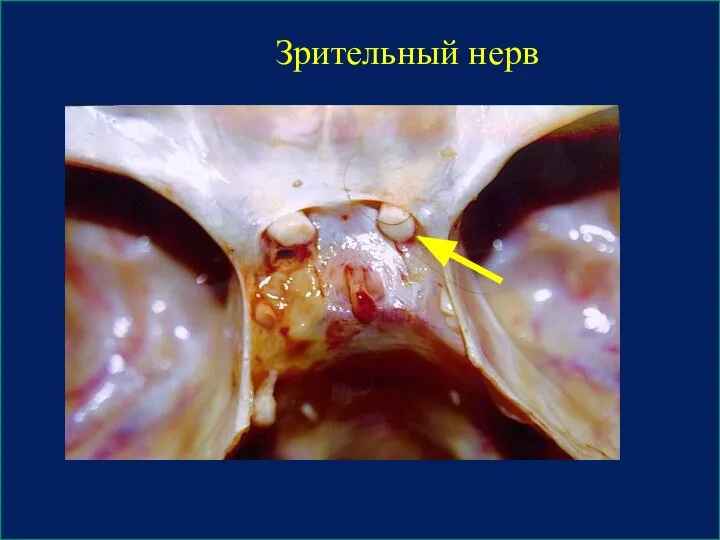
- 23. Зрительный нерв
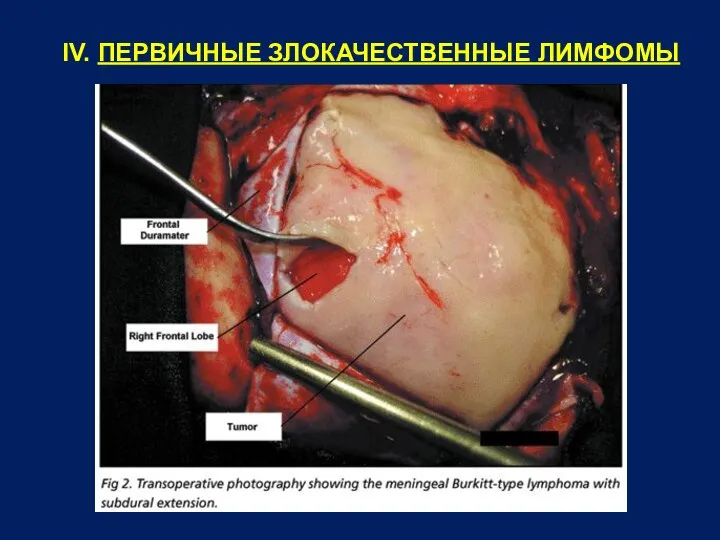
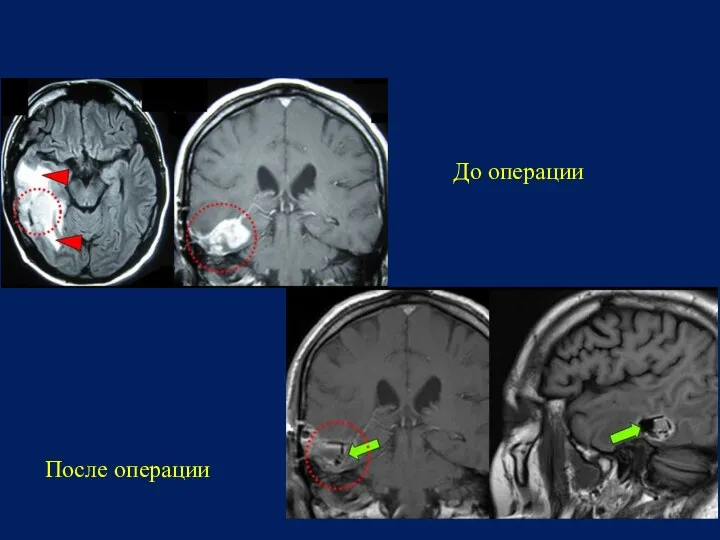
- 24. IV. ПЕРВИЧНЫЕ ЗЛОКАЧЕСТВЕННЫЕ ЛИМФОМЫ
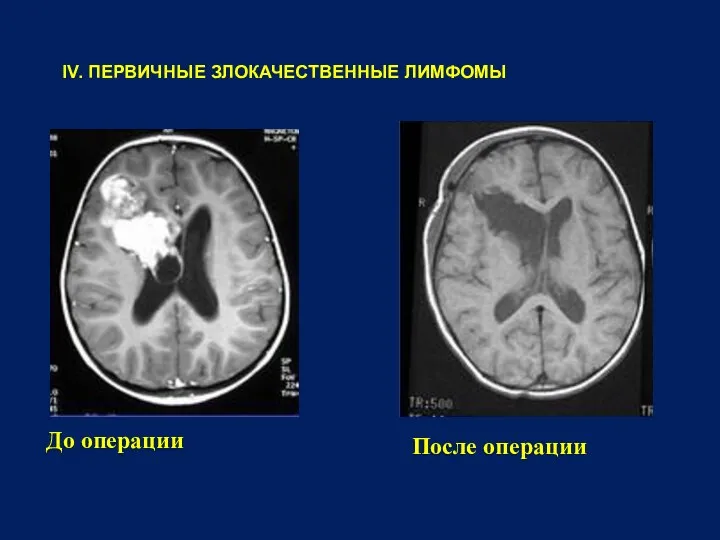
- 25. IV. ПЕРВИЧНЫЕ ЗЛОКАЧЕСТВЕННЫЕ ЛИМФОМЫ До операции После операции
- 26. V. ДИЗОНТОГЕНЕТИЧЕСКИЕ ОПУХОЛИ А. КРАНИОФАРИНГИОМА Б. ЭПИДЕРМОИДНАЯ КИСТА В. КОЛЛОИДНАЯ КИСТА III ЖЕЛУДОЧКА
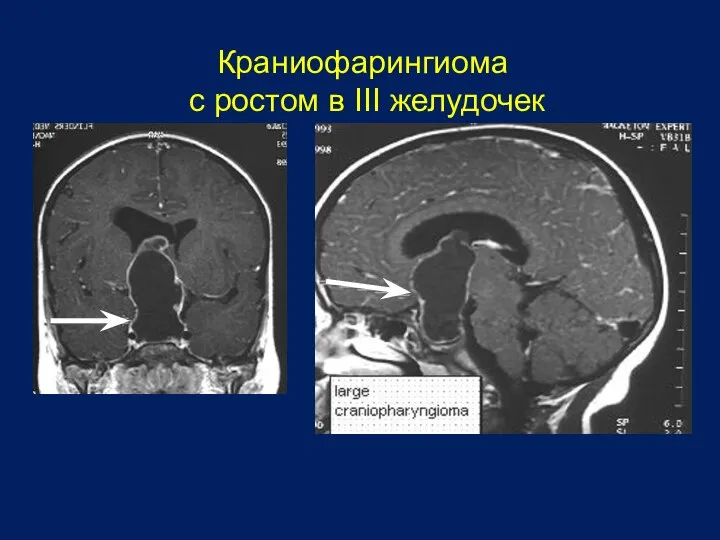
- 27. Краниофарингиома с ростом в III желудочек
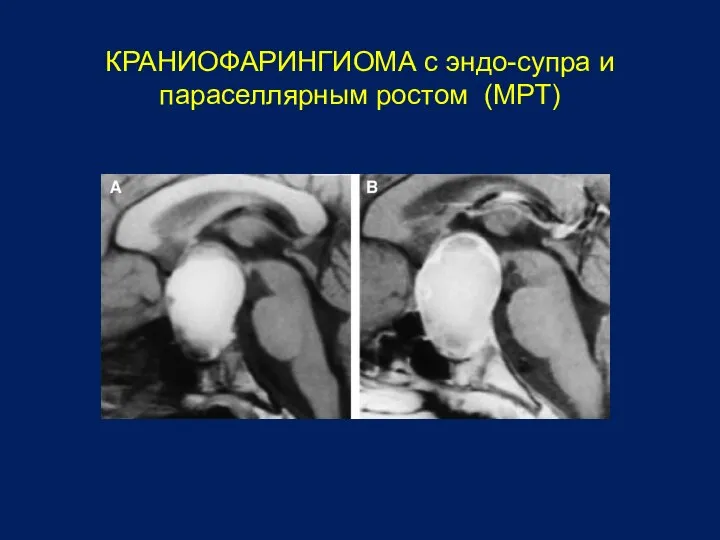
- 28. КРАНИОФАРИНГИОМА с эндо-супра и параселлярным ростом (МРТ)
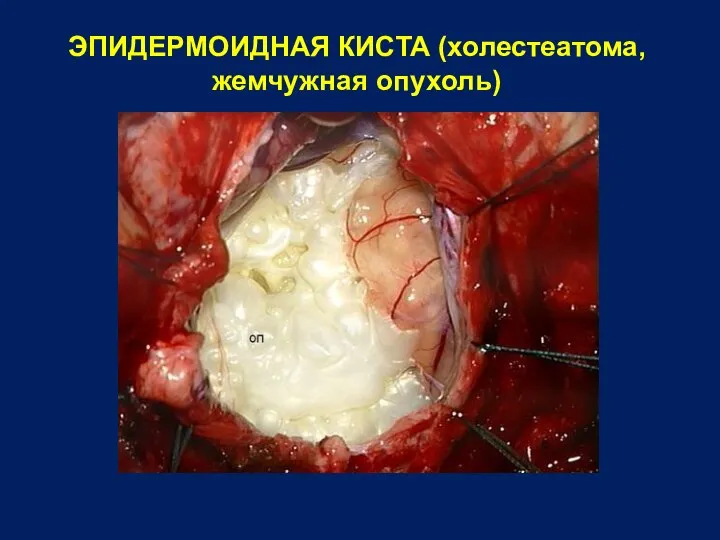
- 29. ЭПИДЕРМОИДНАЯ КИСТА (холестеатома, жемчужная опухоль)
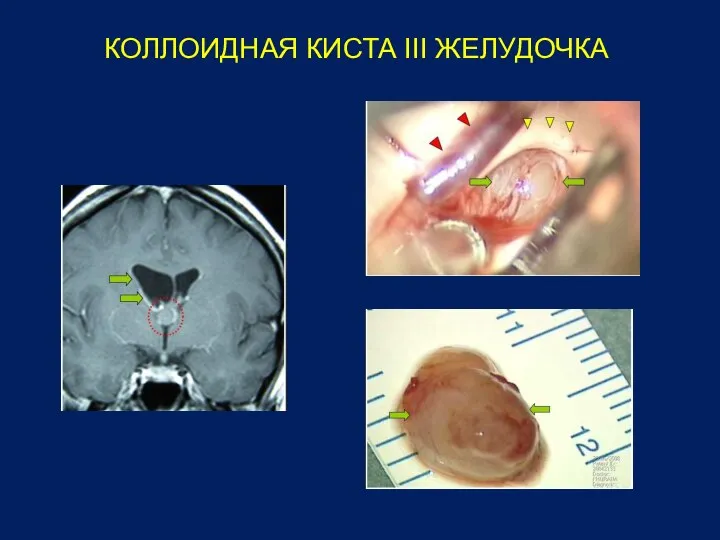
- 30. Коллоидная киста III желудочка
- 31. КОЛЛОИДНАЯ КИСТА III ЖЕЛУДОЧКА
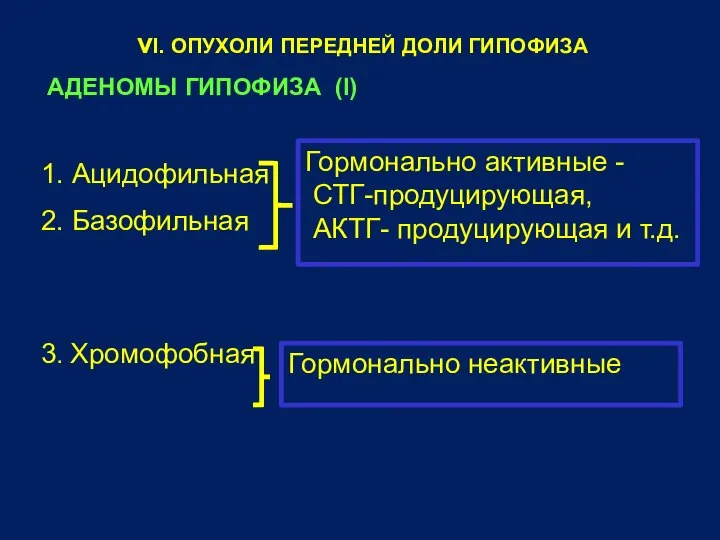
- 32. vI. ОПУХОЛИ ПЕРЕДНЕЙ ДОЛИ ГИПОФИЗА АДЕНОМЫ ГИПОФИЗА (I) 1. Ацидофильная 2. Базофильная 3. Хромофобная Гормонально активные
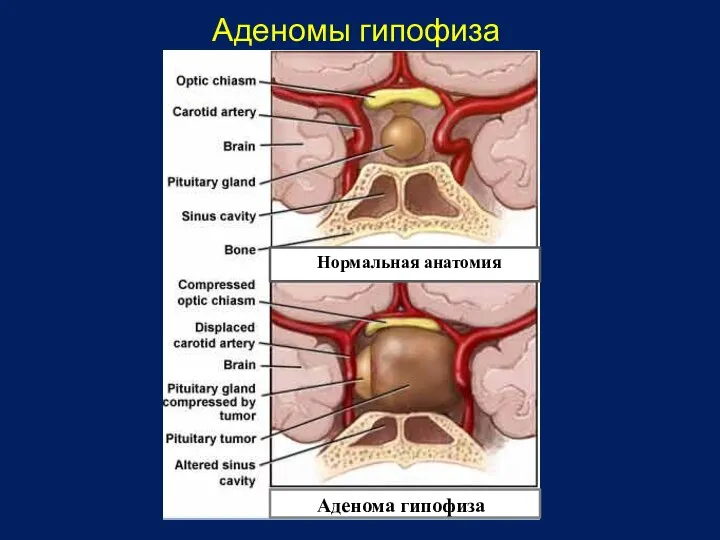
- 33. Аденомы гипофиза Нормальная анатомия Аденома гипофиза
- 34. АДЕНОМЫ ГИПОФИЗА Триада Гирша: 1). Эндокринологические признаки 2). Офтальмологические признаки 3). Рентгенологические признаки
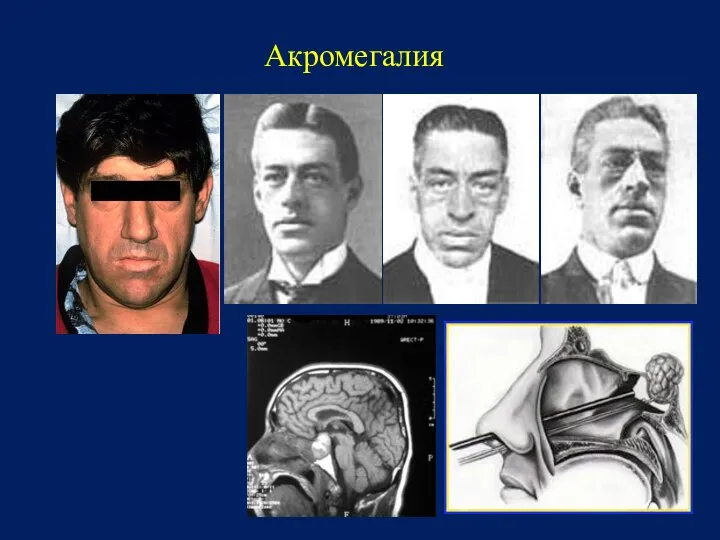
- 35. Акромегалия
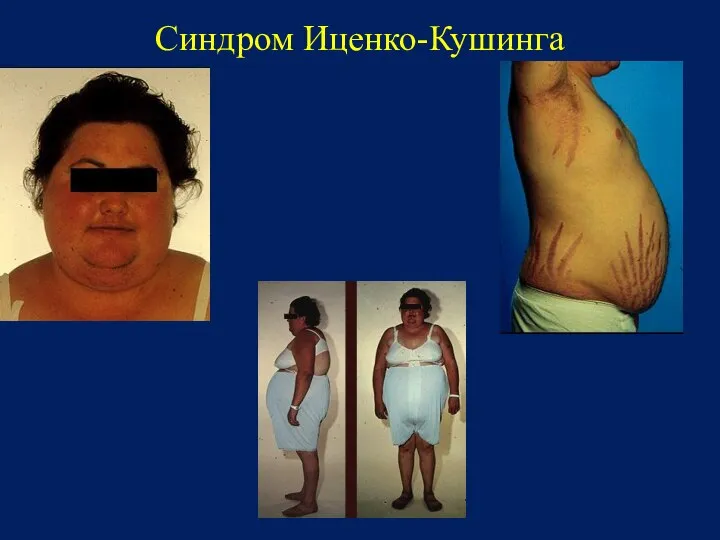
- 36. Синдром Иценко-Кушинга
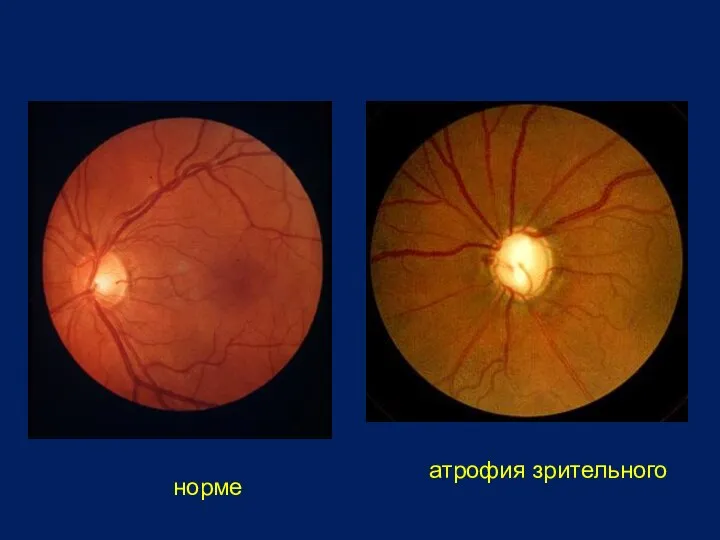
- 37. В норме Первичная (простая) атрофия зрительного нерва
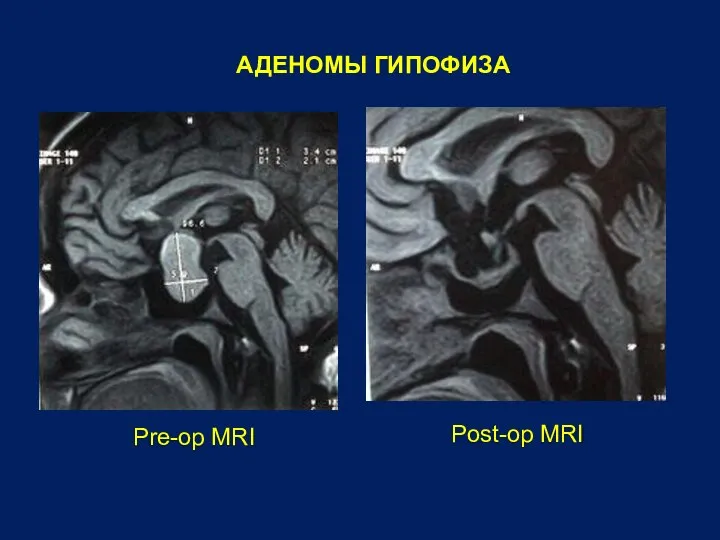
- 38. АДЕНОМЫ ГИПОФИЗА Pre-op MRI Post-op MRI
- 39. VII. ОПУХОЛИ, ПРОРАСТАЮЩИЕ ИЗ ПРИЛЕЖАЩИХ ТКАНЕЙ А. ОПУХОЛЬ ЯРЕМНОГО ГЛОМУСА Б. ОЛЬФАКТОРНАЯ НЕЙРОБЛАСТОМА В. ХОРДОМА
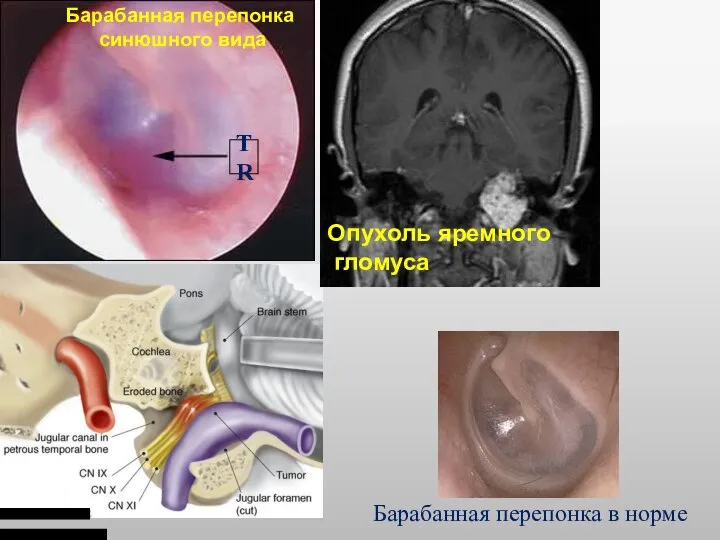
- 40. TR Опухоль яремного гломуса Барабанная перепонка синюшного вида Барабанная перепонка в норме
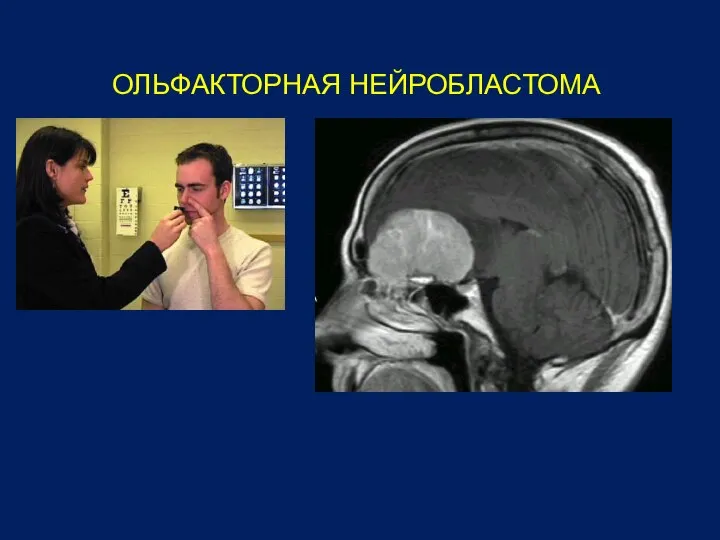
- 41. ОЛЬФАКТОРНАЯ НЕЙРОБЛАСТОМА
- 42. VIII. МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ IX. НЕКЛАССИФИЦИРУЕМЫЕ ОПУХОЛИ
- 43. Клинические проявления опухолей 1). Синдром внутричерепной гипертензии 2).Очаговые симптомы локальные симптомы выпадения/раздражения, возникающие в результате непосредственного
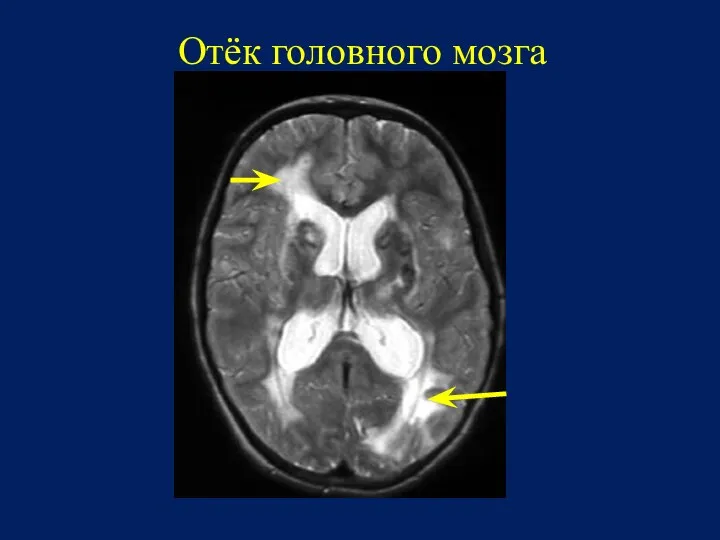
- 44. Отёк головного мозга
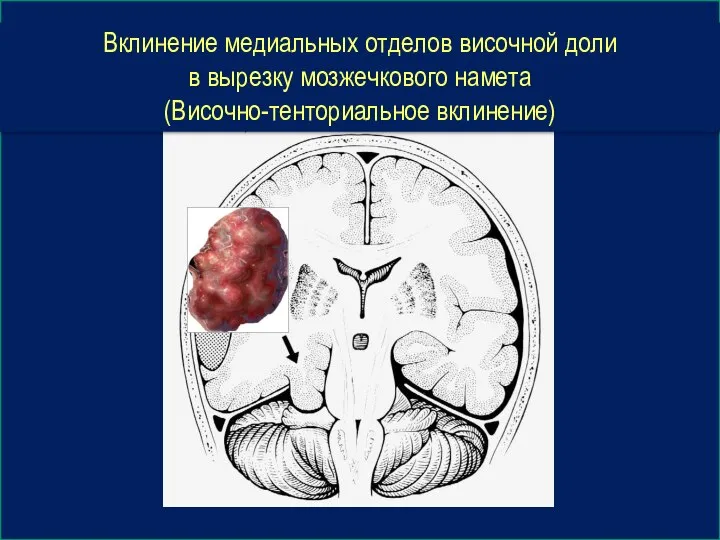
- 45. Вклинение медиальных отделов височной доли в вырезку мозжечкового намета (Височно-тенториальное вклинение)
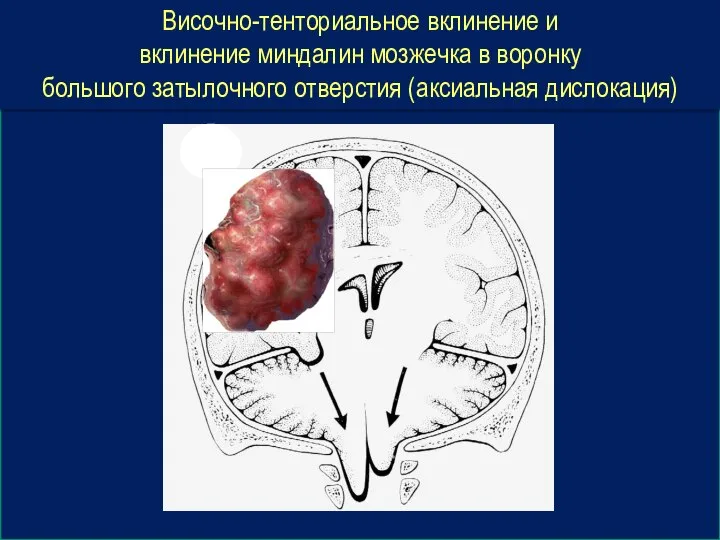
- 46. Височно-тенториальное вклинение и вклинение миндалин мозжечка в воронку большого затылочного отверстия (аксиальная дислокация)
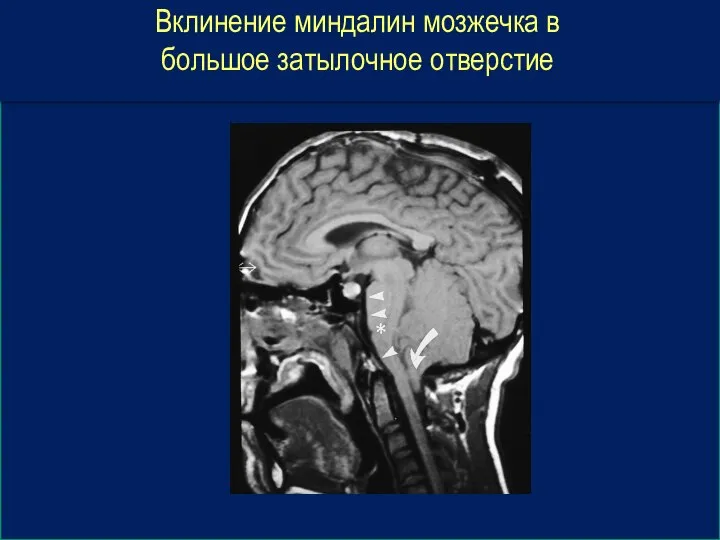
- 47. Вклинение миндалин мозжечка в большое затылочное отверстие
- 48. Синдром внутричерепной гипертензии (ВЧГ) или повышения внутричерепного давления (ВЧД) 1). Клинические признаки 2). Офтальмологические 3). Рентгенологические
- 49. Клинические признаки ВЧГ Головная боль Рвота Головокружение Синдром Кушинга Психические расстройства Эпилептический синдром Нарушения сознания
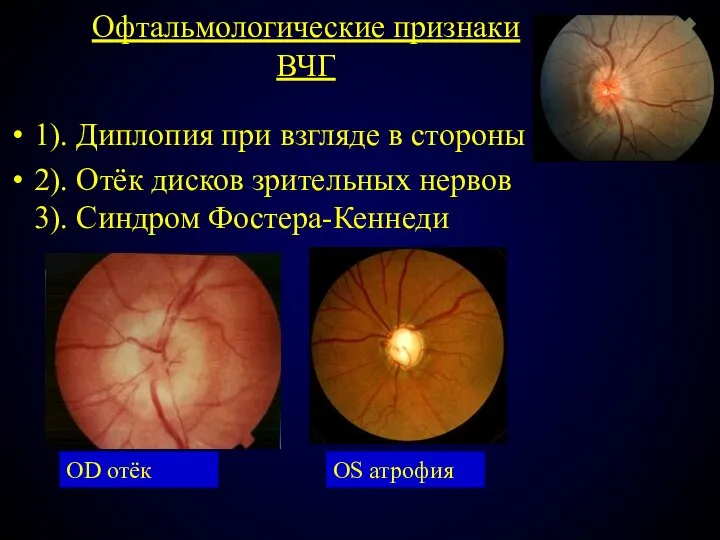
- 50. Офтальмологические признаки ВЧГ 1). Диплопия при взгляде в стороны 2). Отёк дисков зрительных нервов 3). Синдром
- 51. ДИПЛОПИЯ
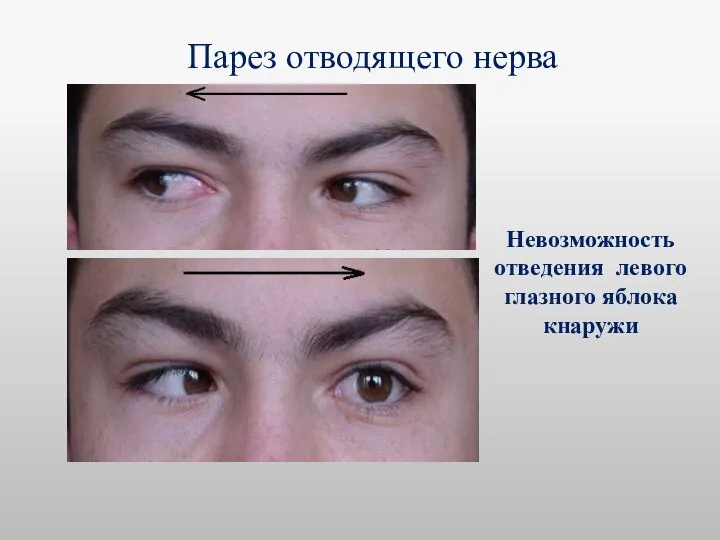
- 52. Парез отводящего нерва Невозможность отведения левого глазного яблока кнаружи
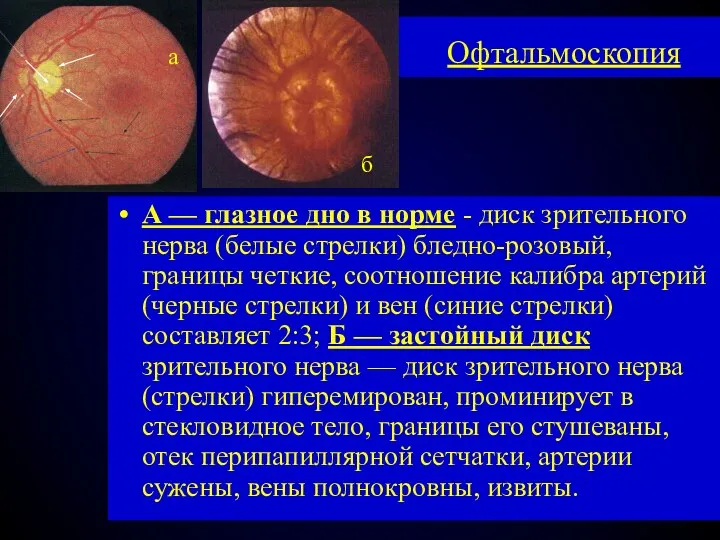
- 53. Офтальмоскопия А — глазное дно в норме - диск зрительного нерва (белые стрелки) бледно-розовый, границы четкие,
- 54. Рентгенологические признаки ВЧГ 1). Истончение костей свода черепа 2). Расхождение швов 3). Усиление сосудистого рисунка и
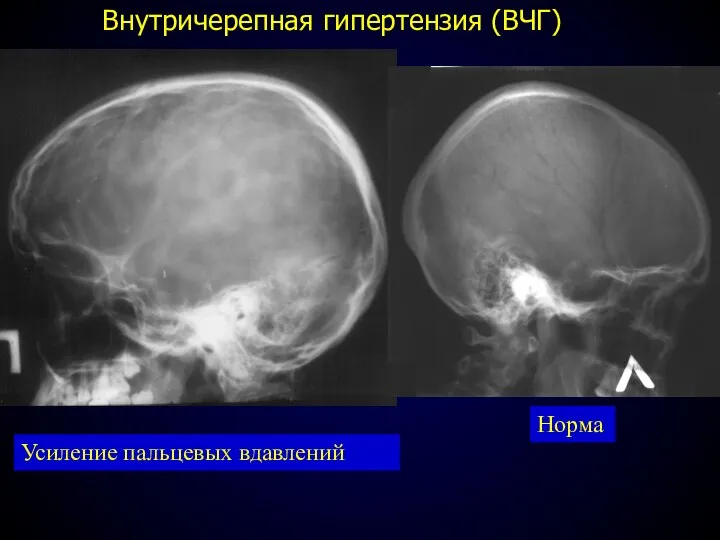
- 55. Внутричерепная гипертензия (ВЧГ) Усиление пальцевых вдавлений Норма
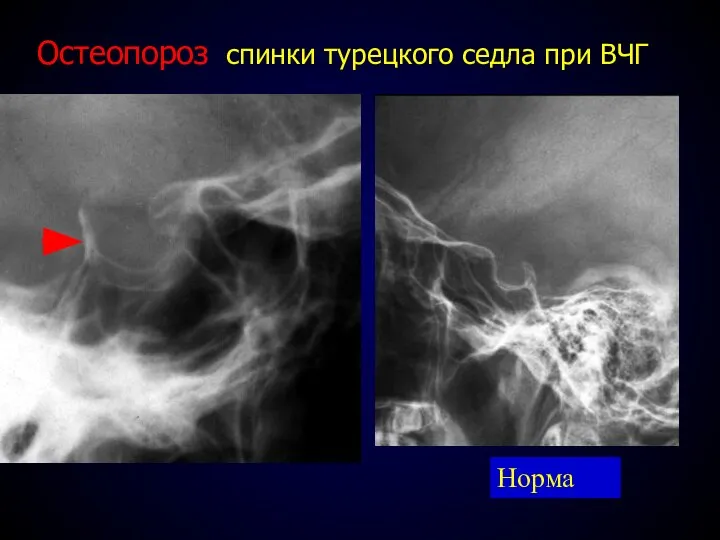
- 56. Остеопороз спинки турецкого седла при ВЧГ Норма
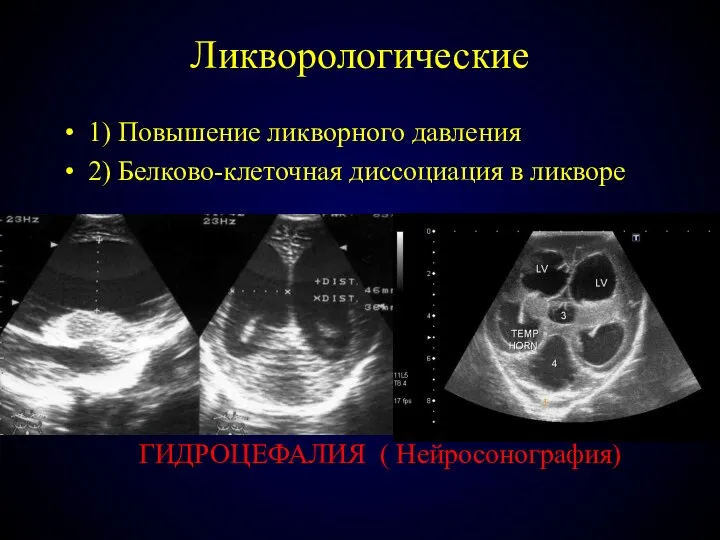
- 57. Ликворологические 1) Повышение ликворного давления 2) Белково-клеточная диссоциация в ликворе ГИДРОЦЕФАЛИЯ ( Нейросонография)
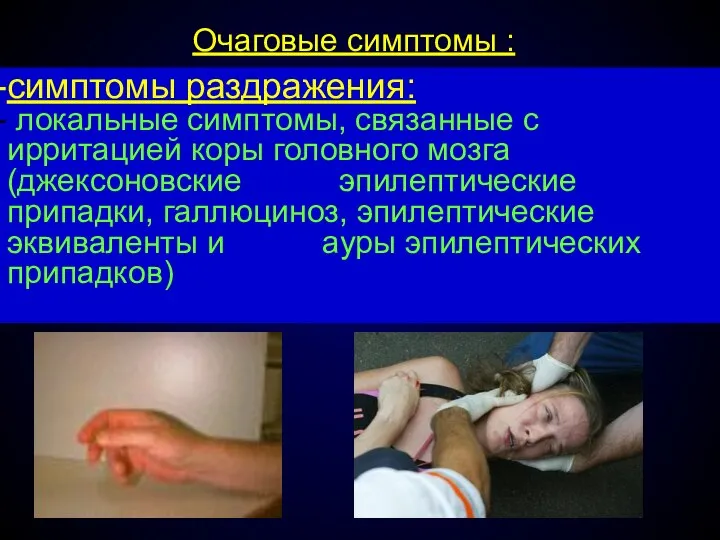
- 58. Очаговые симптомы : симптомы раздражения: локальные симптомы, связанные с ирритацией коры головного мозга (джексоновские эпилептические припадки,
- 59. Очаговые симптомы : симптомы выпадения: определяются деструкцией соответствующих отделов мозга и включают: пирамидные симптомы и синдромы
- 60. Клинические проявления опухолей ЦНС: Варианты течения заболевания:
- 61. Диагностика опухолей ЦНС: неврологический осмотр дополнительные методы исследования: офтальмологическое исследование нейроотиатрическое исследование электрофизиологическое исследование ликворологическое исследование
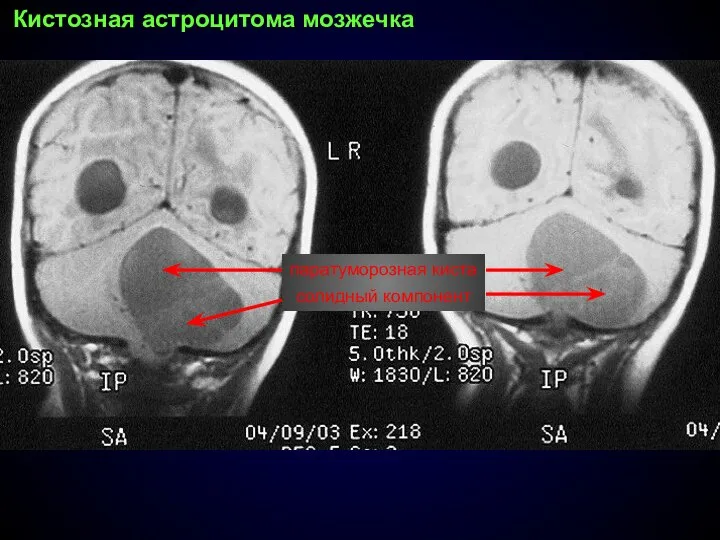
- 62. Кистозная астроцитома мозжечка
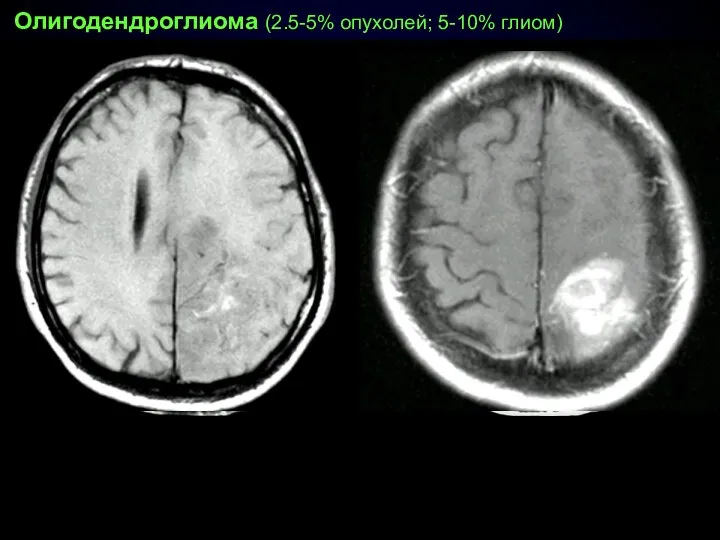
- 63. Олигодендроглиома (2.5-5% опухолей; 5-10% глиом) полушарная (корково-подкорковая) локализация линейные/извитые петрификаты медленный рост встречается в зрелом возрасте
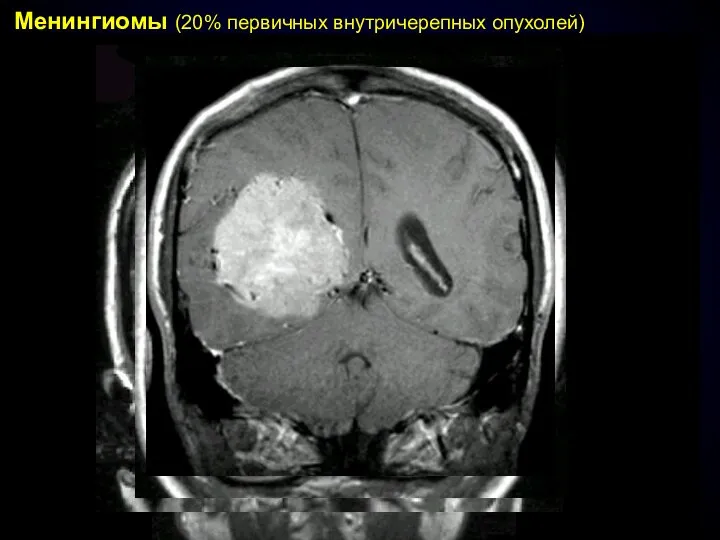
- 64. Менингиомы (20% первичных внутричерепных опухолей)
- 65. Метастазы рака в мозг (до 30% внутричерепных опухолей)
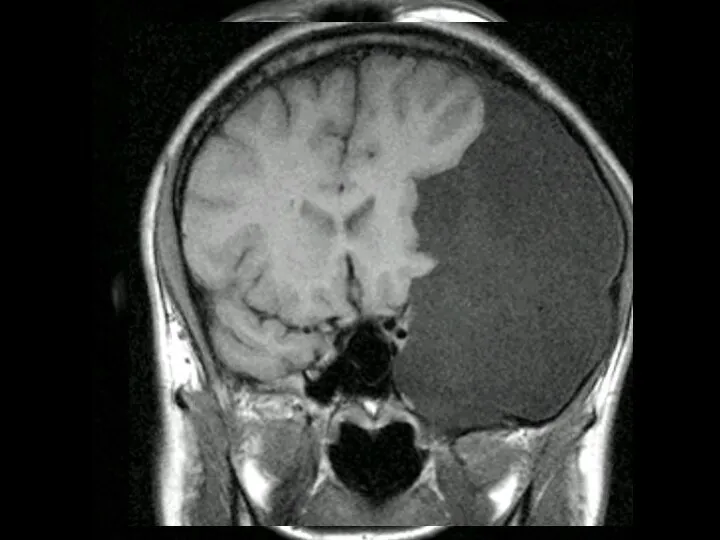
- 66. Арахноидальные кисты головного мозга около 1% от внутричерепных опухолей локализация: конвекситальная супраселлярные цистерны средняя и задняя
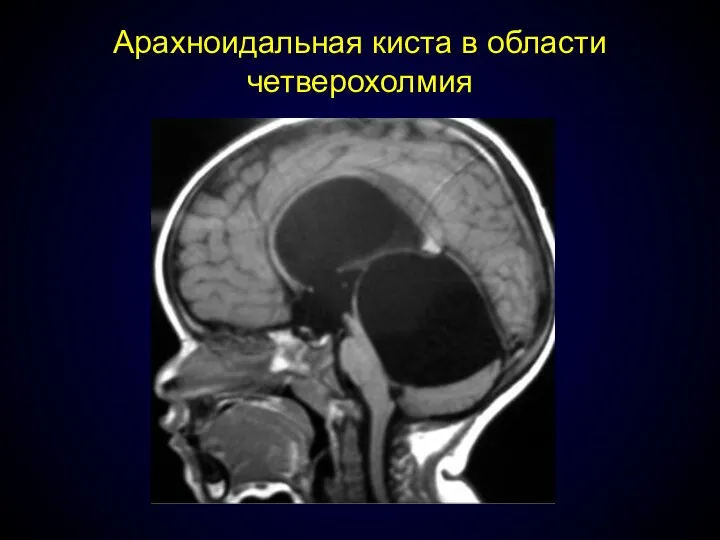
- 67. Арахноидальная киста в области четверохолмия
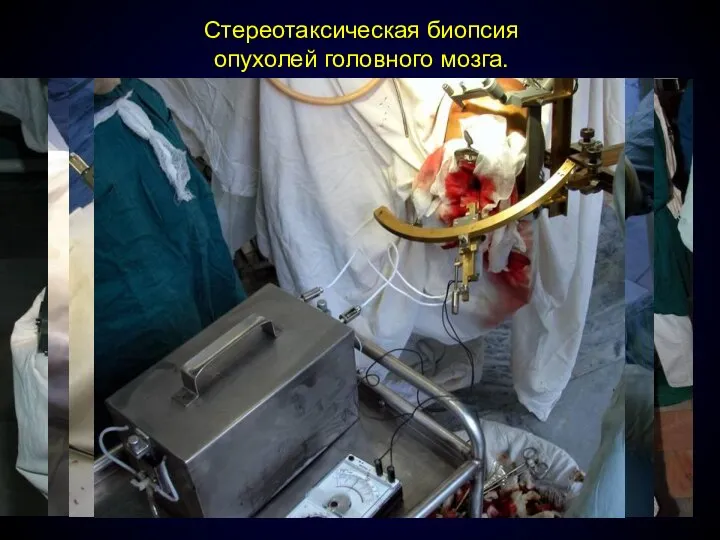
- 68. Стереотаксическая биопсия опухолей головного мозга.
- 69. Предоперационная эмболизация опухолей головного мозга и основания черепа.
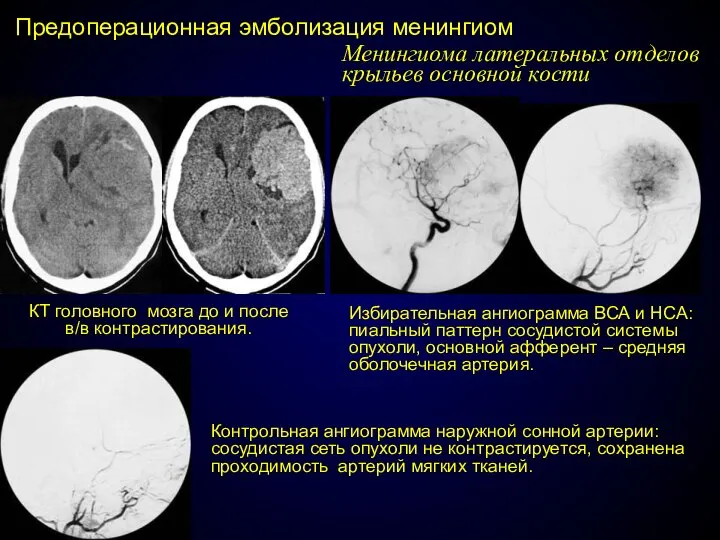
- 70. Предоперационная эмболизация менингиом
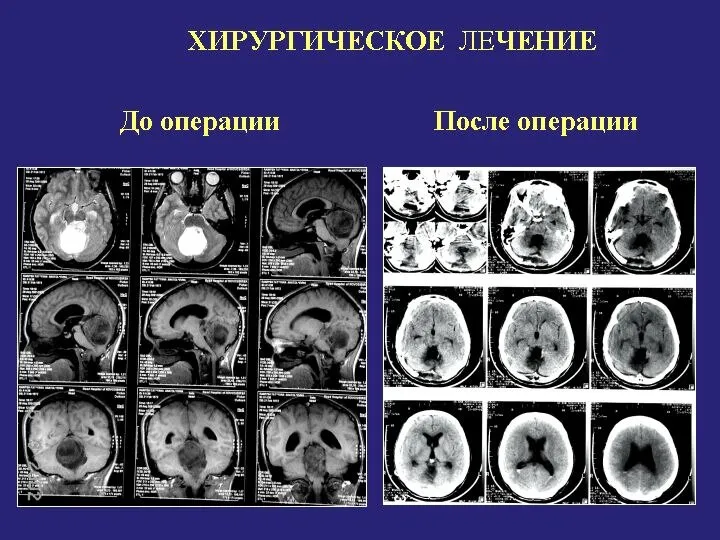
- 71. До операции После операции ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
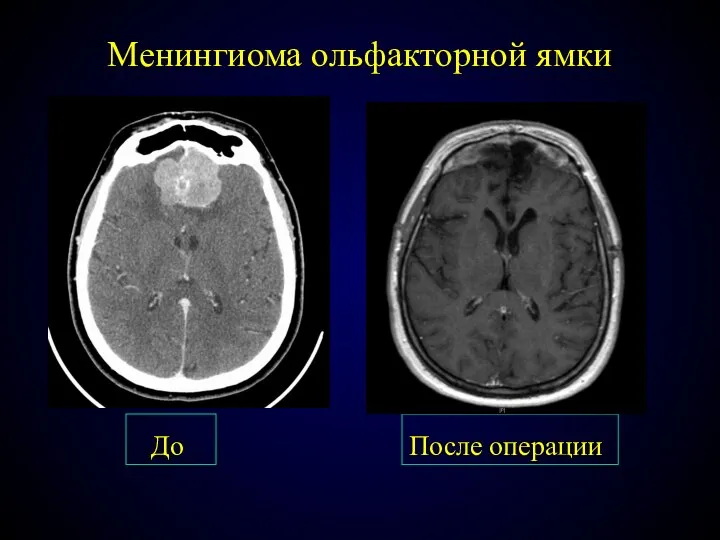
- 72. Менингиома ольфакторной ямки До После операции
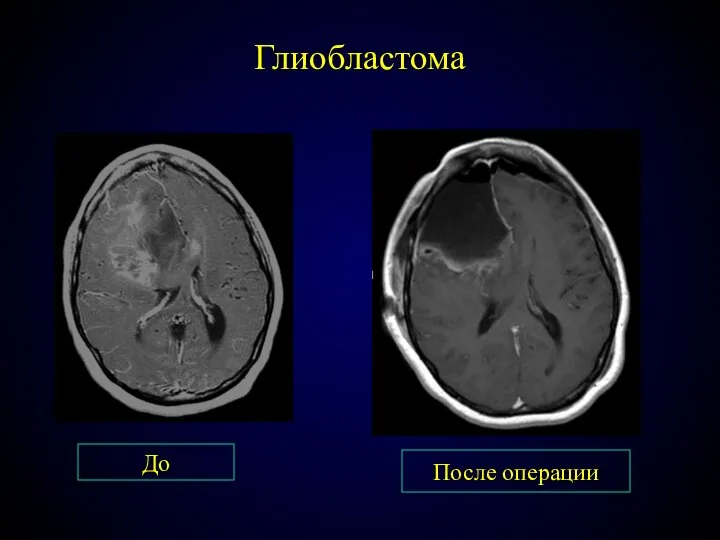
- 73. Глиобластома До После операции
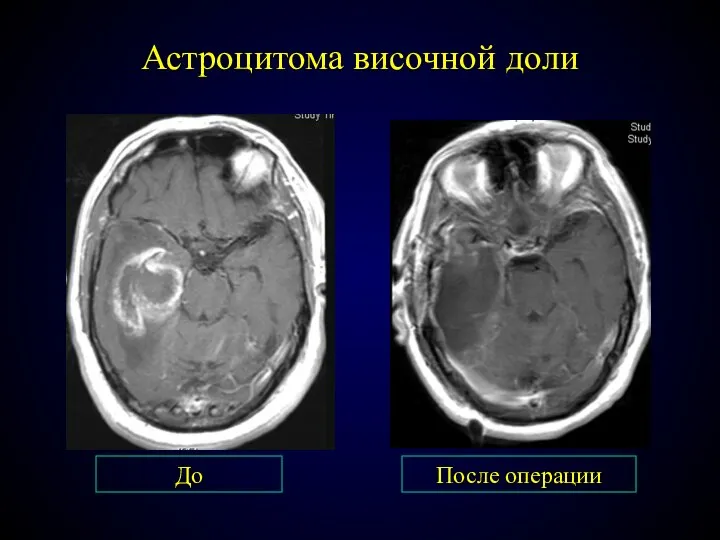
- 74. Астроцитома височной доли До После операции
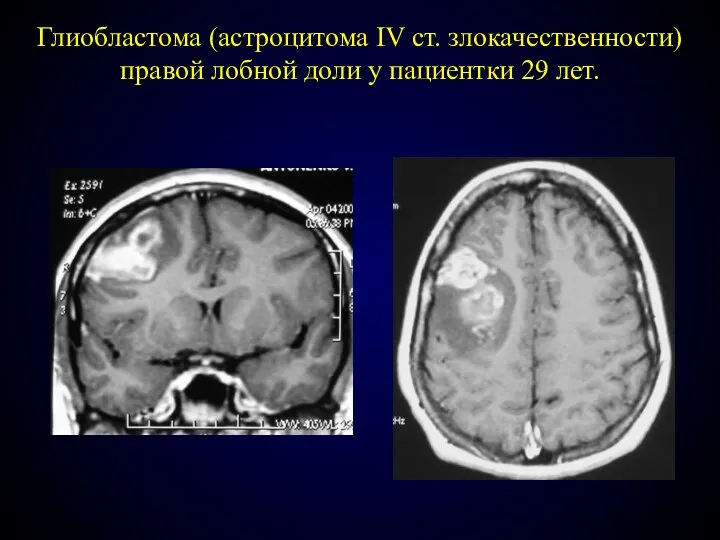
- 75. Глиобластома (астроцитома IV ст. злокачественности) правой лобной доли у пациентки 29 лет.
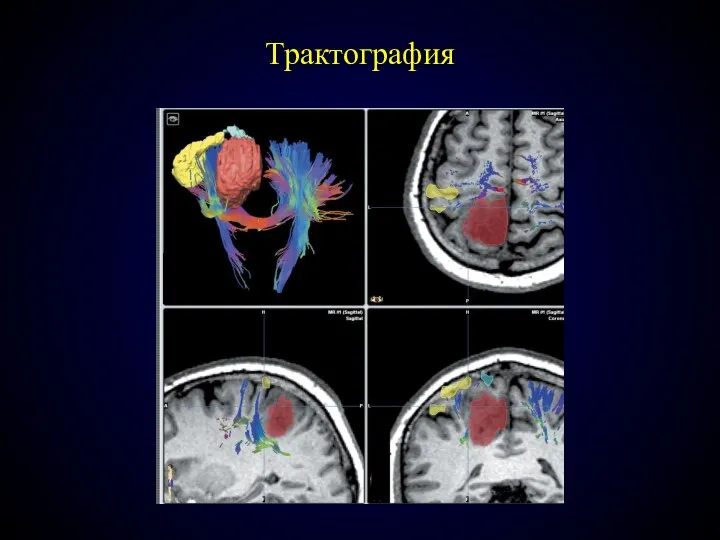
- 76. Трактография
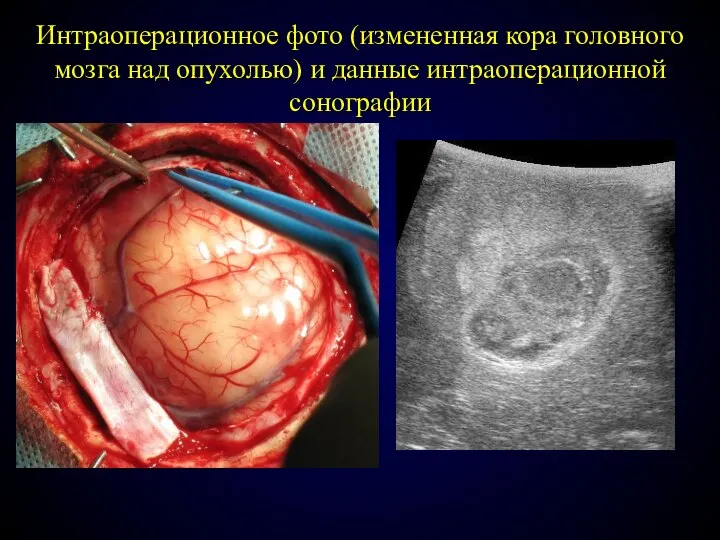
- 77. Интраоперационное фото (измененная кора головного мозга над опухолью) и данные интраоперационной сонографии
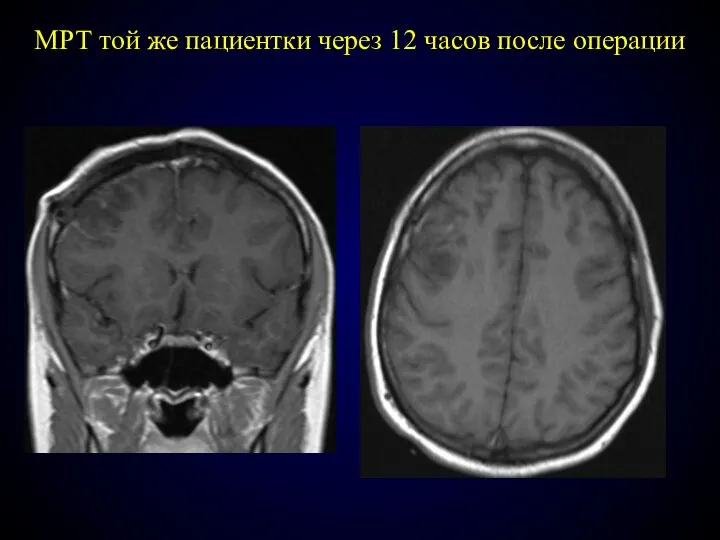
- 78. МРТ той же пациентки через 12 часов после опeрации
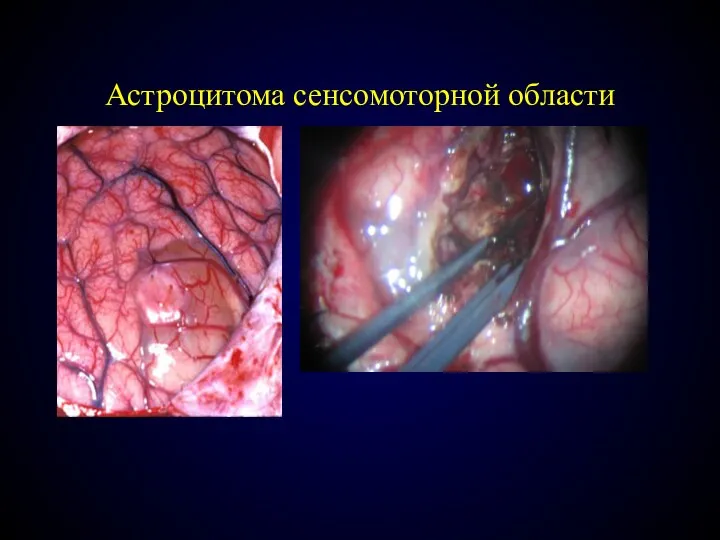
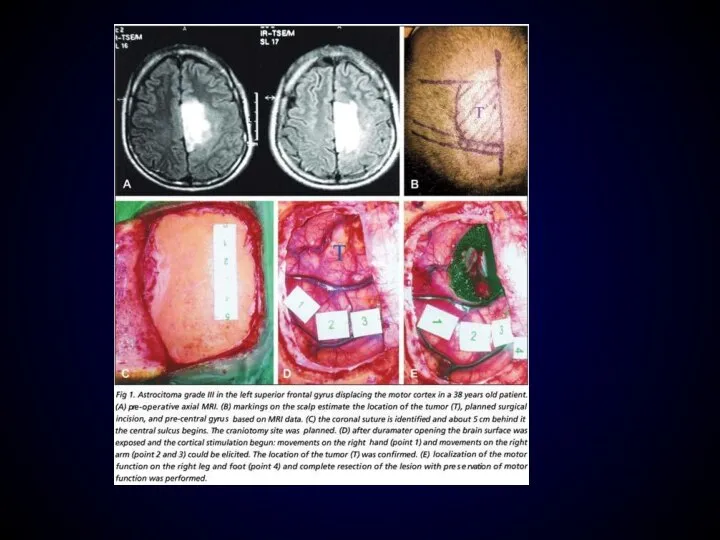
- 79. Астроцитома сенсомоторной области
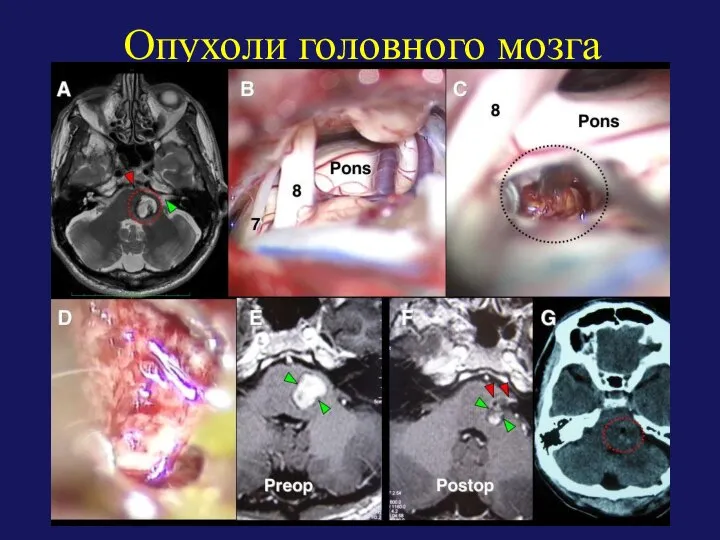
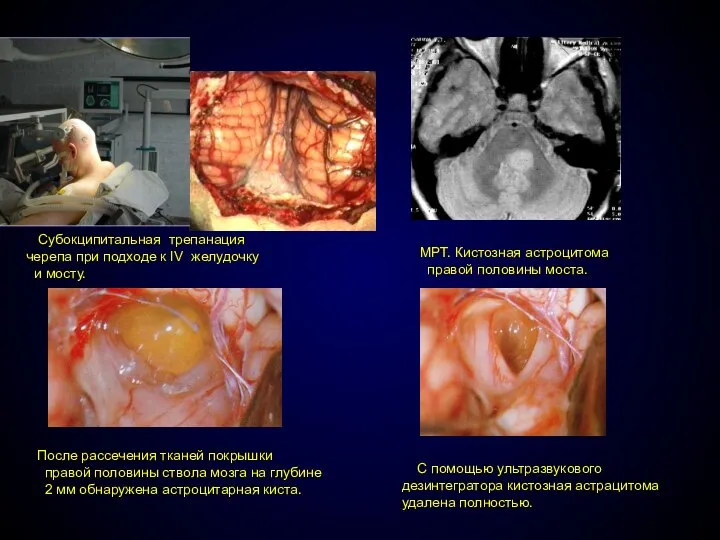
- 80. Субокципитальная трепанация черепа при подходе к IV желудочку и мосту. МРТ. Кистозная астроцитома правой половины моста.
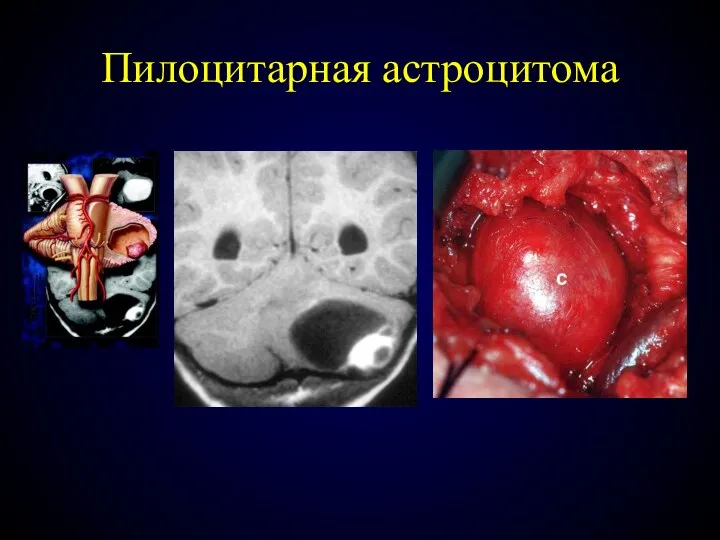
- 81. Пилоцитарная астроцитома
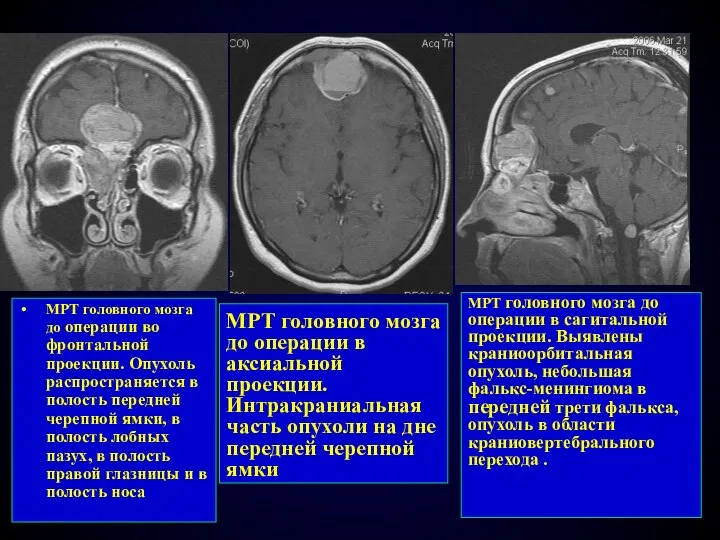
- 82. МРТ головного мозга до операции в аксиальной проекции. Интракраниальная часть опухоли на дне передней черепной ямки
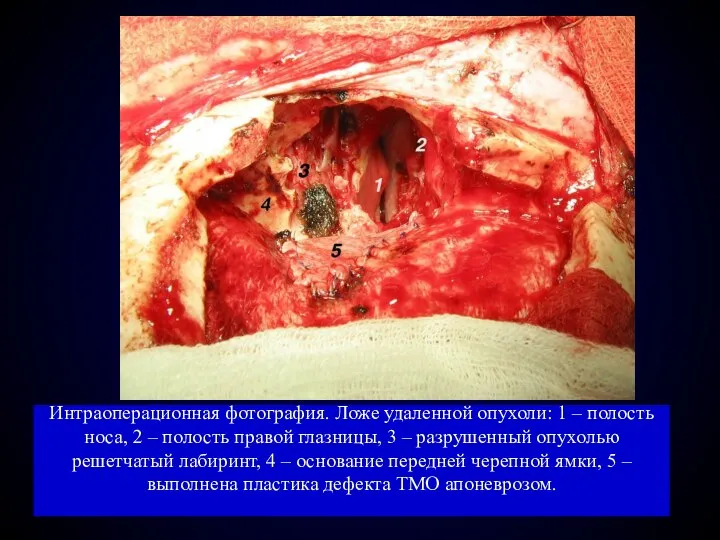
- 87. Интраоперационная фотография. Ложе удаленной опухоли: 1 – полость носа, 2 – полость правой глазницы, 3 –
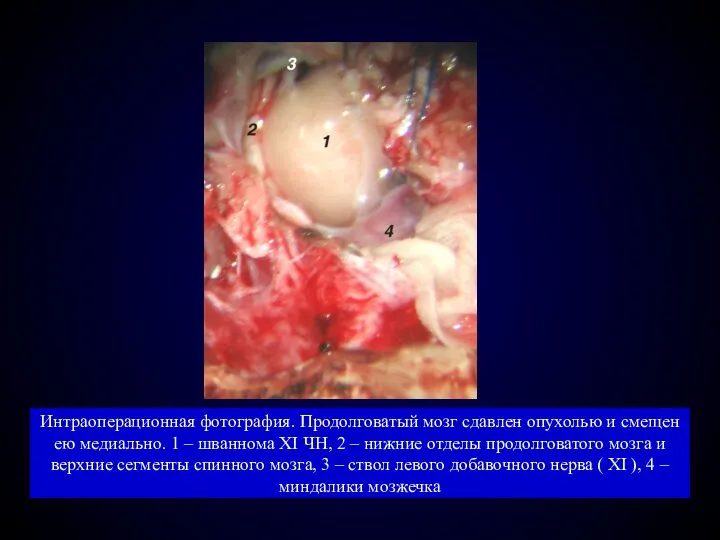
- 88. Интраоперационная фотография. Продолговатый мозг сдавлен опухолью и смещен ею медиально. 1 – шваннома XI ЧН, 2
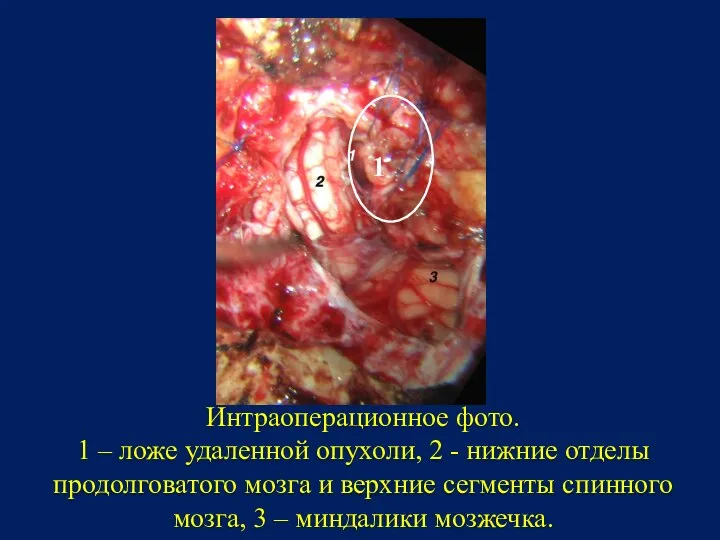
- 89. Интраоперационное фото. 1 – ложе удаленной опухоли, 2 - нижние отделы продолговатого мозга и верхние сегменты
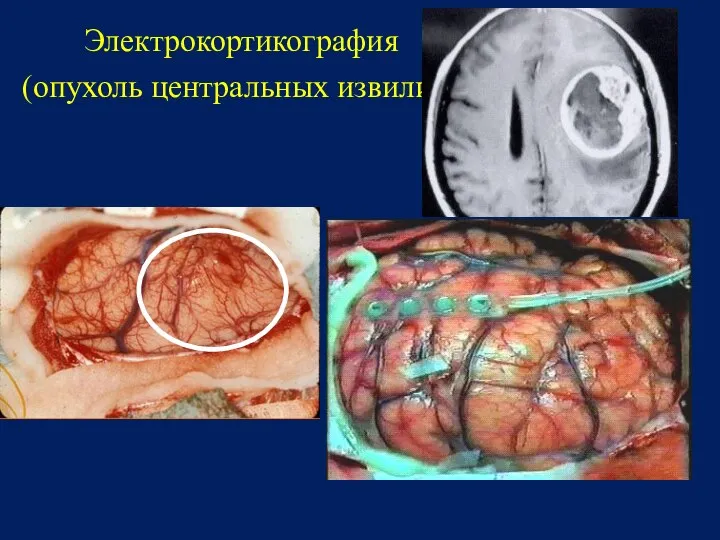
- 90. Электрокортикография (опухоль центральных извилин)
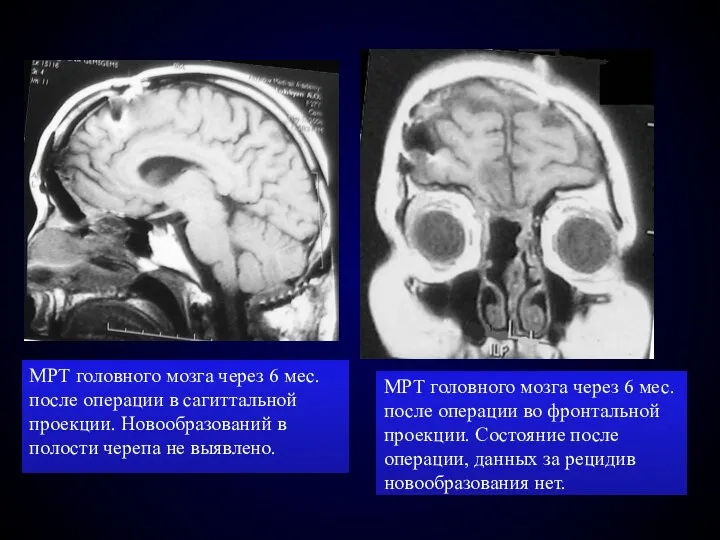
- 91. МРТ головного мозга через 6 мес. после операции в сагиттальной проекции. Новообразований в полости черепа не
- 92. До операции После операции
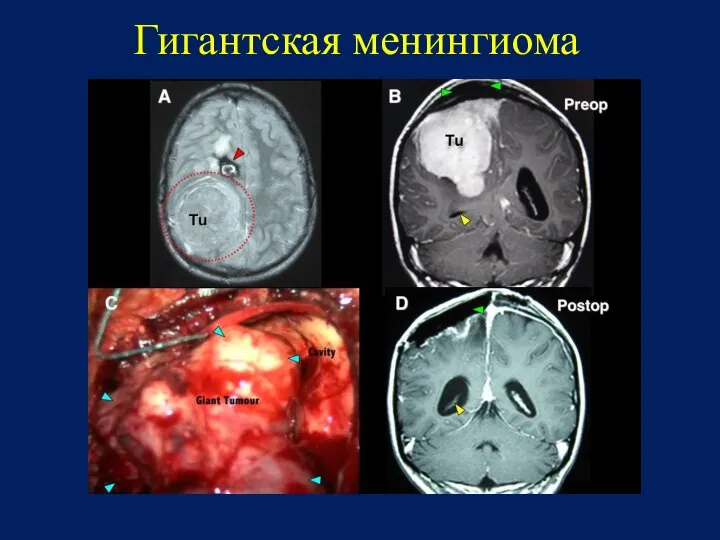
- 93. Гигантская менингиома
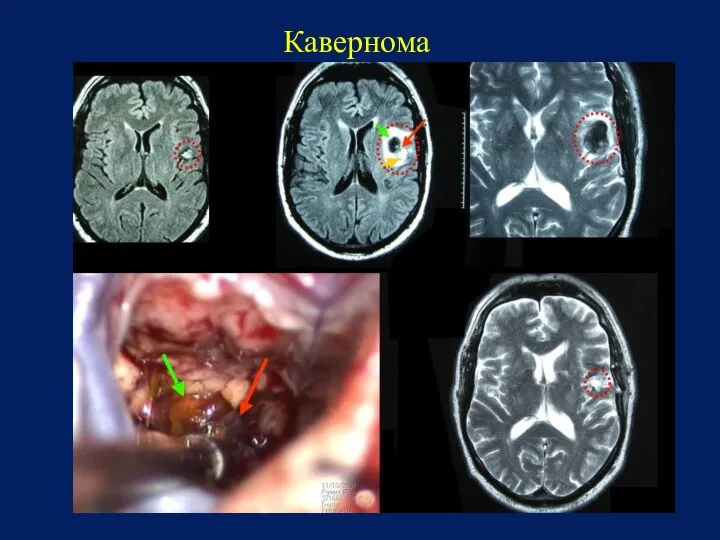
- 94. Кавернома
- 95. Показания к радиотерапии при опухолях мозга: Злокачественная глиома Олигодендроглиома (только после субтотальной резекции или если анапластическая)
- 96. Показания к химиотерапии при опухолях мозга: Злокачественная глиома - BCNU (Ломустин , Мюстофоран, Темодал) Первичная лимфома
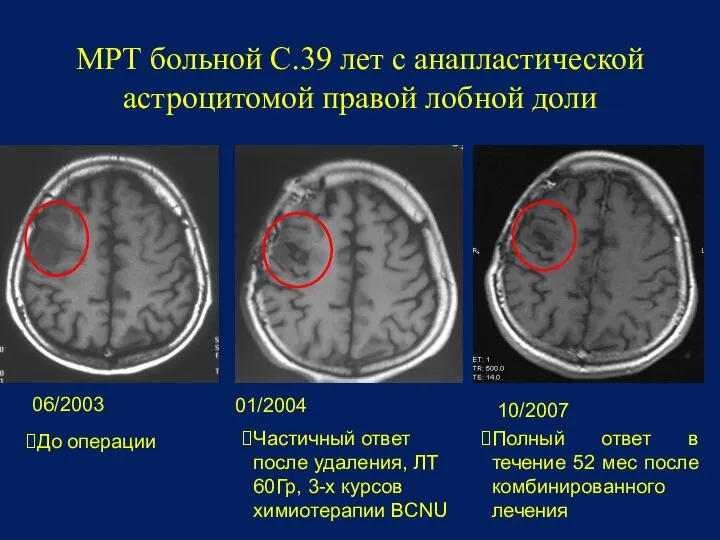
- 97. МРТ больной С.39 лет с анапластической астроцитомой правой лобной доли 06/2003 01/2004 10/2007 До операции Частичный
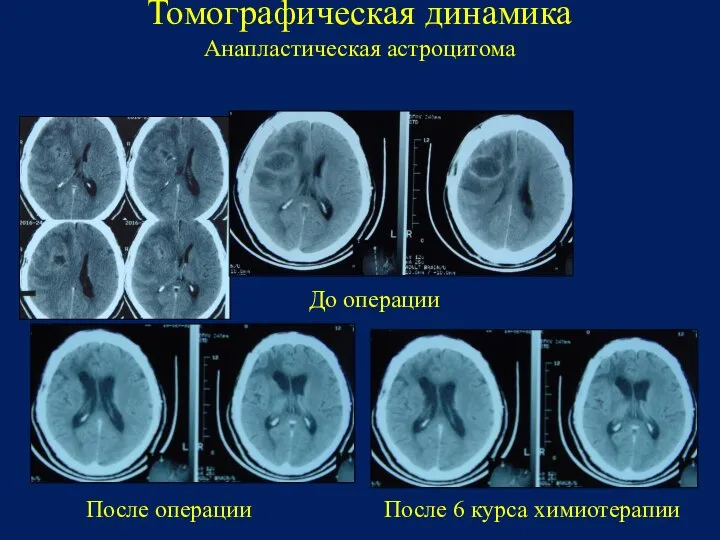
- 98. Томографическая динамика Анапластическая астроцитома После 6 курса химиотерапии После операции До операции
- 99. РЕКОМЕНДАЦИИ ПО НАБЛЮДЕНИЮ ЗА БОЛЬНЫМИ С ОПУХОЛЯМИ МОЗГА КТ сканирование через 4 недели после оперативного вмешательства.
- 100. Радиохирургическое лечение .
- 101. Радиохирургия – термин, введенный шведским нейрохирургом Л. Лекселлом . Л. Лекселл и биофизик Б. Ларссон сконструировали
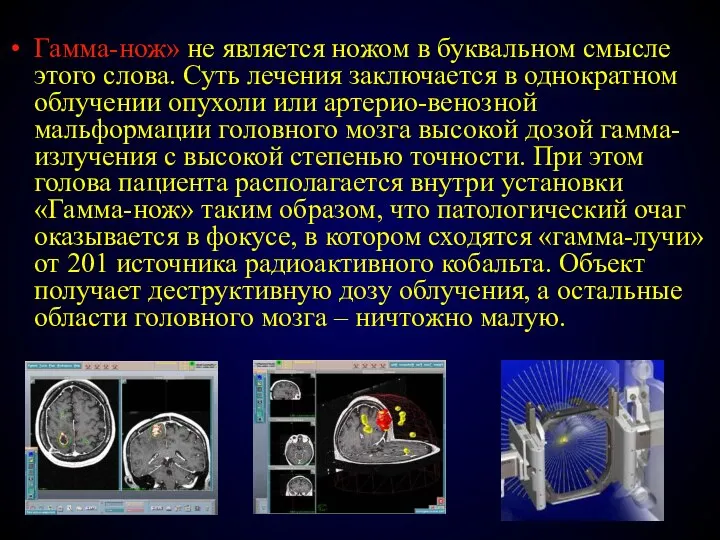
- 102. Гамма-нож» не является ножом в буквальном смысле этого слова. Суть лечения заключается в однократном облучении опухоли
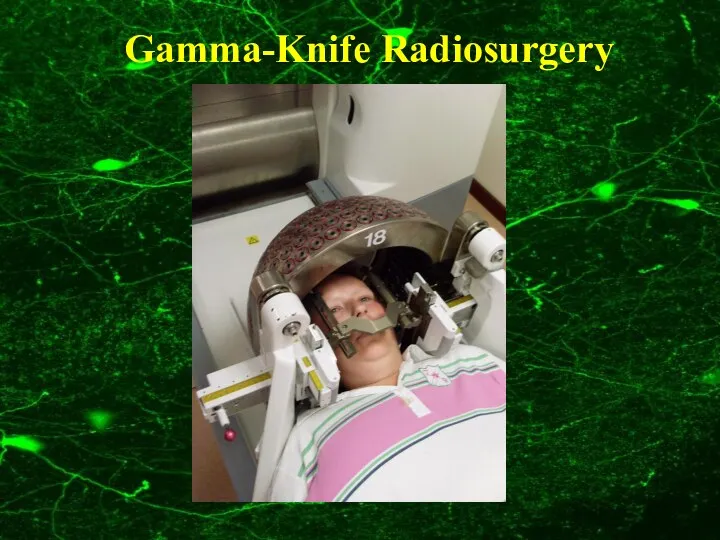
- 103. Gamma-Knife Radiosurgery
- 104. Gamma-Knife Radiosurgery
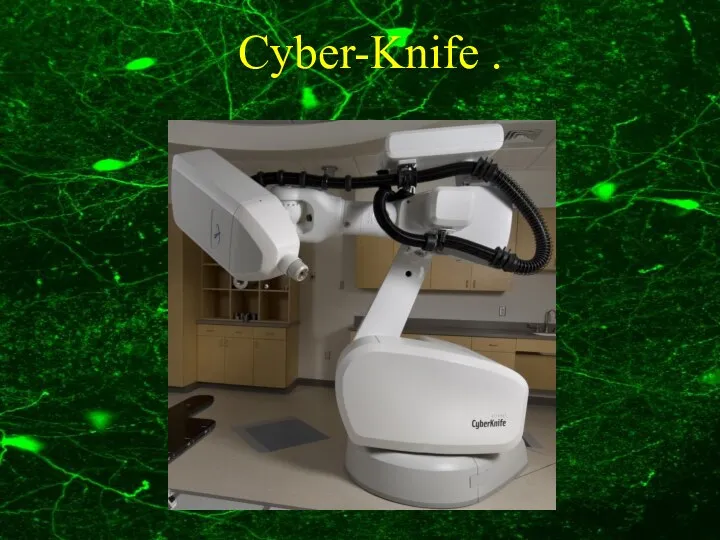
- 105. Cyber-Knife .
- 106. ОЦЕНКА ТЯЖЕСТИ СОСТОЯНИЯ БОЛЬНОГО (шкала Karnofsky) Активность(в баллах) Состояние нормальное, жалоб нет, признаков заболевания нет -
- 107. THE END
- 109. Gamma-Knife Radiosurgery «Гамма-нож» Метод эффективен и может применяться при наличии патологических очагов размером не более 3-3,5
- 110. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Невриномы черепно-мозговых нервов Наличие
- 111. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Менингиомы – Наличие клинических
- 112. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Артерио-венозные мальформации Отсутствие возможности
- 113. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Аденомы гипофиза Решение больного
- 114. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Метастазы Один или несколько
- 115. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Глиомы (от I до
- 116. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Пинеаломы - Хордомы -
- 117. Виды интракраниальной патологии, которые потенциально могут быть успешно пролечены с помощью «Гамма-ножа». Невралгия тройничного нерва Неэффективность
- 118. Классификация акустических шванном (шкала Samii) Интрамеатальная опухоль - Т1 Интра-экстрамеатальная опухоль - Т2 Опухоль, заполняющая мосто-мозжечковую
- 119. Классификация нарушений функции лицевого нерва (шкала House-Brackmann) 1. НОРМА - Нет нарушений 2. ЛЕГКАЯ ДИСФУНКЦИЯ -
- 122. КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ГОЛОВНОГО МОЗГА Правила классификации: классификация применима для всех первичных опухолей головного мозга. Традиционная система
- 123. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ Опухоли, локализующиеся выше мозжечкового намета Т1 опухоль одной гемисферы, до 5 см в наибольшем
- 124. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ Опухоли, локализующиеся ниже мозжечкового намета Т1 опухоль одной гемисферы, до 3 см в наибольшем
- 125. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ (М) Метастазы MX - недостаточно данных для оценки отдаленных метастазов МО - отдаленных метастазов
- 126. ГИСТОПАТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ GX - недостаточно данных для оценки степени злокачественности G1 - высокодифференцированная опухоль G2 -
- 127. ГИСТОПАТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ глиом G1 - высокодифференцированная опухоль G2 - опухоль средней степени дифференциации G3 - малодифференцированная
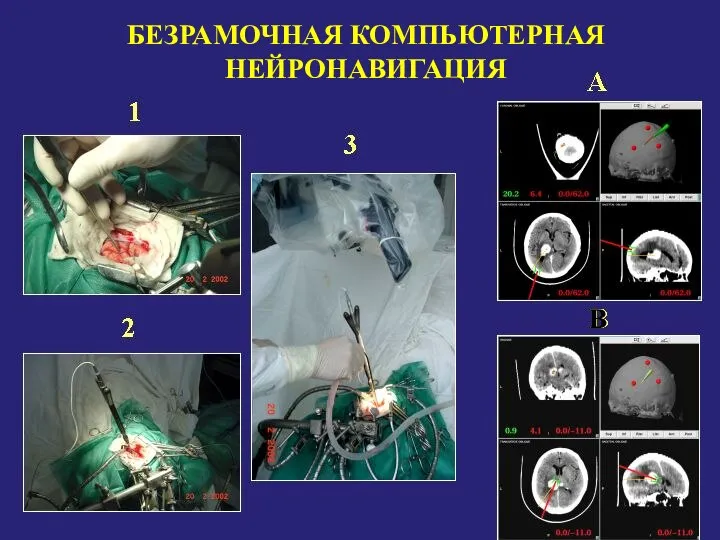
- 129. 1 3 2 B БЕЗРАМОЧНАЯ КОМПЬЮТЕРНАЯ НЕЙРОНАВИГАЦИЯ
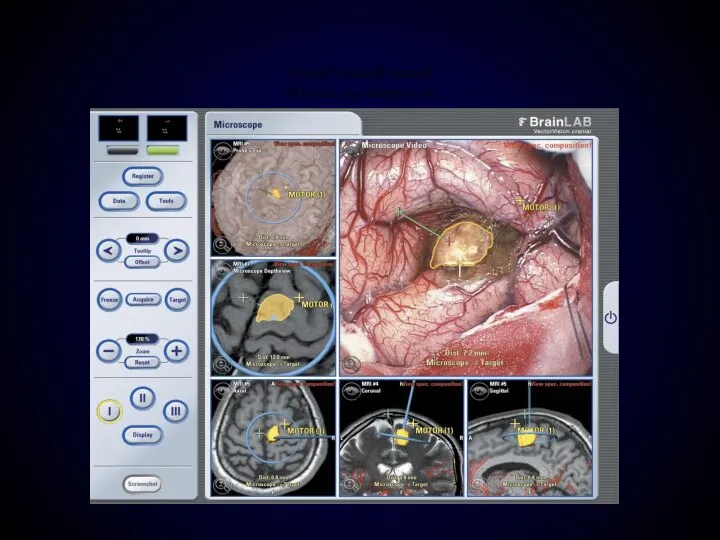
- 131. VectorVision® cranial Microscope Integration (Image courtesey of West Virginia University, Morgantown
- 133. CyberKnife
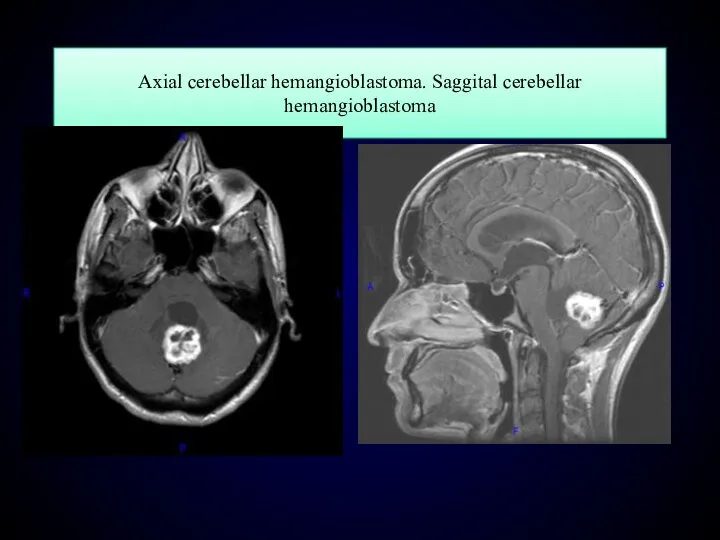
- 134. Axial cerebellar hemangioblastoma. Saggital cerebellar hemangioblastoma
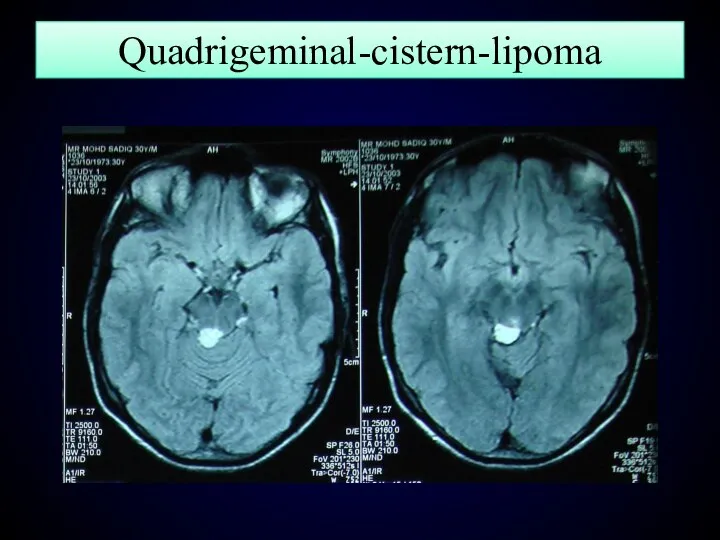
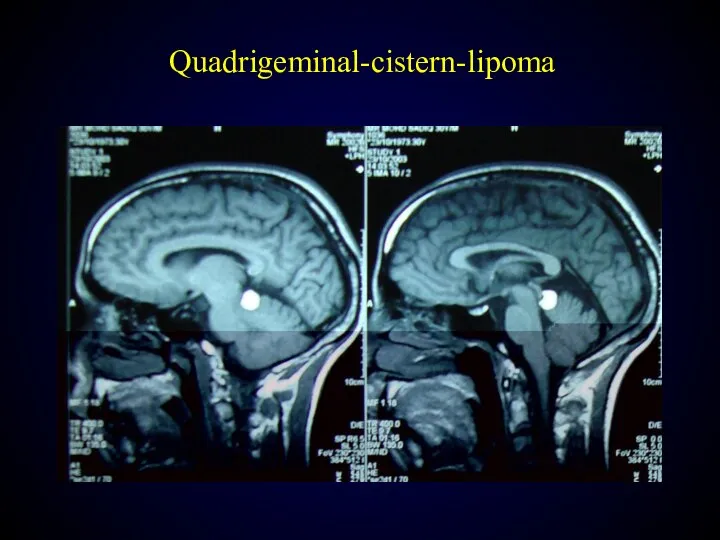
- 135. Quadrigeminal-cistern-lipoma
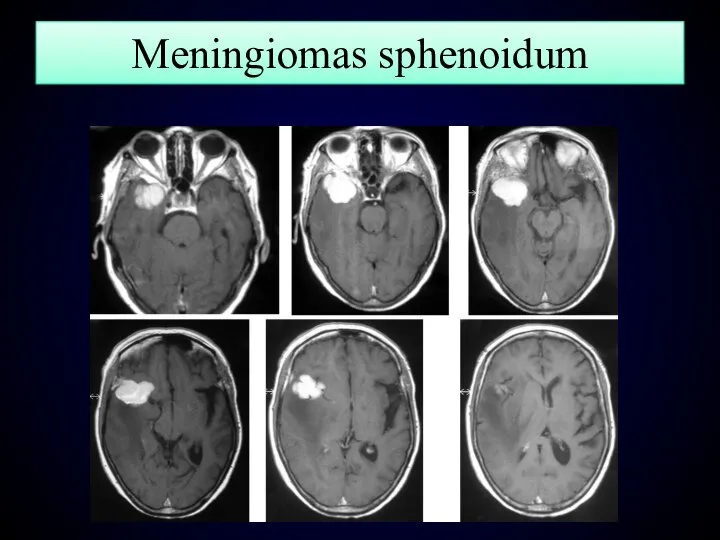
- 136. Meningiomas sphenoidum
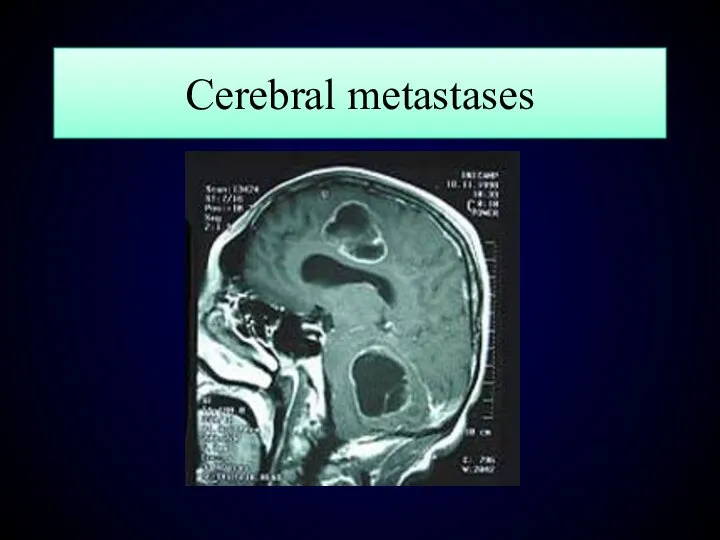
- 137. Cerebral metastases
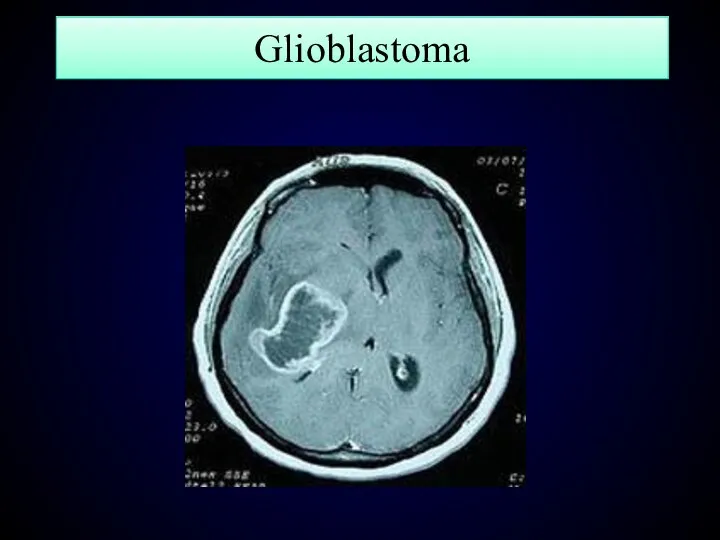
- 138. Glioblastoma
- 139. Quadrigeminal-cistern-lipoma
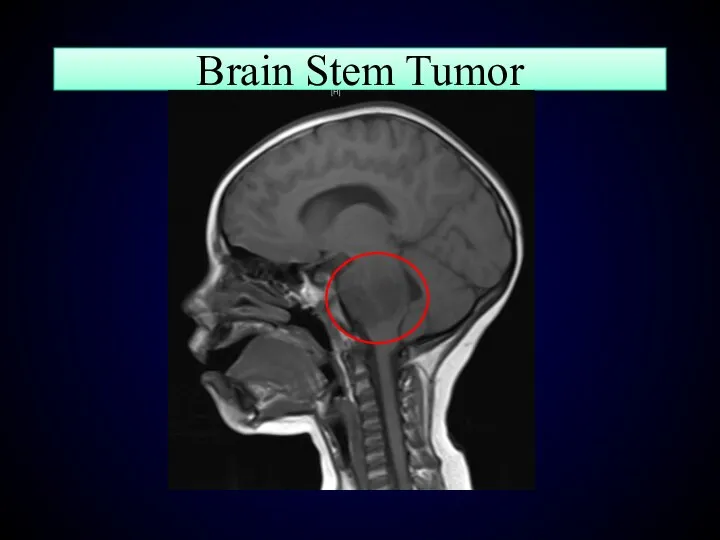
- 140. Brain Stem Tumor
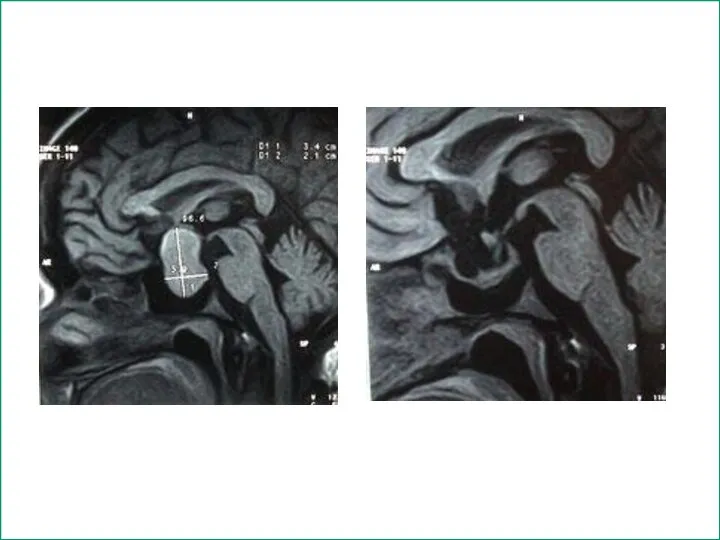
- 142. Pre-op MRI Post-op MRI
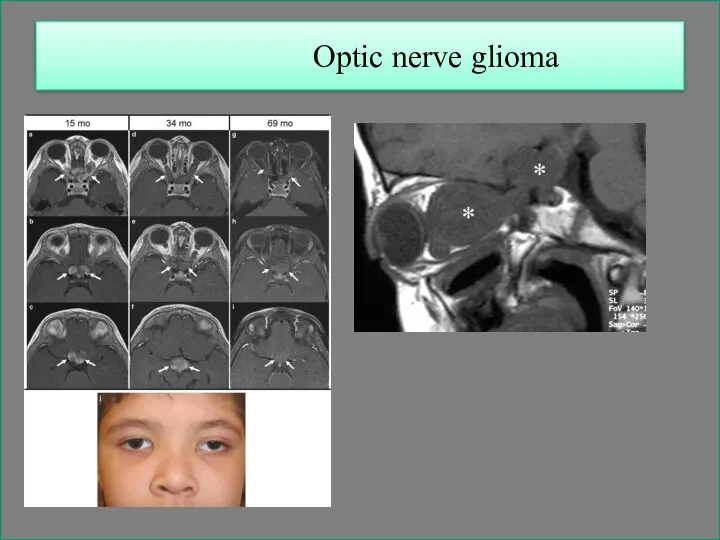
- 143. Optic nerve glioma
- 145. Скачать презентацию


















































 Сюрреализм. История развития
Сюрреализм. История развития Опыт Штерна
Опыт Штерна Мумтаз Махал
Мумтаз Махал Искусство полиграфии poly – много grafo - пишу
Искусство полиграфии poly – много grafo - пишу Драма Ф. Шиллера "Разбойники"
Драма Ф. Шиллера "Разбойники" Человек в политической жизни страны
Человек в политической жизни страны Презентация "Инновационный менеджмент" - скачать презентации по Экономике
Презентация "Инновационный менеджмент" - скачать презентации по Экономике ПРЕЗЕНТАЦИЯ
ПРЕЗЕНТАЦИЯ СТАРИННЫЕ ЗАДАЧИ НА ДРОБИ Открытый урок учителя математики 1 категории Черновой Галины Петровны
СТАРИННЫЕ ЗАДАЧИ НА ДРОБИ Открытый урок учителя математики 1 категории Черновой Галины Петровны Культура майя
Культура майя Планирование на предприятии
Планирование на предприятии  Общее понятие ритма архитектурно-пространственных форм
Общее понятие ритма архитектурно-пространственных форм Достоинства и недостатки матричных принтеров
Достоинства и недостатки матричных принтеров Т20 АЗРН3.ppt
Т20 АЗРН3.ppt Презентация Менеджмент
Презентация Менеджмент Управление системой подготовки спортсмена
Управление системой подготовки спортсмена Окружающий мир 2 класс УМК «Начальная школа 21 века»
Окружающий мир 2 класс УМК «Начальная школа 21 века» Библейские сказания
Библейские сказания Художественная культура первой половины XIX века
Художественная культура первой половины XIX века С 8 марта девочки
С 8 марта девочки Презентация Рождество
Weihnachten
Презентация Рождество
Weihnachten Разборы задач №1 - НОК, математика
Разборы задач №1 - НОК, математика Виды соединений
Виды соединений БЮДЖЕТ ТОЛЬЯТТИ
БЮДЖЕТ ТОЛЬЯТТИ Проектирование деревообрабатывающего оборудования и инструмента. Элементы узлов
Проектирование деревообрабатывающего оборудования и инструмента. Элементы узлов НОМА
НОМА В детсаде хорошим другом в твоём представлении был тот, кто давал тебе красный мелок, когда последним оставшимся был уродский чёрн
В детсаде хорошим другом в твоём представлении был тот, кто давал тебе красный мелок, когда последним оставшимся был уродский чёрн Стрепетов Григорий Михайловичгвардии лейтенант, командир роты 222 –го гвардейского стрелкового полка
Стрепетов Григорий Михайловичгвардии лейтенант, командир роты 222 –го гвардейского стрелкового полка