Содержание
- 2. Цель лекции На основании изложенного материала научить студентов диагностировать ОКС и принимать правильные решения в плане
- 3. План лекции Определение ОКСбпST Этиология, патогенез ОКСбпST Клинические проявления Диагностические критерии Лечение
- 4. Классы рекомендаций Класс I Польза и эффективность диагностического или лечебного воздействия доказаны и/или общепризнаны. Класс II
- 5. Уровни доказательств Уровень доказательства А Результаты многочисленных рандомизированных клинических исследований или метаанализа. Уровень доказательства В Результаты
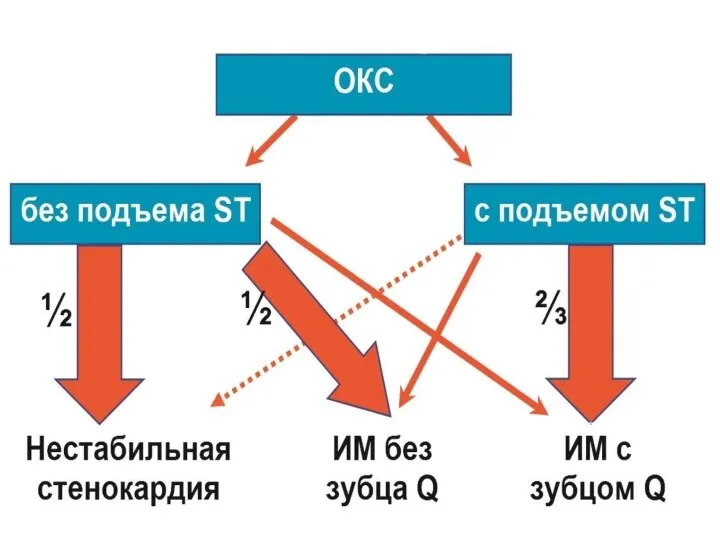
- 6. Терминология «ОКС» - термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать ОИМ или нестабильную
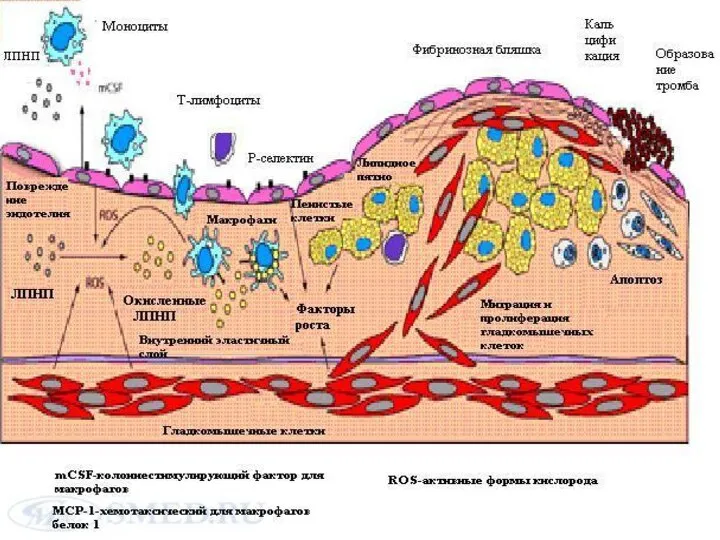
- 8. Атеросклеротическая бляшка Бляшка состоит из богатого липидами ядра, расположенного в центре эксцентрично утолщенной интимы. Липидное ядро
- 9. Атеросклеротическая бляшка (продолжение) Ядро бляшки содержит липиды – свободный внеклеточный холестерин (кристаллы) и его эфиры. В
- 10. Атеросклеротическая бляшка (продолжение) Пенистые клетки выделяют тканевой фактор, мощный прокоагулянт, который при контакте с кровью, стимулирует
- 11. Воспаление бляшки Воспаление признается одним из механизмов, способствующих ослаблению капсулы бляшки и последующему ее разрыву. Выявляется
- 12. Воспаление бляшки (продолжение) Хронически активированные Т- клетки, находящиеся внутри бляшки, продуцируют цитокины(γ-интерферон). Этот цитокин ↓способность гладкомышечных
- 13. Воспаление бляшки (продолжение) К ослаблению фиброзной капсулы бляшки ведет повышенное разрушение коллагена и других компонентов матрикса.
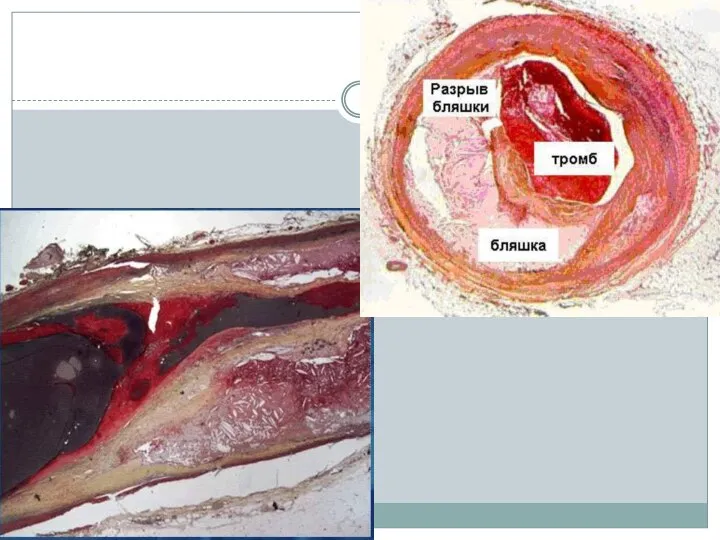
- 14. Реакция тромбоцитов на повреждение атеросклеротической бляшки Повреждение бляшки приводит к обнажению адгезивных белков – гликопротеинов- фактор
- 15. Реакция тромбоцитов на повреждение атеросклеротической бляшки (продолжение) Рецепторы тромбоцитов, взаимодействующие с фактором Виллебранда и коллагеном постоянно
- 16. Гиперкоагуляция Тромбоксан, серотонин, АДФ синтезируются и секретируются тромбоцитом, после стимуляции тромбином, наиболее активным агонистом агрегации тромбоцитов.
- 17. Вазоспазм Дисфункция эндотелия сопровождает атеросклероз, являясь одним из первичных звеньев его развития. Безусловно важную роль играет
- 19. ОКСбпST Характерно: 1)ангинозный приступ (дискомфорт) 2)нет подъема ST 3)депрессия ST 4) инверсия, сглаженность, псевдонормализация з.Т В
- 20. Диагностика больных с ОКСбпST Для диагностики ОКСбпST следует опираться: 1)Данные анамнеза; 2)Выявление факторов риска; 3)Особенности острых
- 21. Симптомы ОКСбпST Длительный(>20минут)ангинозный приступ в покое; Впервые возникшая стенокардия соответствующая как минимум (ІІ ФК); Утяжеление стабильной
- 22. Особенности болевого синдрома Ощущение сдавления и тяжести за грудиной (боль и дискомфорт); Иррадиация в левую руку,
- 23. Атипичная симптоматика У пожилых лиц; Женщин; Больных сахарным диабетом; При сахарном диабете; Почечной недостаточности; Деменции.
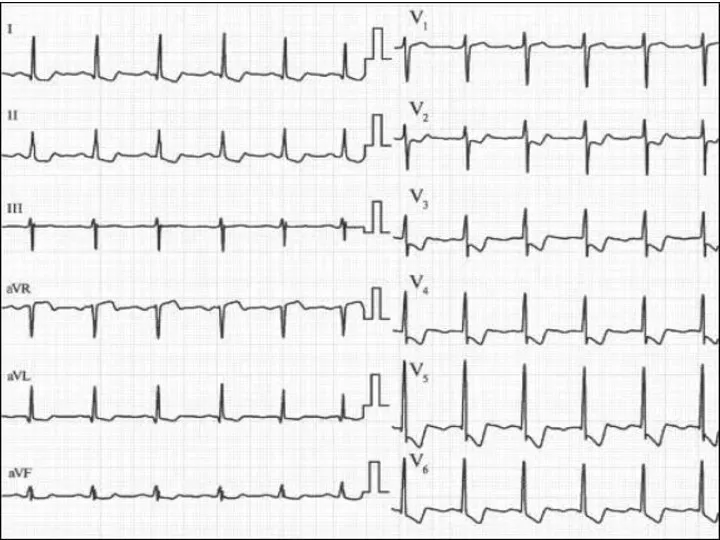
- 24. ЭКГ - диагностика Изменения на ЭКГ при ОКСбпST: 1)Депрессии сегмента ST 2)Преходящие подъемы сегмента ST 3)Изменения
- 26. Биохимические маркеры При подозрении на ОКСбпST необходимо: 1)Для диагностики; 2)Стратификации риска неблагоприятного течения заболевания; 3)Выбора тактики
- 27. Сердечные тропонины Биохимические маркеры повреждения кардиомиоцитов – сердечные тропонины T и I. Преходящее повышение уровня сердечного
- 28. Сердечный тропонин, определенный высокочувствительным методом Имеются следующие особенности: Позволяют с большей надежностью исключить ИМ; Обладает более
- 29. Исключение и подтверждение ИМ с использованием сердечных тропонинов, определенных высокочувствительным методом Для быстрого исключения ИМбпST рекомендуется
- 30. Визуализирующие методы. Функциональная оценка левого желудочка Всем больным с ОКСбпST выполняется ЭХОКГ. Выполняются задачи: Оценка общей
- 31. МРТ Магнитный резонанс позволяет оценить: Перфузию; Нарушение локальной сократимости миокарда; Выявляется рубцовая ткань в миокарде; Провести
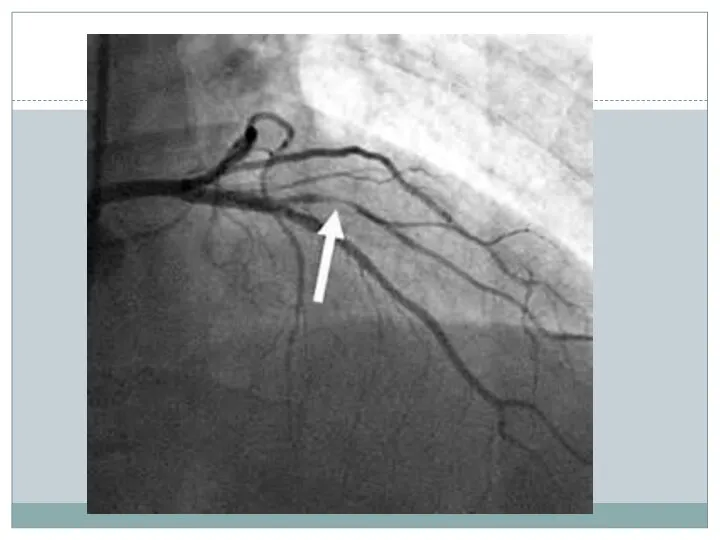
- 32. Коронароангиография (КАГ) КАГ – ключевое исследование при ОКСбпST. Основная задача – определение показаний для инвазивного лечения
- 33. КАГ(оценка результатов обследования – выявление «виноватой» бляшки) Необходимо выявить не менее 2 признаков: Внутрипросветный дефект наполнения
- 35. ОКСбпST У половины больных кровоток по «подозреваемой» артерии – нормален. Идентификация стеноза, ответственного за развитие ОКС
- 37. Нестабильная стенокардия( НС ) К НС относятся несколько клинических ситуаций: Впервые возникшая стенокардия, но ее про-
- 38. Дифференциальный диагноз при ОКСбпST Сердечно-сосудистые: миокардит, КМП, острая СН, гипертензивный криз, аортальный стеноз, КМП Тако-Тсубо, травма
- 39. Дифференциальный диагноз при ОКСбпST (продолжение) Желудочно-кишечные: эзофагит, пищеводный рефлюкс, спазм пищевода, пептическая язва, гастрит, панкреатит, холецистит.
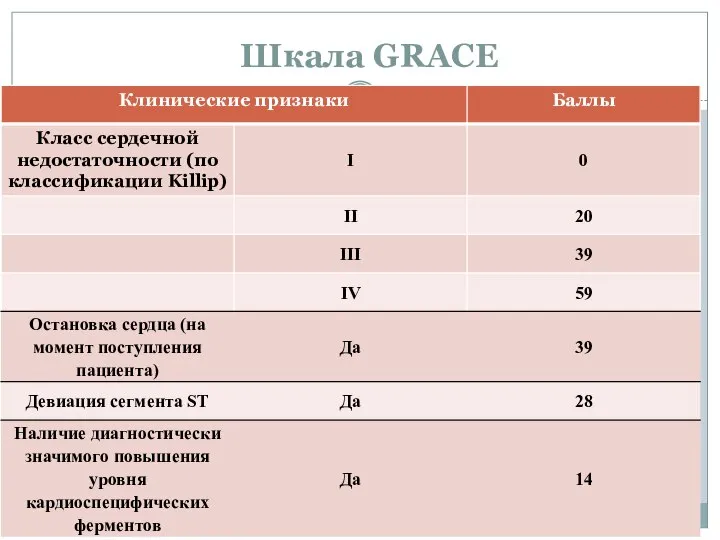
- 40. Сердечная недостаточность по Killip Класс 1. Клинические признаки сердечной недостаточности отсутствуют; Класс 2. Влажные хрипы выслушиваются
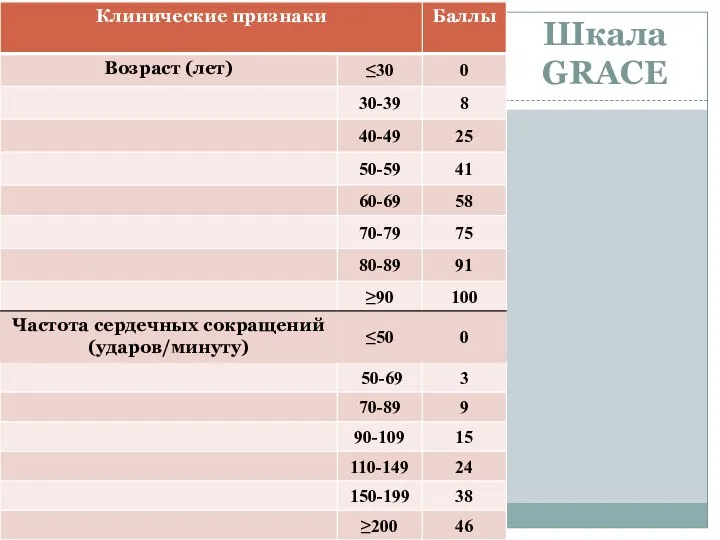
- 41. Шкала GRACE
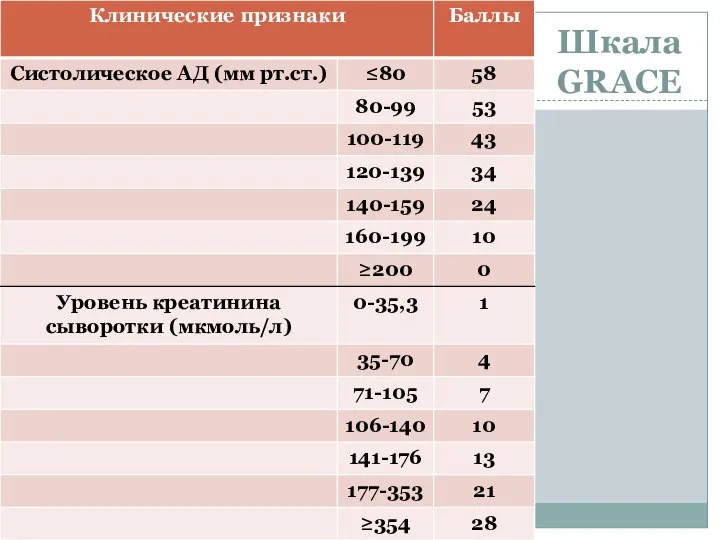
- 42. Шкала GRACE
- 43. Шкала GRACE
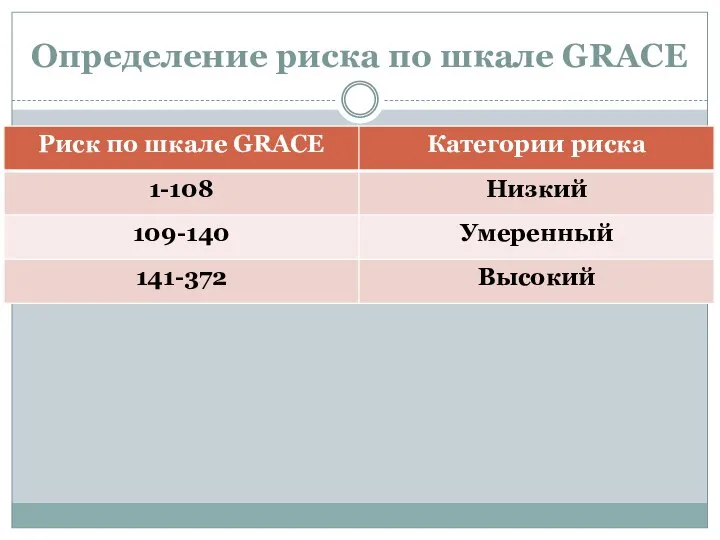
- 44. Определение риска по шкале GRACE
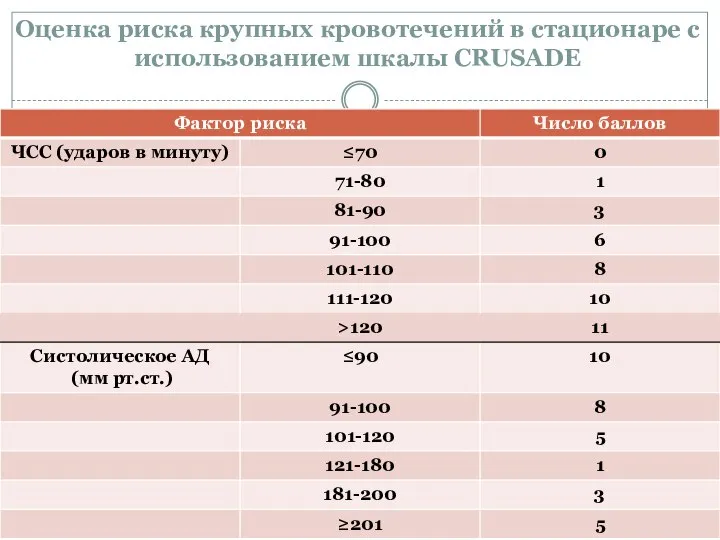
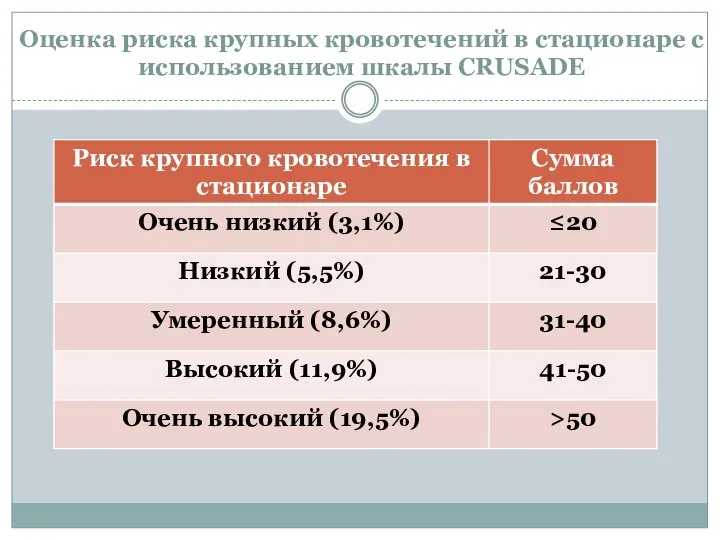
- 45. Оценка риска крупных кровотечений в стационаре с использованием шкалы CRUSADE
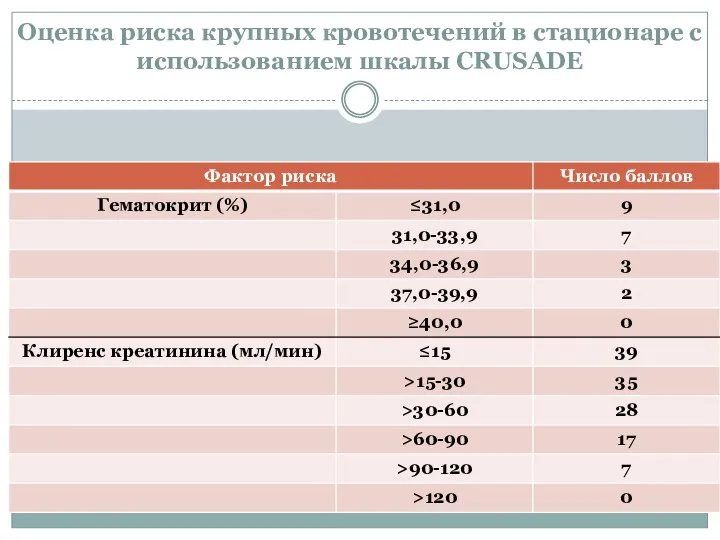
- 46. Оценка риска крупных кровотечений в стационаре с использованием шкалы CRUSADE
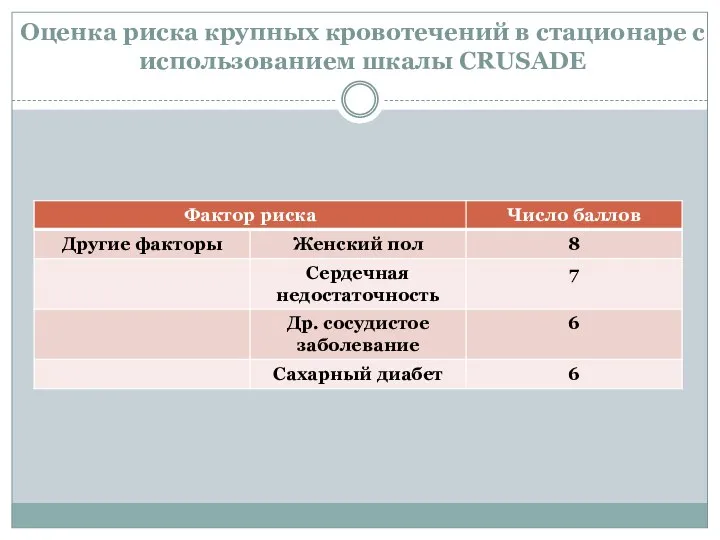
- 47. Оценка риска крупных кровотечений в стационаре с использованием шкалы CRUSADE
- 48. Оценка риска крупных кровотечений в стационаре с использованием шкалы CRUSADE
- 49. Тактика ведения пациентов с ОКС-бпST Начальная оценка: госпитализация; оценка болевого синдрома и клиническое обследование; оценка вероятности
- 50. Тактика ведения пациентов с ОКС-бпST Первичное лечение:
- 51. Тактика ведения пациентов с ОКС-бпST Выбор стратегии лечения: Консервативное лечение: Нет повторных приступов стенокардии; Нет признаков
- 52. Рекомендации по реваскуляризации при ОКС-бпST
- 53. Рекомендации по реваскуляризации при ОКС-бпST
- 54. Критерии высокого риска с показанием к инвазивной стратегии Первичные: Значимое повышение или снижение тропонина; Динамические изменения
- 55. Критерии очень высокого риска с показанием к неотложной инвазивной стратегии Рефрактерная стенокардия; Возвратная стенокардия, несмотря на
- 56. Рекомендации по антиангинальнойтерапии пациентов с ОКС-бпST
- 57. Рекомендации по антиангинальнойтерапии пациентов с ОКС-бпST
- 58. Рекомендации по использованию антикоагулянтов
- 59. Рекомендации по использованию антикоагулянтов
- 60. Дозы антикоагулянтов при ОКС-бпST Фондапаринукс 2,5 мг подкожно 1 раз в день; НМГ подкожно: Эноксапарин 1мг/кг
- 61. Антитромботическая терапия перед ЧКВ
- 62. Антикоагулянты при ОКС-бпST после первичной ЧКВ Рекомендовано назначение подкожно не более 24часов: Эноксапарин 1мг/кг 2 раза
- 63. Классификация кровотечений TIMI
- 65. Скачать презентацию

















































 Front-end. Back-end
Front-end. Back-end Управление в сфере использования и охраны земель
Управление в сфере использования и охраны земель Лондон и Париж
Лондон и Париж  Роль политических партий на современном этапе
Роль политических партий на современном этапе Презентация История развития финансов
Презентация История развития финансов Ордера в архитектуре
Ордера в архитектуре Технология диалогового обучения и воспитания. Православная педагогика – это педагогика воцерковления
Технология диалогового обучения и воспитания. Православная педагогика – это педагогика воцерковления Пробежка УП (Утренняя Полезная)
Пробежка УП (Утренняя Полезная) Открытый межнациональный фестиваль ЭТНОночь. Укрепление и развитие межнационального диалога
Открытый межнациональный фестиваль ЭТНОночь. Укрепление и развитие межнационального диалога Деревенский лагерь в Домнино. Номинация «Культура и искусство» в категории от 18 до 30 лет
Деревенский лагерь в Домнино. Номинация «Культура и искусство» в категории от 18 до 30 лет Welcome to Washington
Welcome to Washington Окружающий мир Выполнила : учитель начальных классов Курышова Надежда Викторовна г.Аркадак
Окружающий мир Выполнила : учитель начальных классов Курышова Надежда Викторовна г.Аркадак  Черная металлургия Во все времена вопрос о том, какие материалы создавать, какие свойства им придавать, был и всегда будет неотъем
Черная металлургия Во все времена вопрос о том, какие материалы создавать, какие свойства им придавать, был и всегда будет неотъем Презентация на тему "Предмет и методы патофизиологии" - скачать презентации по Медицине
Презентация на тему "Предмет и методы патофизиологии" - скачать презентации по Медицине urok_russkogo_yazyka_vidy_predlozheniy_po_tseli_vyskazyvaniya_3_klass
urok_russkogo_yazyka_vidy_predlozheniy_po_tseli_vyskazyvaniya_3_klass БАЗОВЫЕ ЛОГИЧЕСКИЕ ЭЛЕМЕНТЫ n-МОП И КМОП ЛОГИЧЕСКИЕ КОМБИНАЦИОННЫЕ СХЕМЫ
БАЗОВЫЕ ЛОГИЧЕСКИЕ ЭЛЕМЕНТЫ n-МОП И КМОП ЛОГИЧЕСКИЕ КОМБИНАЦИОННЫЕ СХЕМЫ Маслова Наталья Васильевна, учитель начальных классов МБОУ «Алексеевская СОШ»
Маслова Наталья Васильевна, учитель начальных классов МБОУ «Алексеевская СОШ» Гости из новогодней сказки Разработчики проекта Голан О., Журавлева Ю.
Гости из новогодней сказки Разработчики проекта Голан О., Журавлева Ю.  Айвазовский Иван Константинович
Айвазовский Иван Константинович Урок алгебры в 8 классе - презентация по Алгебре
Урок алгебры в 8 классе - презентация по Алгебре Духовная безопасность. Защита от сект
Духовная безопасность. Защита от сект Транспорт сталеплавильных цехов
Транспорт сталеплавильных цехов Методология AIM
Методология AIM  Золотая осень. Выполнение осеннего пейзажа с использованием компьютерных технологий. 5 класс
Золотая осень. Выполнение осеннего пейзажа с использованием компьютерных технологий. 5 класс Конструирование развивающей предметно – пространственной среды в ДОО в соответствии с требованиями ФГОС дошкольного образовани
Конструирование развивающей предметно – пространственной среды в ДОО в соответствии с требованиями ФГОС дошкольного образовани Выполнила Белова Лариса Сергеевна, учитель начальных классов МОУ ООШ № 7 города Белово
Выполнила Белова Лариса Сергеевна, учитель начальных классов МОУ ООШ № 7 города Белово Решения для автоматизации тестирования Web-приложений на базе Selenium Быкадоров Дмитрий. ЗАО Мастерхост. dmitry.bykadorov@gmail.com
Решения для автоматизации тестирования Web-приложений на базе Selenium Быкадоров Дмитрий. ЗАО Мастерхост. dmitry.bykadorov@gmail.com ГРАФИЧЕСКИЕ ИНФОРМАЦИОННЫЕ МОДЕЛИ 9 класс
ГРАФИЧЕСКИЕ ИНФОРМАЦИОННЫЕ МОДЕЛИ 9 класс