Содержание
- 2. План лекции Определение понятия лейкозы (острые и хронические) Принципы классификации лейкозов Патогенетические особенности опухолей из кроветворной
- 3. Лейкозы – наиболее значимая группа гемобластозов (собирательное название неопластических заболеваний, происходящих из клеток кроветворной ткани)
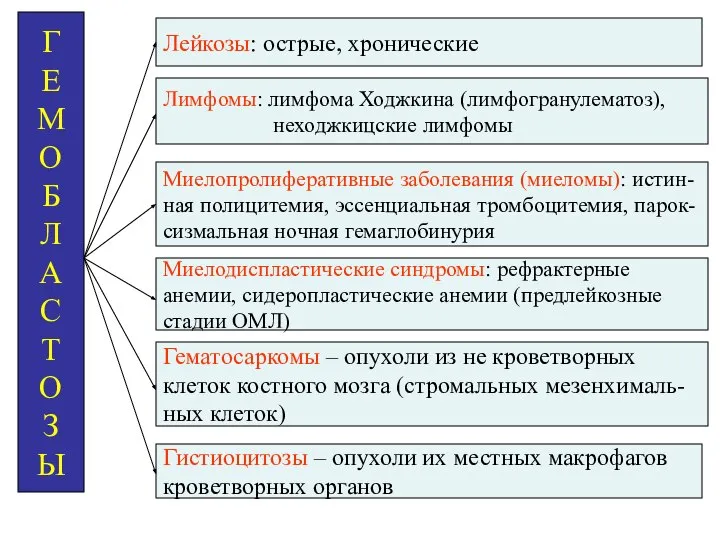
- 4. Г Е М О Б Л А С Т О З Ы Лейкозы: острые, хронические Лимфомы:
- 5. Лейкозы – это клональные злокачественные заболевания, при которых мутантный опухолевый клон исходит из клеток гемопоэтического ряда,
- 6. Лейкозы затрагивают, в основном, механизмы миелопоэза или лимфопоэза, и часто (но не всегда) характеризуются: лейкоцитозом; наличием
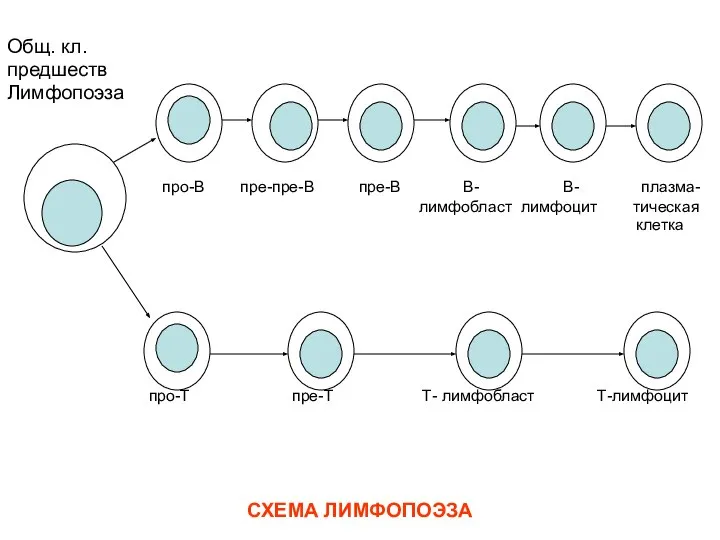
- 8. СХЕМА ЛИМФОПОЭЗА Общ. кл. предшеств Лимфопоэза про-В пре-пре-В пре-В В- В- плазма- лимфобласт лимфоцит тическая клетка
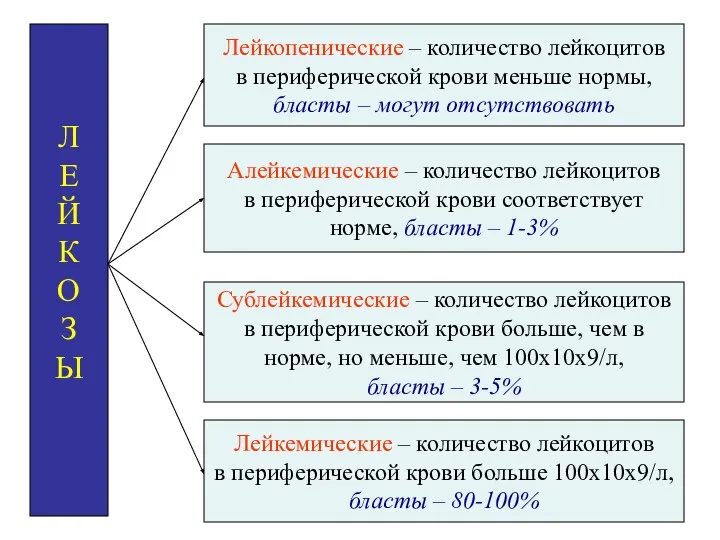
- 9. Л Е Й К О З Ы Лейкопенические – количество лейкоцитов в периферической крови меньше нормы,
- 10. Острый лейкоз – характеризуется продукцией атипичных лейкозных клеток, миелоидного и лимфоидного ростков, без их созревания (гиперплазия
- 11. Хронический лейкоз – характеризуется повышенной пролиферацией миелоидных или лимфоидных клеток-предшественников, но они в той или иной
- 12. Острые и хронические лейкозы развиваются на разной клональной и неидентичной мутационной основе. Переход острого лейкоза с
- 13. Злокачественные клетки не приобретают вновь утраченную способность к дифференцировке!
- 14. Течение хронического лейкоза может сопровождаться изменениями, за которыми стоит частичная или полная утрата способности злокачественных клонов
- 15. Принципы классификации острых лейкозов основаны на: Морфологии Цитохимических особенностях клеток (активность альфанафтилацетатэстеразы; активность миелопероксидазы; активность ПАС-реакции
- 16. FАВ – классификация (Франко-Американско-Британская) Морфология Строение ядра Отношение размера ядра и цитоплазмы
- 17. КЛАССИФИКАЦИЯ (ВОЗ) ОСТРЫХ МИЕЛОБЛАСТНЫХ ЛЕЙКОЗОВ (ОМЛ) МО – недифференцированный лейкоз М1 – острый миелобластный лейкоз без
- 18. КЛАССИФИКАЦИЯ ОСТРЫХ ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ) L1 – микролимфобластный ОЛЛ L2 – ОЛЛ с типичными бластами L3
- 19. КЛАССИФИКАЦИЯ ОСТРЫХ ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ) I1 (детский) – гомогенная популяция лимфобластов с преобладанием небольших по размеру
- 20. Патогенетические особенности опухолей из кроветворной ткани: изменение числа хромосом – анеуплодия (от 40 до 65), образование
- 21. Патогенетические особенности опухолей из кроветворной ткани (продолжение): лейкозные бласты делятся не быстрее и, не чаще нормальных
- 22. ПО ЭТОМУ! Злокачественный клон имеет селективное преимущество перед нормальными и, со временем, вытесняет из костного мозга
- 23. Клинико-патофизиологическая характеристика лейкозов
- 24. Острый миелоидный лейкоз: геморрагическая сыпь. Верхняя часть груди и лицо покрыты петехиями. Причиной служит глубокая тромбоцитопения
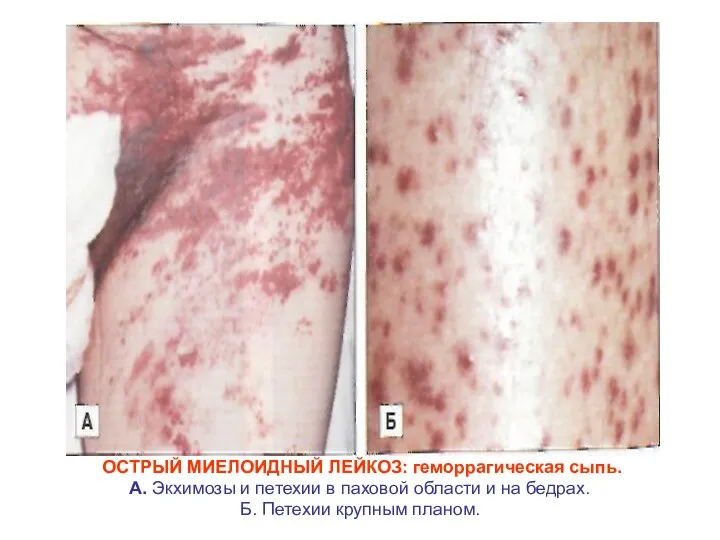
- 25. ОСТРЫЙ МИЕЛОИДНЫЙ ЛЕЙКОЗ: геморрагическая сыпь. А. Экхимозы и петехии в паховой области и на бедрах. Б.
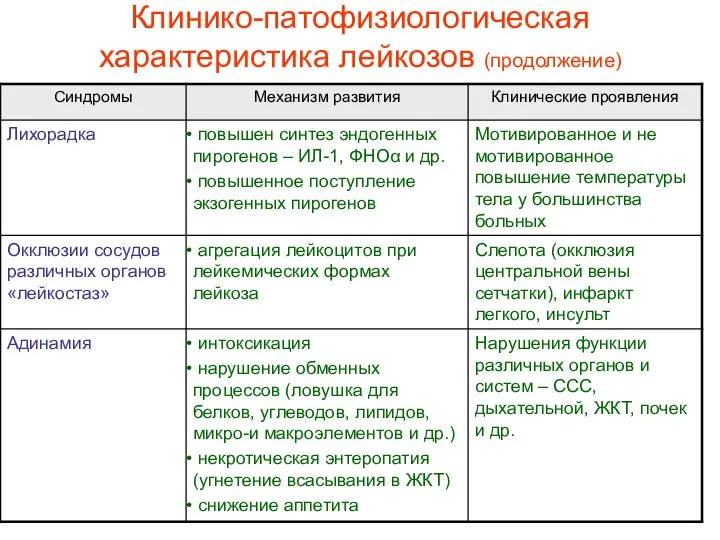
- 26. Клинико-патофизиологическая характеристика лейкозов (продолжение)
- 27. Острый миелоидный лейкоз: инфекции полости рта. А. Белый налет на слизистой рта — проявление кандидоза; верхняя
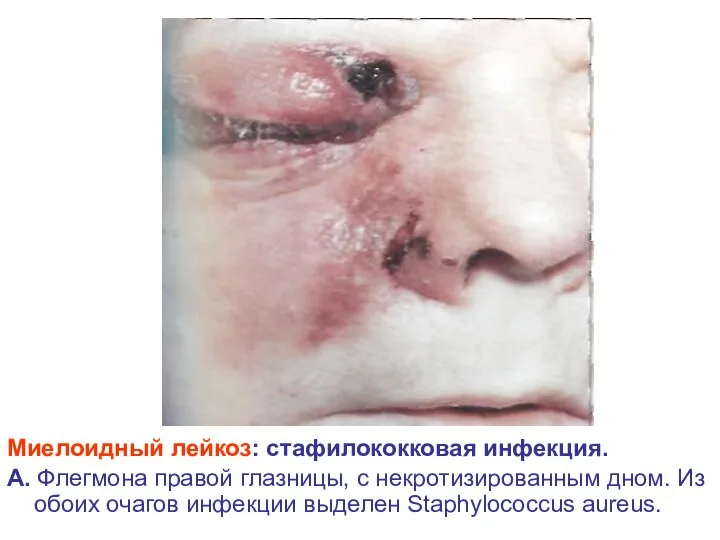
- 28. Миелоидный лейкоз: стафилококковая инфекция. А. Флегмона правой глазницы, с некротизированным дном. Из обоих очагов инфекции выделен
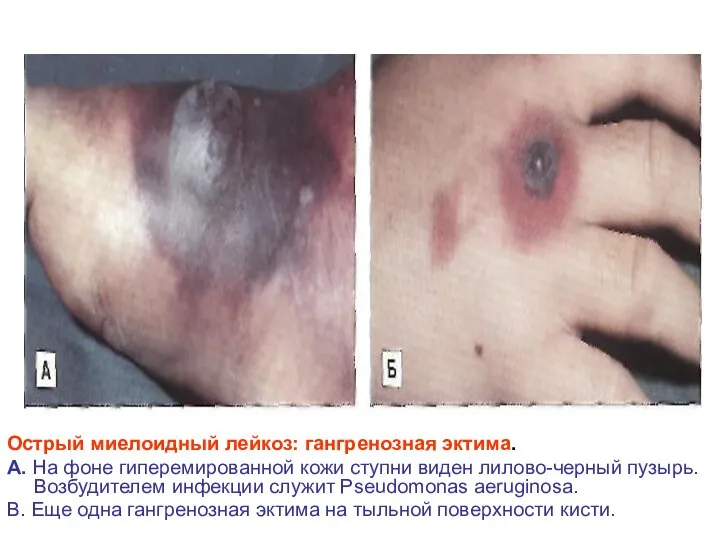
- 29. Острый миелоидный лейкоз: гангренозная эктима. А. На фоне гиперемированной кожи ступни виден лилово-черный пузырь. Возбудителем инфекции
- 30. Клинико-патофизиологическая характеристика лейкозов (продолжение)
- 31. Острый миелоидный лейкоз: лейкозная инфильтрация языка.
- 32. Острый монобластный лейкоз: гипертрофия десен. А, Б. Лейкозная инфильтрация привела к разрастанию десен и частичному наползанию
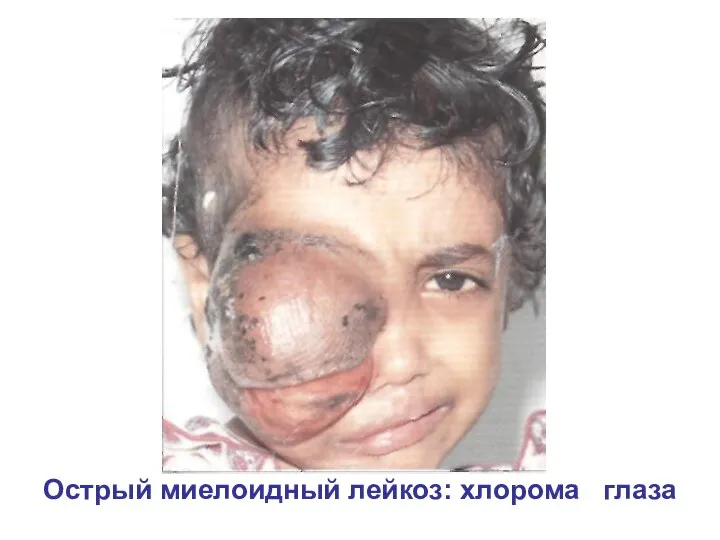
- 33. Острый миелоидный лейкоз: хлорома глаза
- 34. Острый лимфобластный лейкоз. Лейкозный инфильтрат в передней камере глаза закрывает ресничный край радужки.
- 35. Клинико-патофизиологическая характеристика лейкозов (продолжение)
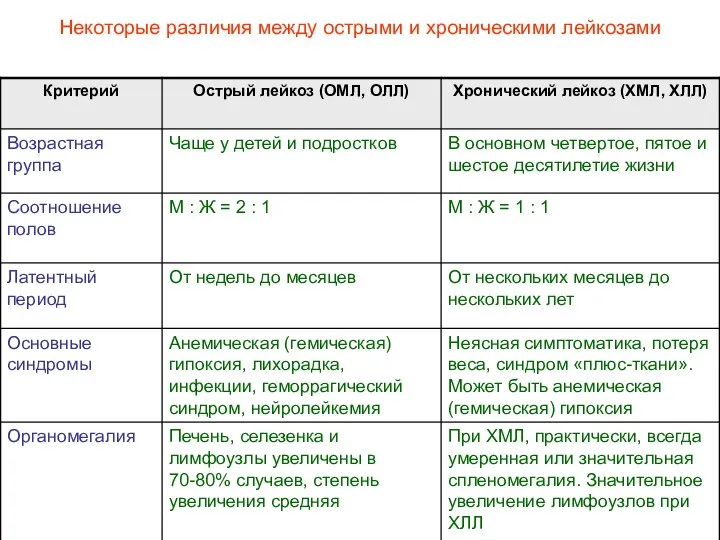
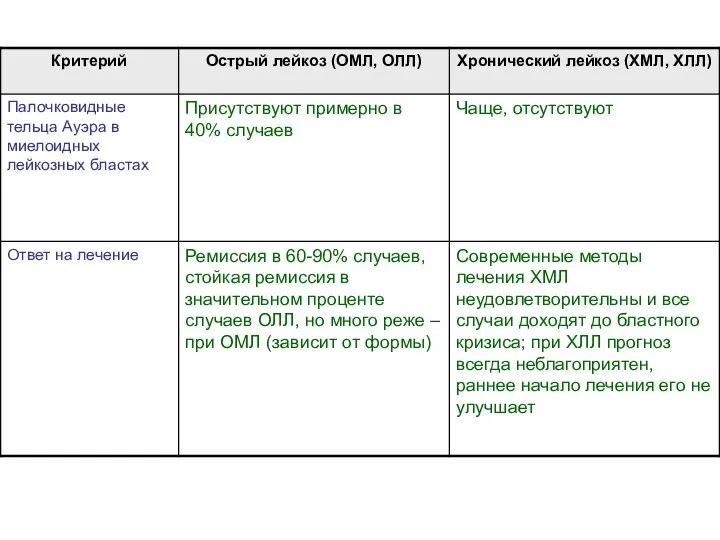
- 36. Некоторые различия между острыми и хроническими лейкозами
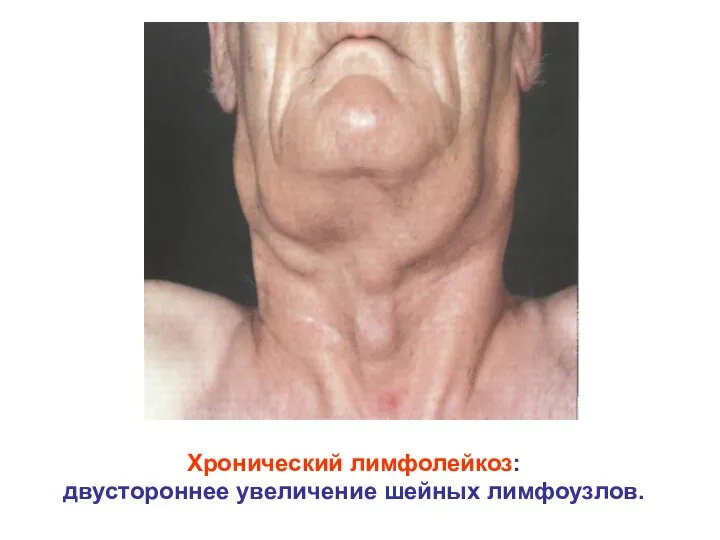
- 37. Хронический лимфолейкоз: двустороннее увеличение шейных лимфоузлов.
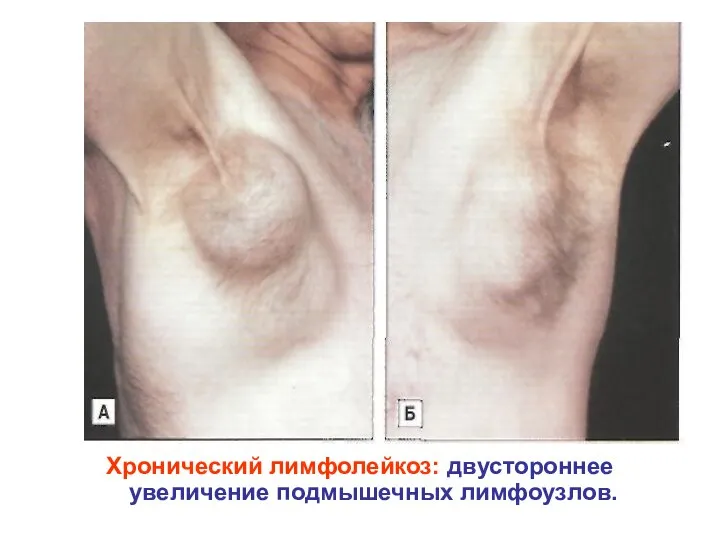
- 38. Хронический лимфолейкоз: двустороннее увеличение подмышечных лимфоузлов.
- 39. Хронический лимфолейкоз: геморрагическая сыпь и увеличение живота. Показаны границы печени и селезенки.
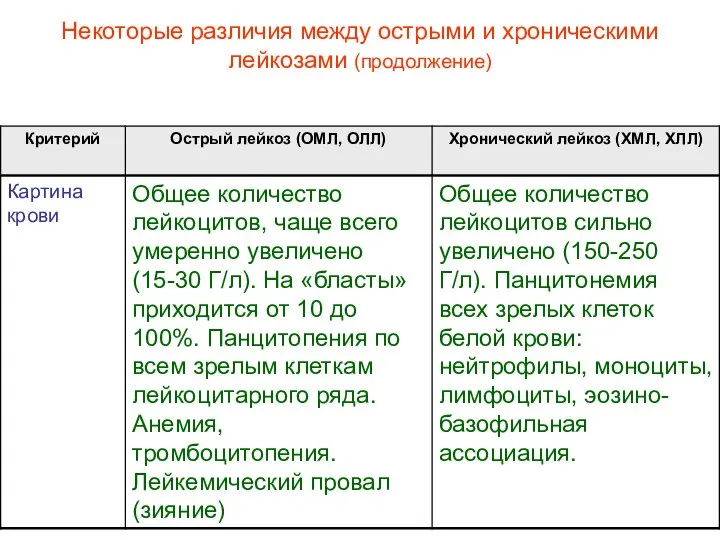
- 40. Некоторые различия между острыми и хроническими лейкозами (продолжение)
- 41. Острый миелоидный лейкоз А,Б Хронический миелолейкоз. А, Б.
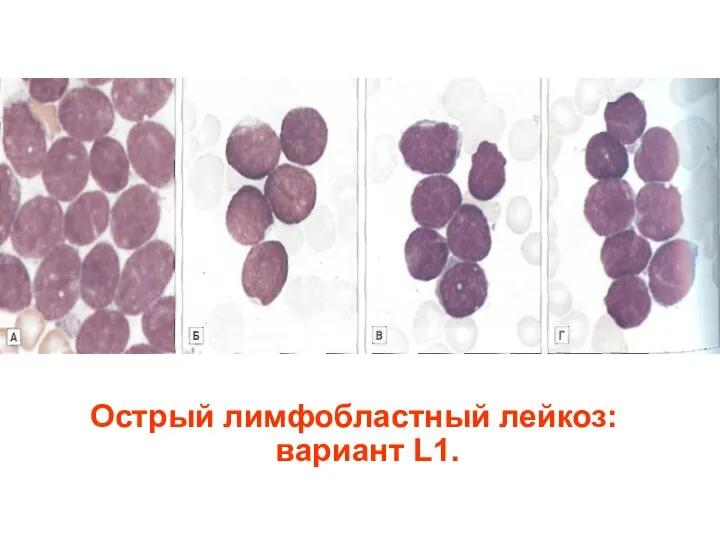
- 42. Острый лимфобластный лейкоз: вариант L1.
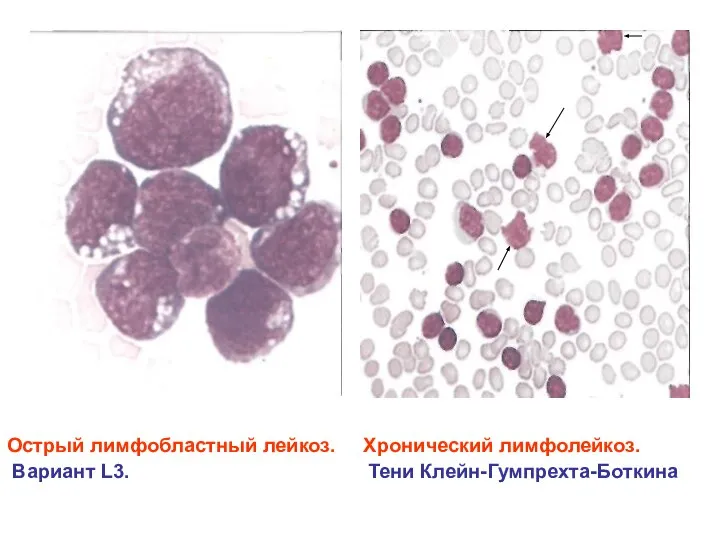
- 43. Острый лимфобластный лейкоз. Хронический лимфолейкоз. Вариант L3. Тени Клейн-Гумпрехта-Боткина
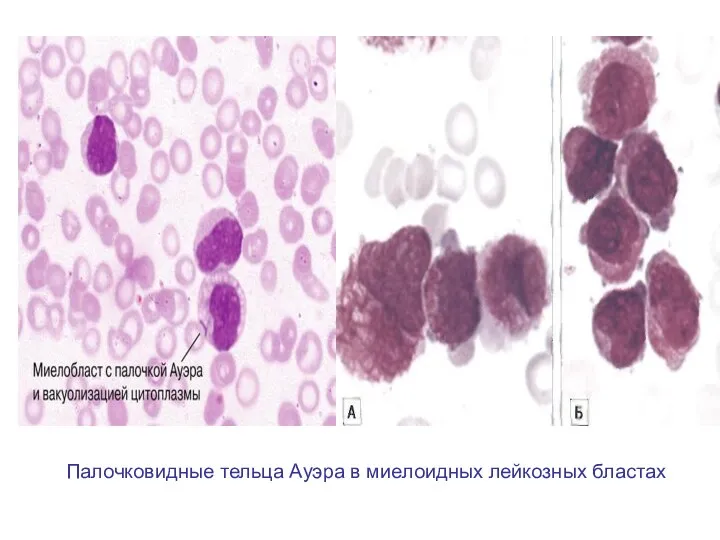
- 46. Палочковидные тельца Ауэра в миелоидных лейкозных бластах
- 48. Скачать презентацию





























 Малыш и Карлсон - часть 2 - презентация для начальной школы
Малыш и Карлсон - часть 2 - презентация для начальной школы Распознаватели КС-языков
Распознаватели КС-языков Основи побудови та моделі каналів електрозв’язку
Основи побудови та моделі каналів електрозв’язку План лекции 1. Общие понятия о лекарственном растительном сырье. 2. Соединения, обуславливающие лекарственные свойства растений.
План лекции 1. Общие понятия о лекарственном растительном сырье. 2. Соединения, обуславливающие лекарственные свойства растений.  Системы диспетчерского управления движением поездов
Системы диспетчерского управления движением поездов Разведка и допросы
Разведка и допросы Уголовное право. Раздел второй
Уголовное право. Раздел второй Физическая подготовка в системе физического воспитания. (Лекция 3)
Физическая подготовка в системе физического воспитания. (Лекция 3) Представления о культуре К.Г. Юнга
Представления о культуре К.Г. Юнга Главные передачи и дифференциалы
Главные передачи и дифференциалы Дифференцированный подход в обучении младших школьников - презентация для начальной школы
Дифференцированный подход в обучении младших школьников - презентация для начальной школы Теория графов деревья Алгоритм укладки графа на плоскости
Теория графов деревья Алгоритм укладки графа на плоскости Из истории жизни одной пчелки Тема: Письменное деление многозначного числа на однозначное.
Из истории жизни одной пчелки Тема: Письменное деление многозначного числа на однозначное. Механизмдердің күштік талдауының кинеитостатикалық әдісі
Механизмдердің күштік талдауының кинеитостатикалық әдісі Компьютерные сети. Линейная топология
Компьютерные сети. Линейная топология Детерминированные конечные автоматы
Детерминированные конечные автоматы seytumerova_zarema_i_kuzmina_viktoriya (1)
seytumerova_zarema_i_kuzmina_viktoriya (1) Зубочелюстные аномалии
Зубочелюстные аномалии «Алханай – притягательный уголок Забайкалья» - презентация для начальной школы
«Алханай – притягательный уголок Забайкалья» - презентация для начальной школы Презентация "Ханс Хольбен Младший" - скачать презентации по МХК
Презентация "Ханс Хольбен Младший" - скачать презентации по МХК Государственное устройство в России и Великобритании
Государственное устройство в России и Великобритании Родничок «Пискун» - презентация для начальной школы_
Родничок «Пискун» - презентация для начальной школы_ Дэн Сяопин и его реформы
Дэн Сяопин и его реформы ВВЕДЕНИЕ В ТОКСИКОЛОГИЮ
ВВЕДЕНИЕ В ТОКСИКОЛОГИЮ  Федерация регби России
Федерация регби России Деловой клуб выпускников Факультета сервиса, туризма и гостеприимства
Деловой клуб выпускников Факультета сервиса, туризма и гостеприимства Электроэнергетическое оборудование
Электроэнергетическое оборудование Фрикционные передачи
Фрикционные передачи