Содержание
- 2. Полиомиелит
- 3. Полиомиелит Острое инфекционное заболевание, которое вызывается одним из трёх типов вирусов полиомиелита и характеризуется большим диапазоном
- 4. Историческая справка Karl Landsteiner открыл полиовирус в 1909г.
- 5. Полиомиелит – острое инфекционное заболевание вирусной природы, поражающее преимущественно клетки передних рогов спинного мозга и двигательных
- 6. Классификация (МКБ Х, 1994) острого полиомиелита: А.80. Острый полиомиелит. А.80.0. Острый паралитический полиомиелит, ассоциированный с вакциной
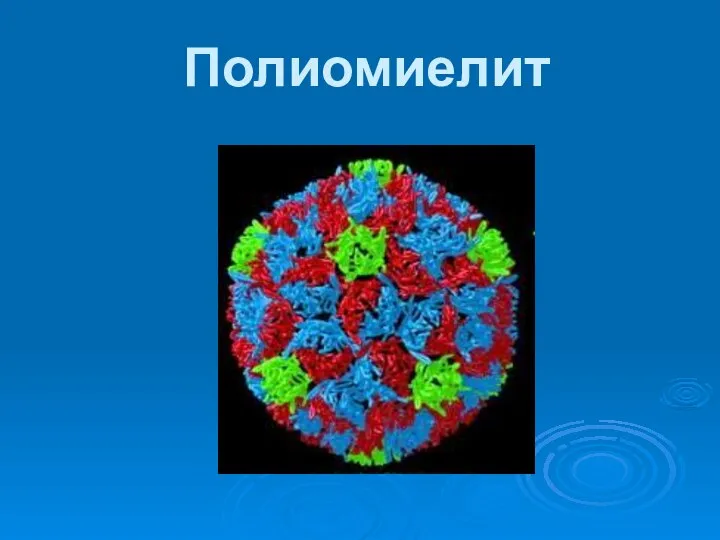
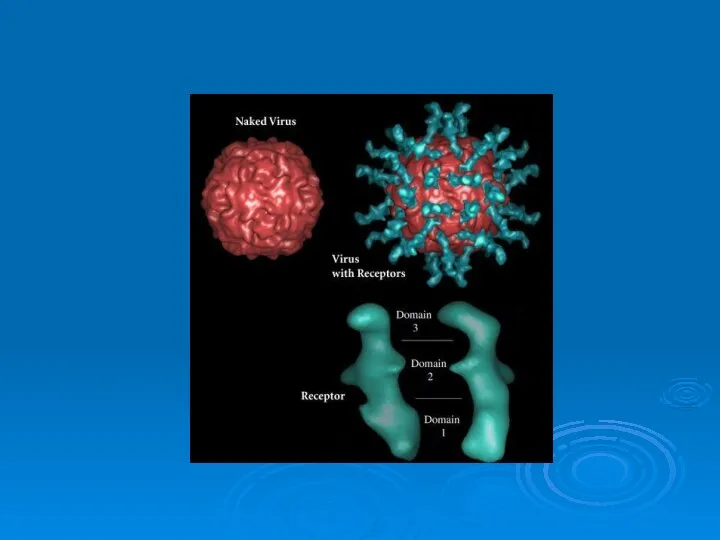
- 7. Этиология Возбудителем полиомиелита является фильтрующийся вирус, входящий в гуппу энтеровирусов. Вирус имеет шаровидную форму, его диаметр
- 10. Пути заражения Заражение происходит при контакте здорового человека с больным или вирусоносителем Вирус выделяется с носоглоточным
- 11. Из организма больного вирус выделяется главным образом с испражнениями в сроки от 2 до 7 недель
- 12. В условиях массовой вакцинации против полиомиелита, при проведении туровых Национальных дней иммунизации живой полиовакциной Сэйбина стало
- 13. Это не исключает значимости вакцинального вируса в генезе развития тяжелых неврологических расстройств, поскольку известна его способность
- 14. Клинические проявления острого паралитического полиомиелита, ассоциированного с вакциной, аналогичны симптоматике паралитического полиомиелита, вызванного дикими штаммами полиовируса
- 15. Критерии, рекомендованные ВОЗ для постановки диагноза острого паралитического полиомиелита (ОПП), ассоциированного с вакциной: - Развитие полиомиелита
- 16. . Для гарантированного выявления всех случаев полиомиелита в любой возрастной группе ВОЗ рекомендует осуществлять «агрессивный» эпиднадзор
- 17. Эпидемиология Россия 0,004-0,005 случаев острого полиомиелита на 100000 населения Заболевания встречаются во всех возрастных группах, но
- 19. Заболеванию острым полиомиелитом подвержены в основном дети в возрасте от 6 месяцев до 5 лет. Дети
- 20. Предложенная Сэйбином в 1957 г. поливалентная живая вакцина оказалась необычайно активным методом профилактики полиомиелита. Массовое ее
- 21. К 2004 году предполагается осуществить ликвидацию полиомиелита в мире, а к 2007 году сертифицировать мир, как
- 22. Территория России с 2002 года сертифицирована как зона, свободная от полиомиелита. Однако в 2010 году в
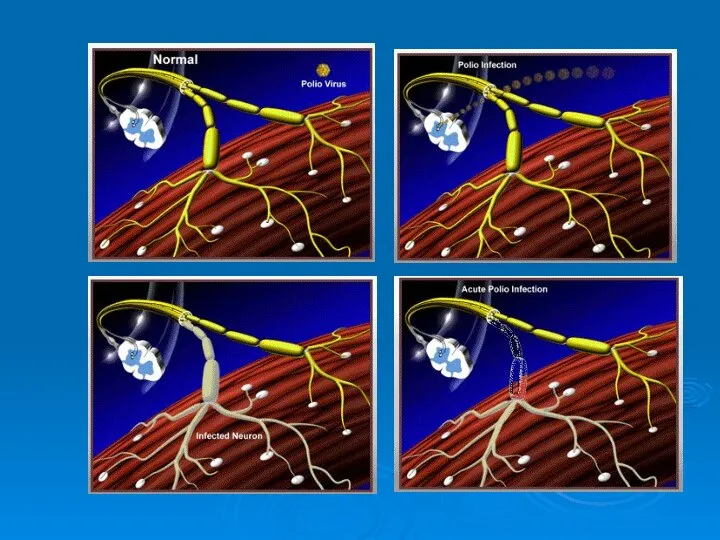
- 23. Патогенез Первичное размножение происходит в носоглотке и кишечнике Диссеминация вируса через лимфатическую систему в кровь Проникновение
- 25. Стадии (этапы): Вирусемия способствует диссеминации вируса и размножению его во многих органах и тканях: лимфатических узлах,
- 26. Причина столь быстрого удаления вируса из нервной системы не совсем ясна. Имеются предположения о выработке пока
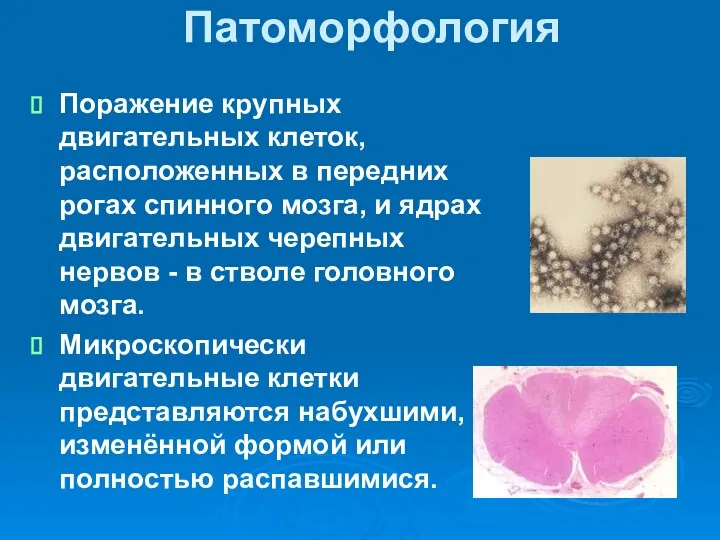
- 27. Патоморфология Поражение крупных двигательных клеток, расположенных в передних рогах спинного мозга, и ядрах двигательных черепных нервов
- 28. Особенности патоморфологии Наряду с полностью распавшимися двигательными клетками могут быть и сохранённые нейроны. Эта мозаичность поражения
- 29. При макроскопии: спинной мозг выглядит полнокровным, отечным, границы между серым и белым веществом смазаны. В тяжелых
- 30. . Наиболее ранние изменения в пораженных клетках выражаются распадом тигроида, затем исчезают внутриклеточные фибриллы, развивается кариоцитолиз
- 31. Клинические проявления Инкубационных период колеблется от 5 до 30-35 дней, но обычно 7-12 дней. Клинический полиморфизм,
- 32. Классификация клинических форм острого полиомиелита: 1. Инаппарантная, без каких-либо клинических проявлений (размножение вируса в кишечнике). 2.
- 33. Клиническая картина непаралитических форм острого полиомиелита Инаппарантная форма протекает как вирусоносительство и не сопровождается какими-либо клиническими
- 34. Абортивная форма (малая болезнь) характеризуется общеинфекционными симптомами без признаков поражения нервной системы: умеренная лихорадка, интоксикация, небольшая
- 35. Менингеальная форма протекает с синдромом серозного менингита. Заболевание начинается остро и может иметь одно или двухволновое
- 36. Кроме менингеальных явлений, которые могут быть выражены в разной степени, при осмотре выявляются: положительные симптомы натяжения
- 38. Диагноз серозного менингита подтверждается при исследовании ликвора. Воспалительные изменения в ЦСЖ отстают при этом от клинических
- 39. Классификация клинических форм острого паралитического полиомиелита: Спинальная (шейный, грудной, поясничный отделы спинного м озга); Бульбарная (ядра
- 40. Клиника паралитических форм острого полиомиелита Течение паралитических форм осторого полиомиелита делится на 4 периода: Препаралитический, Паралитический,
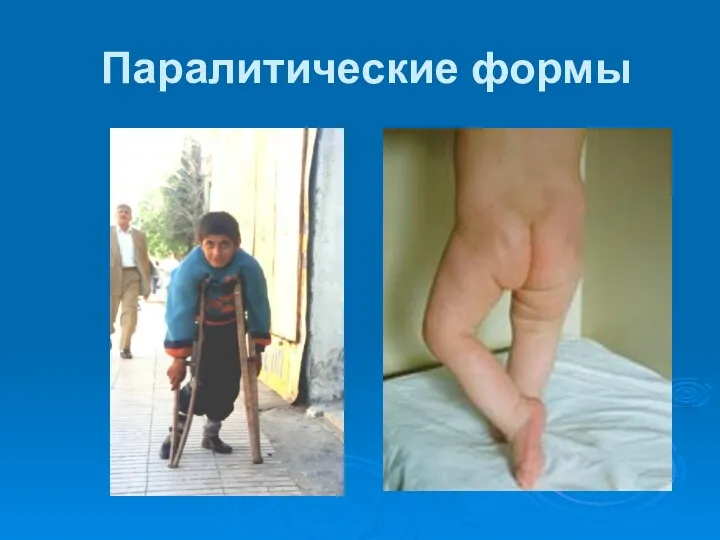
- 41. Паралитические формы
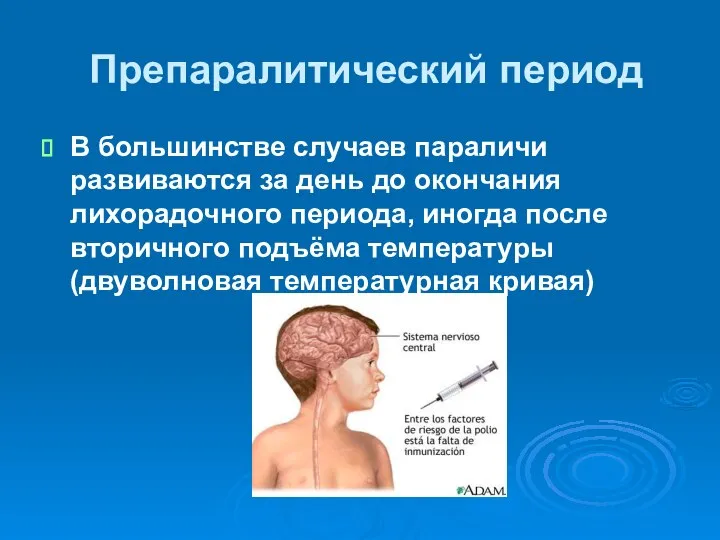
- 42. Препаралитический период длится от начала болезни до появления первых признаков поражения двигательной сферы и занимает от
- 43. Препаралитический период В большинстве случаев параличи развиваются за день до окончания лихорадочного периода, иногда после вторичного
- 44. Паралитический период болезни длится от момента появления парезов и параличей до первых признаков начинающегося восстановления нарушенных
- 46. Восстановительный период острого полиомиелита продолжается от 6 месяцев до 1 года. В течение этого времени происходит
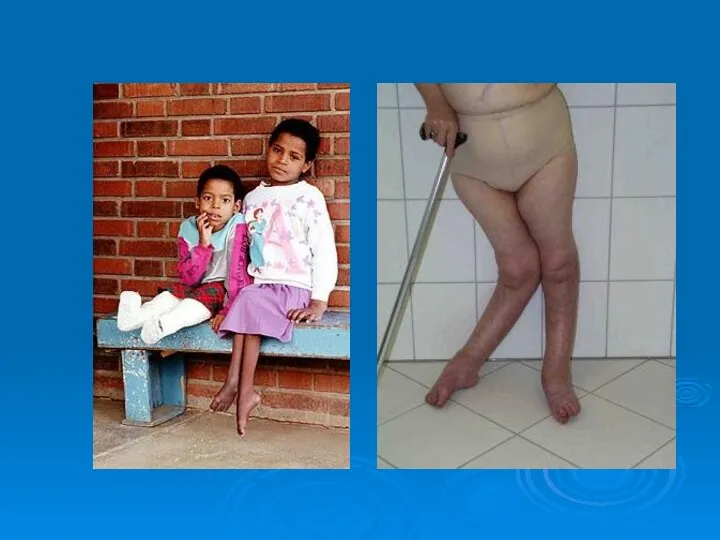
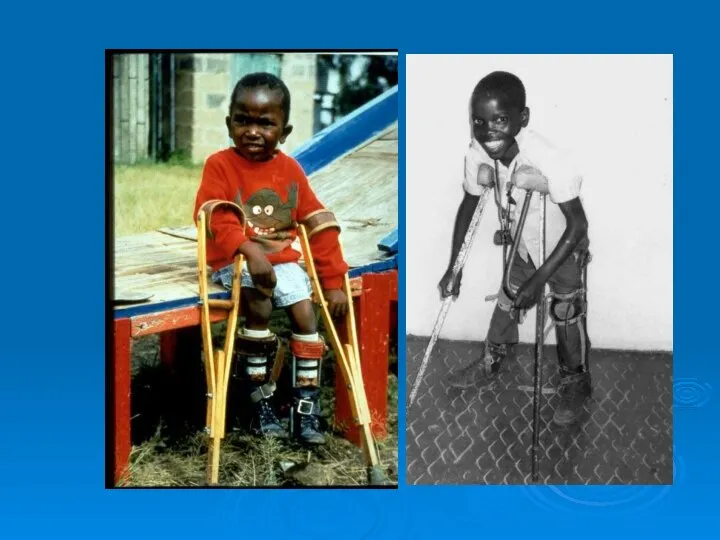
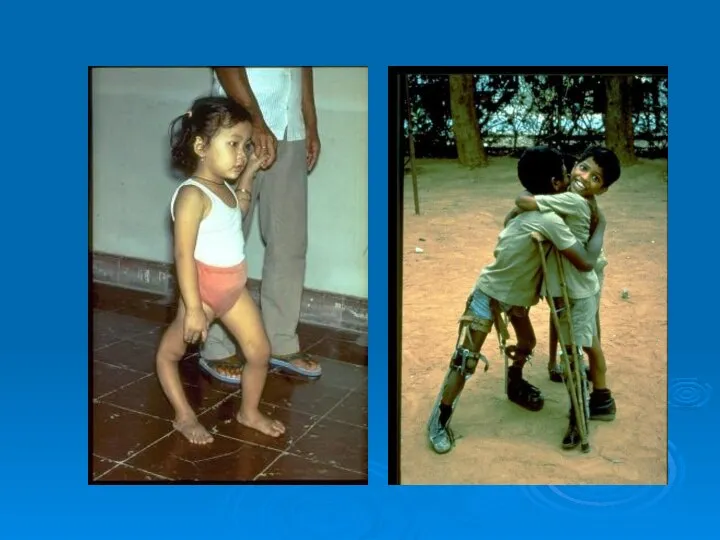
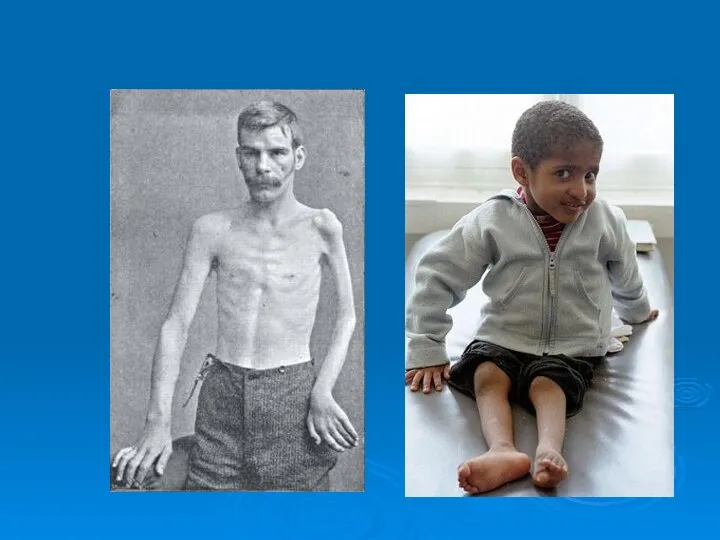
- 48. Остаточные явления Первичные патофизиологические изменения: параличи, похолодание парализованной конечности, атрофия костей, изменения их суставных концов, отставание
- 51. Особенности клинических проявлений паралитических форм Спинальная форма является самой распространенной формой паралитического полиомиелита. В до вакцинальный
- 52. Спинальная форма является самой распространенной формой паралитического полиомиелита. В до вакцинальный период на фоне эпидемического распространения
- 53. Препаралитический период спинальной формы характеризуется острым началом с повышенной температурой и общей интоксикацией. Возможны катаральные явления
- 54. Особенности клинических проявлений паралитических форм Спинальная форма является самой распространенной формой паралитического полиомиелита. В до вакцинальный
- 55. Очень характерным является подергивание или вздрагивание отдельных мышечных групп (в последствии по окончании препаралитического периода именно
- 56. Паралитический период спинальной формы отличается развитием вялых параличей без каких-либо признаков спастичности, так как параличи обусловлены
- 58. При одностороннем поражении мышц живота одна его половина выбухает, при двухстороннем – живот напоминает «живот лягушки».
- 59. Вялые парезы и параличи при остром полиомиелите отличаются рядом особенностей: период нарастания двигательных нарушений очень короткий
- 60. Восстановительный период при спинальной форме возникает на 2 – 3 неделе болезни, а иногда и раньше.
- 62. В последующем появляется отставание пораженной конечности в росте, остеопороз, костные деформации (сколиозы, кифозы, деформации грудной клетки).
- 63. Бульбарная форма является одной из самых тяжелых. Она возникает остро и протекает бурно с коротким препаралитическим
- 64. Больные становятся беспокойными, испытывают чувство страха. В легких выслушивается большое количество влажных хрипов. Повышение кровяного давления
- 65. Бульбарная форма является одной из самых тяжелых. Она возникает остро и протекает бурно с коротким препаралитическим
- 66. Понтинная форма выражается изолированным поражением ядра лицевого нерва и имеет наиболее благоприятное течение. Заболевание часто протекает
- 67. Обычно это возникает на 2-й – 3-й неделе болезни. Мышцы могут полностью восстановиться, но в случаях
- 68. Понтинная форма Чаще, чем другие паралитичекие формы протекает без лихорадки и с нормальным составом ликвора Обусловлена
- 69. Диагностика Основными клиническими симптомами являются: - острое начало с общеинфекционными симптомами, лихорадка, иногда 2-х волновая, -
- 70. Лабораторные и инструментальные методы диагностики В периферической крови специфических изменений, имеющих диагностическое значение, нет. Воспалительные изменения
- 71. Электромиография Урежение ритма осцилляций, характерное для переднероговой локализации процесса Или полное биоэлектрическое молчание.
- 72. Вирусологические и серологические исследования Забор материала должен проводиться в самые первые дни заболевания Выделение вируса наиболее
- 73. Диагностическое значение имеет не менее, чем 4-х кратное повышение вируснейтрализующих и комплементсвязывающих антител в процессе болезни,
- 74. В условиях массовой вакцинации живой полиовирусной вакциной желательно определять принадлежность выделенного от больного вируса полиомиелита к
- 75. Дифференциальный диагноз Спинальная форма дифференцируется с костно-суставной патологией, миелитом, полирадикулоневритом, полиомиелитоподобными заболеваниями. Костно-суставная патология – щадящий,
- 76. Дифференциальный диагноз Миелит – симметричность параличей, проводниковые нарушения чувствительности, пирамидные знаки, грубые и длительные тазовые расстройства,
- 77. Дифференциальный диагноз других форм полиомиелита Понтинная форма требует дифференциации с невритом лицевого нерва, при котором наблюдается
- 78. Дифференциальный диагноз Дифференциальный диагноз менингеальной формы полиомиелита проводится с серозными менингитами другой этиологии – паротитным, туберкулёзным
- 79. Полиомиелитоподобные заболевания Группа паралитических заболеваний, по клинике сходных с полиомиелитом, но вызываемых другими возбудителями. Этиологически связаны
- 80. Полиомиелит и полиомиелитоподобные заболевания Учитывая трудности в дифференциальной диагностики острого полиомиелита и полиомиелитоподобных заболеваний, во всех
- 81. Лечение При появлении у больного симптомов, подозрительных на острый полиомиелит необходимы: -полный покой, -изоляция (госпитализация в
- 82. Лечение В препаралитическом периоде и особенно в период нарастания параличей необходим физический и психический покой. Мышечное
- 83. Основным принципом лечения мышечных нарушений в острой стадии является предупреждение чрезмерного растяжения пораженных мышц и развития
- 84. Показано применение обезболивающих средств, тепловых процедур, дегидратационных средств. По возможности следует избегать инъекций, предпочитая введение лекарств
- 85. Через 2 – 3 недели после ликвидации острых болей следует назначить массаж и лечебную физкультуру (ЛФК).
- 86. Лечение в восстановительном периоде При появлении первых движений в поражённых мышцах, показано лечение антихолинэстеразными медиаторами –
- 87. В восстановительном периоде основным средством лечения становится массаж, ЛФК, стимулирующие медикаментозные препараты. Через полгода после начала
- 88. Особенности в лечении Лечение должно способствовать тому, чтобы мышцы оставались в среднефизиологическом положении (ортопедическая укладка) и
- 89. Неспецифическая профилактика Больной с острым полиомиелитом или с подозрением на это заболевание должен быть госпитализирован. За
- 90. Специфическая профилактика Инактивированная вакцина Солка: вводится 3-х кратно внутримышечно и вызывает выработку специфического гуморального, но не
- 91. Специфическая профилактика Albert B. Sabin
- 93. Вакциноассоциированный полиомиелит При размножении вакцинных штаммов в организме человека и особенно при длительной циркуляции этих штаммов
- 95. Критерии вакцинассоциированного полиомиелита Начало заболевания не раньше 4 дня и не позже 30 дня после приёма
- 96. Профилактика Больной полиомиелитом должен находиться в стационаре не менее 6 недель, так как вирус полиомиелитом может
- 97. Современная медицина располагает очень эффективными методами профилактики полиомиелита (поливалентной живой вакциной, предложенной Сэбиным в 1957 году).
- 98. Прогноз При абортивной и менингеальной формах полиомиелита прогноз благоприятный. При спинальной форме прогноз определяется степенью выраженности
- 100. Скачать презентацию





















































































 Сварочные инверторы
Сварочные инверторы Физическое воспитание, как социальное явление
Физическое воспитание, как социальное явление Презентация Расходы Государственного бюджета
Презентация Расходы Государственного бюджета  Сертификация сыра
Сертификация сыра Бесчелюстные
Бесчелюстные PLUTO
PLUTO Электронная коммерция: Когда мы начнём зарабатывать деньги в Казнете?
Электронная коммерция: Когда мы начнём зарабатывать деньги в Казнете? Мониторинг радиационного загрязнения природной среды
Мониторинг радиационного загрязнения природной среды Карбапенемы
Карбапенемы  Оценка нервно-психического развития у детей
Оценка нервно-психического развития у детей zvezdnoe_nebo
zvezdnoe_nebo Ключевые навыки в работе юриста
Ключевые навыки в работе юриста Исследование применения негативных PR технологий в электоральный период в России на современном этапе
Исследование применения негативных PR технологий в электоральный период в России на современном этапе Контент – анализ СМИ «образ пожилого человека в белорусском обществе» Проект ОО «Радислава» «Значимые лица – диалог поколений
Контент – анализ СМИ «образ пожилого человека в белорусском обществе» Проект ОО «Радислава» «Значимые лица – диалог поколений Площади фигур 5 класс
Площади фигур 5 класс How to plan your holidays correctly
How to plan your holidays correctly Клеедощатые балки
Клеедощатые балки Источники права в МЧП Подготовил студент 4 курса юридического факультета группы Ю 111 Б Савельев Александр
Источники права в МЧП Подготовил студент 4 курса юридического факультета группы Ю 111 Б Савельев Александр Доверяйте ремонт профессионалам
Доверяйте ремонт профессионалам Последовательность проектирования печатных плат
Последовательность проектирования печатных плат Марина Цветаева. Жизнь и творчество поэта
Марина Цветаева. Жизнь и творчество поэта Понятие и признаки правонарушения. Виды правонарушений. Состав правонарушений Выполнили: Нестерова Виктория Варяткина Марина
Понятие и признаки правонарушения. Виды правонарушений. Состав правонарушений Выполнили: Нестерова Виктория Варяткина Марина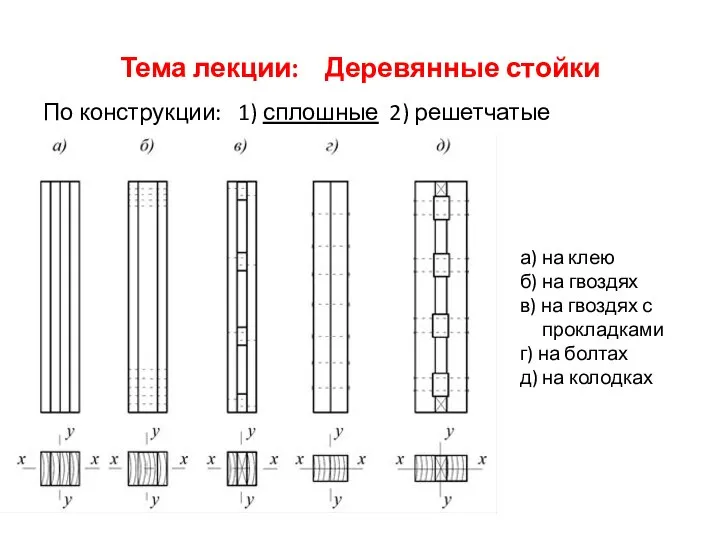 Деревянные стойки
Деревянные стойки Амальфи
Амальфи Проект «За страницами учебника» Творческое название проекта – ПТИЦЫ В КАРТИНАХ РУССКИХ ХУДОЖНИКОВ. Выполнил ученик 11 б класса
Проект «За страницами учебника» Творческое название проекта – ПТИЦЫ В КАРТИНАХ РУССКИХ ХУДОЖНИКОВ. Выполнил ученик 11 б класса  Нормативная система оценки риска (часть 1)
Нормативная система оценки риска (часть 1) Минералды тыңайтқыштар өндірісі
Минералды тыңайтқыштар өндірісі Święty Piotr Apostoł
Święty Piotr Apostoł