Содержание
- 2. Определения: Перелом – нарушение целостности кости. Вывих – полное нарушение конгруэнтности суставных поверхностей. Острый вывих всегда
- 3. Травма: Механические, физические, химические травмирующие агенты. Одиночная, множественная, сочетанная, комбинированная.
- 4. Травма: Одиночная – повреждение одного органа/кости одним травмирующим агентом. Множественная - повреждение нескольких органов одной системы/костей
- 5. Переломы: Простые и сложные. Стабильные и нестабильные. Открытые и закрытые. Неосложненные и осложненные (в том числе,
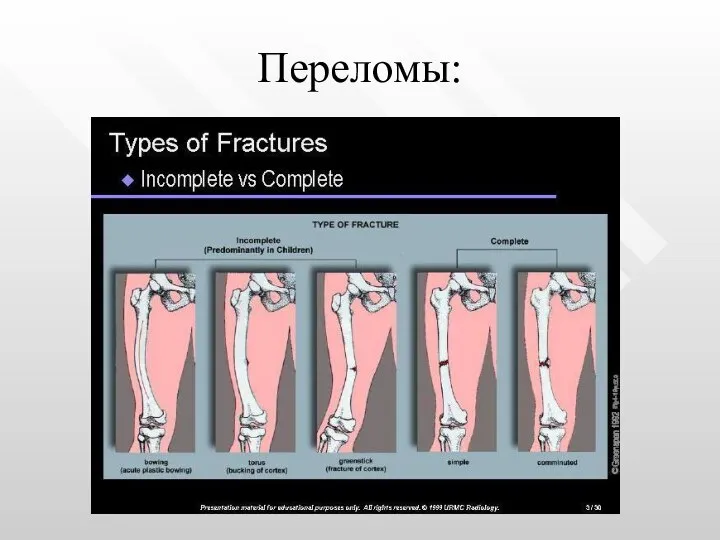
- 6. Переломы:
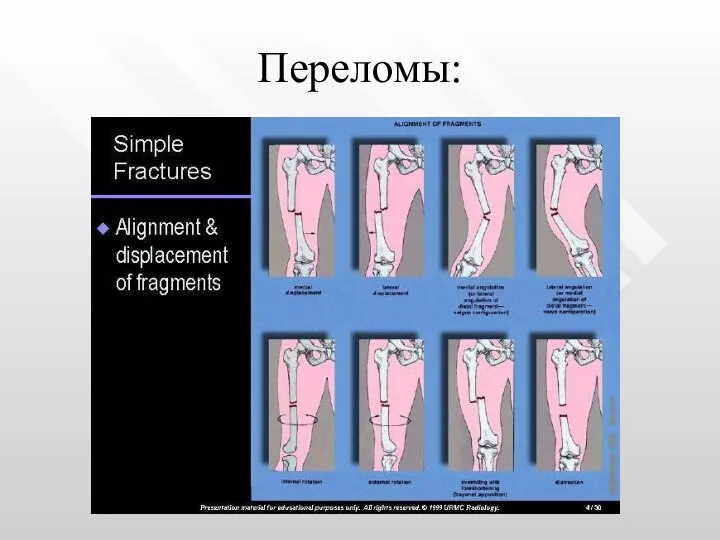
- 7. Переломы:
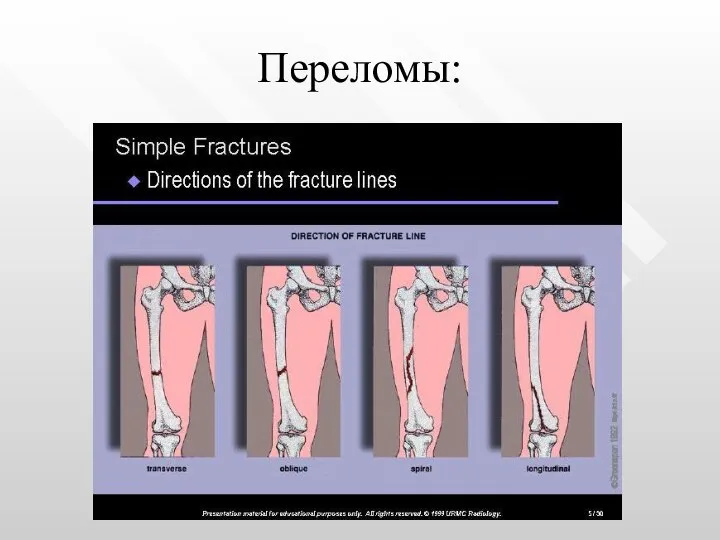
- 8. Переломы:
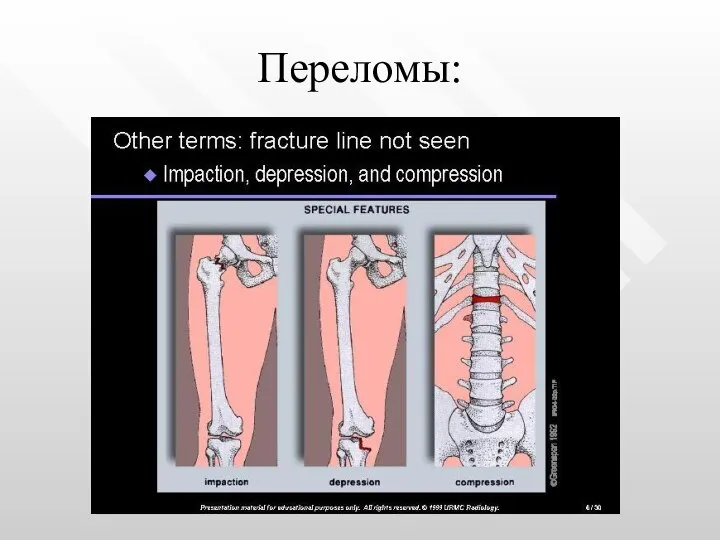
- 9. Переломы:
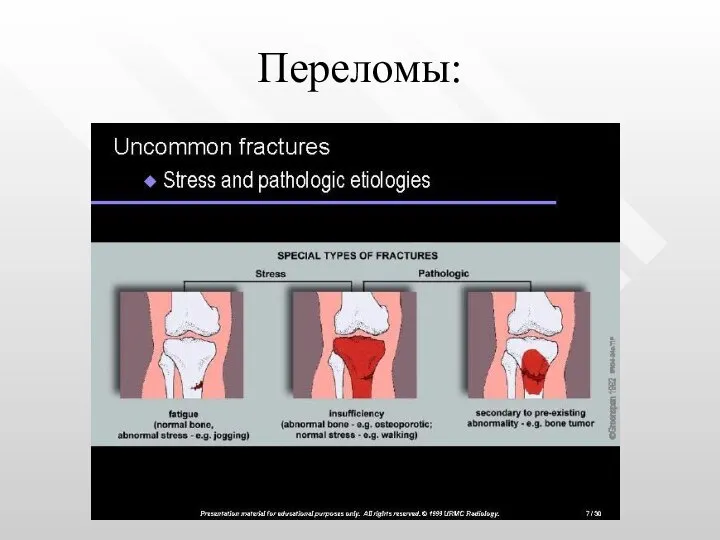
- 10. Переломы:
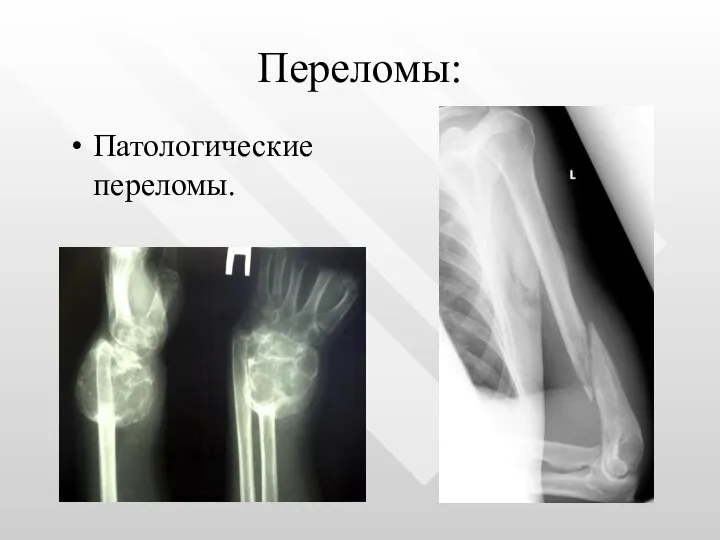
- 11. Переломы: Патологические переломы.
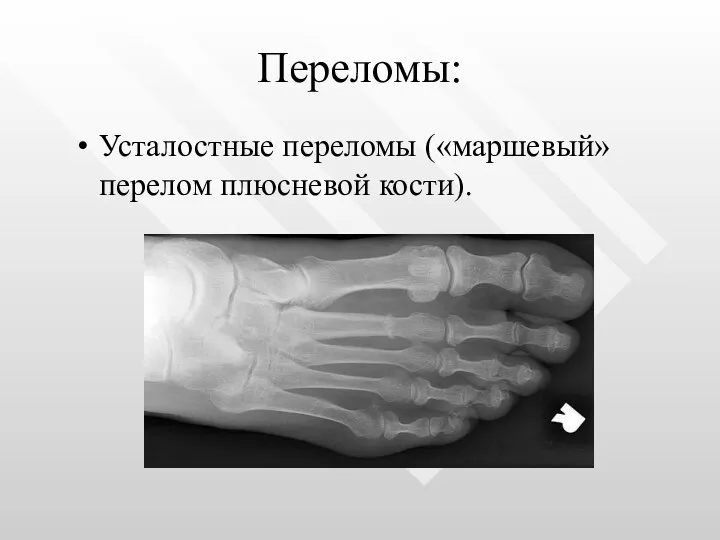
- 12. Переломы: Усталостные переломы («маршевый» перелом плюсневой кости).
- 13. Переломы:
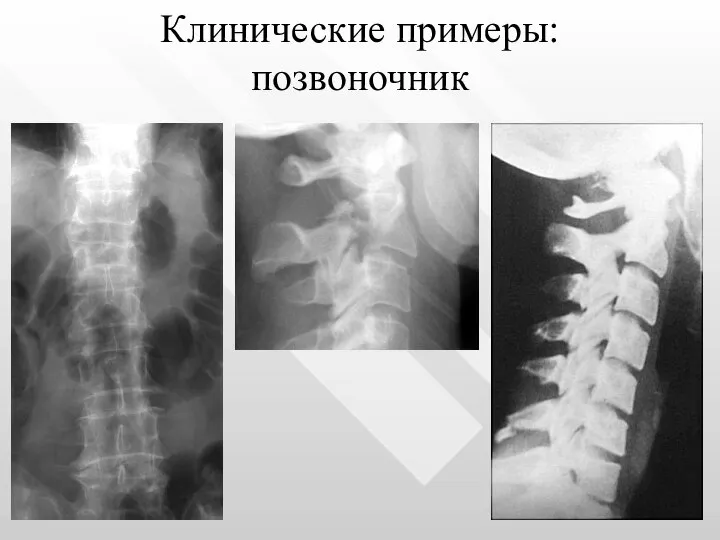
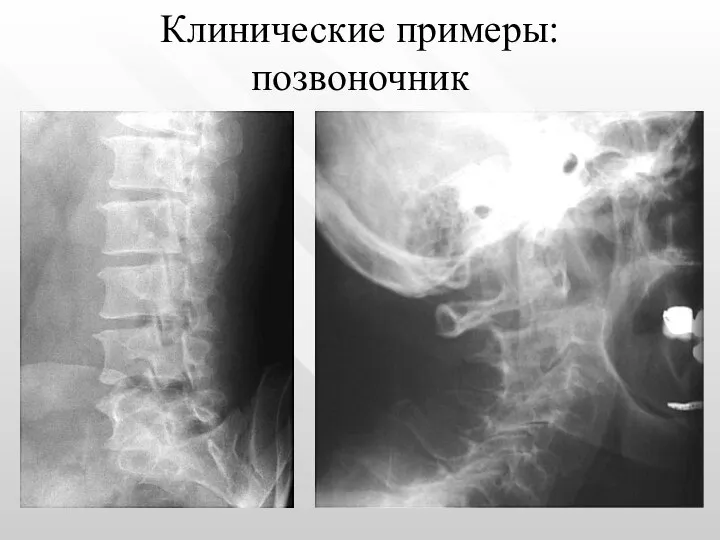
- 14. Клинические примеры: позвоночник
- 15. Клинические примеры: позвоночник
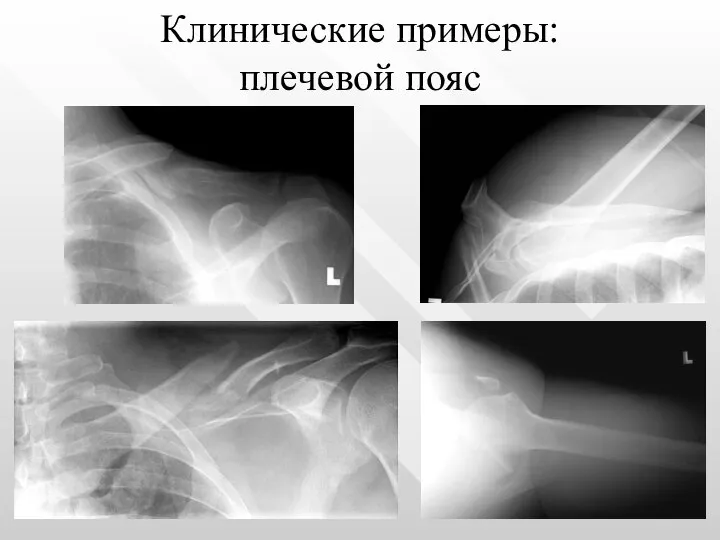
- 16. Клинические примеры: плечевой пояс
- 17. Клинические примеры: проксимальные плечевой кости
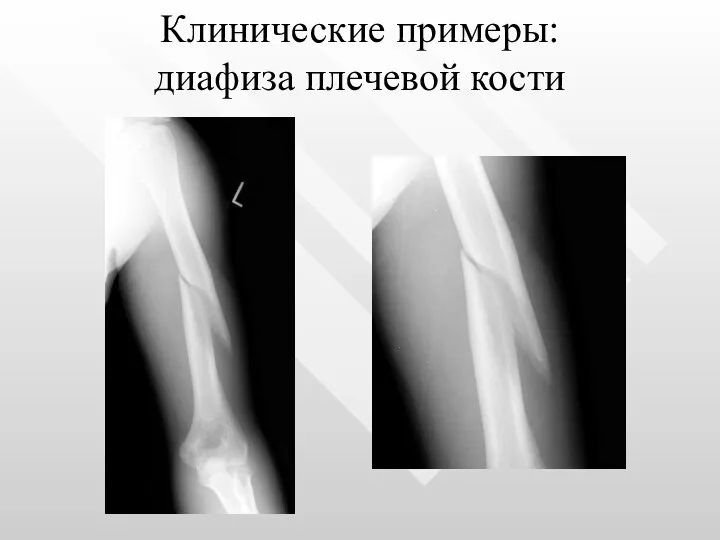
- 18. Клинические примеры: диафиза плечевой кости
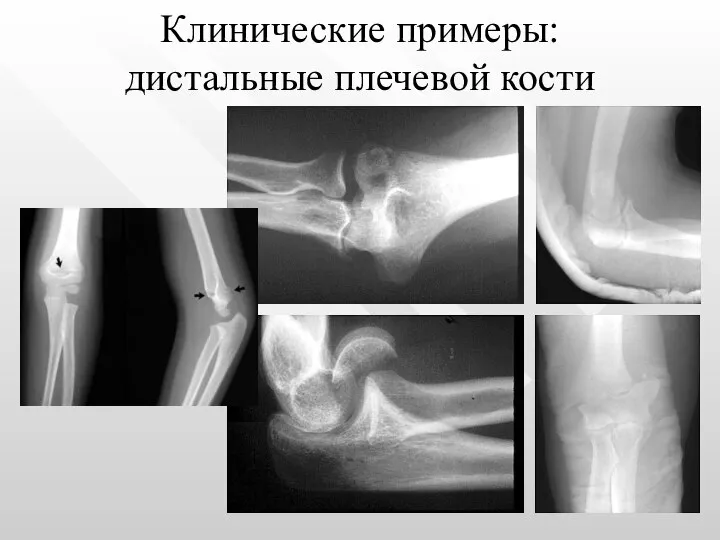
- 19. Клинические примеры: дистальные плечевой кости
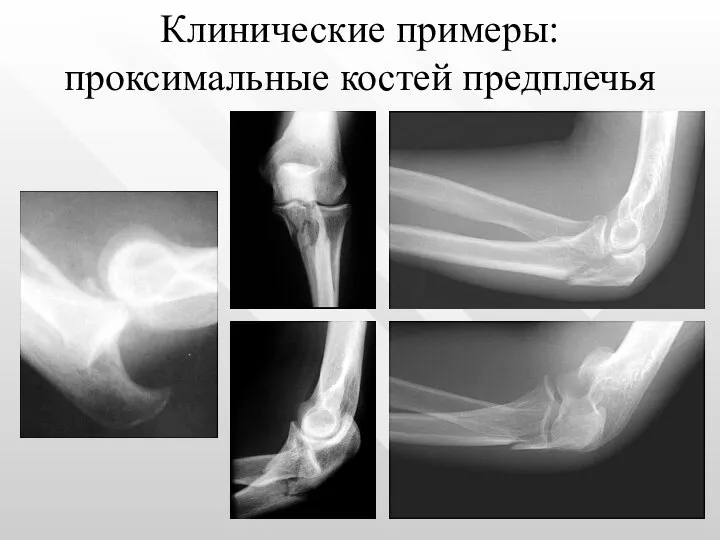
- 20. Клинические примеры: проксимальные костей предплечья
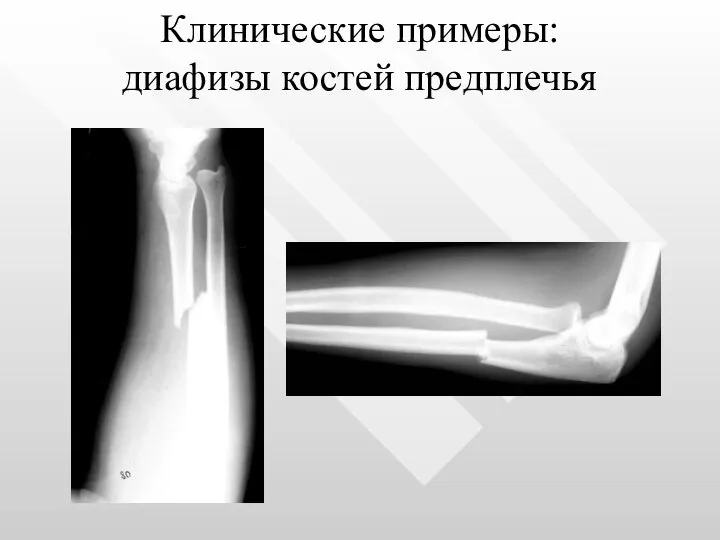
- 21. Клинические примеры: диафизы костей предплечья
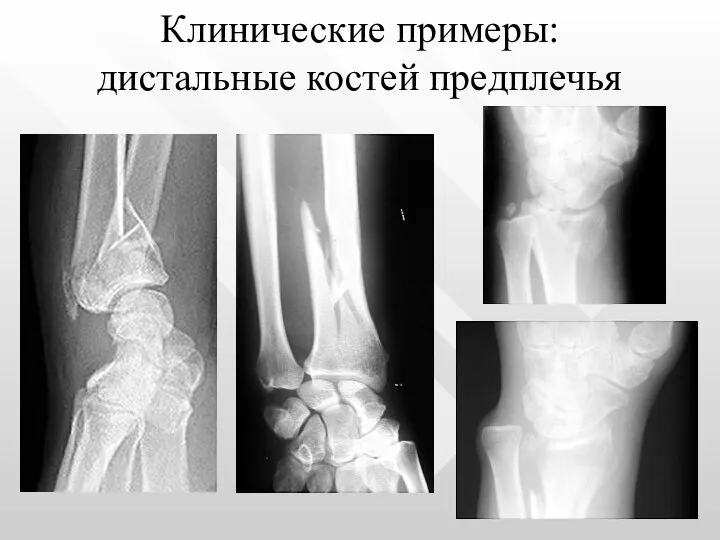
- 22. Клинические примеры: дистальные костей предплечья
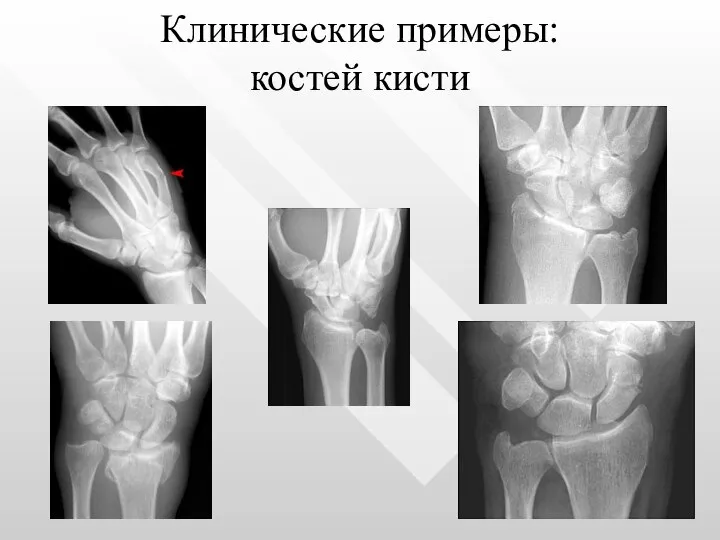
- 23. Клинические примеры: костей кисти
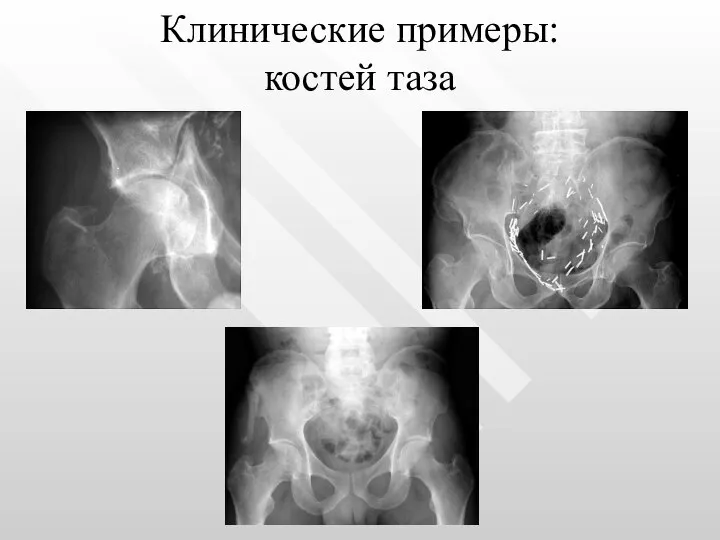
- 24. Клинические примеры: костей таза
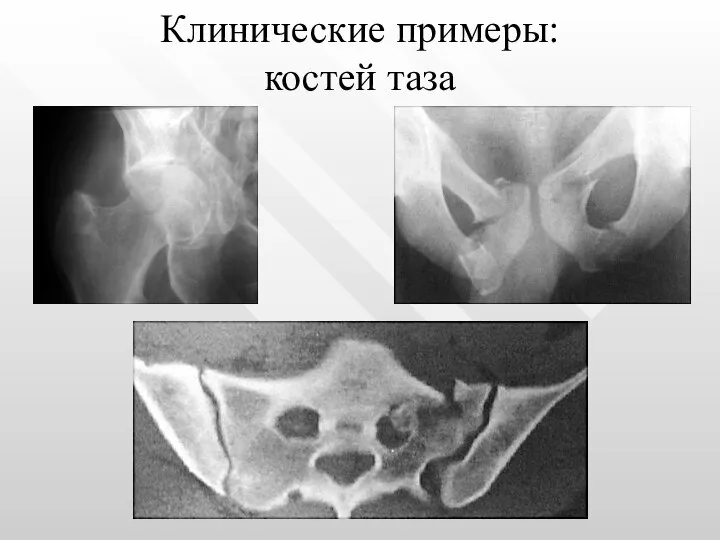
- 25. Клинические примеры: костей таза
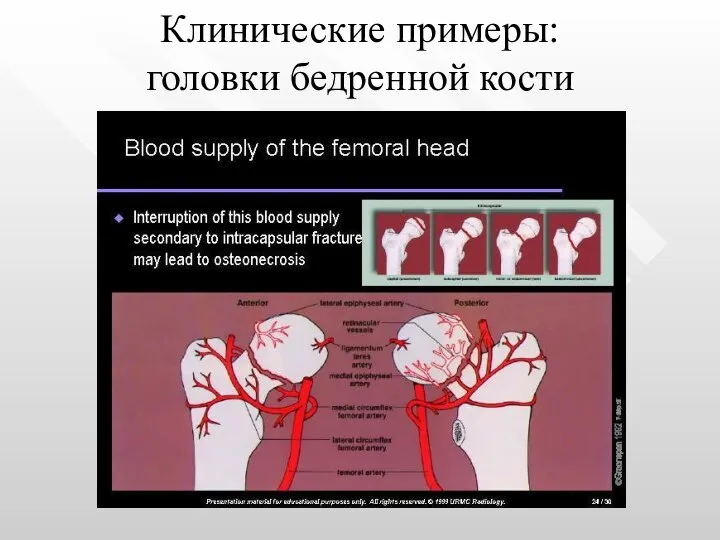
- 26. Клинические примеры: головки бедренной кости
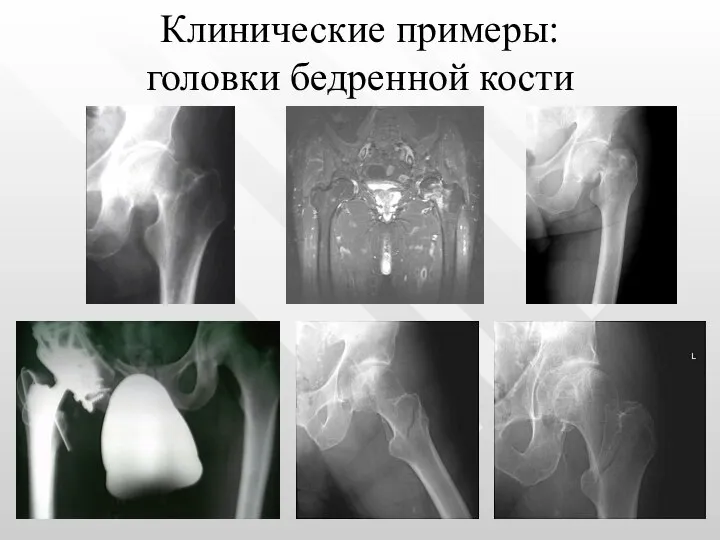
- 27. Клинические примеры: головки бедренной кости
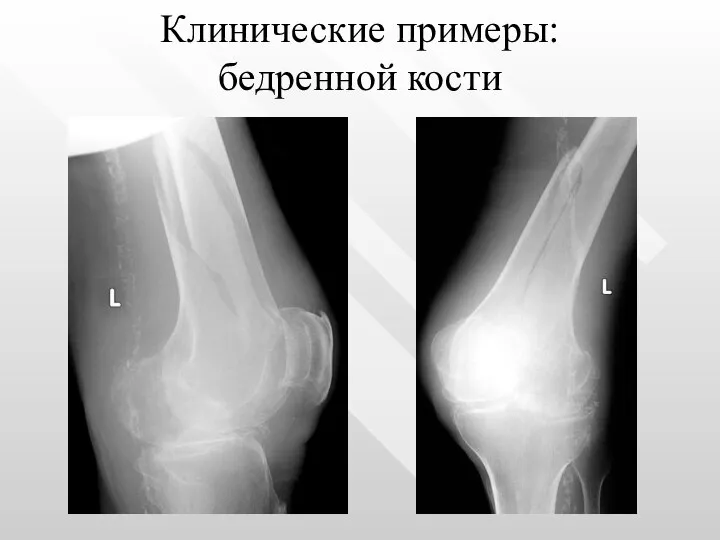
- 28. Клинические примеры: бедренной кости
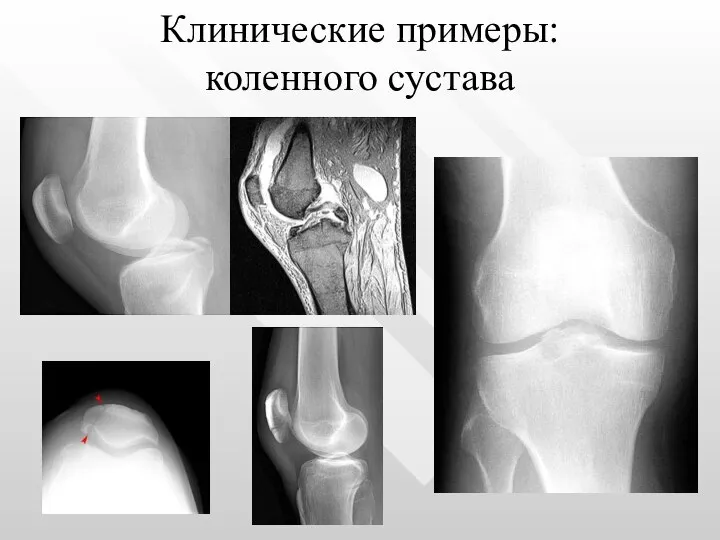
- 29. Клинические примеры: коленного сустава
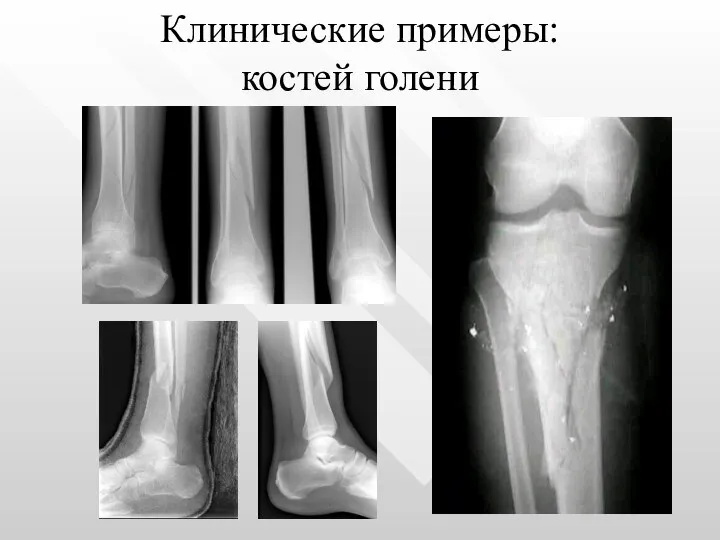
- 30. Клинические примеры: костей голени
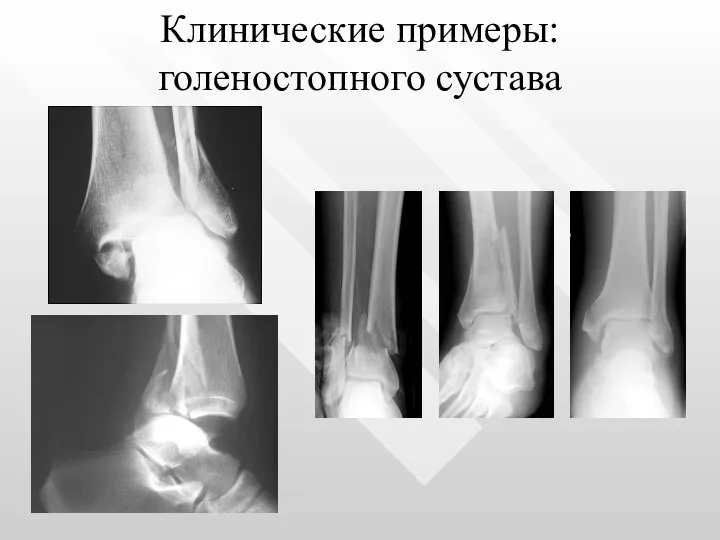
- 31. Клинические примеры: голеностопного сустава
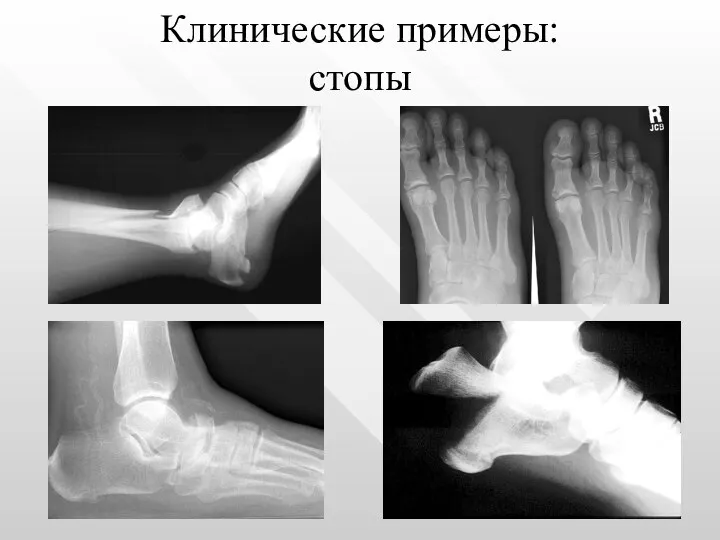
- 32. Клинические примеры: стопы
- 33. Заживление перелома Сращение травматических переломов костей происходит у большинства пострадавших по хондробластическому типу, т.е. через образование
- 34. Заживление перелома I фаза - катаболизма (до 7-10 дней). Развивается асептическое воспаление окружающих мягких тканей, массивные
- 35. Заживление перелома II фаза - дифференциации (7-14 день). Образование и пролиферация клеток первичной фиброзно-хрящевой мозоли: фибробластов,
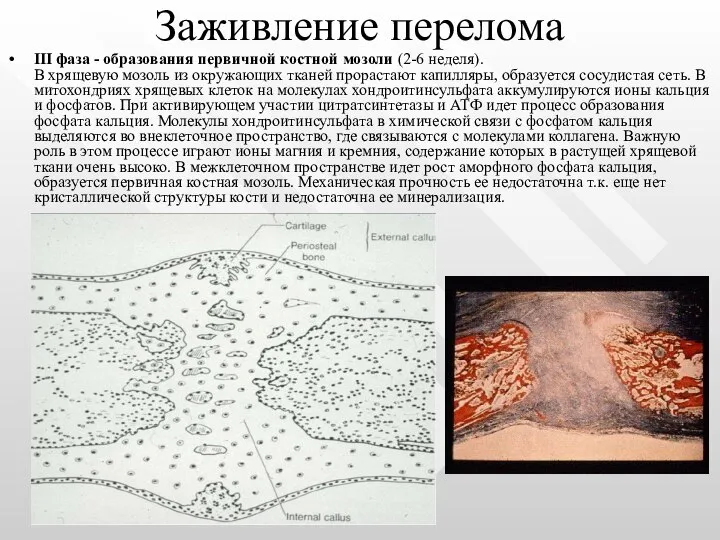
- 36. Заживление перелома III фаза - образования первичной костной мозоли (2-6 неделя). В хрящевую мозоль из окружающих
- 37. Заживление перелома IV фаза – ремоделирование и минерализации костной мозоли (2-4 месяц). В первичной костной мозоли
- 38. Лечение переломов Обезболивание, обездвиживание (транспортная иммобилизация). Репозиция. Окончательная иммобилизация (стабильная фиксация).
- 39. Лечение переломов Консервативное (фиксирующие повязки, скелетное вытяжение). Оперативное (накостный, внутрикостный, чрескостный остеосинтез).
- 40. Гипсовые повязки Преимущества: пластичны, гигроскопичны, дешевы. Недостатки: долго застывают, чувствительны к влаге, массивны.
- 41. Гипсовые повязки Показания: стабильные переломы. Захват двух смежных суставов. Защита костных выступов прокладками (полужесткие повязки). Циркулярные,
- 42. Скелетное вытяжение Показания: нестабильные переломы при невозможности хирургического лечения, предоперационная подготовка. Недостаток: длительное вынужденное положение.
- 43. Скелетное вытяжение
- 44. Хирургическое лечение Преимущества: стабильная фиксация, возможность ранней активации больных. Недостатки: высокая травматичность, оставление инородного тела, необходимость
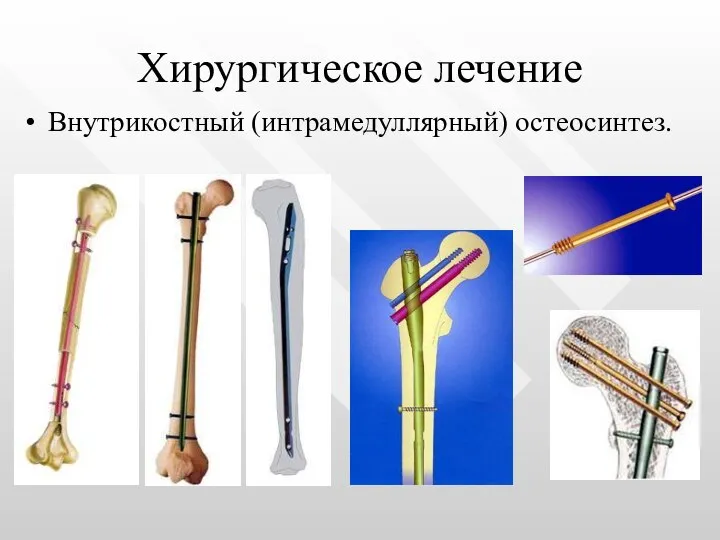
- 45. Хирургическое лечение Внутрикостный (интрамедуллярный) остеосинтез.
- 46. Хирургическое лечение Накостный (экстрамедуллярный) остеосинтез.
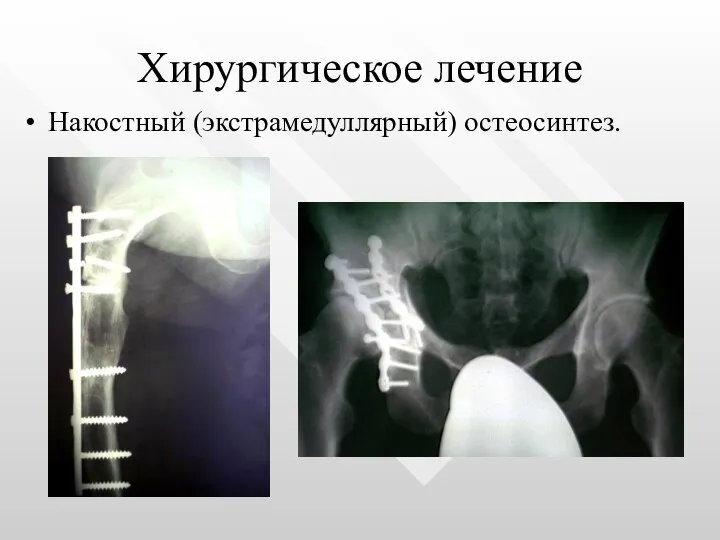
- 47. Хирургическое лечение Накостный (экстрамедуллярный) остеосинтез.
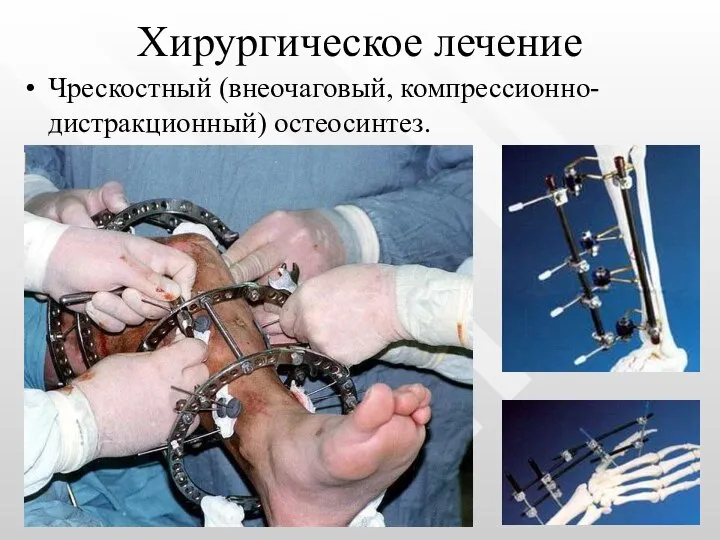
- 48. Хирургическое лечение Чрескостный (внеочаговый, компрессионно-дистракционный) остеосинтез.
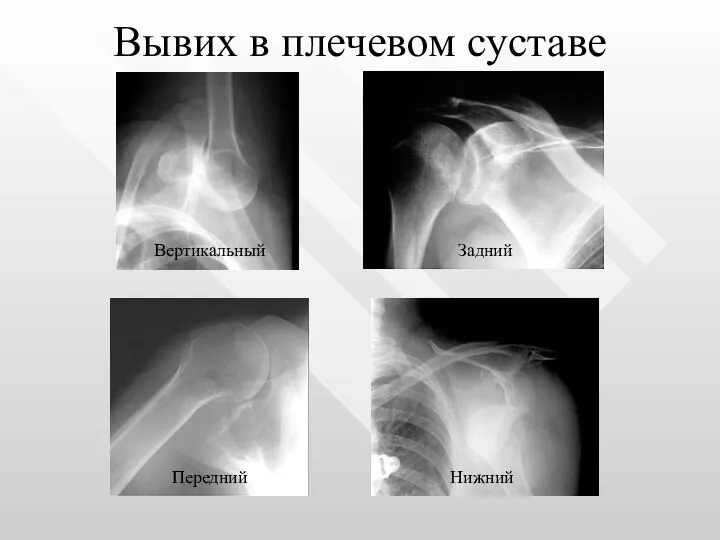
- 49. Вывих в плечевом суставе
- 51. Скачать презентацию

















 Анализ исполнения ОМС постановления Правительства РФ от 23.05.2006 №306 «Об утверждении Правил установления и определения нормативов п
Анализ исполнения ОМС постановления Правительства РФ от 23.05.2006 №306 «Об утверждении Правил установления и определения нормативов п Проект: Дом будущего
Проект: Дом будущего Саясат Субъектілері
Саясат Субъектілері Быт и нравы Древней Руси
Быт и нравы Древней Руси Расчет числа путей в парках технологического назначения и количества локомотивов для перевозки слитковозных составов
Расчет числа путей в парках технологического назначения и количества локомотивов для перевозки слитковозных составов Большой адронный коллайдер
Большой адронный коллайдер Презентация на тему Пиление столярной ножовкой
Презентация на тему Пиление столярной ножовкой  Султанат Оман. Особенности конституционной истории и общественного строя Омана
Султанат Оман. Особенности конституционной истории и общественного строя Омана Отношение художника к миру вещей
Отношение художника к миру вещей Презентация Реферат Виды научных работ
Презентация Реферат Виды научных работ ПОНЯТИЕ «МЕТОДА», «МЕТОДИКИ» И «МЕТОДОЛОГИИ» НАУЧНОГО ПОЗНАНИЯ. ИХ ВЗАИМОСВЯЗЬ. Подготовила студентка 1 курса ФТД группы Т-1207 Пон
ПОНЯТИЕ «МЕТОДА», «МЕТОДИКИ» И «МЕТОДОЛОГИИ» НАУЧНОГО ПОЗНАНИЯ. ИХ ВЗАИМОСВЯЗЬ. Подготовила студентка 1 курса ФТД группы Т-1207 Пон Операционная память компьютера
Операционная память компьютера  Современные религиозные проблемы
Современные религиозные проблемы Понятие банковского права
Понятие банковского права Семинар 15. Изгибные колебания стержня (самостоятельная)
Семинар 15. Изгибные колебания стержня (самостоятельная) Электронная микроскопия биологических объектов
Электронная микроскопия биологических объектов Презентация Опрос по теме: «Предпринимательское решение»
Презентация Опрос по теме: «Предпринимательское решение» Досуг молодежи
Досуг молодежи 1 октября 2011 - Project Management Camp «30 советов по управлению маркетинговыми услугами»
1 октября 2011 - Project Management Camp «30 советов по управлению маркетинговыми услугами»  Акция. Что такое акция?
Акция. Что такое акция? Тестирование удобства использования
Тестирование удобства использования Острая и хроническая специфическая хирургическая инфекция
Острая и хроническая специфическая хирургическая инфекция  Организации заимствований органами государственной власти и органами местного самоуправления в КНР
Организации заимствований органами государственной власти и органами местного самоуправления в КНР Международная политика. Международные отношения
Международная политика. Международные отношения Технические теории прочности
Технические теории прочности Атмосфера и климат Земли
Атмосфера и климат Земли Соотношение, общие характеристики и принципиальные отличия тарифных и нетарифных мер регулирования внешнеторговой деятельности
Соотношение, общие характеристики и принципиальные отличия тарифных и нетарифных мер регулирования внешнеторговой деятельности  Содержание теории трудовой стоимости и предельной полезности
Содержание теории трудовой стоимости и предельной полезности